Lumbales Radikulärsyndrom | Diagnose und Behandlung für Physiotherapeuten
Lumbales radikuläres Syndrom | Diagnose & Behandlung
Einführung und Epidemiologie

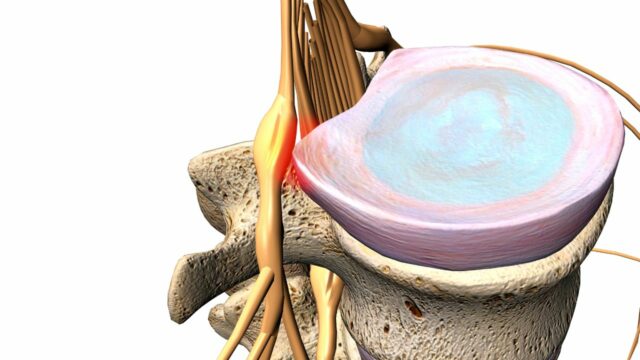
Das lumbale radikuläre Syndrom ist der Oberbegriff für radikuläre Schmerzen und/oder Anzeichen einer Radikulopathie in der Lendenwirbelsäule und im Kreuzbein. Auch wenn "radikuläre Schmerzen" und "Radikulopathie" in der Literatur synonym verwendet werden, sind sie nicht dasselbe. Radikulärer Schmerz wird definiert als "Schmerz, der durch ektopische Entladungen hervorgerufen wird, die von einer dorsalen Wurzel oder einem Ganglion ausgehen". Ein Bandscheibenvorfall (hernia nucleus pulposus, HNP), die häufigste Ursache, und eine Entzündung des betroffenen Nervs scheinen der entscheidende pathophysiologische Prozess zu sein. Die Radikulopathie ist eine weitere, eigenständige Entität. Es handelt sich um einen neurologischen Zustand, bei dem die Reizleitung entlang eines Spinalnervs oder seiner Wurzeln blockiert ist(Bogduk et al. 2009). Dies führt zu objektiven Anzeichen für den Verlust neurologischer Funktionen wie sensorische Ausfälle (Hypoästhesie oder Anästhesie), motorische Ausfälle (Parese oder Atrophie) oder beeinträchtigte Reflexe (Hyporeflexie). Da Bandscheibenvorfälle bei weitem die häufigste Ursache für lumbosakrale radikuläre Schmerzen sind (90 %, Koes et al. 2007), werfen wir einen genaueren Blick auf die Fakten und die Fiktion um sie herum:
Die Prävalenz von Bandscheibenvorfällen ist auf den Ebenen L4-L5 und L5-S1 mit jeweils 45 % aller Fälle am höchsten. Dies ist darauf zurückzuführen, dass die statischen und kinetischen Kräfte auf diesen beiden Ebenen am größten sind. Außerdem wird berichtet, dass Hernien in den Ebenen L3-L4 weniger häufig vorkommen (5 %), gefolgt von einer noch geringeren Prävalenz in den Ebenen L2-L3 und L1-L2(Schaafstra et al. 2015). Bei einem Bandscheibenvorfall zwischen L4-L5 wird die Nervenwurzel von L5 zusammengedrückt, und bei L5-S1 ist die Nervenwurzel von S1 betroffen. Dies ist darauf zurückzuführen, dass die meisten Diskushernien als mediolaterale Vorfälle auftreten:
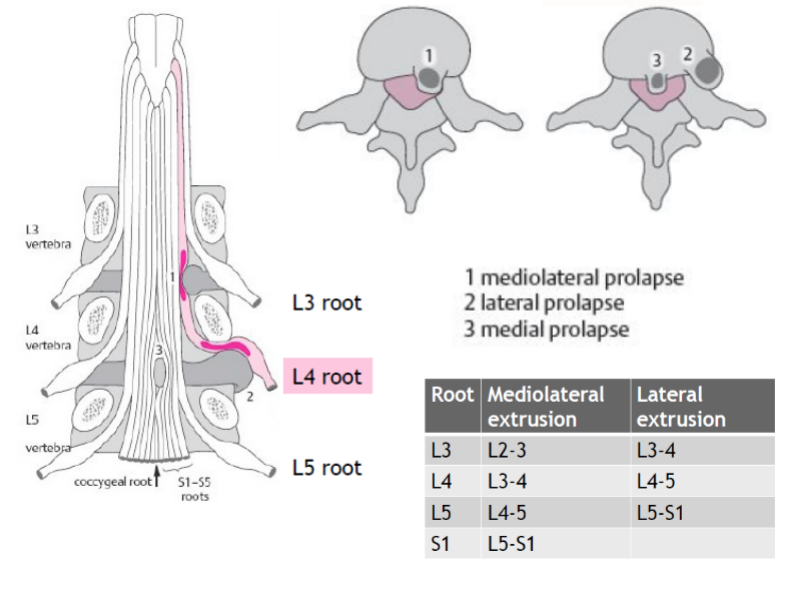 Epstein et al. (2002) haben seitliche Bandscheibenvorfälle eingehend untersucht. Nach Angaben der Autoren machen weit laterale Bandscheibenvorfälle 7-12 % aller lumbalen Bandscheibenvorfälle aus und betreffen in der Regel freie Fragmente, die superolateral zum ursprünglichen Bandscheibenraum gewandert sind. Ein weit lateraler Bandscheibenvorfall komprimiert die Nervenwurzel, die auf derselben Ebene austritt; dies steht im Gegensatz zur klassischen mediolateralen Bandscheibenkompression, die die Nervenwurzel betrifft, die auf der darunter liegenden Ebene austritt (siehe Abbildung oben). Am häufigsten treten weit seitliche Bandscheibenvorfälle in Höhe von L3-L4 oder L4-L5 auf, gefolgt von L5-S1.
Epstein et al. (2002) haben seitliche Bandscheibenvorfälle eingehend untersucht. Nach Angaben der Autoren machen weit laterale Bandscheibenvorfälle 7-12 % aller lumbalen Bandscheibenvorfälle aus und betreffen in der Regel freie Fragmente, die superolateral zum ursprünglichen Bandscheibenraum gewandert sind. Ein weit lateraler Bandscheibenvorfall komprimiert die Nervenwurzel, die auf derselben Ebene austritt; dies steht im Gegensatz zur klassischen mediolateralen Bandscheibenkompression, die die Nervenwurzel betrifft, die auf der darunter liegenden Ebene austritt (siehe Abbildung oben). Am häufigsten treten weit seitliche Bandscheibenvorfälle in Höhe von L3-L4 oder L4-L5 auf, gefolgt von L5-S1.Patienten mit weit seitlichen Bandscheibenvorfällen sind typischerweise Mitte fünfzig, zwischen 50 und 78 Jahre alt und berichten häufig über extreme radikuläre Schmerzen, die auf eine Beeinträchtigung des dorsalen Nervenwurzelganglions im lateralen Kompartiment zurückzuführen sind. Die Schmerzen in den Beinen sind in der Regel unaufhörlich, während die Rückenschmerzen oft minimal sind.
Ähnlich wie bei der Halswirbelsäule kann eine Nervenwurzel auch zwischen hypertrophierten Facettengelenken, einer Bandscheibenvorwölbung, einer spondylotischen Verkrümmung des Wirbelkörpers oder einer Kombination dieser Faktoren eingeklemmt werden. In diesen Fällen handelt es sich um eine Seitenstenose, die wir unter anderem in der nächsten Einheit behandeln werden. Andere, weniger wahrscheinliche Gründe für radikuläre Schmerzen können Tumore, Synovialzysten, Infektionen, Gefäßanomalien oder Spinalkanalstenosen sein, die wir in der folgenden Einheit behandeln werden. Wie Sie einige dieser roten Fahnen erkennen können, erfahren Sie im Abschnitt über die Überprüfung.
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Klinische Präsentation und Untersuchung
Anzeichen und Symptome
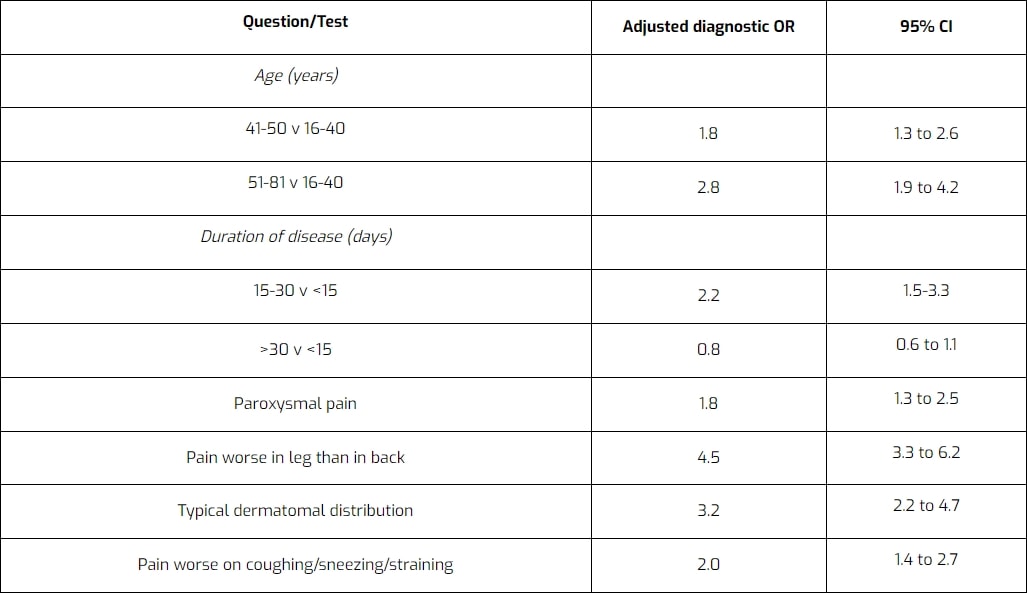
Ähnlich wie bei anderen Pathologien kann eine gründliche Anamnese bereits einen Hinweis auf die Möglichkeit eines lumbosakralen radikulären Syndroms geben. Vroomen et al. (2002) haben verschiedene Items in der Patientenanamnese auf ihre Genauigkeit bei der Diagnose des lumbosakralen radikulären Syndroms untersucht. Sie haben die folgenden Punkte als diagnostisch für ein lumbosakrales radikuläres Syndrom aufgrund eines Bandscheibenvorfalls ermittelt:
Prüfung
Nach der Anamneseerhebung haben Sie vielleicht die ICD-Hypothese (International Classification of Disease) aufgestellt, dass Ihr Patient an einem lumbosakralen radikulären Syndrom leidet. Sie können dann die klinische Unsicherheit weiter verringern, indem Sie physikalische Tests durchführen, um die Hypothesen entweder auszuschließen oder zu bestätigen. Die erste Testreihe konzentriert sich auf die Reproduktion oder Linderung von radikulären Schmerzen und/oder Parästhesien:
Ein spezifischerer Test zur Bestätigung eines lumbosakralen radikulären Syndroms ist die gekreuzte SLR:
Weitere orthopädische Untersuchungen zur Diagnose des lumbalen radikulären Syndroms sind:
- Prüfung der Bogensehne
- Slump-Test
- SLR mit proximaler und distaler Initiierung
- Slump Test mit proximaler und distaler Einleitung
Im zweiten Teil der Untersuchung sollten Sie eine neurologische Untersuchung durchführen, bei der Sie sich auf das Vorhandensein und den Grad einer Radikulopathie konzentrieren und Hyporeflexie, Hypoästhesie und Parese bewerten:
Das folgende Video zum Dermatomtest stammt aus dem Formular der American Spinal Injury Association (ASIA):
Lee et al. (2008) werteten die Literatur aus und erstellten eine zusammengesetzte Dermatomkarte auf der Grundlage veröffentlichter Daten aus 5 Arbeiten, die sie für die experimentell zuverlässigsten hielten. Ihre Karten sehen wie folgt aus:
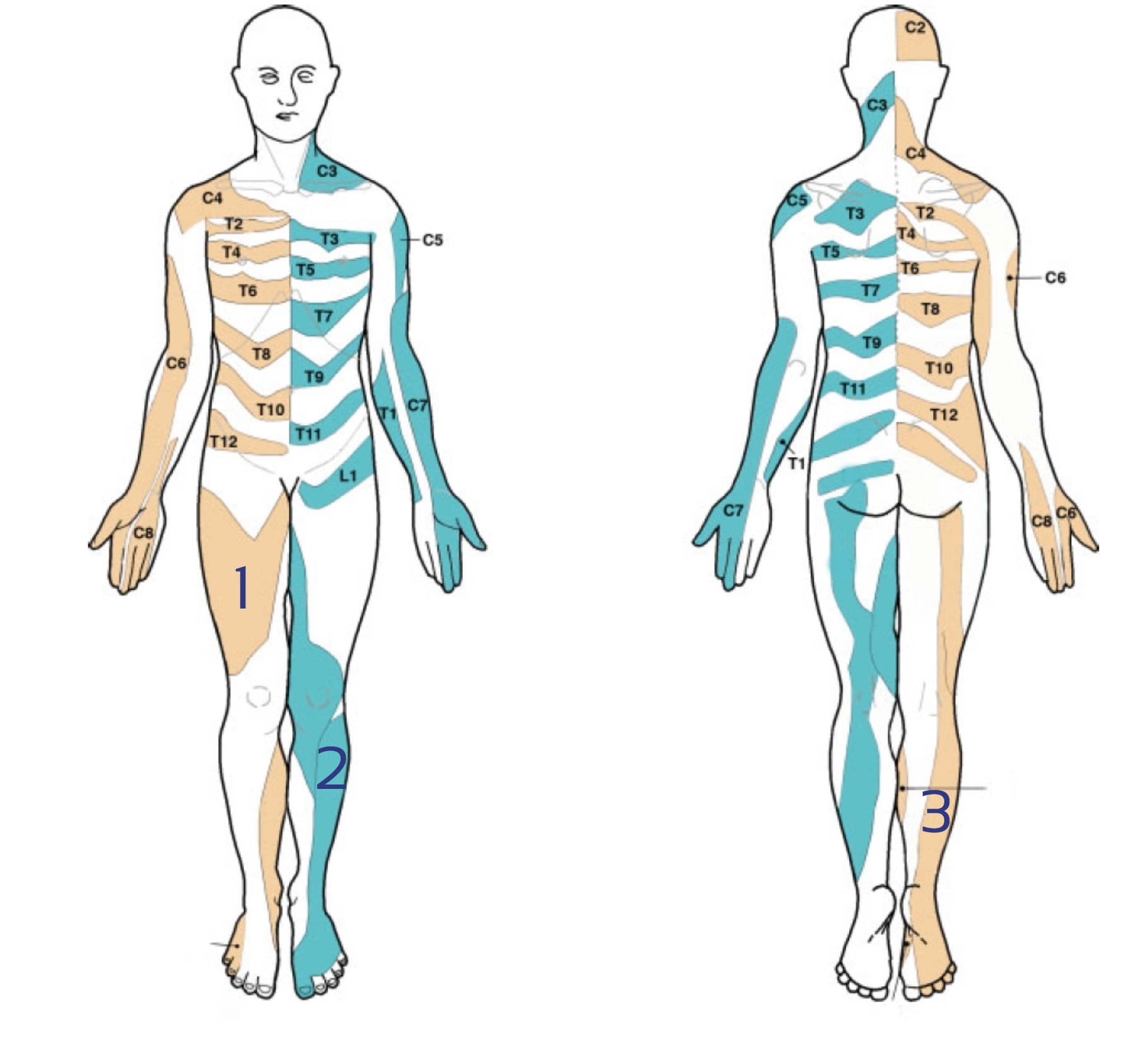
Über die Zuverlässigkeit von Dermatomkarten wird derzeit viel diskutiert. Lesen Sie unsere Blogartikel und Forschungsberichte, wenn Sie mehr darüber erfahren möchten:
- Warum Dermatome Maps immer noch nützlich sein können
- 3 Wahrheiten, die Ihnen die Universität nicht über das Radikulärsyndrom erzählt hat
Sie können die Myotome der unteren Gliedmaßen wie im folgenden Video erklärt testen:
Beachten Sie, dass es neben einem Bandscheibenvorfall auch andere Ursachen für eine Nervenwurzeleinklemmung geben kann. Darüber hinaus kann es sich bei Schmerzen, die in das proximale Bein ausstrahlen, auch um referierte Schmerzen und nicht um radikuläre Schmerzen handeln. Weitere Informationen finden Sie in den folgenden Videos:
- Lumbaler radikulärer Schmerz vs. Überwiesener Schmerz
- Lumbales radikuläres Syndrom vs. Intermittierende neurogene Claudicatio bei lumbaler Spinalkanalstenose
5 WESENTLICHE MOBILISIERUNGS-/MANIPULATIONSTECHNIKEN, DIE JEDER PHYSIO BEHERRSCHEN SOLLTE

Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Behandlung
Wie immer sollte die Behandlung auf den Ergebnissen der Anamneseerhebung und der Untersuchung beruhen. Ziel ist es, sich auf modifizierbare negative prognostische Faktoren zu konzentrieren, die durch eine Therapie beeinflusst werden können. Faktoren, die wir direkt positiv beeinflussen können, sind ein hohes Maß an Schmerzen, Behinderung, Bewegungsumfang und eingeschränkte Gelenkbeweglichkeit. Faktoren, die direkt durch Beratung und Aufklärung, aber auch indirekt durch die Behandlung beeinflusst werden können, sind bewegungsbezogene Angst, katastrophales Denken und passive Bewältigung.
Wenn Sie die Liste der prognostischen Faktoren durchgehen, können Sie feststellen, dass es eine ganze Reihe von Faktoren gibt, die wir kaum oder gar nicht beeinflussen können. Wenn bei einem Patienten psychosoziale oder arbeitsbezogene Faktoren vorherrschen, haben Zwart et al. (2021) empfehlen, andere medizinische Fachleute wie Psychologen oder einen auf berufliche Rehabilitation spezialisierten Physiotherapeuten zu kontaktieren.
Was sagen die Erkenntnisse über wirksame Behandlungen aus?
Es mag überraschen, aber die Beweise für die Wirksamkeit konservativer Behandlungsmöglichkeiten des lumbosakralen radikulären Syndroms sind äußerst spärlich. Luijsterburg et al. (2008 ) haben herausgefunden, dass Physiotherapie in Bezug auf Schmerzen und Behinderungen nach 3, 6, 12 und 52 Wochen nicht wirksamer ist als die allgemeine Betreuung durch einen Hausarzt. Es gab jedoch Hinweise darauf, dass die Physiotherapie bei Patienten, die bei der ersten Konsultation über schwere Behinderungen berichteten, besonders wirksam war, was die insgesamt wahrgenommene Wirkung angeht. Außerdem wurde in einer systematischen Übersicht von Fernandez et al. (2015) festgestellt, dass Übung kurzfristig eine geringfügig bessere Wirkung auf die Beinschmerzen hat als der Ratschlag, aktiv zu bleiben, für Patienten, die unter Ischias. Der geringe Effekt verschwand jedoch auf lange Sicht. Albert et al. (2012 ) verglichen symptomgeleitete Übungen, Informationen und Ratschläge, aktiv zu bleiben, mit Scheinübungen mit Informationen und Ratschlägen, aktiv zu bleiben. Sie stellten fest, dass die Interventionsgruppe nach 4,8 Behandlungen im Vergleich zur Scheinbehandlung klinisch signifikant bessere Ergebnisse in Bezug auf die Gesamtbeurteilung, den Funktionsstatus, die Schmerzen, den beruflichen Status und den klinischen Befund aufwies.
Paatelma et al. (2008) verglichen die orthopädische manuelle Therapie, die McKenzie-Therapie und den Ratschlag, bei Patienten mit Kreuzschmerzen aktiv zu bleiben. Während sich alle drei Gruppen nach drei Monaten gleichermaßen verbesserten, schnitt die McKenzie-Gruppe in Bezug auf Rücken- und Beinschmerzen sowie Behinderung nach sechs Monaten und einem Jahr deutlich besser ab als die "Bleib aktiv"-Gruppe. Es gab keinen Unterschied zwischen manueller Therapie und der McKenzie-Methode.
Ye et al. (2015 ) verglichen Übungen zur Stabilisierung der Lendenwirbelsäule mit allgemeinen Übungen bei Patienten mit lumbalen Bandscheibenvorfällen. In beiden Gruppen kam es 3 und 12 Monate nach dem Training zu einer signifikanten Verringerung der Schmerz- und Behinderungswerte im Vergleich zu den Werten vor der Behandlung. Die Stabilisierungsgruppe zeigte 12 Monate nach dem Training eine signifikante Verringerung der durchschnittlichen Schmerzwerte für Kreuzschmerzen und Behinderung im Vergleich zur allgemeinen Übungsgruppe. Leider haben die Autoren keine dritte Kontrollgruppe eingesetzt, um die Auswirkungen der Ratschläge, aktiv zu bleiben, zu vergleichen.
Neto et al. (2017) führten eine systematische Übersichtsarbeit und Metaanalyse zu den Auswirkungen der neuralen Mobilisierung der unteren Körperquadranten bei Gesunden und Menschen mit Kreuzschmerzen durch. Sie fanden eine mäßige Wirkung der neuralen Mobilisierung auf die Verbesserung der Beweglichkeit und große Effekte auf die Verringerung von Schmerzen und Behinderungen bei Patienten mit Kreuzschmerzen. Eine systematische Überprüfung und Meta-Analyse von Basson et al. (2017 ) konzentrierten sich auf die Wirksamkeit der neuralen Mobilisierung bei muskuloskelettalen Erkrankungen mit einer neuropathischen Komponente. Sie stellten fest, dass bei Patienten mit chronischen Kreuzschmerzen die Schmerzen zunahmen und die Behinderung abnahm. Patienten mit lumbosakralem radikulärem Syndrom berichten häufig über eine Provokation der Symptome durch Beugung. Aus diesem Grund empfehlen wir, mit neurodynamischen Techniken mit dem SLR-Slider zu beginnen, gefolgt vom SLR-Tensioner. Sobald die Beinschmerzen des Patienten nachgelassen haben oder fast nicht mehr vorhanden sind und er die Beugung tolerieren kann, kann die Slump-Technik angewendet werden, wiederum beginnend mit dem Slider, gefolgt von der Spanner-Technik.
Nach der akuten Phase haben die Patienten oft anhaltende Rückenschmerzen, aber keine Beinschmerzen mehr. Dies ist häufig das Ergebnis eines erlernten Schutzverhaltens (z. B. Vermeidung von Beugung und Ko-Kontraktion der Lendenmuskulatur), das anfangs hilfreich war, sich aber langfristig als nachteilig erweisen kann. Neben ausführlicher Beruhigung und Erklärung können die folgenden Übungen hilfreich sein, um das Angstvermeidungsverhalten des Patienten in Frage zu stellen und das Vertrauen in seinen Rücken wiederherzustellen:
Ein Bandscheibenvorfall und Ischiasbeschwerden bedeuten also nicht unbedingt, dass man operiert werden muss. In den Niederlanden werden etwa 5-15 % der Patienten mit lumbosakralem radikulärem Syndrom schließlich operiert. Aber wie wirksam ist eine Operation? Eine systematische Untersuchung von Jacobs et al. (2011) zeigten, dass eine konservative Behandlung und eine Operation nach 1 und 2 Jahren gleich wirksam sind. Der einzige Vorteil, den eine Operation bieten könnte, ist eine schnellere Schmerzlinderung für Patienten mit radikulären Schmerzen über einen Zeitraum von 6-12 Wochen. Clark et al. (2019) führten eine weitere, neuere systematische Überprüfung durch und kamen zu demselben Ergebnis: "Im Vergleich zu nicht-chirurgischen Eingriffen verringert ein chirurgischer Eingriff wahrscheinlich kurz- und mittelfristig die Schmerzen und verbessert die Funktion, aber dieser Unterschied bleibt langfristig nicht bestehen". Allerdings sollten zunächst andere Möglichkeiten der Schmerzlinderung in Betracht gezogen werden, wie NSAIDs, schwache Opioide oder epidurale Injektionen, wie die NICE-Leitlinien aus dem Vereinigten Königreich empfehlen.
Während sich die Beinschmerzen eines Patienten in der Regel durch eine Operation oder einfach durch Zeitaufwand bessern, gelingt es vielen Patienten, die wir sehen, nicht, ihre Rückenschmerzen zu verbessern. In diesen Fällen besteht die Hauptaufgabe für uns Kliniker wahrscheinlich darin, die Patienten aufzuklären und zu beruhigen und ihnen zu helfen, wieder Vertrauen in ihren Rücken zu gewinnen. Dies kann mit einer abgestuften Aktivität oder einem abgestuften Expositionsprogramm (siehe Video oben) geschehen, um bestimmte bewegungsbezogene Ängste wie z. B. das Bücken zu überwinden.
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Endlich! Wie Sie die Behandlung von Wirbelsäulenerkrankungen in nur 40 Stunden meistern, ohne Jahre Ihres Lebens und Tausende von Euros zu verschwenden - garantiert!


Was Kunden über diesen Kurs zu sagen haben
- Shachaf Alexander19/07/24Orthopädische Physiotherapie der Wirbelsäule Orthopädische Physiotherapie der Wirbelsäule
Interessanter Kurs mit vielen nützlichen Daten und praktischen Hilfsmitteln.
Ich kann es nur empfehlen.Verena Fric25/11/22Orthopädische Physiotherapie der Wirbelsäule GROSSARTIGER KURS ÜBER DIE WIRBEL
toller Kurs, bester Überblick über die verschiedenen Syndrome der Wirbelsäule, sehr hilfreich und relevant für die Arbeit mit Patienten - Peter Walsh01/09/22Orthopädische Physiotherapie der Wirbelsäule 5 SterneChristoph21/12/21Orthopädische Physiotherapie der Wirbelsäule Ein wirklich gut gemachter Kurs, der moderne Lehrmethoden verwendet. Kompliment! Manchmal sind Sie für mich zu sehr ins Detail gegangen, anstatt auf wichtigere Kapitel der Wirbelsäulenbehandlung einzugehen, wie z.B. Techniken zur Behandlung von Muskeln und Faszien.
- John09/10/21Orthopädische Physiotherapie der Wirbelsäule AUSGEZEICHNETER KURS SEHR EMPFEHLENSWERT
Als frisch diplomierter Physiotherapeut empfehle ich diesen Kurs sehr, um zu wissen, dass man mit seinen Patienten auf dem richtigen Weg ist. Die präsentierten Informationen sind sehr klar und einfach zu folgen, ebenso wie die großartigen Videos im Stil der Physiotherapie. So macht das Lernen wirklich Spaß, danke Jungs für all eure harte Arbeit. Wohlverdient.Alexander Bender06/09/21Orthopädische Physiotherapie der Wirbelsäule Während der Corona-Krise habe ich viele Online-Kurse und Webinare gebucht, aber keiner war so unterhaltsam und gut durchdacht wie die Kurse von PhysioTutors.
Alle Einheiten sind gut zusammengefasst, sinnvoll gegliedert und leicht zu verstehen.
Ich freue mich schon auf die anderen Kurse.
Viele Grüße aus Deutschland. - GHADEER05/01/21Orthopädische Physiotherapie der Wirbelsäule SEHR INFORMATIV UND AKTUALISIERT
Für jeden, der sich bei der Behandlung von Wirbelsäulenfällen verirrt hat, ist dieser Kurs sehr hilfreich.MICHAEL PROESMANS20/12/20Orthopädische Physiotherapie der Wirbelsäule HÖCHST METHODISCH, MIT VIELEN WISSENSCHAFTLICHEN VERWEISEN
Klarer, strukturierter und gut recherchierter Kurs über die häufigsten Pathologien des Wirbelsäulenkomplexes.
Zahlreiche informative Module mit detaillierten Videoanalysen.
Wenn Sie einen Studiengang suchen, den Sie in Ihrer Freizeit absolvieren können und der genügend Tiefe und wissenschaftlichen Hintergrund bietet, dann haben Sie hier ein sehr gutes Angebot gefunden.
Ein tolles Preis-Leistungs-Verhältnis, ein toller Kurs. - BENOIT08/05/20Orthopädische Physiotherapie der Wirbelsäule Nachdem ich den Orthopädiekurs für die unteren und oberen Gliedmaßen abgeschlossen hatte, freute ich mich darauf, mit diesem wirbelsäulenspezifischen Kurs zu beginnen.
Ein wirklich guter Überblick über alle Pathologien der Wirbelsäule, von der Epidemiologie bis hin zu Diagnose und Behandlung, der mich zuversichtlicher für die Behandlung meiner zukünftigen Patienten gemacht hat.
EIN WEITERER GROSSARTIGER KURS!
Die Kurse sind sehr ausführlich mit vielen Informationen und Videos.
Für mich sind diese 2 Kurse ein absolutes Muss, um das Wissen über die häufigsten Pathologien in der Physiotherapie zu erlernen und zu aktualisieren.Nicolas Cardon27/04/20Orthopädische Physiotherapie der Wirbelsäule Dies ist ein sehr interessanter Kurs!
Wir können viele Informationen über die wichtigsten Pathologien und ihre Differentialdiagnosen sowie über objektive und subjektive Untersuchungen finden. Die Videos sind klar und gut gestaltet.
Es ist ein sehr guter Kurs für diejenigen, die ihr Curriculum für Orthopädische Manuelle Therapie vervollständigen möchten.
Ein französischer Physio







