3 Wahrheiten, die dir die Universität nicht über das Radikulärsyndrom erzählt hat
Ich bin sicher, dass viele Studenten und Therapeuten da draußen gelernt haben, dass radikuläre Schmerzen und Radikulopathie einer dermatomalen Verteilung folgen. Aber ist das wirklich so und genau so, wie wir es aus den Lehrbüchern gelernt haben?
Zunächst einmal muss man zwischen radikulären Schmerzen und Radikulopathie unterscheiden. Auch wenn "radikuläre Schmerzen" und "Radikulopathie" in der Literatur synonym verwendet werden, sind sie nicht dasselbe. Radikulärer Schmerz wird definiert als "Schmerz, der durch ektopische Entladungen hervorgerufen wird, die von einer dorsalen Wurzel oder ihrem Ganglion ausgehen". Dabei handelt es sich um den neuropathischen, elektrischen Schmerz, der in das Bein schießt.
Radikuläres Syndrom ist der Oberbegriff für radikuläre Schmerzen (Schmerzen, die von der Radix ausgehen) und Radikulopathie (Leitungsblockade entlang eines Spinalnervs oder einer Wurzel)
Die Radikulopathie ist eine weitere, eigenständige Entität. Es handelt sich um einen neurologischen Zustand, bei dem die Reizleitung entlang eines Spinalnervs oder seiner Wurzeln blockiert ist(Bogduk et al. 2009). Dies führt zu objektiven Anzeichen für den Verlust neurologischer Funktionen, wie z. B. sensorische Ausfälle, die bei der schweren Form als Hypoästhesie oder Anästhesie bezeichnet werden, motorische Ausfälle, die bei der schweren Form als Parese oder Atrophie bezeichnet werden, oder beeinträchtigte Reflexe, die als Hyporeflexie oder Areflexie bezeichnet werden, wenn sie vollständig fehlen. Liegen radikuläre Schmerzen oder eine Radikulopathie oder beides vor, spricht man von einem radikulären Syndrom, das ein Überbegriff ist.
Folgt der radikuläre Schmerz einem dermatomalen Muster?
Okay, jetzt wollen wir sehen, ob der radikuläre Schmerz einem dermatomalen Muster folgt. Eine Studie von Murphy et al. (2009) beobachteten Schmerzmuster bei Patienten mit radikulären Schmerzen und stellten Folgendes fest:
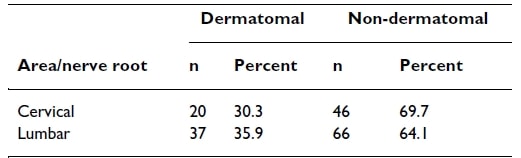
Die radikulären Schmerzen an der Halswirbelsäule folgten nur in 30 % der Fälle einer dermatomalen Verteilung, während sie an der Lendenwirbelsäule mit 36 % etwas besser waren. Betrachten wir nun die einzelnen Dermatome separat.
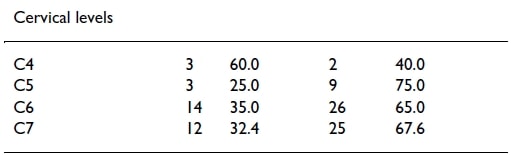
Bei den zervikalen Ebenen scheint nur C4 mit 60 % mehr oder weniger zuverlässig zu sein - obwohl wir hier mit der Interpretation vorsichtig sein müssen, da es nur 2 Patienten mit einer betroffenen Nervenwurzel in C4 gab. Alle anderen Ebenen scheinen nicht zuverlässig zu sein.
Für die Lendenwirbelsäule sieht es nicht viel besser aus:
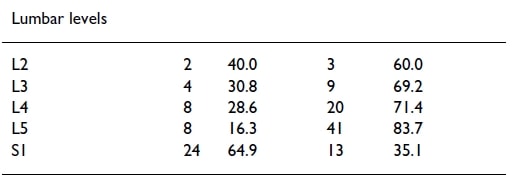
Es scheint, dass nur die Ebene S1 mehr oder weniger zuverlässig ist, da 65 % der Patienten mit einer S1-Nervenwurzelkompression über Schmerzen in der dermatomalen Verteilung von S1 berichten. Alle anderen Ebenen folgten nicht regelmäßig einer dermatomalen Verteilung. Es muss jedoch gesagt werden, dass Murphy und Kollegen Patienten mit mehrstufigen Erkrankungen einbezogen haben, was die Zuverlässigkeit wahrscheinlich etwas verringert hat. Eine weitere, neuere Studie von McAnany et al. (2019) beobachteten Schmerzmuster bei zervikaler Radikulopathie. Sie stellten fest, dass nur 54 % dem im Netter-Anatomiebuch beschriebenen regelmäßigen Dermatom-Muster entsprechen. Bei der Nicht-Standardverteilung wichen die Dermatomebenen entweder kranial oder kaudal um 1,68 Ebenen von der Standardverteilung ab.
Der radikuläre Schmerz scheint nur bei den Nervenwurzeln C4 (60 %) und S1 (65 %) zuverlässig einer dermatomalen Verteilung zu folgen.
Wie zuverlässig sind Dermatome, Myotome und Reflexe?
Wenn also radikuläre Schmerzen unzuverlässig sind und meist als einschießende, elektrische Schmerzen entlang der gesamten Verteilung des Arms oder des Beins angegeben werden - wie zuverlässig sind dann unsere Dermatome, Myotome und Reflexe?
Eine Studie von Rainville et al. (2017) verglichen sensorische Veränderungen und Schwäche bei Patienten mit C6- und C7-Radikulopathie. Sie kamen zu dem Schluss, dass diese Symptome für die Unterscheidung zwischen den beiden Stufen nur von begrenztem Wert sind. Al Nezari et al. (2013) führten eine Meta-Analyse durch, um festzustellen, ob eine periphere neurologische Untersuchung in der Lage ist, das Ausmaß eines lumbalen Bandscheibenvorfalls zu diagnostizieren. Sie stellen fest, dass sensorische, motorische und reflexive Tests alle eine geringe Sensitivität, eine mäßige Spezifität und eine begrenzte diagnostische Genauigkeit bei der Bestimmung des Ausmaßes des Bandscheibenvorfalls aufweisen. Eine neurologische Untersuchung kann zwar dazu beitragen, das Vorliegen eines radikulären Syndroms zu bestätigen und die Unterfunktion zu beurteilen, um eine Ausgangsbasis zu schaffen und den Behandlungsfortschritt zu überwachen, sie kann jedoch nicht das betroffene Niveau der Nervenwurzelkompression bestimmen.
Was ist nun der Grund dafür, dass unsere Dermatomkarten so unzuverlässig sind? In der Literatur werden mehrere Möglichkeiten genannt. Erstens gibt es eine große Variabilität im Plexus brachialis und lumbosacralis. Betrachtet man die Leichenstudien für den Plexus brachialis, so wurde eine typische Lehrbuchanatomie des Plexus brachialis nur in 37-77 % der Fälle gefunden. Für den Plexus brachialis werden zwei Hauptvarianten beschrieben:
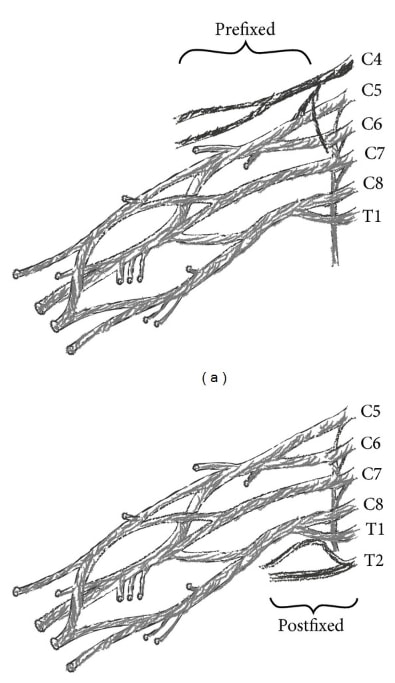
Von einer "Präfixation" ist die Rede, wenn die Nervenwurzel C4 einen erheblichen Beitrag zum Plexus leistet und T1 nicht oder nur geringfügig. Die Prävalenz dieser Variante liegt zwischen 26 und 48 %. Die zweite Variante wird als "Postfixierung" bezeichnet. Dies ist der Fall, wenn nur ein geringer oder gar kein Beitrag von C5 und eine erhebliche Innervation von T2 vorhanden ist. Diese Variante tritt bei 4 % der Bevölkerung auf. Eine Präfixation oder Postfixation kann das beobachtete Muster der zervikalen Radikulopathie je nach der vorliegenden anatomischen Variante nach kranial oder kaudal verschieben.
Ein zweiter Grund ist, dass intradurale Verbindungen der Wurzeln bei mehr als 50 % der Leichen durch C5 und C6 und C6 und C7 gefunden werden. Eine solche Verbindung zwischen Wurzeln verschiedener Nervenwurzeln wird als Anastomose bezeichnet.
Drittens enthalten die Lehrbücher, die üblicherweise in der medizinischen Ausbildung verwendet werden, mehrere, sich widersprechende Dermatomkarten. Hinzu kommt, dass die Grundlage, auf der die dermatomalen Karten entstanden sind, in verschiedener Hinsicht fehlerhaft ist. So wurde beispielsweise die von Garrett und Keegan 1948 erstellte Karte bis heute nicht durch Folgestudien bestätigt, dennoch wird diese Karte in den meisten Lehrbüchern verwendet. Lee et al. (2008) werteten die Literatur aus und erstellten eine zusammengesetzte Dermatomkarte auf der Grundlage veröffentlichter Daten aus 5 Arbeiten, die sie für die experimentell zuverlässigsten hielten. Ihre Landkarte sieht so aus, was sich vielleicht ein wenig von dem unterscheidet, was Sie und wir in der Schule gelernt haben:
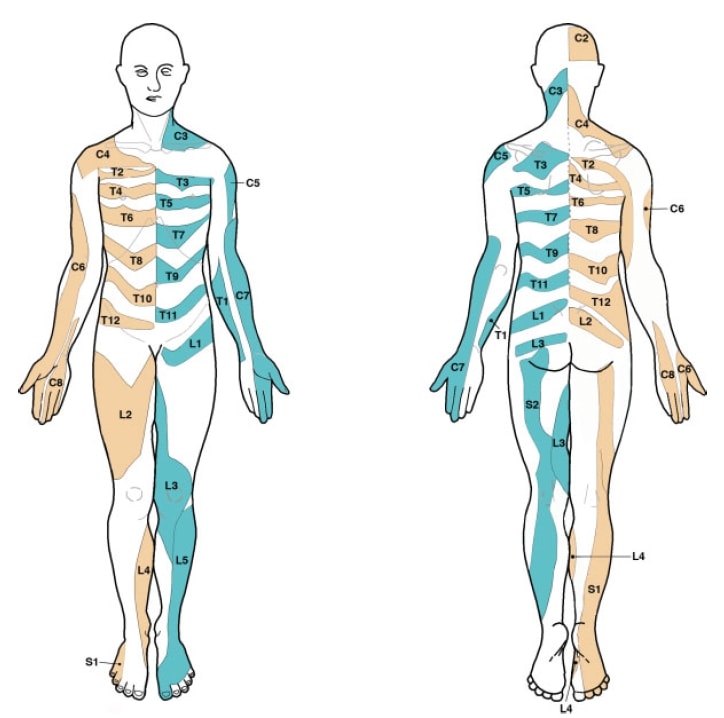
Okay, fassen wir zusammen: Weder radikuläre Schmerzen noch Radikulopathie scheinen also einem strengen dermatomalen Muster zu folgen, das wir in der Schule gelernt haben. Mit unserer klinischen Untersuchung können wir also wahrscheinlich nicht feststellen, welche Nervenwurzel betroffen ist. Gleichzeitig sind diese Informationen für Chirurgen wahrscheinlich viel wichtiger als für uns Physiotherapeuten. Wenn jemand unter radikulären Symptomen leidet, die von L5 oder S1 ausgehen, wird sich unsere Behandlungsstrategie wahrscheinlich nicht wesentlich ändern. Sie sollten Ihre neurologische Untersuchung fortsetzen, um die Radikulopathie zu bestätigen und den Grad der Unterfunktion zu bestimmen. Gleichzeitig ist zu bedenken, dass die Anatomie stark variiert und eine Vorhersage der betroffenen Ebene unmöglich ist.
Orthopädische Physiotherapie der Wirbelsäule
Meistern Sie die Behandlung von Wirbelsäulenleiden in nur 40 Stunden, ohne Jahre Ihres Lebens und Tausende von Euros auszugeben

Nun gut, wir hoffen, dass die Frage damit gründlich beantwortet ist. Kommentieren Sie unten, wenn Sie von den tatsächlichen Beweisen überrascht waren und wenn Sie weitere Fragen haben. Viele dieser Informationen und noch viel mehr finden Sie in unserem Online-Kurs zur Wirbelsäule.
Vielen Dank fürs Lesen!
Kai

Kai Sigel
CEO & Mitbegründer von Physiotutors
NEUE BLOGARTIKEL IN DEINER INBOX
Abonnieren Sie jetzt und erhalten Sie eine Benachrichtigung, sobald der neueste Blog-Artikel veröffentlicht wird.







