Updates over lichaamsbeweging voor knieartrose

Inleiding
Veel mensen worden geconfronteerd met artrose (OA). Omdat deze aandoening niet kan worden genezen, moeten veel mensen er een groot deel van hun volwassen leven mee leven. Het bewijs beveelt aan om oefentherapie te gebruiken om pijn te verminderen, de gewrichtsfunctie te verbeteren en de levenskwaliteit van mensen met OA te verhogen. Helaas blijven intra-articulaire injecties en orale pijnstillers de meest voorkomende eerste behandelingen (en hun gebruik is zelfs toegenomen na verloop van tijd), ondanks het feit dat lichaamsbeweging voor knie-OA wordt aanbevolen als eerstelijnsbehandeling. Tot de orale pijnstillers behoren niet-steroïde ontstekingsremmers (NSAID's) en opioïden.
Wat is het probleem met opioïden?
Er bestaan verschillende farmacologische interventies, dus waarom schrijf je ze gewoon niet voor? Mensen met OA kunnen opioïden voorgeschreven krijgen om de pijn te verzachten. Omdat OA echter een chronische aandoening is, worden de opioïden lange tijd geslikt. Thorlund et al., 2019 ontdekten dat mensen met knie- en heup-OA tot degenen behoren die opioïden in verontrustend hoge mate gebruiken. Voorbeelden van opioïde geneesmiddelen zijn:
- Codeïne
- Fentanyl
- Hydrocodon
- Oxycodon
- Oxymorfon
- Morfine
Er kunnen verschillende problemen ontstaan wanneer iemand chronisch opioïden gebruikt. Opioïden zijn effectieve pijnstillers, maar ze veroorzaken vaak misselijkheid, constipatie en slaperigheid en het gebruik ervan is gekoppeld aan een aanzienlijk risico op verslaving. Nalini et al., 2021 toonden aan dat, onafhankelijk van de gebruikelijke risicovariabelen, langdurig opiaatgebruik verband hield met een verhoogde cardiovasculaire mortaliteit. Ondanks toenemend bewijs dat de genoemde voordelen in twijfel trekt en de toenemende publieke kennis over de gevaren van opioïden, bleef het voorschrijfpercentage tussen 2007 en 2014 echter stabiel.
Gegevens van het Osteoarthritis Initiative toonden aan dat deelnemers met of een risico op knie-OA die opioïden en antidepressiva gebruikten met/zonder aanvullende analgetica/nutraceutica mogelijk een verhoogd risico hebben op terugkerende valincidenten na controle voor potentiële factoren(Lo-Ciganic et al, 2017). Ze raadden aan om opioïden en antidepressiva met voorzichtigheid te gebruiken.

Met deze risico's in het achterhoofd kan fysiotherapie de sleutel zijn tot een betere pijnbehandeling en het verminderen van het risico op opioïdenverslaving bij mensen met knie-OA. Uit het onderzoek van Kumar et al., 2023 bleek dat mensen die laat werden doorverwezen naar fysiotherapie een hoger risico hadden op het gebruik van opioïden dan mensen met knie-OA die binnen 1 maand na hun diagnose werden doorverwezen. Met name actieve fysiotherapeutische interventies leidden tot lagere risico's op het gebruik van opioïden, en hebben dus mogelijk het potentieel om opioïdafhankelijkheid te verminderen.
Werkt medicatie dan toch?
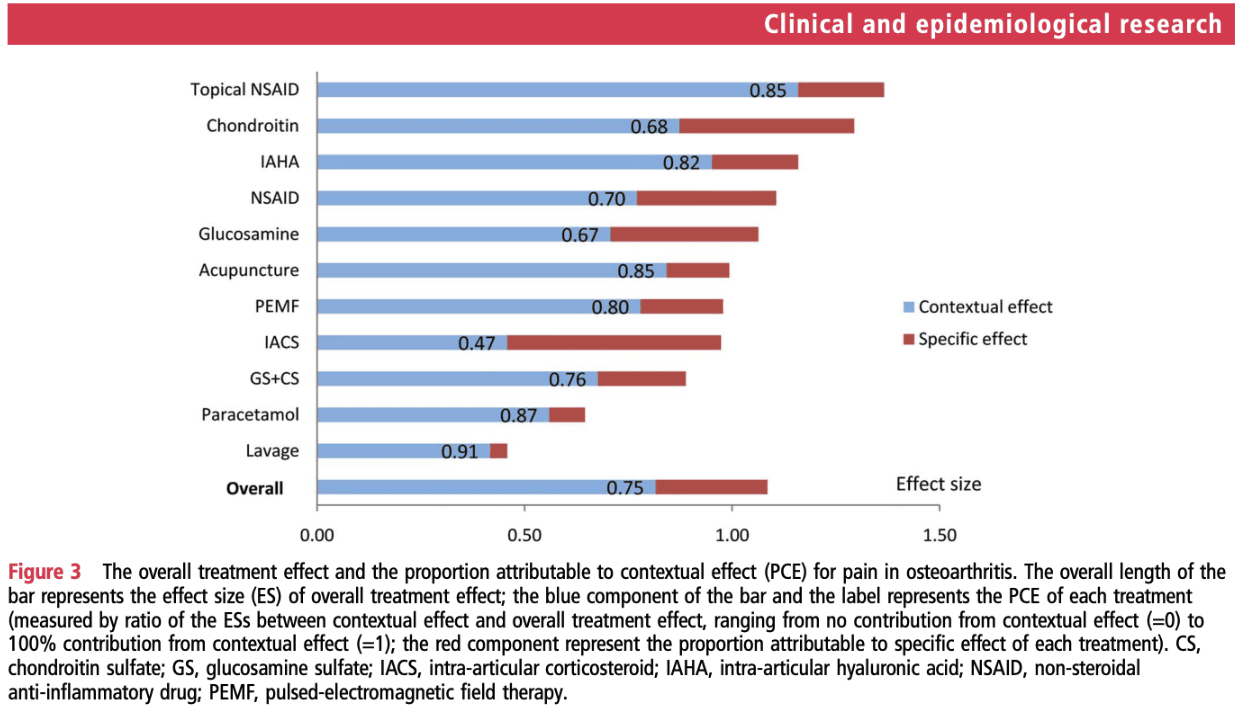
Kunnen we zeggen dat behandelingen echt doen wat ze van plan zijn te doen? Dit kan verbazingwekkend zijn, maar Zou et al., 2016 analyseerde het totale behandeleffect en het percentage dat werd toegeschreven aan contextuele effecten die werden gevonden in gerandomiseerde gecontroleerde onderzoeken (RCT's) van diverse behandelingen voor OA. Ze concludeerden dat in RCT's voor OA het grootste deel (75%) van het totale voordeel van de behandeling gerelateerd is aan contextuele effecten in plaats van behandelingsspecifieke effecten. Placebo, inderdaad. Oefentherapie en fysiotherapie hebben natuurlijk ook een placebo-effect. En in plaats van dit te vermijden, denk ik dat je moet proberen je contextuele effecten te maximaliseren. Maar als het gaat om (intra-articulaire) pijnmedicatie (met bijwerkingen en bijbehorende risico's), zou het moeten worden aangemoedigd om de interactie tussen patiënt en behandelaar en andere contextuele factoren die binnen de controle van patiënten liggen te optimaliseren in plaats van blind pijnmedicatie en invasieve behandelingen voor te schrijven.
Waarom bewegen?
Mensen vragen zich misschien af "Waarom zou ik sporten?". Vooral omdat er andere opties bestaan (denk aan de beschikbare pijnstillers, injecties en gewrichtsvervangende operaties). Vina et al., 2016 onderzochten het verband tussen de voorkeuren van patiënten voor totale knieprothese (TKR) en de ontvangst van TKR. Ze ontdekten dat iemand die de voorkeur gaf aan een TKR twee keer meer kans had om er ook daadwerkelijk een te krijgen. Het lijkt erop dat als de patiënt een nieuwe knie wil, de kans groot is dat de chirurg zal volgen. Patiënten hebben vaak verkeerde verwachtingen van een "nieuwe knie". Wanneer niet aan deze verwachtingen wordt voldaan, is de kans groot dat de patiënt ontevreden wordt, zoals blijkt uit Bourne et al., 2010. Verder is er een beperkt begrip van de werking van niet-chirurgische behandelingen. Dit kan ertoe leiden dat mensen zich afvragen waarom ze zouden sporten in plaats van te kiezen voor een gewrichtsvervangende operatie.
Naast het feit dat lichaamsbeweging de symptomen van OA kan verbeteren, heeft het ook het potentieel om positieve ziektemodificerende effecten uit te oefenen. De degradatie van het gewrichtskraakbeen is het kenmerk van OA. Toch hebben we allemaal geleerd dat gezond bot en kraakbeen in stand worden gehouden door dynamische processen op cellulair niveau, maar dat deze worden beïnvloed door mechanische belasting. Ook reikt de aandoening verder dan de gewrichtsruimte waar remodeling en synovitis optreden. Het tast ook de omliggende spieren, pezen en ligamenten aan.
Bovendien concludeerden Henriksen et al. in 2016 op basis van hun meta-analyse van Cochrane reviews dat lichaamsbeweging vergelijkbare effecten heeft als pijnstillers, maar met minder bijwerkingen en risico's gepaard gaat. Dit werd verder bevestigd door Weng et al., in 2022.
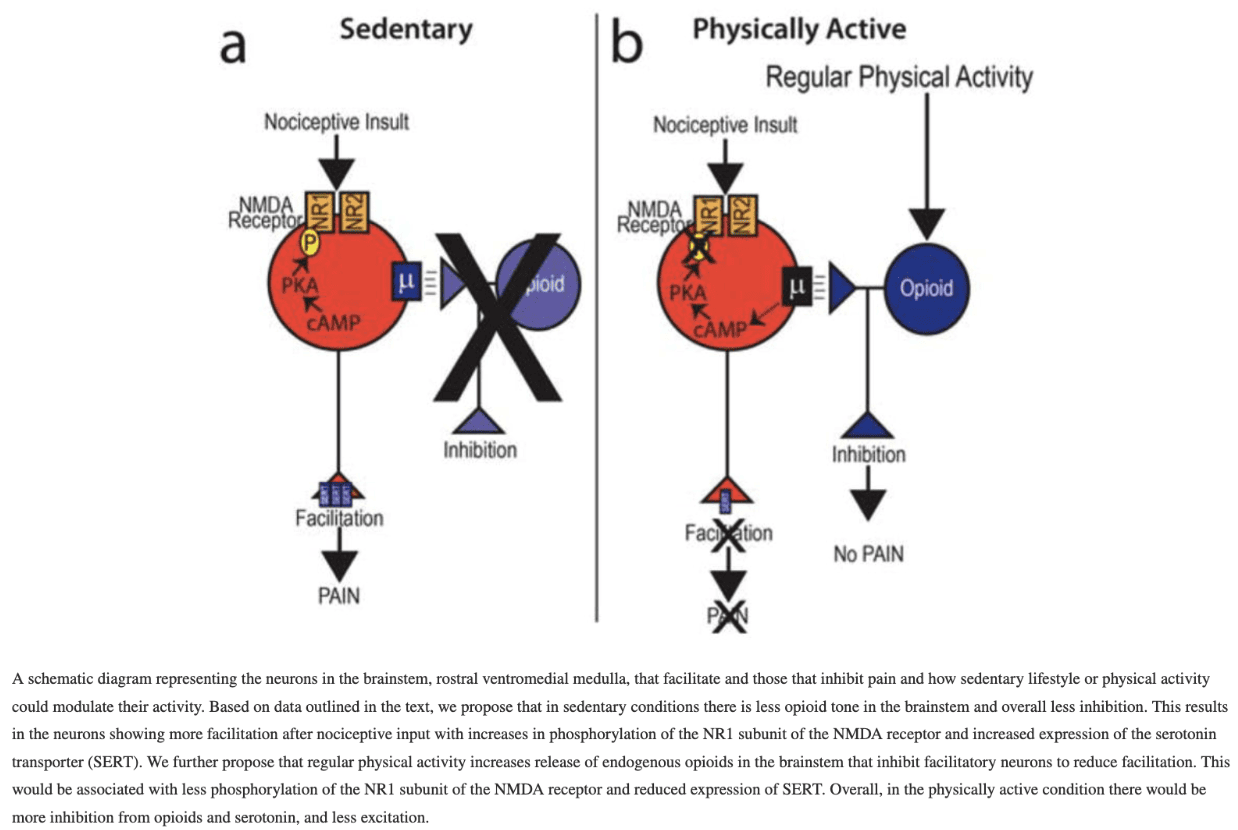
Mensen kunnen bang zijn dat de pijn toeneemt door lichaamsbeweging. Sluka et al. (2018) bestudeerden pijn en analgesie door inspanning. Ze stelden dat "regelmatige lichaamsbeweging de status van het immuunsysteem en centrale pijnremmende paden verandert om een beschermend effect te hebben tegen perifeer letsel. Fysiek inactieve mensen missen deze normale beschermende staat die zich ontwikkelt bij regelmatige lichaamsbeweging, waardoor hun kans op het ontwikkelen van chronische, slopende pijn toeneemt." Deze studie ging niet in detail in op OA, maar schijnt wel een licht op de gunstige effecten van lichaamsbeweging. Omdat lichamelijk inactieve mensen flare-ups kunnen krijgen aan het begin van de training, zouden we kunnen voorstellen om de belasting aan te passen aan hun individuele niveau, bijvoorbeeld met behulp van de Borg-schaal.
Hoe verbeteren niet-chirurgische ingrepen de OA-symptomen?
Hier komt het onderzoek van Lima et al. uit 2023, die de mediatoren van niet-chirurgische interventies op de uitkomsten van pijn en fysiek functioneren onderzochten. Een mediator beschrijft hoe een onafhankelijke variabele een afhankelijke variabele beïnvloedt. Dus in ons geval, hoe beïnvloedt een trainingsinterventie de uitkomst van pijn of functie bij mensen met knie-OA. Het maakt deel uit van het causale pad van een effect en vertelt je hoe of waarom een effect optreedt.
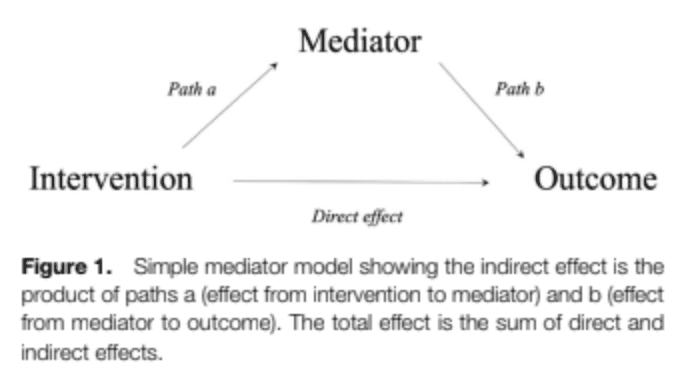
Effecten kunnen direct of indirect optreden. Een direct effect heeft een directe invloed op de uitkomst. Maar vaak is dit niet zo eenvoudig. Interventies kunnen bepaalde resultaten verbeteren door middel van bemiddelaars. Deze variabelen kunnen meer inzicht geven in de causale verklaringen en zijn belangrijk om beter te begrijpen hoe interventies kunnen werken. In de bovenstaande figuur staan "pad A" en "pad B". Het is belangrijk om de bemiddelaars te leren kennen, zodat we de interventies met meer vertrouwen op maat kunnen maken. Als we bijvoorbeeld zouden weten dat de mediator de uitkomst beïnvloedt, maar de interventie de mediator zelf niet beïnvloedt, zou het nodig zijn om de interventie aan te passen of andere effectieve strategieën te vinden.
Laten we een voorbeeld gebruiken om dit op te helderen. Als we bijvoorbeeld weten dat een dieet (= interventie) de pijn (= uitkomst) bij iemand met knie-OA zou verbeteren door een vermindering van het lichaamsgewicht (= mediator), dan kunnen we iemand zeker adviseren om zijn eetpatroon aan te passen. Als het dieet echter geen invloed heeft op het lichaamsgewicht, kan een ander type dieet dat wel leidt tot gewichtsverlies geschikter zijn.
Pijn
Voor de uitkomstpijn waren de mediatoren van lichaamsbeweging de kniespierperfusie, de kracht van de kniestrekkers en self-efficacy. De mediatoren van het effect van voeding en lichaamsbeweging op pijn waren veranderde ontstekingsbiomarkers, vermindering van het lichaamsgewicht en verbetering van de zelfeffectiviteit.
Lichamelijke functie
Lichaamsbeweging medieert de effecten op fysiek functioneren door de strekspierkracht van de knie te vergroten en de kniepijn te verbeteren. Diëten en lichaamsbeweging bemiddelen daarentegen de effecten door gewichtsverlies, veranderingen in ontstekingen en toegenomen zelfeffectiviteit.
Het recente bemiddelingsonderzoek met individuele patiëntgegevens door Runhaar et al., 2023 vond echter dat de enige significante bemiddelaar van verandering in kniepijn en fysiek functioneren de verandering in kniestrekkracht was, maar deze bemiddelde slechts ongeveer 2% van het effect. Dit maakt ons bewust van de noodzaak om rekening te houden met andere cruciale factoren, zoals de voorkeuren van de patiënt, therapietrouw, het belang van de therapeutische interactie en de beschikbaarheid van middelen bij het kiezen van oefentherapie.
Oefenen werkt goed, maar hoe zit het met de timing?
De kern van het onderzoek van Kumar et al. (2023) geeft aan dat "eerder beginnen met zorg kan leiden tot effectievere pijnbestrijding en minder afhankelijkheid van opioïden". Twee vliegen in één klap! Er zijn momenteel geen gerandomiseerde gecontroleerde onderzoeken die specifiek de timing van de start hebben onderzocht. Maar uit het onderzoek kunnen we zeggen dat er minder opioïden werden gebruikt (opioïdengebruik diende als indicatie voor de effectiviteit van pijnbestrijding) wanneer er 6-12 sessies onder begeleiding werden gehouden bij mensen die al opioïden voorgeschreven hadden gekregen en bij mensen die naïef waren met opioïden, was het risico op chronisch opioïdengebruik lager bij hetzelfde aantal sessies. Als fysiotherapie binnen een maand na de diagnose knie-OA werd gestart, was het risico op (chronisch) opioïdengebruik lager.
HARDLOOPREVALIDATIE 2.0: VAN PIJN NAAR PRESTATIE
DE ULTIEME BRON VOOR ELKE THERAPEUT DIE MET HARDLOPERS WERKT

Uitdagingen met versterking in OA
Er kunnen zich verschillende uitdagingen en barrières voordoen om deel te nemen aan versterkende oefeningen. Lawford et al., in hun RCT in 2022 onderzocht uitdagingen die gepaard gaan met de implementatie van een thuisgebaseerd programma voor versterkende oefeningen voor mensen met knieartrose en comorbide obesitas. Ze ontdekten dat er verschillende uitdagingen naar voren kwamen op zowel psychologisch (bv. verkeerde veronderstellingen over lichaamsbeweging, angst, onderschatting,...) als fysiek (bv. complexiteit van bewegingen, gewichten,...) niveau.
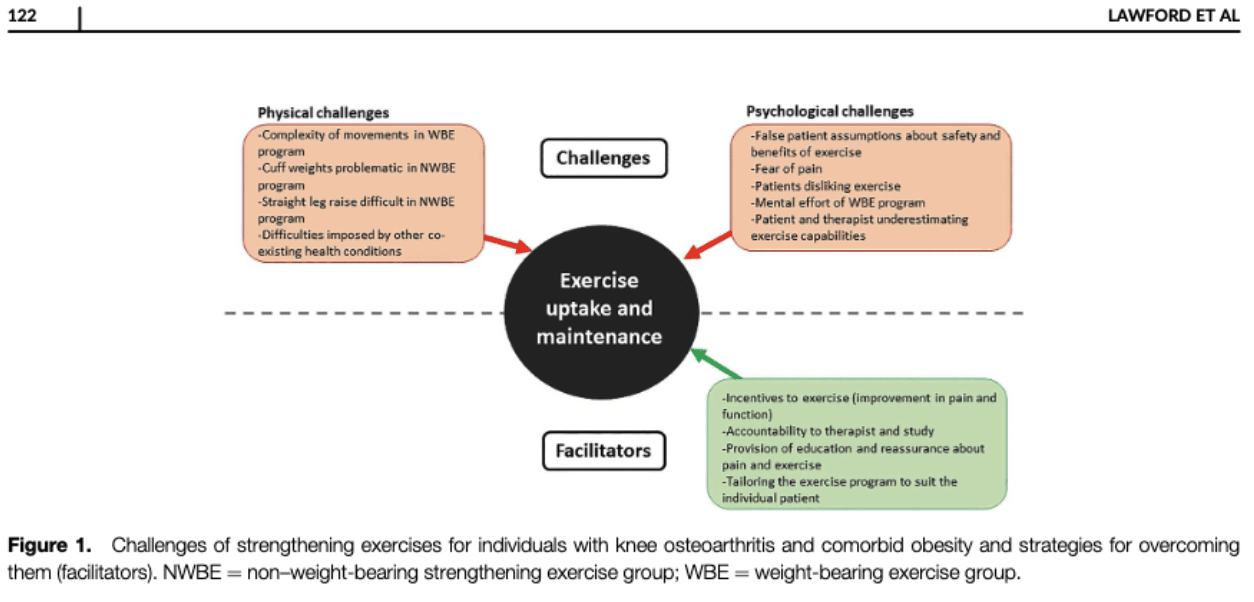
Voorlichting en geruststelling kunnen de sleutel zijn om iemand met verkeerde veronderstellingen over lichaamsbeweging of angst om symptomen uit te lokken, aan het sporten te krijgen. Een op maat gemaakt trainingsprogramma werd gezien als een stimulans om te gaan sporten en het vol te houden. Zowel de fysieke als de psychologische uitdagingen kunnen worden aangepakt tijdens een fysiotherapeutisch consult. Als iemand moeite heeft met bijvoorbeeld zware gewichten en hierdoor gedemotiveerd raakt om te sporten, zijn er misschien andere opties om de belasting van de oefeningen te verhogen zonder deze extra gewichten te gebruiken.
Heeft het type oefening invloed op de resultaten?
Goh et al., uit hun meta-analyse in 2019 concludeerden dat aerobe en mind-body activiteiten het meest effectief bleken te zijn voor pijn en functioneren, terwijl oefeningen voor versterking en flexibiliteit/vaardigheid het op één na beste bleken te zijn voor verschillende resultaten. Hoewel gemengde training de minst effectieve vorm van behandeling is voor knie- en heup-OA, presteert het toch beter dan standaardbehandeling.
Wanneer oefeningen niet helpen - wanneer doorverwijzen naar de orthopedisch chirurg?
Een van de problemen op de orthopedische afdeling is de lange wachttijd voordat iemand door een chirurg kan worden gezien. Een van de redenen hiervoor is dat veel patiënten die worden doorverwezen naar orthopedische klinieken niet in aanmerking komen voor een operatie en hun verwijzing dus irrelevant was. Maar wanneer moeten we doorverwijzen naar een chirurg bij mensen met knie-OA? Het onderzoek van Mikkelsen et al. in 2019 probeerde een instrument te ontwikkelen om te bepalen of een verwijzing naar een orthopedisch kniechirurg relevant was of niet. Om de bruikbaarheid van het hulpmiddel te verbeteren, werd het algoritme gebaseerd op door patiënten gerapporteerde uitkomsten en radiografische bevindingen, omdat deze gegevens gemakkelijker toegankelijk zijn in de eerstelijnsgezondheidszorg.
De prestaties van het algoritme voldeden niet aan het vooraf gedefinieerde acceptabele niveau. Toch kan het ons helpen om te bepalen welke patiënten het beste naar de orthopedische polikliniek kunnen worden gestuurd. Opgemerkt moet worden dat het minder effectief was om te bepalen welke patiënten geen afspraak met een orthopedisch chirurg nodig hadden. Laten we eens kijken naar de variabelen die nodig zijn om iemand naar de orthopedische afdeling te sturen. Het algoritme classificeerde mensen als een relevante verwijzing als ze:
- Matige knieklachten (KOOS 12-22) met matige tot ernstige OA op röntgenfoto (Kellgren-Lawrence schaal 3-4)
- Intense tot ernstige knieklachten (KOOS 23 en hoger) zonder mobiliteitsbeperkingen maar matige radiografische OA (Kellgren-Lawrence schaal 3)
- Intense tot ernstige knieklachten (KOOS 23 en hoger) met mobiliteitsbeperkingen en milde tot matige radiografische OA (Kellgren-Lawrence schaal 0-3)
- Intense tot ernstige knieklachten (KOOS 23 en hoger) met ernstige radiografische OA (Kellgren-Lawrence schaal 4)
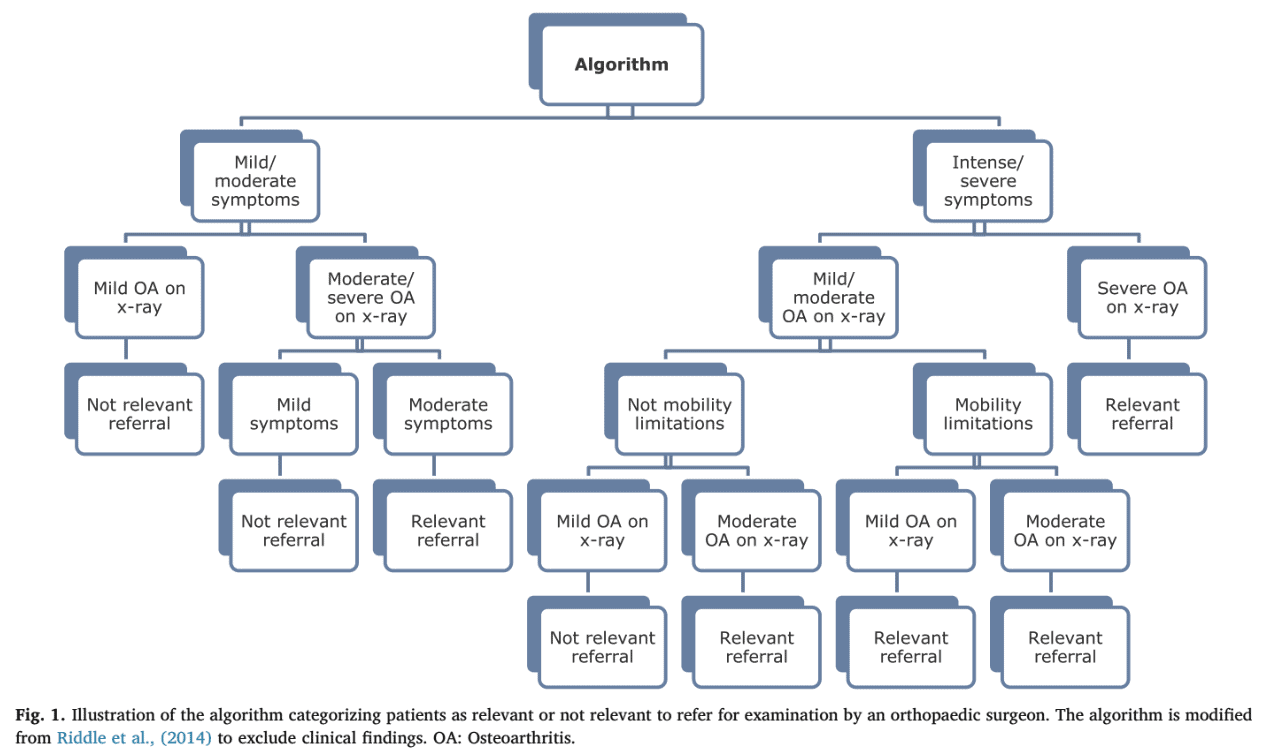
Dit algoritme kon 70% van de mensen identificeren die naar de orthopedisch chirurg moesten worden gestuurd, aangezien het een gevoeligheid van 70% liet zien. Dit werd bepaald door te analyseren welke van de doorverwezen patiënten effectief werden behandeld door de orthopeed. De specificiteit was echter laag (56%) en het algoritme kon dus niet nauwkeurig voorspellen wie niet relevant was om door te verwijzen. Het algoritme was goed in het voorspellen van mensen die een volledige knieprothese nodig hadden, met een gevoeligheid van 92%.
Het probleem met het bovengenoemde algoritme is dat de KOOS symptomen gebruikt worden als eerste triage, maar de effectieve beslissing wordt genomen op basis van de radiografische ernst van OA. De gezondheidszorg stapt af van het behandelen van beeldbevindingen. Holden et al. in 2023 gaven aan dat het zinvol kan zijn om mensen met een hoger niveau van OA-gerelateerde pijn en invaliditeit te benaderen voor therapeutische oefeningen, omdat zij er meer baat bij hebben dan mensen met een lager niveau van pijn en een betere fysieke functie bij aanvang. Dit verwijsalgoritme verwijst echter vaker naar de orthopedisch chirurg in geval van ernstige symptomatologie. Deze discrepantie moet verder worden onderzocht. Een belangrijke kanttekening, niet opgenomen in dit algoritme maar wel genoemd door de auteurs, is de reactie op conservatieve zorg. Ze voerden aan dat de variabele "niet reagerend op niet-chirurgische behandeling" geschikt zou zijn om op te nemen in het algoritme, omdat dit ook wordt weerspiegeld in de klinische richtlijnen. Dus zoals de richtlijnen aanbevelen, zou ik zeker eerst kiezen voor een actieve fysiotherapeutische behandeling op basis van lichaamsbeweging, gericht op het individuele niveau.
Conclusie
Patiënten met OA die deelnemen aan dynamische matige lichaamsbeweging kunnen hun symptomen verminderen en mogelijk zelfs de progressie van hun OA vertragen. Lichaamsbeweging beïnvloedt elk weefsel in het gewricht en kan het verloop van artrose effectief vertragen door ontstekingen en katabole activiteit te verminderen, anabole activiteit te stimuleren en metabole homeostase te behouden. Oefening heeft een vergelijkbaar effect als orale NSAID's en paracetamol op pijn en functioneren. Gezien het uitstekende veiligheidsprofiel moet er in de klinische zorg meer belang worden gehecht aan lichaamsbeweging, vooral bij oudere volwassenen met comorbiditeit of bij wie het risico op bijwerkingen door NSAID's en paracetamol hoger is. Eerder starten met zorg kan leiden tot effectievere pijnbestrijding.
Bedankt voor het lezen!
Proost,
Ellen
Bronnen

Ellen Vandyck
Research Manager
NIEUWE BLOG ARTIKELEN IN UW INBOX
Schrijf u nu in en ontvang een bericht zodra het laatste blogartikel is gepubliceerd.







