Evidence Based Medicine is geen ontlasting
Evidence based medicine (EBM) bestaat om intuïtie, onsystematische klinische ervaring en pathofysiologische rationale niet langer als voldoende grond voor besluitvorming te beschouwen. Vooringenomenheid blijft echter onvermijdelijk, zelfs in de literatuur. Twee soorten methodologische denkfouten zijn HARKing en p-hacking.
Meira (2020)
Waarom EBM
Evidence-based medicine (EBM) bestaat om intuïtie, onsystematische klinische ervaring en pathofysiologische rationale als voldoende grond voor besluitvorming weg te nemen. Vooringenomenheid blijft echter onvermijdelijk, zelfs in de literatuur. Twee soorten methodologische drogredenen zijn HARKing en p-hacking.
HARKING: hypothetiseren nadat de resultaten bekend zijn. Dit is wanneer onderzoekers naar de gegevens kijken en er een idee in passen. Dit is prima op een verkennende manier, maar leidt tot veel valse positieven. Onderzoekers moeten hypotheses maken voordat de gegevens binnenkomen.
P-hacking: dit verwijst naar het wijzigen van statistische methoden, het bekijken van te veel afhankelijke variabelen, of zelfs het weglaten van gegevens om ervoor te zorgen dat de p-waarde onder 0,05 daalt. Een mooi citaat van Ronald Coase is: "Als je de gegevens lang genoeg martelt, zullen ze alles bekennen." Ook dit leidt uiteraard tot een grotere kans op fout-positieven.

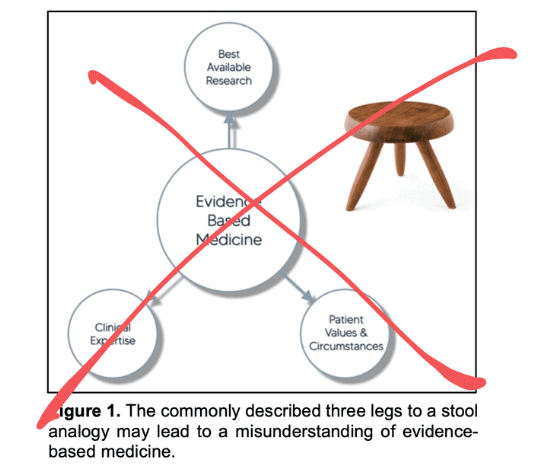
Verkeerde Analogie
De meest gangbare analogie van EBM is een driepotige kruk (zie figuur). Dit concept is verkeerd omdat het de drie pijlers gelijkelijk weegt. In werkelijkheid worden deze begrippen verschillend gewogen. Eerst nemen we al het beschikbare bewijs, dan gebruiken we onze kritische beoordelingsvaardigheden om het bewijs te evalueren, en ten slotte leggen we de beschikbare opties zo duidelijk mogelijk uit aan de patiënt - die de uiteindelijke beslissing neemt. EBM is eerder een trechter dan een kruk (zie figuur).
De literatuur kan niet weerleggen wat in de kliniek wordt gezien, maar wel onze verklaringen van die ervaringen.
Het is onmogelijk voor clinici om volledig op de hoogte te zijn van de literatuur over elk onderwerp dat zij in de klinische praktijk tegenkomen. Dit is waar systematische beoordelingen, praktijkrichtsnoeren en consensusverklaringen om de hoek komen kijken.

Hoe zit het met mijn ervaring?
Wat clinici in de kliniek zien is ook bewijs - tot verrassing van velen. Deze informatie wordt echter op ongecontroleerde en bevooroordeelde wijze verzameld. Wat betekent dat het gewicht dat we eraan geven, nogal laag zal zijn. Zeker in vergelijking met hoogwaardige proeven en de bovengenoemde vormen van gesynthetiseerd bewijs. De sleutel is het combineren van al deze informatiebronnen.
"De literatuur kan niet weerleggen wat er in de kliniek gezien wordt, maar wel onze verklaringen voor die ervaringen."
Onmiddellijke positieve effecten van modaliteit X zijn reëel. Het bewijs kan ons echter helpen de reden voor progressie vast te stellen, aangezien wij als mensen niet in staat zijn dit onbevooroordeeld, gecontroleerd en statistisch te doen. Het is heel goed mogelijk dat de progressie slechts een terugval naar het gemiddelde is, natuurlijke historie, placebo, de niet-specifieke effecten van aandacht, en/of de gezichtsvaliditeit van de interventie in de ogen van de patiënt. Dit ontkracht de ervaring niet, maar plaatst ze in een context en verschaft een dieper inzicht in mogelijke mechanismen en context.
ORTHOPEDISCHE FYSIOTHERAPIE VAN DE BOVENSTE EN ONDERSTE LEDEMATEN
Vergroot uw kennis over de 23 meest voorkomende orthopedische aandoeningen in slechts 40 uur.
Wat je moet doen
De arts moet de patiënt objectieve, volledige en evenwichtige informatie verstrekken. Aan het eind van de weg, kiest de patiënt wat het beste is vanuit een persoonlijk standpunt. Zij kennen de mechanismen (ook al is het waarschijnlijk een placebo), de kosten, de tijdschema's, de risico's, het ongemak, enz. Op die manier kan een definitieve beslissing worden genomen.
EBM is een instrument om informatie te verwerken tot een voor patiënten verteerbaar formaat. Het is een proces in meerdere stappen dat de clinici moeten doorlopen. Denk aan een trechter, niet aan een kruk.
Referentie

Max van der Velden
Research Manager
NIEUWE BLOG ARTIKELEN IN UW INBOX
Schrijf u nu in en ontvang een bericht zodra het laatste blogartikel is gepubliceerd.







