Síndrome Radicular Lumbar | Diagnóstico y Tratamiento para Fisioterapeutas
Síndrome Radicular Lumbar | Diagnóstico y Tratamiento
Introducción y Epidemiología

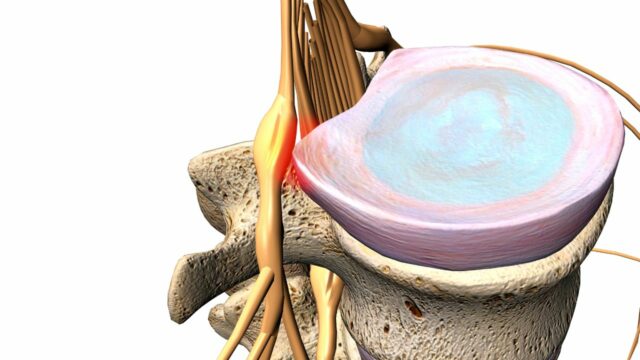
El síndrome radicular lumbar es el término general que engloba el dolor radicular y/o los signos de radiculopatía en la columna lumbar y el sacro. Aunque "dolor radicular" y "radiculopatía" se utilizan como sinónimos en la literatura, no son lo mismo. El dolor radicular se define como "dolor evocado por descargas ectópicas originadas en una raíz dorsal o su ganglio". La hernia discal (hernia nucleus pulposus, HNP), la causa más común, y la inflamación del nervio afectado parecen ser el proceso fisiopatológico crítico. La radiculopatía es otra entidad distinta. Es un estado neurológico en el que se bloquea la conducción a lo largo de un nervio espinal o sus raíces(Bogduk et al. 2009). Esto da lugar a signos objetivos de pérdida de la función neurológica, como pérdida sensorial (hipoestesia o anestesia), pérdida motora (paresia o atrofia) o alteración de los reflejos (hiporreflexia). Dado que las hernias discales son, con diferencia, la causa más frecuente de dolor radicular lumbosacro (90%, Koes et al. 2007), echemos un vistazo más de cerca a los hechos y la ficción en torno a ellos:
La prevalencia de hernias discales es mayor en los niveles L4-L5 y L5-S1, con un 45% de todos los casos. Esto se debe a que las fuerzas estáticas y cinéticas son las más elevadas en estos dos niveles. Además, las hernias en los niveles L3-L4 son menos frecuentes (5%), seguidas de una prevalencia aún menor en los niveles L2-L3 y L1-L2(Schaafstra et al. 2015). En caso de hernia discal entre L4-L5, se comprimirá la raíz nerviosa de L5 y en el caso de L5-S1, se verá afectada la raíz nerviosa de S1. Esto se debe a que la mayoría de las hernias de disco se presentan como prolapsos mediolaterales:
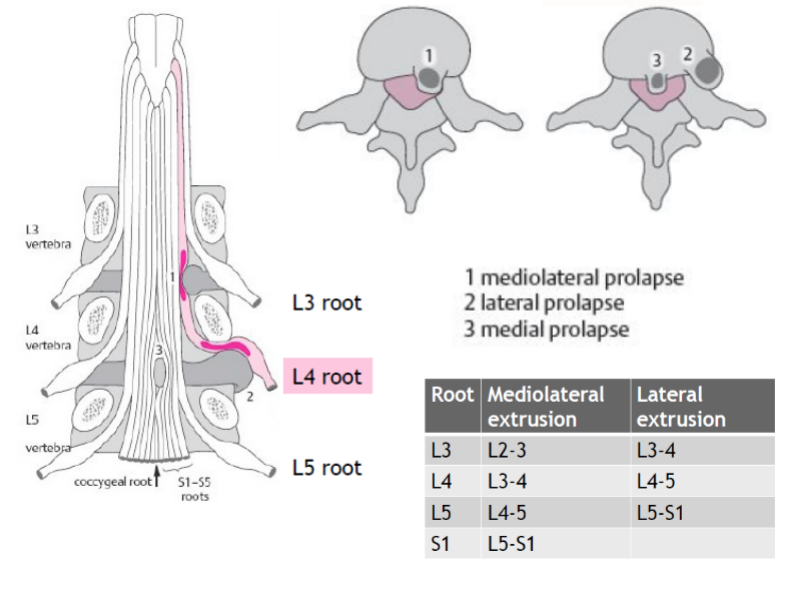 Epstein et al. (2002) han estudiado en detalle las hernias discales laterales. Según los autores, las hernias discales laterales lejanas representan el 7-12% de todas las hernias discales lumbares y suelen afectar a fragmentos libres que han migrado superolateralmente al espacio discal de origen. Una hernia discal muy lateral comprime la raíz nerviosa que sale al mismo nivel; esto contrasta con la compresión discal mediolateral clásica, que afecta a la raíz nerviosa que sale al nivel inferior (véase la ilustración anterior). Las hernias discales laterales más frecuentes se encuentran en los niveles L3-L4 o L4-L5, seguidos de L5-S1.
Epstein et al. (2002) han estudiado en detalle las hernias discales laterales. Según los autores, las hernias discales laterales lejanas representan el 7-12% de todas las hernias discales lumbares y suelen afectar a fragmentos libres que han migrado superolateralmente al espacio discal de origen. Una hernia discal muy lateral comprime la raíz nerviosa que sale al mismo nivel; esto contrasta con la compresión discal mediolateral clásica, que afecta a la raíz nerviosa que sale al nivel inferior (véase la ilustración anterior). Las hernias discales laterales más frecuentes se encuentran en los niveles L3-L4 o L4-L5, seguidos de L5-S1.Los pacientes con hernias discales laterales lejanas suelen tener alrededor de cincuenta años, entre 50 y 78 años de edad, y a menudo refieren dolor radicular extremo asociado debido a un compromiso del ganglio de la raíz nerviosa dorsal en el compartimento lateral. El dolor de piernas suele ser incesante, mientras que el de espalda suele ser mínimo.
Al igual que en la columna cervical, una raíz nerviosa también puede quedar atrapada entre articulaciones facetarias hipertrofiadas, una protrusión discal, un espolón espondilótico del cuerpo vertebral o una combinación de estos factores. En estos casos, estamos hablando de una estenosis lateral, que trataremos en la próxima unidad entre otras. Otras razones menos probables de dolor radicular pueden ser tumores, quistes sinoviales, infección, anomalías vasculares o estenosis espinal, que trataremos en la siguiente unidad. Aprenderá a reconocer algunas de estas señales de alarma en la parte dedicada a la selección.
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Presentación clínica y exploración
Signos y síntomas
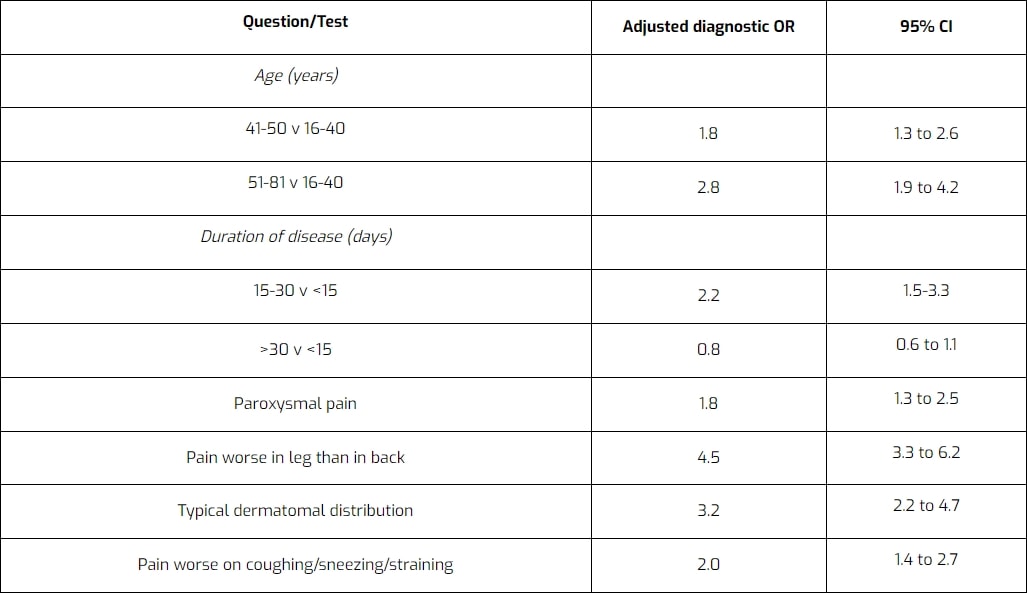
Al igual que ocurre con otras patologías, una anamnesis minuciosa del paciente ya puede orientarle en la dirección correcta a la hora de considerar la posibilidad de un síndrome radicular lumbosacro. Vroomen et al. (2002) han evaluado diferentes ítems durante la anamnesis del paciente en cuanto a su precisión para diagnosticar el síndrome radicular lumbosacro. Han encontrado que los siguientes elementos son diagnósticos del síndrome radicular lumbosacro debido a una hernia discal:
Examen
Tras la anamnesis del paciente, es posible que se haya formado la hipótesis de la CIE (Clasificación Internacional de Enfermedades) de que su paciente padece un síndrome radicular lumbosacro. A continuación, puede reducir aún más su incertidumbre clínica realizando pruebas físicas para excluir o confirmar las hipótesis. La primera batería de pruebas se centra en la reproducción o el alivio del dolor radicular y/o las parestesias:
Una prueba más específica para confirmar la presencia de un síndrome radicular lumbosacro es el SLR cruzado:
Otras pruebas ortopédicas para diagnosticar el síndrome radicular lumbar son:
- Prueba de la cuerda del arco
- Prueba de asentamiento
- SLR con iniciación proximal y distal
- Ensayo de desplome con iniciación proximal y distal
Durante la segunda parte de la exploración, debe realizar un examen neurológico centrado en la presencia y el grado de radiculopatía evaluando la hiporreflexia, la hipoestesia y la paresia:
El siguiente vídeo sobre la prueba del dermatoma procede del formulario de la American Spinal Injury Association (ASIA):
Lee et al. (2008) evaluaron la bibliografía y crearon un mapa compuesto de dermatomas basado en los datos publicados de 5 artículos que consideraron los más fiables desde el punto de vista experimental. Sus mapas tienen este aspecto:
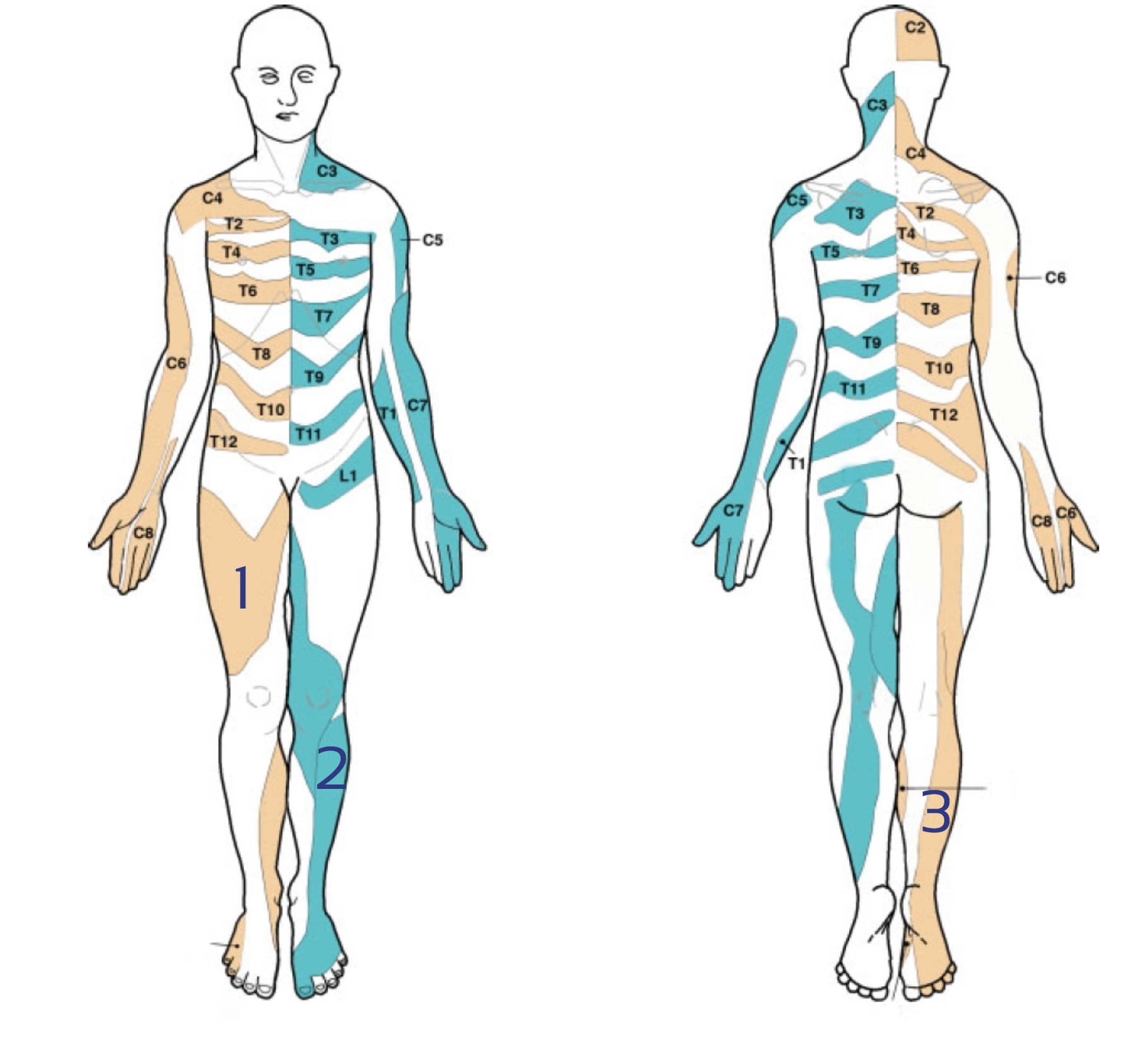
Se discute mucho sobre la fiabilidad de los mapas de dermatomas. Consulte los artículos de nuestro blog y las reseñas de investigación si desea obtener más información al respecto:
- Por qué los mapas dermatológicos pueden seguir siendo útiles
- 3 verdades que la universidad no te contó sobre el síndrome radicular
Puedes probar los miotomas de las extremidades inferiores como se explica en el siguiente vídeo:
Tenga en cuenta que puede haber otras razones subyacentes para el atrapamiento de la raíz nerviosa que una hernia discal. Además, el dolor que se irradia a la pierna proximal también podría ser dolor referido en lugar de radicular. Para más información, consulte los siguientes vídeos:
- Dolor Radicular Lumbar vs. Dolor referido
- Síndrome Radicular Lumbar vs. Claudicación neurogénica intermitente por estenosis espinal lumbar
5 TÉCNICAS ESENCIALES DE MOVILIZACIÓN Y MANIPULACIÓN QUE TODO FISIOTERAPEUTA DEBE DOMINAR

Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Tratamiento
Como siempre, el tratamiento debe basarse en los resultados de la anamnesis y la exploración del paciente. El objetivo es centrarse en los factores pronósticos negativos modificables en los que puede influir la terapia. Los factores sobre los que podemos influir directamente de forma positiva son un alto nivel de dolor, discapacidad, amplitud de movimiento y disminución de la movilidad articular. Los factores en los que se podría influir directamente mediante el asesoramiento y la educación, pero también indirectamente a través del tratamiento, son el miedo relacionado con el movimiento, el pensamiento catastrofista y el afrontamiento pasivo.
Si repasamos la lista de factores pronósticos, veremos que hay un par de factores en los que difícilmente o no podremos influir. Si un paciente presenta factores psicosociales dominantes o factores relacionados con el trabajo, Zwart et al. (2021) recomiendan considerar la posibilidad de ponerse en contacto con otros profesionales médicos, como psicólogos o un fisioterapeuta especializado en rehabilitación laboral.
¿Qué dicen las pruebas sobre la eficacia de los tratamientos?
Puede resultar sorprendente, pero las pruebas sobre la eficacia de las opciones de tratamiento conservador para el síndrome radicular lumbosacro son extremadamente escasas. Luijsterburg et al. (2008) han descubierto que la fisioterapia no es más eficaz que la atención general por un médico de cabecera en cuanto al dolor y la discapacidad a las 3, 6, 12 y 52 semanas. Sin embargo, hubo indicios de que la fisioterapia fue especialmente eficaz en cuanto al efecto global percibido en los pacientes que declararon una discapacidad grave durante la consulta inicial. Además, una revisión sistemática de Fernández et al. (2015) descubrieron que el ejercicio proporciona efectos pequeños y superiores sobre el dolor de piernas a corto plazo en comparación con el consejo de mantenerse activo para los pacientes que sufren ciática. Sin embargo, el pequeño efecto desapareció a largo plazo. Albert et al. (2012) compararon ejercicios guiados por síntomas, información y consejos para mantenerse activo con ejercicios simulados con información y consejos para mantenerse activo. Descubrieron que el grupo de intervención tenía resultados superiores clínicamente significativos después de 4,8 tratamientos en comparación con el grupo simulado en términos de evaluación global, estado funcional, dolor, estado vocacional y hallazgo clínico.
Paatelma et al. (2008) compararon la terapia manual ortopédica, el McKenzie y los consejos para mantenerse activo en pacientes con lumbalgia. Aunque los tres grupos mejoraron por igual a los 3 meses, el grupo McKenzie obtuvo resultados significativamente mejores que el grupo "mantenerse activo" en cuanto a dolor de espalda y piernas y discapacidad a los 6 meses y al año. No hubo diferencias entre la terapia manual y el método McKenzie.
Ye et al. (2015) compararon los ejercicios de estabilización de la columna lumbar con el ejercicio general en pacientes con hernias discales lumbares. Ambos grupos mostraron una reducción significativa de las puntuaciones de dolor y discapacidad a los 3 y 12 meses después del ejercicio en comparación con antes del tratamiento. El grupo de estabilización mostró una reducción significativa en la puntuación media del dolor lumbar y la discapacidad a los 12 meses del ejercicio en comparación con el grupo de ejercicio general. Por desgracia, los autores no utilizaron un tercer grupo de control para comparar los efectos de aconsejar mantenerse activo.
Neto et al. (2017) realizaron una revisión sistemática y un metaanálisis sobre los efectos de la movilización neural del cuadrante inferior del cuerpo en poblaciones sanas y con dolor lumbar. Encontraron un tamaño del efecto moderado para la movilización neural en el aumento de la flexibilidad y grandes tamaños del efecto para la reducción del dolor y la discapacidad en pacientes con lumbalgia. Una revisión sistemática y metaanálisis de Basson et al. (2017) se centraron en la eficacia de la movilización neural en afecciones musculoesqueléticas con un componente neuropático. Descubrieron un aumento del dolor y una disminución de la discapacidad en pacientes con lumbalgia crónica. Los pacientes con síndrome radicular lumbosacro suelen referir una provocación de los síntomas con la flexión. Por este motivo, recomendamos empezar con técnicas neurodinámicas con el deslizador SLR, seguidas del tensor SLR. Tan pronto como el dolor de piernas del paciente se reduzca o casi desaparezca y pueda tolerar la flexión, se puede utilizar la técnica Slump, empezando de nuevo con el deslizador, seguida de la técnica del tensor.
Tras la fase aguda, los pacientes suelen experimentar dolor de espalda persistente, pero ya no dolor en las piernas. Esto es a menudo el resultado de un comportamiento protector aprendido (como evitar la flexión y la cocontracción de los músculos lumbares) que inicialmente fue útil, pero que puede ser perjudicial a largo plazo. Además de tranquilizar y explicar ampliamente, los siguientes ejercicios pueden ser útiles para cuestionar el comportamiento de evitación del miedo del paciente y restablecer la confianza en su espalda:
Por lo tanto, una hernia discal y la ciática no significan necesariamente que haya que operarse. En los Países Bajos, alrededor del 5-15% de los pacientes con síndrome radicular lumbosacro acaban siendo operados. Pero, ¿hasta qué punto es eficaz la cirugía? Una revisión sistemática de Jacobs et al. (2011) demostraron que el tratamiento conservador y la cirugía son igual de eficaces al cabo de 1 y 2 años. La única ventaja que podría ofrecer la cirugía es un alivio más rápido del dolor para los pacientes con 6-12 semanas de dolor radicular. Clark et al. (2019) realizaron otra revisión sistemática más reciente y llegaron a la misma conclusión: "En comparación con las intervenciones no quirúrgicas, la cirugía probablemente reduce el dolor y mejora la función a corto y medio plazo, pero esta diferencia no persiste a largo plazo". Sin embargo, deben considerarse primero otras opciones para aliviar el dolor, como los AINE, los opiáceos débiles o las inyecciones epidurales, como sugieren las directrices NICE del Reino Unido.
Mientras que la cirugía o simplemente el tiempo suelen mejorar el dolor de piernas de un paciente, muchos de los pacientes que vemos no consiguen mejorar su dolor de espalda. En estos casos, el papel principal de los médicos es probablemente el de educar y tranquilizar a los pacientes y ayudarles a recuperar la confianza en su espalda. Esto puede hacerse con una actividad graduada o un programa de exposición graduada (véase el vídeo anterior) para desafiar miedos específicos relacionados con el movimiento, como agacharse.
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
¡Por fin! Cómo dominar el tratamiento de las afecciones de la columna vertebral en sólo 40 horas sin gastar años de su vida ni miles de euros - ¡Garantizado!


Opiniones de los clientes sobre este curso
- Shachaf Alexander19/07/24Fisioterapia or topédica de la columna vertebral Fisioterapia ortopédica de la columna vertebral
Interesante curso repleto de datos útiles y herramientas prácticas.
Lo recomiendo encarecidamente.Verena Fric25/11/22Fisioterapia ortopédica de la columna vertebral GRAN CURSO SOBRE LA COLUMNA
gran curso, la mejor visión general sobre los diferentes síndromes de la columna vertebral, muy útil y relevante para el trabajo con los pacientes - Peter Walsh01/09/22Fisioterapia ortopédica de la columna vertebral 5 estrellasChristoph21/12/21Fisioterapia ortopédica de la columna vertebral Realmente un curso bien hecho, utilizando las formas modernas de enseñanza. ¡Complicidades! A veces para mí entraste demasiado en detalles en lugar de tocar capítulos más importantes del tratamiento de la columna vertebral como las técnicas para el tratamiento de los músculos y las fascias
- John09/10/21Fisioterapia ortopédica de la columna vertebral EXCELENTE CURSO ALTAMENTE RECOMENDADO
Como fisioterapeuta recién graduado recomiendo encarecidamente este curso para saber que estás en el camino correcto con tus pacientes. la información presentada es muy clara y fácil de seguir, así como los grandes vídeos de estilo fisioterapéutico. Hace que el aprendizaje sea realmente divertido, gracias chicos por todo vuestro trabajo. Bien merecido.Alexander Bender06/09/21Fisioterapia ortopédica de la columna vertebral Durante la crisis de la corona, reservé muchos cursos online y seminarios web, pero ninguno era tan entretenido y bien pensado como los cursos de PhysioTutors.
Todas las unidades están bien resumidas, desglosadas de forma significativa y son fáciles de entender.
Estoy deseando ver los otros cursos.
Muchos saludos desde Alemania. - GHADEER05/01/21Fisioterapia ortopédica de la columna vertebral MUY INFORMATIVO Y ACTUALIZADO
para cualquier persona que se pierda en el manejo de casos de columna vertebral, este curso es muy útil.MICHAEL PROESMANS20/12/20Fisioterapia Ortopédica de la Columna Vertebral ALTAMENTE METODICA, CON MUCHAS REFERENCIAS CIENTIFICAS
Curso claro, estructurado y bien investigado sobre las patologías más comunes del complejo vertebral.
Numerosos módulos informativos, con un detallado análisis en vídeo.
Si buscas un curso para estudiar en tu tiempo libre, con suficiente profundidad y fondo científico, aquí has encontrado uno muy bueno.
Una buena relación calidad-precio, un gran curso. - BENOIT08/05/20Fisioterapia Ortopédica de la Columna Vertebral Después de terminar el curso de Ortopedia de Miembros Inferiores y Superiores, estaba deseando empezar este curso específico de Columna Vertebral.
Una muy buena visión general sobre todas las patologías de la columna vertebral, desde la epidemiología hasta el diagnóstico y el tratamiento, lo que me dio más confianza para atender a mis futuros pacientes.
¡OTRO GRAN CURSO!
Los cursos están bien detallados con mucha información y vídeos.
Para mí estos 2 cursos son de obligada asistencia para aprender y actualizar los conocimientos de las patologías más comunes en Fisioterapia.Nicolas Cardon27/04/20Fisioterapia ortopédica de la columna vertebral ¡Este es un curso muy interesante!
Podemos encontrar mucha información sobre las principales patologías y su diagnóstico diferencial y sobre el examen objetivo y subjetivo. Los vídeos son claros y están bien diseñados.
Es un curso muy bueno para aquellos que desean completar su currículo de Terapia Manual Ortopédica.
Un fisio francés".







