Zervikale spondylotische Myelopathie (CMS) | Diagnose & Behandlung
Zervikale spondylotische Myelopathie (CMS) | Diagnose & Behandlung
Einführung und Epidemiologie
Die zervikale spondylotische Myelopathie (CSM) ist eine neurologische Erkrankung, die die häufigste Ursache für Rückenmarksverletzungen bei Erwachsenen darstellt. Vereinfacht ausgedrückt handelt es sich um eine Kompression oder Schädigung des Rückenmarks im Nackenbereich, die in erster Linie auf den natürlichen Alterungsprozess zurückzuführen ist, der die Halswirbel betrifft. Der Begriff "Myelopathie" leitet sich von den griechischen Wörtern "myelon", was "Rückenmark" bedeutet, und "pathos", was "Krankheit" bedeutet, ab.
Epidemiologische Studien haben wertvolle Erkenntnisse über CSM geliefert. Northover et al. (2012) führten eine Beobachtungsstudie mit 41 Patienten durch, und ihre Ergebnisse zeigten ein Verhältnis von Männern zu Frauen von 2,7:1, wobei das Durchschnittsalter bei der Diagnose 63,8 Jahre betrug. Es wurde festgestellt, dass CSM typischerweise mehrere Segmente der Halswirbelsäule betrifft, wobei die Ebene C5/C6 am häufigsten betroffen ist.
Außerdem haben Aizawa et al. (2016 ) führten eine Studie über Wirbelsäulenoperationen durch, die zwischen 1998 und 2012 durchgeführt wurden. Sie stellten fest, dass 19,8 % dieser Operationen mit einer zervikalen Myelopathie zusammenhingen, was die Prävalenz dieser Erkrankung im breiteren Kontext der Wirbelsäulengesundheit verdeutlicht. Andere Wirbelsäulenprobleme wie lumbale Spinalkanalstenose (35,9 %) und lumbale Bandscheibenvorfälle (27,7 %) standen ebenfalls im Mittelpunkt der Untersuchungen.
CSM ist ein komplexes Krankheitsbild mit einer multifaktoriellen Pathophysiologie, die auch strukturelle Veränderungen der Halswirbelsäule umfasst. Mehrere Schlüsselfaktoren tragen zur Entwicklung und zum Fortschreiten der Krankheit bei:
Risikofaktoren:
- Trauma: Traumatische Ereignisse, wie Unfälle oder Verletzungen, können die Degeneration der Bandscheiben der Halswirbelsäule beschleunigen und das Risiko einer CSM erhöhen.
- Axiale Gewichtsbelastung von Hals/Kopf: Tätigkeiten, bei denen der Nacken oder der Kopf übermäßig belastet werden, können zu einer erhöhten mechanischen Belastung der Halswirbelsäule führen, was die Bandscheibendegeneration und andere strukturelle Veränderungen verschlimmert.
- Genetische Veranlagung von Wirbeln: Manche Menschen haben eine genetische Veranlagung, die ihre Halswirbelsäule anfälliger für degenerative Veränderungen macht, was zu CSM beitragen kann.
- Rauchen: Es ist bekannt, dass Rauchen schädliche Auswirkungen auf die Gesundheit der Gefäße und die Sauerstoffversorgung des Gewebes hat, was das Fortschreiten von CSM und die damit verbundenen Symptome verschlimmern kann.
Pathophysiologie
- Bandscheibendegeneration (Bulging Disc): CSM beginnt häufig mit der Degeneration von Bandscheiben in der Halswirbelsäule, die sich vorwölben oder in den Wirbelkanal vorstehen.
- Subperiostale Knochenbildung (ventral des Spinalkanals): Als Reaktion auf die erhöhte mechanische Belastung bildet der Körper neues Knochengewebe an der vorderen (ventralen) Seite des Wirbelkanals, wodurch der Raum für das Rückenmark verengt werden kann.
- Verknöcherung des hinteren Längsbandes: Das hintere Längsband kann verknöchern, verhärten und verkalken und so zur Verengung des Wirbelkanals beitragen.
- Hypertrophie des Ligamentum Flavum: Eine Hypertrophie des Ligamentum Flavum führt dazu, dass es sich verdickt und weniger flexibel wird, wodurch der Raum im Wirbelkanal weiter eingeengt und das Rückenmark zusammengedrückt wird.
Diese strukturellen Veränderungen führen insgesamt zu einer Kompression und Verengung des Wirbelkanals, was zu den charakteristischen Symptomen und Komplikationen der CSM führt. Das Erkennen dieser Risikofaktoren und das Verständnis der beteiligten pathophysiologischen Mechanismen ist sowohl für die Prävention als auch für die Behandlung von wesentlicher Bedeutung. Eine frühzeitige Diagnose und geeignete Maßnahmen sind entscheidend, um die Auswirkungen dieser strukturellen Veränderungen auf das Rückenmark abzumildern.
Verwenden Sie die App für manuelle Therapie
- Über 150 Mobilisierungs- und Manipulationstechniken für den Bewegungsapparat
- Grundlegende Theorie und Screening-Tests inklusive
- Die perfekte App für jeden, der MT wird
Klinische Präsentation und Untersuchung
Die zervikale spondylotische Myelopathie (CSM) ist durch eine Vielzahl von klinischen Anzeichen und Symptomen gekennzeichnet, obwohl es keine spezifischen Merkmale gibt, die die Erkrankung ausschließlich definieren. Bei Patienten mit CSM können die folgenden Symptome auftreten:
1. Abnormitäten im Gang: Die Patienten zeigen häufig Veränderungen in ihrem Gangbild, die einen unsicheren Gang, Stolpern und Schwierigkeiten bei der Aufrechterhaltung des Gleichgewichts umfassen können.
2. Steifheit in der Halswirbelsäule: CSM kann zu Steifheit und eingeschränkter Beweglichkeit des Nackens führen, so dass es für die Betroffenen schwierig ist, ihren Kopf bequem zu bewegen.
3. Scharfer Schmerz in den Armen: Die Patienten können über stechende, einschießende Schmerzen und Unwohlsein in ihren Armen berichten. Diese Symptome sind häufig mit einer Nervenkompression in der Halswirbelsäule verbunden.
4. Motorische Dysfunktion: Motorische Probleme sind häufig und können sich in Form von Muskelschwäche, Koordinationsschwierigkeiten und einer Abnahme der Feinmotorik, z. B. bei der Handhabung von Gegenständen, äußern.
5. Veränderungen der Empfindung: Sensibilitätsstörungen sind häufig und können sich in Form von Kribbeln, Taubheit oder einem Kribbelgefühl in Armen und Händen äußern.
6. Verlust von Stärke: Die Patienten können einen Kraftverlust in den oberen Gliedmaßen erleiden, was zu Schwierigkeiten bei alltäglichen Aufgaben und Aktivitäten führt.
7. Verminderte Propriozeption: Die Propriozeption, d. h. der Sinn für Körperhaltung und Bewegung, kann beeinträchtigt sein, so dass es für die Betroffenen schwierig ist, ihre Bewegungen zu koordinieren.
8. Probleme mit der Toilette: Bei einigen Patienten können aufgrund der Beteiligung des Rückenmarks Schwierigkeiten bei der Kontrolle von Blase und Darm auftreten.
9. Das Zeichen von L'Hermitte: Es handelt sich dabei um ein charakteristisches Symptom, das durch ein stromschlagartiges Gefühl gekennzeichnet ist, das die Wirbelsäule hinunter und in die Gliedmaßen ausstrahlt, wenn der Nacken gebeugt wird. Sie ist ein klassischer Indikator für eine Beteiligung des Halsmarks bei CSM.
Diese verschiedenen Anzeichen und Symptome können von Person zu Person unterschiedlich stark ausgeprägt sein, so dass die klinische Präsentation von CSM bei jedem Patienten einzigartig ist. Das Erkennen dieser Symptome ist entscheidend für die Diagnose und ein frühzeitiges Eingreifen, um weitere Rückenmarksschäden zu verhindern und die Lebensqualität des Patienten zu verbessern.
Prüfung
Wenn der Verdacht auf CSM besteht, kann der Therapeut das folgende Testcluster verwenden(Cook et al. 2010), um ihm die Entscheidungsfindung zu erleichtern:
Cook et al. (2010) erstellten eine Gruppe von prädiktiven klinischen Testergebnissen für eine Patientenstichprobe, wobei eine klinische Diagnose als Referenzstandard für den Zustand verwendet wurde. Ziel des Clusters ist es, die Krankheit in einem frühen Stadium zu erkennen, um sie bei der Vorsorgeuntersuchung auszuschließen.
Die fünf Tests oder Patientenmerkmale, die in der Regel enthalten sind, sind die folgenden:
- Gangabweichung, die sich als abnorm breitbeiniger Gang, Ataxie oder spastischer Gang zeigt.
- Ein positiver Hoffman-Test oder Hoffman-Zeichen, das durch eine reflexartige Kontraktion des Daumens und des Zeigefingers beim Kippen des distalen Teils des Mittelfingers gekennzeichnet ist.
- Umgekehrtes Supinator-Zeichen, das durch schnelles Klopfen in der Nähe des Processus styloideus des Radius, dem Ansatz der Brachioradialis-Sehne, ausgelöst wird und sich bei Fingerbeugung oder leichter Ellbogenstreckung zeigt.
- Positives Babinski-Zeichen, das sich als Streckung der Großzehe und Auffächerung der anderen vier Zehen zeigt, wenn man die laterale Seite der Fußsohle von der Ferse nach vorne zur Großzehe streicht.
- Alter von mehr als 45 Jahren.
Wenn also 3+/5 der fünf vorgenannten Merkmale positiv sind, liegt die positive Wahrscheinlichkeitsquote für eine zervikale Spondylose-Myelopathie bei 30,9. Wenn nur eine davon positiv ist, liegt das negative Wahrscheinlichkeitsverhältnis bei 0,18
KOSTENLOS IHR WISSEN ÜBER KREUZSCHMERZEN MASSIV VERBESSERN

Verwenden Sie die App für manuelle Therapie
- Über 150 Mobilisierungs- und Manipulationstechniken für den Bewegungsapparat
- Grundlegende Theorie und Screening-Tests inklusive
- Die perfekte App für jeden, der MT wird
Behandlung
Sobald die Diagnose einer zervikalen spondylotischen Myelopathie (CSM) bestätigt ist, muss in erster Linie entschieden werden, ob eine operative oder nichtoperative Behandlung durchgeführt werden soll. CSM wird in der Regel als chirurgische Erkrankung angesehen, da Studien gezeigt haben, dass nicht-operative Behandlungen im Laufe der Zeit zu erheblichen Beeinträchtigungen der Aktivitäten des täglichen Lebens führen. Konkret führt eine nichtoperative Behandlung nach einem Jahr zu einer Beeinträchtigung von 6 %, die nach zwei Jahren auf 21 %, nach drei Jahren auf 28 % und nach zehn Jahren auf beachtliche 56 % ansteigt. (Fehlings et al. 2017)
Bislang gibt es keine aussagekräftigen Studien, die einen direkten Vergleich zwischen operativer und nichtoperativer Behandlung bei zervikaler spondylotischer Myelopathie (CSM) anstellen. Nichtsdestotrotz haben die verschiedenen Forschungsbemühungen zu bedeutenden Erkenntnissen geführt. Sampath et al. (2000 ) führten eine prospektive, multizentrische, nicht-randomisierte Studie durch, um chirurgische und nicht-operative Behandlungen für CSM zu vergleichen. Ihre Ergebnisse zeigten, dass chirurgisch behandelte Patienten trotz einer höheren Krankheitslast vor der Operation tendenziell bessere Ergebnisse in Bezug auf den funktionellen Status, die allgemeinen Schmerzen und die Linderung neurologischer Symptome erzielen.
Im Jahr 2013 haben Rhee et al. veröffentlichte eine systematische Übersichtsarbeit über die Behandlung von CSM und empfahl, bei Patienten mit mittelschwerer bis schwerer Myelopathie nichtoperative Behandlungen als primären Ansatz zu wählen. Sie schlugen vor, dass Personen mit einer leichten Myelopathie sich zunächst für eine nichtoperative Behandlung entscheiden könnten, aber engmaschig auf Anzeichen einer Verschlechterung überwacht werden sollten.
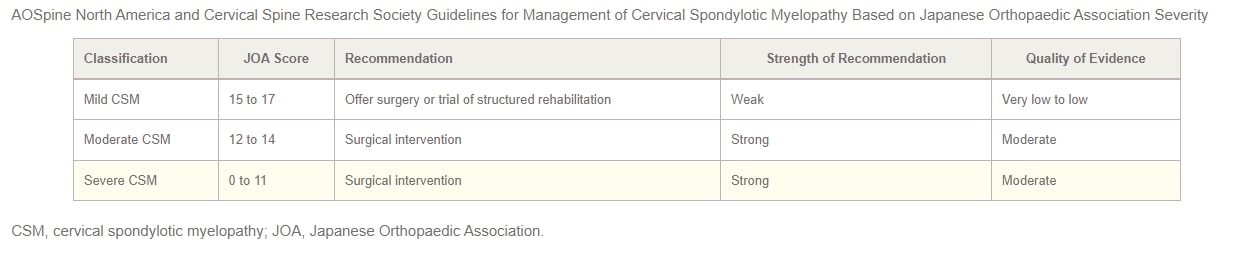
Im Jahr 2017 haben AOSpine North America und die Cervical Spine Research Society (CSRS) haben gemeinsam Leitlinien für die Behandlung von CSM je nach Schweregrad veröffentlicht. Bei Patienten mit leichter CSM sollten die Optionen eines chirurgischen Eingriffs oder eines überwachten Versuchs einer strukturierten Rehabilitation vorgestellt werden. Führt die nichtoperative Behandlung nicht zu einer Verbesserung oder verschlechtert sich der Zustand des Patienten, wird ein chirurgischer Eingriff empfohlen. In Fällen von mittelschwerer bis schwerer CSM wird in den Leitlinien nachdrücklich ein chirurgischer Eingriff empfohlen. Patienten mit einer Kompression des zervikalen Rückenmarks, die keine eindeutigen Anzeichen einer Myelopathie oder Wurzelkompression aufweisen, sollten über die Risiken eines Fortschreitens der Erkrankung beraten und über die Symptome aufgeklärt werden, auf die sie achten sollten, sowie eine regelmäßige klinische Überwachung erhalten.
Schließlich schlagen die Autoren vor, bei Patienten, die eine Kompression des zervikalen Rückenmarks mit Anzeichen einer Radikulopathie aufweisen, entweder eine chirurgische Behandlung oder eine strukturierte Rehabilitation mit enger Nachsorge in Betracht zu ziehen. Die Praxisleitlinien 2017 für die Behandlung von CSM, die nach Schweregrad geschichtet sind, werden in der folgenden Tabelle zusammengefasst:
Möchten Sie mehr über den Halswirbelbereich und insbesondere über die zervikale Radikulopathie erfahren? Dann schauen Sie sich unsere Blogartikel und Forschungsberichte an:
- Bestimmung des Ausmaßes der zervikalen Radikulopathie
- Warum Dermatome Maps immer noch nützlich sein können
- 3 Wahrheiten, die Ihnen die Universität nicht über das Radikulärsyndrom erzählt hat
- Physiotherapie bei schmerzhaften Radikulopathien
Referenzen
Verwenden Sie die App für manuelle Therapie
- Über 150 Mobilisierungs- und Manipulationstechniken für den Bewegungsapparat
- Grundlegende Theorie und Screening-Tests inklusive
- Die perfekte App für jeden, der MT wird
Endlich! Wie Sie die Behandlung von Wirbelsäulenerkrankungen in nur 40 Stunden meistern, ohne Jahre Ihres Lebens und Tausende von Euros zu verschwenden - garantiert!


Was Kunden über diesen Kurs zu sagen haben
- Shachaf Alexander19/07/24Orthopädische Physiotherapie der Wirbelsäule Orthopädische Physiotherapie der Wirbelsäule
Interessanter Kurs mit vielen nützlichen Daten und praktischen Hilfsmitteln.
Ich kann es nur empfehlen.Verena Fric25/11/22Orthopädische Physiotherapie der Wirbelsäule GROSSARTIGER KURS ÜBER DIE WIRBEL
toller Kurs, bester Überblick über die verschiedenen Syndrome der Wirbelsäule, sehr hilfreich und relevant für die Arbeit mit Patienten - Peter Walsh01/09/22Orthopädische Physiotherapie der Wirbelsäule 5 SterneChristoph21/12/21Orthopädische Physiotherapie der Wirbelsäule Ein wirklich gut gemachter Kurs, der moderne Lehrmethoden verwendet. Kompliment! Manchmal sind Sie für mich zu sehr ins Detail gegangen, anstatt auf wichtigere Kapitel der Wirbelsäulenbehandlung einzugehen, wie z.B. Techniken zur Behandlung von Muskeln und Faszien.
- John09/10/21Orthopädische Physiotherapie der Wirbelsäule AUSGEZEICHNETER KURS SEHR EMPFEHLENSWERT
Als frisch diplomierter Physiotherapeut empfehle ich diesen Kurs sehr, um zu wissen, dass man mit seinen Patienten auf dem richtigen Weg ist. Die präsentierten Informationen sind sehr klar und einfach zu folgen, ebenso wie die großartigen Videos im Stil der Physiotherapie. So macht das Lernen wirklich Spaß, danke Jungs für all eure harte Arbeit. Wohlverdient.Alexander Bender06/09/21Orthopädische Physiotherapie der Wirbelsäule Während der Corona-Krise habe ich viele Online-Kurse und Webinare gebucht, aber keiner war so unterhaltsam und gut durchdacht wie die Kurse von PhysioTutors.
Alle Einheiten sind gut zusammengefasst, sinnvoll gegliedert und leicht zu verstehen.
Ich freue mich schon auf die anderen Kurse.
Viele Grüße aus Deutschland. - GHADEER05/01/21Orthopädische Physiotherapie der Wirbelsäule SEHR INFORMATIV UND AKTUALISIERT
Für jeden, der sich bei der Behandlung von Wirbelsäulenfällen verirrt hat, ist dieser Kurs sehr hilfreich.MICHAEL PROESMANS20/12/20Orthopädische Physiotherapie der Wirbelsäule HÖCHST METHODISCH, MIT VIELEN WISSENSCHAFTLICHEN VERWEISEN
Klarer, strukturierter und gut recherchierter Kurs über die häufigsten Pathologien des Wirbelsäulenkomplexes.
Zahlreiche informative Module mit detaillierten Videoanalysen.
Wenn Sie einen Studiengang suchen, den Sie in Ihrer Freizeit absolvieren können und der genügend Tiefe und wissenschaftlichen Hintergrund bietet, dann haben Sie hier ein sehr gutes Angebot gefunden.
Ein tolles Preis-Leistungs-Verhältnis, ein toller Kurs. - BENOIT08/05/20Orthopädische Physiotherapie der Wirbelsäule Nachdem ich den Orthopädiekurs für die unteren und oberen Gliedmaßen abgeschlossen hatte, freute ich mich darauf, mit diesem wirbelsäulenspezifischen Kurs zu beginnen.
Ein wirklich guter Überblick über alle Pathologien der Wirbelsäule, von der Epidemiologie bis hin zu Diagnose und Behandlung, der mich zuversichtlicher für die Behandlung meiner zukünftigen Patienten gemacht hat.
EIN WEITERER GROSSARTIGER KURS!
Die Kurse sind sehr ausführlich mit vielen Informationen und Videos.
Für mich sind diese 2 Kurse ein absolutes Muss, um das Wissen über die häufigsten Pathologien in der Physiotherapie zu erlernen und zu aktualisieren.Nicolas Cardon27/04/20Orthopädische Physiotherapie der Wirbelsäule Dies ist ein sehr interessanter Kurs!
Wir können viele Informationen über die wichtigsten Pathologien und ihre Differentialdiagnosen sowie über objektive und subjektive Untersuchungen finden. Die Videos sind klar und gut gestaltet.
Es ist ein sehr guter Kurs für diejenigen, die ihr Curriculum für Orthopädische Manuelle Therapie vervollständigen möchten.
Ein französischer Physio







