Heupartrose: De nieuwe 2025 klinische praktijkrichtlijn voor fysiotherapeuten

Heupartrose (OA) blijft een van de meest voorkomende oorzaken van pijn in de onderste ledematen en functionele achteruitgang in de musculoskeletale fysiotherapie. Ondanks de prevalentie blijft praktijkvariatie bestaan, variërend van een inconsistente trainingsdosering tot een overmatig vertrouwen op passieve modaliteiten of beeldvormingstrajecten die weinig klinische waarde bieden.
De 2025 Clinical Practice Guideline (CPG) van Koc et al., gepubliceerd in het Journal of Orthopaedic & Sports Physical Therapy, biedt de eerste grote update sinds 2017 en synthetiseert nieuw onderzoek van hoge kwaliteit als leidraad voor beoordeling, conservatief management en het volgen van uitkomsten voor volwassenen met OA van de heup.
Dit artikel geeft een samenvatting van de belangrijkste updates door de bril van een fysiotherapeut en benadrukt de klinische implicaties van elke aanbeveling en de verschuivingen ten opzichte van de richtlijn van 2017.
De 2025 Clinical Practice Guidelinep biedt de eerste grote update sinds 2017 en geeft een samenvatting van nieuw onderzoek van hoge kwaliteit als leidraad voor beoordeling, conservatief beheer en het volgen van uitkomsten voor volwassenen met heup-OA.
Waarom deze richtlijn van belang is
De 2025 CPG is ontwikkeld door een multidisciplinair team dat de orthopedische fysiotherapiepraktijk, manuele therapie, bewegingswetenschappen, chirurgie, opleiding, uitkomstenonderzoek en richtlijnmethodologie vertegenwoordigt. De CPG 2025 weerspiegelt een uitgebreide, interdisciplinaire beoordeling van het huidige beste bewijsmateriaal.
Het is belangrijk dat ook mensen die leven met heupartrose bij het evaluatieproces betrokken werden. Hun inzichten hebben bijgedragen aan het verfijnen van de aanbevelingen. Daarnaast werd de richtlijn voor publiek commentaar gepubliceerd via APTA Orthopedics, zodat patiënten, clinici en andere belanghebbenden feedback konden geven die werd verwerkt in de definitieve versie voordat deze werd gepubliceerd.
Uitleg over bewijscijfers
Aan elke aanbeveling is een cijfer voor het bewijs toegekend dat de sterkte en de zekerheid van het ondersteunende onderzoek aangeeft:
- Graad A - Sterk bewijs: Ondersteund door onderzoek van hoge kwaliteit, zoals goed opgezette gerandomiseerde onderzoeken, prospectieve studies of systematische reviews, waardoor er veel vertrouwen is in de aanbeveling.
- Graad B - Matig bewijs: Ondersteund door ten minste één gerandomiseerde trial van hoge kwaliteit of meerdere matig rigoureuze studies, waardoor de aanbeveling betrouwbaar is in de meeste klinische situaties.
- Graad C - Zwak bewijs: Ondersteund door één matig rigoureus onderzoek of verschillende onderzoeken van lagere kwaliteit (bijv. retrospectieve ontwerpen of case series), soms aangevuld met consensus van experts.
- Graad D - Tegenstrijdig bewijs: Er bestaan kwalitatief hoogstaande onderzoeken, maar de conclusies komen niet overeen, waardoor clinici de bevindingen in hun context moeten interpreteren.
- Graad E - Theoretisch/fundamenteel bewijs: Voornamelijk gebaseerd op fundamenteel wetenschappelijk, biomechanisch, conceptueel of kadaveronderzoek in plaats van klinische proeven.
- Graad F - Deskundigenmening: Vooral ondersteund door de klinische ervaring en consensus van het richtlijnteam wanneer wetenschappelijk bewijs ontbreekt.
Online cursus
Reserveer nu je plek en krijg de vaardigheden en het vertrouwen om casussen met betrekking tot de bovenste en onderste extremiteit met duidelijkheid te behandelen in de dagelijkse poliklinische praktijk.

Belangrijkste klinische aanbevelingen
1. Beoordeling & diagnose
Uitgebreid subjectief en lichamelijk onderzoek:
Artsen moeten een grondige anamnese en lichamelijk onderzoek uitvoeren om symptoomgedrag, prikkelbaarheid, lopen, ROM, kracht en functionele beperkingen te beoordelen, waarbij provocatietests (bijv. FABER) oordeelkundig worden gebruikt.
Diagnostische criteria:
De diagnose wordt ondersteund door:
- Heuppijn bij volwassenen >50 jaar
- Ochtendstijfheid <60 minuten
- Pijnlijke en beperkte passieve IR
- IR <24° of ≥15° minder dan de contralaterale zijde
Beeldvorming :
Volg de criteria van het American College of Radiology:
- Eerstelijns: AP bekken- en heupradiografieën
- Indien onduidelijk of extra-articulaire pathologie vermoed: diagnostische echografie
- MRI/CT alleen wanneer röntgenfoto's + echografie niet diagnostisch zijn
Best Practice Examination Set:
Om de beoordeling te standaardiseren, moeten clinici het volgende verzamelen:
- Eén zelfrapportagemeting: WOMAC, HOOS of PROMIS
- Eén prestatiemeting: 6MWT, 30-s stoelstand, TUG of traptest
- Beperkingen: heup ROM, heupkracht (alle vlakken), FABER, NPRS
2. Revalidatie Principes
Oefentherapie (graad A): De primaire interventie voor OA van de heup. Individuele programma's voor versterking en mobiliteit voorschrijven, 1-5 sessies per week gedurende 5-16 weken, 30-120 minuten per sessie. Watertherapie is effectief voor pijn, ROM, lopen, balans en functie.
Manuele therapie (graad A): Gebruik mobilisatietechnieken voor heupgewrichten, waaronder distractie met hoge kracht over lange as om ROM te verbeteren, distractie met lage kracht om pijn te verminderen en mobilisatie-met-beweging voor snelle functionele verbetering.
Dry Needling (graad A): Aanbevolen voor heupaandoeningen van graad II-III voor verbeteringen op korte termijn in pijn, ROM, kracht en functie. Richt op iliopsoas, rectus femoris, TFL en gluteus medius/minimus met een fast-in fast-out techniek.
Patiëntenvoorlichting (graad B): Neem richtlijnen op voor trainingsprincipes, aanpassing van activiteiten, ontlasting van gewrichten en strategieën ter ondersteuning van het gewicht. Nieuw bewijs ondersteunt geautomatiseerde op internet gebaseerde vaardigheidstraining om met pijn om te gaan als hulpmiddel.
Functionele loop- en evenwichtstraining (graad C): Op beperking gebaseerde loop- en balanstraining en instructie in hulpmiddelen indien geïndiceerd.
Gewichtsverlies (graad B): Werk samen met artsen/diëtisten aan een vermindering van 5-7,5% van het lichaamsgewicht voor personen met een BMI >25-30 kg/m².
3. Aanvullende modaliteiten
Therapeutische echografie (afgewaardeerd - graad D):
Nieuw RCT-bewijs toont geen toegevoegd voordeel van continu, gepulseerd of gecombineerd ultrageluid boven placebo, waardoor de aanbeveling van 2017 wordt teruggedraaid.
Bracing (graad F):
Geen eerstelijnsbehandeling. Kan overwogen worden na falen van oefeningen en manuele therapie, vooral bij bilaterale OA waarbij draaien of pivoteren noodzakelijk is.
4. Farmacologische behandeling
De richtlijn herbevestigt de bevindingen van 2017 over NSAID's, COX-2-remmers en corticosteroïde injecties voor symptoomverlichting, met voorzichtigheid met betrekking tot gastro-intestinale bijwerkingen en mogelijke (maar onbevestigde) bezorgdheid over de progressie van OA.
5. Voortgang
Functionele progressie moet worden bewaakt door:
- Verbeteringen in gevalideerde uitkomstmaten
- Geleidelijke progressie van belasting op basis van prikkelbaarheid van symptomen
- Herstel van heup ROM en kracht
- Prestaties op functionele tests zoals loopafstand, traplopen en zitten-staan
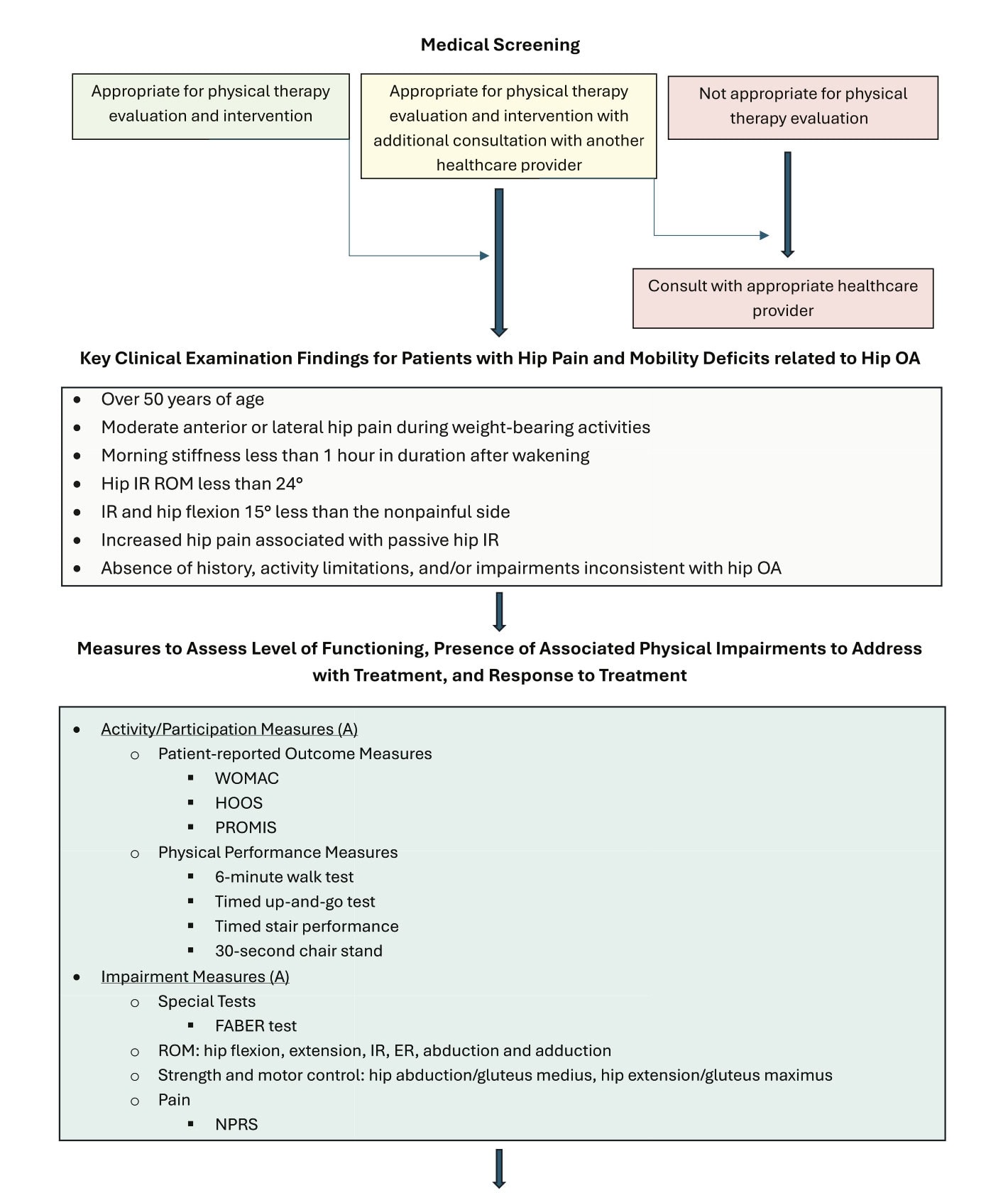

Diagram met aanbevelingen voor artrose in de heup.
Samenvatting
De 2025 Hip OA CPG versterkt de nadruk op actieve revalidatie, progressieve belasting, manuele therapie en dry needling terwijl de diagnostische paden worden verfijnd en de beoordeling wordt gestandaardiseerd. Het integreert nieuw onderzoek in meerdere domeinen en verduidelijkt waar het bewijs sinds 2017 is geëvolueerd.
Wijzigingen ten opzichte van de richtlijn 2017:
- Wijzigingen ten opzichte van de Richtlijn 2017:
- Integratie van nieuw bewijs (2016-2023): Meerdere nieuwe RCT's, systematische reviews en meta-analyses werden opgenomen in de belangrijkste interventiegebieden.
- Dry needling toegevoegd (graad A): Een nieuwe sterke aanbeveling ondersteund door bewijs van hoge kwaliteit voor verbeteringen op korte termijn in pijn, ROM, kracht en functie.
- Bijgewerkt beeldvormingspad: Vaststelling van ACR-criteria voor het juiste gebruik van röntgenfoto's, diagnostisch ultrageluid en MRI/CT.
- Gestandaardiseerde "Best Practice" examenset: Introductie van een kernset uitkomstmaten, fysieke prestatietesten en beperkingen om de consistentie tussen clinici te verbeteren.
- Oefentherapie versterkt: Nieuwe meta-analyses versterken geïndividualiseerde progressieve versterking en hydrotherapie, met duidelijkere doseringsparameters.
- Uitbreiding bewijs manuele therapie: Recente onderzoeken verduidelijken de voordelen van heupdistractie met hoge versus lage kracht en mobilisatie-met-beweging.
- Patiëntenvoorlichting bijgewerkt: Bevat nu bewijs voor geautomatiseerde, op internet gebaseerde vaardigheidstraining om met pijn om te gaan naast oefeningen en/of manuele therapie.
- Therapeutische echografie afgewaardeerd (nu Graad D): Een nieuwe RCT van hoge kwaliteit toont geen toegevoegde waarde vergeleken met placebo, waarmee de eerdere kortetermijnaanbeveling uit 2017 wordt teruggedraaid.
Beperkingen & Conclusie
Ondanks substantiële updates benadrukt de 2025 richtlijn een aantal nog bestaande beperkingen. Voor veel interventiegebieden zijn er nog steeds geen hoogwaardige onderzoeken, met name voor functionele training, looptraining, evenwichtsinterventies en bracing. Het bewijs voor patiënteneducatie buiten de geautomatiseerde pijnhanteringstraining blijft beperkt en het onderzoek naar therapeutisch ultrageluid blijft tegenstrijdig. Verschillende aanbevelingen blijven ongewijzigd ten opzichte van 2017, simpelweg omdat er geen nieuwe onderzoeken zijn gepubliceerd.
Zoals benadrukt in de intentieverklaring van de richtlijn, dienen deze aanbevelingen als op bewijs gebaseerde richtlijnen (geen voorschrijvende normen) en moeten ze worden toegepast met behulp van klinische redenering, patiëntdoelen en individuele presentatie. De auteurs benadrukken de noodzaak voor artsen om afwijkingen te documenteren wanneer dat nodig is en om toekomstige uitkomsten bij te dragen om de evidence base te versterken. De 2025 CPG biedt een bijgewerkt, patiënt-responsief en methodologisch rigoureus kader dat actieve revalidatie versterkt en consistente, op bewijs gebaseerde zorg voor volwassenen met heupartrose ondersteunt.
Referentie
Koc, T. A., Jr, Cibulka, M., Enseki, K. R., Gentile, J. T., MacDonald, C. W., Kollmorgen, R. C., & Martin, R. L. (2025). Heuppijn en mobiliteitsproblemen - Heupartrose: Revisie 2025. Tijdschrift voor orthopedische en sportfysiotherapie, 55(11), CPG1-CPG31. https://doi.org/10.2519/jospt.2025.0301

Anibal Vivanco
NIEUWE BLOG ARTIKELEN IN UW INBOX
Schrijf u nu in en ontvang een bericht zodra het laatste blogartikel is gepubliceerd.




