Tendinopatía isquiotibial proximal | Diagnóstico y tratamiento fisioterapéutico

Tendinopatía isquiotibial proximal | Diagnóstico y tratamiento fisioterapéutico
Introducción y Epidemiología
Mientras que las lesiones proximales de los isquiotibiales son menos frecuentes con la práctica deportiva, las lesiones de la unión musculotendinosa son más frecuentes. Estas lesiones presentan una amplia variedad de apariencias, desde lesiones de avulsión proximal completa hasta desgarros de grosor parcial y tendinopatía insercional persistente. Con frecuencia, estas lesiones no se diagnostican o se tratan con lentitud debido a su escasa incidencia y a su aspecto diverso, lo que provoca largos periodos de incapacidad. Con el fin de aumentar el conocimiento, acelerar el diagnóstico y garantizar una atención eficaz, esta entrada del blog explicará la presentación normal, el examen físico, las imágenes diagnósticas y las opciones de tratamiento terapéutico para cada una de estas entidades(Degen 2019).
La tendinopatía proximal de los isquiotibiales es más frecuente entre los caminantes rápidos, los corredores de fondo, los velocistas y los atletas que realizan actividades de cambio de dirección como el fútbol, el fútbol americano o el hockey.
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Presentación clínica y exploración
Si es usted un visitante habitual de nuestra página web, es posible que haya visto o visionado nuestro vídeo sobre 6 consejos para diagnosticar una tendinopatía del miembro inferior.
La tendinopatía del miembro inferior puede diagnosticarse con la ayuda de los 6 puntos siguientes:
- Datos epidemiológicos (véase más arriba)
- Dolor muy localizado en la entesis del tendón
- Pérdida de masa muscular
- Signos distintivos
- Aparición del dolor 24 horas después de actividades de carga alta+rápida
- Una relación proporcional carga-dolor.
En este blog, especificaremos esos 6 puntos para el tendón isquiotibial proximal y veremos posibles diagnósticos diferenciales.
Palpación
La palpación debe confirmar un dolor bien localizado en la tuberosidad isquiática. Tenga en cuenta que la tendinopatía proximal de los isquiotibiales es una de las pocas tendinopatías que puede presentarse también con dolor referido difuso en la cara posterior de los isquiotibiales. Al igual que en otras tendinopatías, los síntomas suelen ser menos prominentes tras un breve periodo de calentamiento. La localización del dolor requiere un amplio diagnóstico diferencial.
Diagnóstico diferencial
Los diagnósticos diferenciales, con síntomas más difusos son:
- Dolor en la articulación sacroilíaca que puede ser en y excluidos con el Cluster de Laslett.
- Dolor referido de las articulaciones facetarias lumbares de L4/L5 comúnmente y especialmente L5/S1, que puede examinarse mediante PIVM en extensión 3D y pruebas de provocación PA.
- El nervio ciático puede irritarse en la zona glútea profunda, por lo que antes se llamaba síndrome piriforme y hoy en día se denomina síndrome glúteo profundo.
- Además de la palpación de los músculos profundos de los glúteos, existen un par de pruebas para ayudar a este diagnóstico de exclusión que estiran o contraen los músculos profundos de los glúteos para atrapar el nervio ciático. También se pueden realizar pruebas neurodinámicas como el Slump test que se espera que arroje resultados positivos
- Además, en las corredoras con dolor medial a la tuberosidad isquiática debemos tener en cuenta una fractura por estrés de la rama isquiática. En última instancia, el diagnóstico sólo puede hacerse por imagen.
- En los deportistas adolescentes que dan patadas hay que tener en cuenta la apofisitis y en los deportistas postadolescentes, entre 20 y 30 años, un cartílago de crecimiento no fusionado podría ser responsable de la falta de respuesta al tratamiento conservador.
- En caso de aparición aguda, hay que tener en cuenta las roturas parciales y totales del tendón isquiotibial proximal, que suelen producirse con un chasquido audible en flexión extrema de la cadera combinada con extensión de la rodilla.
- Por último, un paciente puede sufrir un pinzamiento isquiofemoral, que se produce cuando el trocánter menor del fémur choca contra el hueso isquiático durante la rotación externa de la cadera.
Desgaste muscular
En el caso de la tendinopatía proximal de los isquiotibiales, la bibliografía que describe los cambios atróficos es escasa. Como regla general para la tendinopatía, el músculo del tendón afectado y los músculos de la cadena cinética distal a ese músculo están afectados. Para examinar el desgaste muscular en este caso, observe los isquiotibiales y las pantorrillas en busca de volumen y diferencias musculares y palpe su tono, que suele estar reducido si los pacientes no los han utilizado mucho.
Cartel Hallmark
El signo distintivo de la tendinopatía proximal de los isquiotibiales es el dolor al sentarse en la inserción del tendón, ya que se comprime entre la superficie de asiento y la tuberosidad isquiática.
Aparición/exacerbación del dolor 24 horas después de actividades de gran carga
Aparición o exacerbación del dolor 24 horas después de actividades de carga alta+rápida: En el caso del tendón proximal hay que pedir específicamente un aumento del volumen, la intensidad o la frecuencia de las carreras de velocidad, de pulmón, de vallas o en cuesta que han provocado la aparición de los síntomas. También suele ocurrir después de una pausa prolongada. Y en segundo lugar, el dolor suele aumentar 24 horas después de esas actividades de carga elevada y rápida. Tenga en cuenta que las actividades que requieren estiramientos estáticos, como el yoga o el pilates, e incluso simplemente sentarse, también pueden inducir una tendinopatía.
Relación proporcional carga-dolor
Como con cualquier tendinopatía, se busca un aumento del dolor con un aumento de la carga en el tendón isquiotibial proximal. Una buena prueba de provocación inicial puede ser un puente a dos piernas, seguido de un puente a una sola pierna con la rodilla doblada. Luego continúa con un puente con una palanca larga y progresa a mayor carga y velocidad como en las capturas por ejemplo. Una prueba muy intensa consiste en pedir a un paciente que realice un levantamiento de peso muerto con dos piernas, que se vuelve a pasar a una versión con una sola pierna con carga y velocidad añadidas. Los niveles de dolor tienen que aumentar con el incremento de la dificultad, por lo que si el puente a una sola pierna se puntuó con un 3 sobre 10, un puente de palanca larga con carga y velocidad añadidas debería ser más alto, con las puntuaciones más altas en los levantamientos muertos a una sola pierna con carga y velocidad añadidas.
La bibliografía describe 3 pruebas ortopédicas comunes para diagnosticar la tendinopatía proximal de los isquiotibiales. Lo son:
- Prueba Puranen-Orava
- Prueba de estiramiento de la rodilla
- Prueba modificada de estiramiento de la rodilla con el codo
QUÉ HAY QUE TENER EN CUENTA PARA PREVENIR LAS LESIONES EN LOS ISQUIOTIBIALES, LOS GEMELOS Y LOS CUÁDRICEPS

Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Tratamiento
A diferencia de la tendinopatía aquilea y rotuliana, la tendinopatía proximal de los isquiotibiales es menos frecuente. Por este motivo, no conocemos ningún ensayo controlado aleatorizado que evalúe la eficacia de un programa de carga progresiva como los que hemos presentado para la tendinopatía aquílea y rotuliana. Aunque las pruebas de alto nivel son escasas, los principios de rehabilitación son idénticos. Los siguientes ejercicios de rehabilitación se inspiran en diferentes opiniones de expertos como Jill Cook y Peter Malliaras, así como en un comentario clínico de Tom Goom y sus colegas. Un posible programa de rehabilitación en 4 etapas puede tener este aspecto:
Veamos con más detalle cada etapa de la rehabilitación:
Gestión - Modificación del dolor
Al igual que en otras tendinopatías de las extremidades inferiores, la modificación de la carga es fundamental para disminuir el dolor y la irritabilidad. Especialmente las cargas de almacenamiento de energía deben limitarse a actividades que puedan realizarse con un dolor tolerable y con aumentos de los niveles de dolor que se estabilicen en 24 horas. En un tendón muy irritable, puede ser útil:
- Limitar el estiramiento de los isquiotibiales si duele
- Modificar sesión: Un cojín especial para los isquiotibiales puede ayudar, o sentarse sobre una toalla enrollada para que el peso recaiga principalmente en la parte posterior de los muslos en lugar de en los isquiones, sentarse con una inclinación posterior de la pelvis es preferible, o sentarse en una silla más alta.
- La postura en cuclillas en la función diaria también debe limitarse si es dolorosa
Al igual que en otras tendinopatías de las extremidades inferiores, un programa de carga progresiva es clave para la recuperación. Para controlar el dolor y determinar la tolerancia a la carga, puede utilizar una prueba de carga como el puente de palanca corta o larga a la misma hora todos los días. El paciente realiza la prueba y valora el nivel de dolor durante 1 repetición.
Como ya se ha mencionado, todos los ejercicios deben realizarse con niveles de dolor tolerables y un aumento del dolor debe desaparecer en 24 horas. Si no es así, significa que el paciente aún no tolera la carga de esos ejercicios.
Fase 1: Isométrico
Objetivo: principalmente disminuir el dolor o en caso de que el paciente tolere el dolor a la carga isotónica, 2-3 veces al día, los isométricos pueden continuarse a lo largo del programa de rehabilitación en los días libres si el efecto es positivo.
Empezar en posiciones con la menor compresión del tendón isquiotibial proximal contra el tubérculo isquiádico (0° de flexión de la cadera).
- Perneras rectas con banda elástica
- Extensión isométrica del tronco
- Curl de pierna isométrico máquina 45°, 45s x5 de al menos 70% de MVC. Variación en casa: Curl isométrico de piernas con banda (lo más pesado posible), puntas de los pies, inclinación pélvica posterior.
- Puentes (palancas cortas y largas): doble, doble con una pierna más corta (de carga, puente desplazado), luego una sola pierna 🡪 palanca larga de abajo a arriba y rodilla completamente recta.

Fase 2: Rehabilitación isotónica (flexión de cadera restringida)
Los ejercicios isotónicos de rehabilitación pueden realizarse en flexión restringida de la cadera. El objetivo en esta fase es restaurar la fuerza de los isquiotibiales y el volumen muscular y la capacidad en ROM funcional. Comienza con flexión limitada de cadera, 3-4 series x 15 repeticiones, progresa a 6-8 cada dos días con una cadencia de 3-0-3. Utiliza un metrónomo si los pacientes tienen problemas con la velocidad.
Ejemplos de ejercicios:
- Extensión de cadera en decúbito prono (con o sin theraloop)
- Curl de isquiotibiales (mejor en decúbito prono): Si un paciente no puede realizar ejercicios concéntricos, puede optar por centrarse en los excéntricos, la mejor forma de aislar los isquiotibiales.
- Puente: Cuando 15-20 repeticiones sean fáciles, progrese, las mismas progresiones que en isométrico, empiece por la más exigente con una tolerancia de carga aceptable
- Correderas de puente excéntricas
- Isquiotibiales nórdicos, buenos para correr a gran velocidad

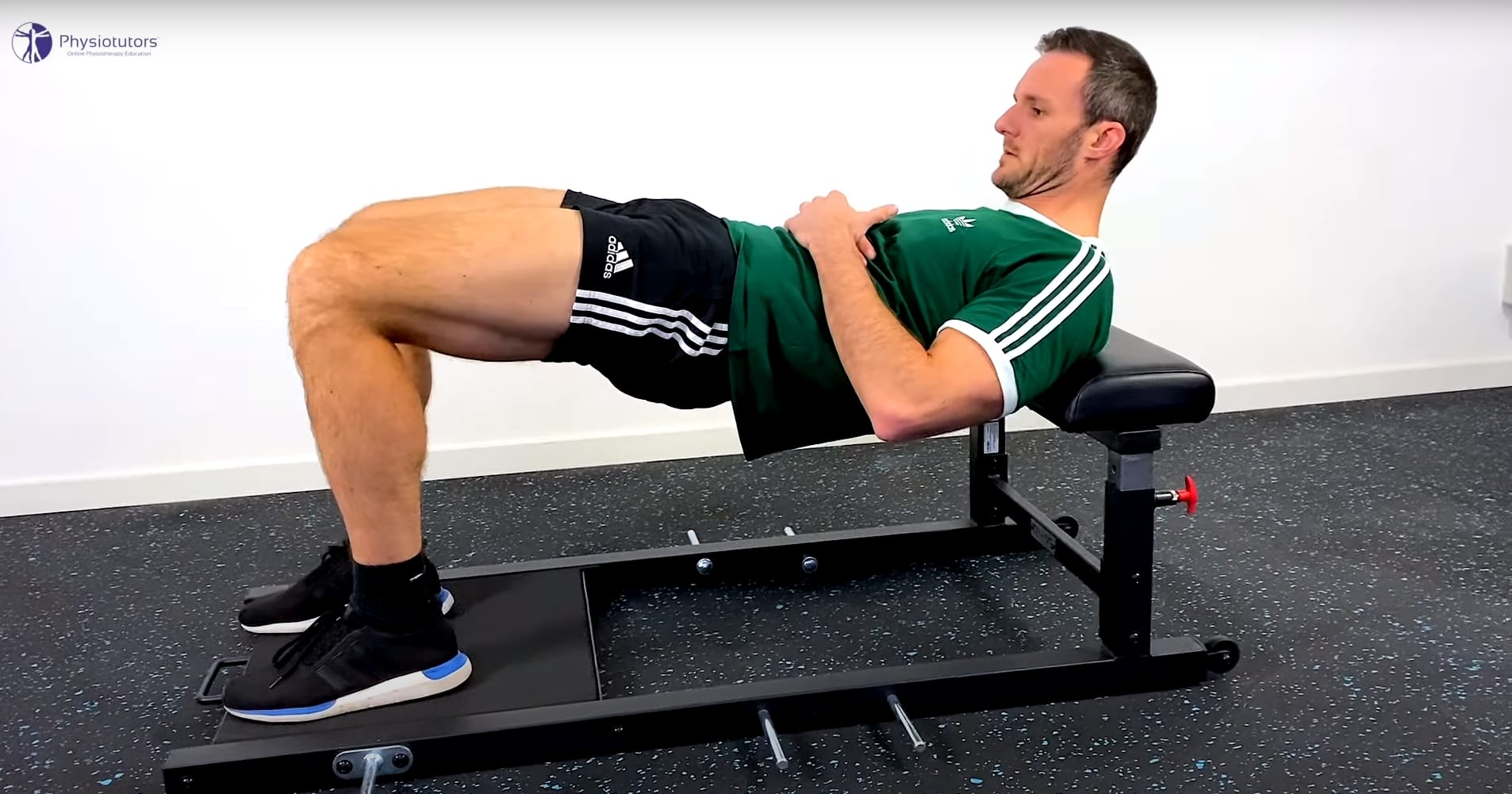
Etapa 3: Rehabilitación isotónica en flexión
En esta fase, puede iniciarse cuando se toleren los ejercicios isotónicos en flexión restringida de la cadera. Los parámetros de dosificación y carga son idénticos a los de la fase 2.
Algunos ejemplos de ejercicios son:
- Empuje de cadera sin/con peso, doble y simple pierna
- Los step-ups, que son una mejor opción para personas sedentarias y mayores, aumentan el peso a 30 kg 🡪 Progresa con la altura del escalón (rumano).
- Deadlift (para atletas): rodilla recta, espalda recta, progresar hasta unos 30-35kg con DB, luego usar barra 🡪 progresar a una sola pierna también llamado buzo.
- Alternativa: Cable pull-down (rodilla recta, espalda recta)
- Split Squats (carga hasta BW) o estocadas
Etapa 4: Ejercicios de almacenamiento de energía
Esta etapa sólo es necesaria para los atletas que regresan a deportes que requieren almacenamiento de energía y carga de impacto. Los ejercicios pueden realizarse cada 3 días. Los requisitos para iniciar esta fase son una fuerza bilateral similar en los ejercicios con una sola pierna de las fases 2 y 3, así como la ejecución y el control adecuados de los ejercicios de almacenamiento de energía.
Algunos ejemplos de ejercicios son:
- Saltos variables: a dos piernas, a una pierna, hacia delante, hacia atrás, de lado, en un stepper, a saltos
- Carrera resistida o Empuje o arrastre rápido de trineo
- Balanceos con kettlebell
- Salto con piernas alternas

Por último, la vuelta gradual al deporte puede iniciarse tan pronto como el paciente tolere la carga en progresiones de ejercicios de almacenamiento de energía que reproduzcan las exigencias de su deporte en cuanto a volumen e intensidad de las funciones de almacenamiento de energía pertinentes. La vuelta a la competición se permite tan pronto como el paciente tolere el entrenamiento completo.
¿Quiere saber más sobre cómo tratar los tendones? A continuación, consulte los artículos de nuestro blog:
- 6 factores de riesgo de tendinopatía que debe conocer (el nº 5 podría sorprenderle)
- Isométricos: ¿un arma maravillosa para reducir el dolor?
- 7 datos cruciales que no sabía sobre los tendones
Referencias
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
LOS 3 GRANDES - REHABILITACIÓN AVANZADA DE LESIONES MUSCULARES Y TENDINOSAS DE ISQUIOTIBIALES, CUÁDRICEPS Y GEMELOS


Opiniones de los clientes sobre este curso
- Ivo Rigter07/11/25Los 3 Grandes Prima informatieve cursusDavid Norenlind09/02/25Fantástico curso sobre el tema de las lesiones musculares y tendinosas El curso hace un gran trabajo de resumen de la investigación en el campo y Enda proporciona experiencia clínica a lo largo del camino. Un curso imprescindible para quien quiera profundizar en el conocimiento de las lesiones musculares y tendinosas.
- Senne Gabriëls25/12/24¡Merece la pena la inversión! Ésta ha sido mi primera experiencia con cursos en línea. Fue un curso muy amplio y completo. El tratamiento de las afecciones tendinosas y musculares de la extremidad inferior quedó muy claro, de forma que no quedó piedra sin remover.Eric van Bree09/12/24revalidación de deportistas de alta competición es muy importante que te informes sobre la revalidación de deportistas de alta competición
- Rubén06/12/24Me ha gustado mucho el curso. No podría recomendarlo lo suficiente.Thessa Budding06/12/24¡BIG 3 Interessant en meteen toepasbaar in de praktijk!
- Joris Bonarius25/11/24Informativo y Eficaz Un curso muy útil como fisioterapeuta deportivo. Centrándonos en todos los factores importantes del riesgo de lesión, la prevención, la rehabilitación y ¡mucho más!Pete23/11/24Resumen del curso Me pareció que el curso presentaba un gran contenido y estaba bien organizado. El formato, que iba de lo general a lo específico de la lesión, era fácil de seguir. Podría haber sido útil contar con algunas secciones narrativas más, especialmente para los Estudios de casos. Al estar en un entorno de Alto Rendimiento, el curso también me permitió obtener cierto sesgo de confirmación y, al mismo tiempo, me proporcionó los conocimientos fundamentales de la biología de los tejidos. Los ejercicios y progresiones también ofrecían una alternativa para el clínico y el especialista en rendimiento.
- Bas Slieker02/10/24Curso muy detallado Me pareció que el curso estaba muy bien estructurado en pasos lógicos y claros. ¡Un buen equilibrio entre pruebas y herramientas prácticas! Creo que hacen un gran trabajo a lo largo del curso para dejar claro que las lesiones y la recuperación son tanto biomédicas como psicosociales. ¡Al hacerlo, ponen de relieve la complejidad del ser humano y discuten muchos de los factores de riesgo y escollos/puntos de atención durante la rehabilitación de los 3 grandes!Pascal Van de Kamp24/09/24Muy estructurado,gracias Muy estructurado, que abarca desde la anatomía hasta las lesiones, pasando por la rehabilitación y los patrones de movimiento. Los cuestionarios eran un poco molestos después de cada capítulo. Aún así lo disfruté, un curso refrescante para mantenerme alerta en mis planes de rehabilitación.
- Gustav Hübinette30/01/24Los 3 Grandes - Rehabilitación Avanzada de Lesiones Musculares y Tendinosas de Isquiotibiales, Cuádriceps y Pantorrillas RESEÑA DE LOS 3 GRANDES
El curso me pareció muy bien estructurado, manteniendo un hilo conductor claro a lo largo de todo el programa. El contenido se basa claramente en pruebas actualizadas, y proporciona numerosos consejos y trucos valiosos para aplicar la rehabilitación de LOS 3 GRANDES.
Lo que me hubiera gustado que fuera diferente es incluir más conferencias grabadas, ya que actualmente hay una cantidad considerable de información basada en exámenes.Yoran Deleu30/12/23The Big 3 - Advanced Rehabilitation of Hamstring, Quadriceps, and Calf Muscle- and Tendon Injuries Curso bien estructurado, desde los fundamentos teóricos hasta los ejercicios prácticos necesarios para la rehabilitación. - Adam Stewart14/11/23Los 3 Grandes - Rehabilitación Avanzada de Lesiones Musculares y Tendinosas de Isquiotibiales, Cuádriceps y Pantorrillas MUY PROFUNDO Y EXCELENTE TRABAJO UTILIZANDO PRÁCTICAS BASADAS EN LA EVIDENCIA
Enda hace un gran trabajo con este curso y se sumerge en tanto detalle como le gustaría a lo largo. Excelente trabajo para mantener la información más actualizada en la presentación. Lleva su tiempo, pero merece la pena.Olivier Gouvernet11/10/23The Big 3 - Rehabilitación avanzada de lesiones musculares y tendinosas de isquiotibiales, cuádriceps y gemelos BIG §
El curso está muy bien estructurado, los recordatorios anatómicos son pertinentes, cada etapa de la rehabilitación está bien detallada y los vídeos de los ejercicios facilitan ver y entender lo que hay que controlar y hacer.
En mi opinión, las últimas fases de la rehabilitación son las más interesantes, ya que rara vez se tratan. Esto ayuda a reducir la distancia entre la carga al final del tratamiento y la carga de la vuelta al deporte. - Jeremy Beyer05/09/23The Big 3 - Advanced Rehabilitation of Hamstring, Quadriceps, and Calf Muscle- and Tendon Injuries Un curso excelente sobre la rehabilitación y el tratamiento de las lesiones musculares y tendinosas de las extremidades inferiores. En este curso, Enda aborda una amplia gama de temas, desde la fisiología de los músculos y los tendones hasta las últimas fases de la rehabilitación, pasando por el desarrollo de la potencia y la fuerza reactiva. Este curso es exhaustivo y abarca muchos de los aspectos de la rehabilitación de músculos y tendones que se pasan por alto. Enda destaca los conceptos fundamentales de la rehabilitación de una forma fácil de asimilar que, sin duda, influirá en su forma de ejercer.Beppeke Molenaar04/05/23Los 3 Grandes - Rehabilitación Avanzada de Lesiones Musculares y Tendinosas de Isquiotibiales, Cuádriceps y Pantorrillas EXCELENTE CURSO, INCREÍBLEMENTE CONOCIDO
Este es un curso fantástico, con un montón de información que es muy aplicable a la práctica diaria.
Creo que este curso es el que más me ha aportado en términos de aprendizaje y desarrollo profesional de todos los que he hecho hasta ahora.
La organización del curso está muy bien estructurada. Los vídeos son claros, la información del texto está basada en pruebas, es muy profunda y, al final de cada unidad, se pueden encontrar lecturas complementarias para quien quiera profundizar aún más en el material.
Recomiendo encarecidamente este curso. - Badrinath31/03/23The Big 3 - Advanced Rehabilitation of Hamstring, Quadriceps, and Calf Muscle- and Tendon Injuries (Los 3 grandes: rehabilitación avanzada de las lesiones musculares y tendinosas de isquiotibiales, cuádriceps y pantorrillas ) La presentación se basa bastante en la evidencia y está fundamentada en la evidencia. Se presenta de forma estructurada. El autor se ha esforzado mucho. Se trata de un curso basado en aplicaciones.Frederik Adriaensens30/12/22The Big 3 - Advanced Rehabilitation of Hamstring, Quadriceps, and Calf Muscle- and Tendon Injuries (Los 3 grandes: rehabilitación avanzada de las lesiones musculares y tendinosas de isquiotibiales, cuádriceps y pantorrillas ) MUY BUENA VISIÓN GENERAL DE TODAS LAS MECÁNICAS INFLUENCIALES Y OPCIONES DE REHABILITACIÓN
Gracias por este excelente repaso. - Aemy den Hollander04/05/22The Big 3 - Advanced Rehabilitation of Hamstring, Quadriceps, and Calf Muscle- and Tendon Injuries AWESOME
la increíble cantidad de detalles que da Enda fue un gran abridor de ojos para mí.
No es el elearning habitual al que estaba acostumbrado. ¡Me encanta!Nicolo16/01/22Los 3 grandes - Rehabilitación avanzada de las lesiones de los isquiotibiales, los cuádriceps y los tendones de la pantorrilla ÚTIL E INSPIRANTE
Este curso es realmente útil y está bien hecho.
Si realmente puedes aprender todas las nociones , seguro que serás un mejor fisioterapeuta.




