Mielopatía cervical espondilótica (CMS) | Diagnóstico y tratamiento
Mielopatía cervical espondilótica (CMS) | Diagnóstico y tratamiento
Introducción y Epidemiología
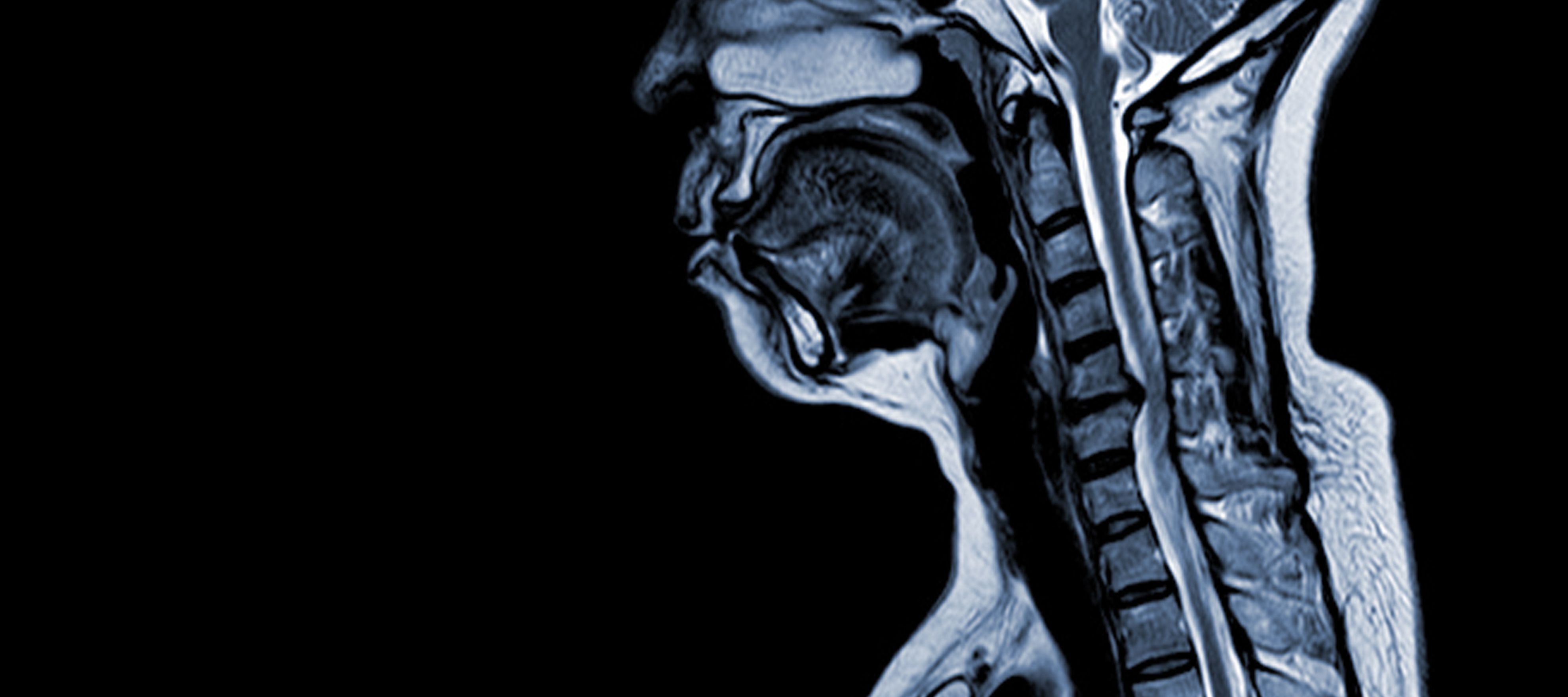
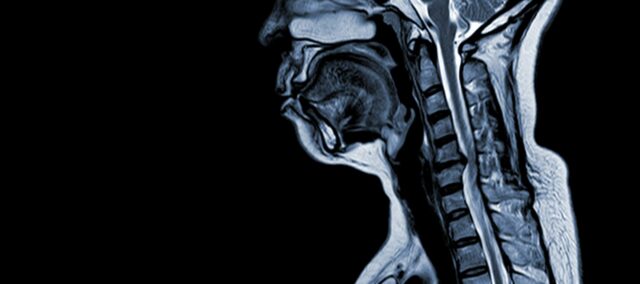
La mielopatía cervical espondilótica (MCE) es una afección neurológica que constituye la principal causa de lesión medular en adultos. En términos sencillos, consiste en la compresión o daño de la médula espinal en el cuello, principalmente debido al proceso natural de envejecimiento que afecta a las vértebras cervicales. El término "mielopatía" procede de las palabras griegas "myelon", que significa "médula espinal", y "pathos", que significa "enfermedad".
Los estudios epidemiológicos han aportado información valiosa sobre el MCE. Northover et al. (2012) realizaron un estudio observacional en el que participaron 41 pacientes, y sus hallazgos revelaron una proporción hombre-mujer de 2,7:1, siendo la edad media en el momento del diagnóstico de 63,8 años. Se observó que la MCE afecta típicamente a múltiples segmentos de la columna cervical, siendo el nivel C5/C6 el más comúnmente afectado.
Además, Aizawa et al. (2016) realizaron un estudio sobre las cirugías de columna realizadas entre 1998 y 2012. Descubrieron que el 19,8% de estas cirugías estaban relacionadas con la mielopatía cervical, lo que pone de relieve la prevalencia de esta afección en el contexto más amplio de la salud de la columna vertebral. Otros problemas de columna, como la estenosis del canal espinal lumbar (35,9%) y la hernia discal lumbar (27,7%), también ocuparon un lugar destacado en su investigación.
La MCE es una afección médica compleja con una fisiopatología multifactorial que incluye cambios estructurales en la columna cervical. Varios factores clave contribuyen a su desarrollo y progresión:
Factores de riesgo:
- Trauma: Los acontecimientos traumáticos, como accidentes o lesiones, pueden acelerar la degeneración de los discos vertebrales cervicales y aumentar el riesgo de MCE.
- Carga axial sobre cuello/cabeza: Las actividades que implican soportar un peso axial excesivo sobre el cuello o la cabeza pueden provocar un aumento de la tensión mecánica sobre la columna cervical, exacerbando la degeneración discal y otros cambios estructurales.
- Predisposición genética de las vértebras: Algunos individuos pueden tener una predisposición genética que hace que sus vértebras cervicales sean más susceptibles a los cambios degenerativos, lo que puede contribuir a la MCE.
- Fumar: Se sabe que fumar tiene efectos perjudiciales sobre la salud vascular y la oxigenación tisular, lo que puede exacerbar la progresión de la MCE y sus síntomas asociados.
Fisiopatología
- Degeneración discal (disco abultado): La MCE suele comenzar con la degeneración de los discos intervertebrales de la columna cervical, lo que provoca su abombamiento o protrusión en el canal espinal.
- Formación ósea subperióstica (ventral al canal medular): En respuesta al aumento de la tensión mecánica, el cuerpo forma nuevo tejido óseo en la parte frontal (ventral) del canal espinal, lo que puede estrechar el espacio para la médula espinal.
- Osificación del ligamento longitudinal posterior: El ligamento longitudinal posterior puede osificarse, endurecerse y calcificarse, contribuyendo al estrechamiento del canal espinal.
- Hipertrofia del Ligamentum Flavum: La hipertrofia del Ligamentum Flavum hace que se vuelva más grueso y menos flexible, invadiendo aún más el espacio dentro del canal espinal y comprimiendo la médula espinal.
Estos cambios estructurales conducen colectivamente a la compresión y el estrechamiento del canal espinal, lo que provoca los síntomas característicos y las complicaciones asociadas a la MCE. Reconocer estos factores de riesgo y comprender los mecanismos fisiopatológicos implicados es esencial tanto para la prevención como para el tratamiento. El diagnóstico precoz y las intervenciones adecuadas son cruciales para mitigar los efectos de estas alteraciones estructurales en la médula espinal.
Utilizar la aplicación de terapia manual
- Más de 150 técnicas de movilización y manipulación del sistema musculoesquelético
- Teoría fundamental y pruebas de detección incluidas
- La aplicación perfecta para cualquier persona que se convierta en MT
Presentación clínica y exploración
La mielopatía cervical espondilótica (MCE) se caracteriza por una variedad de signos y síntomas clínicos, aunque no existen rasgos específicos que definan exclusivamente la afección. Los pacientes con MCE pueden experimentar lo siguiente:
1. Anomalías de la marcha: Los pacientes suelen mostrar cambios en su forma de andar, que pueden incluir marcha inestable, tropiezos y dificultad para mantener el equilibrio.
2. Rigidez en la columna cervical: La MCE puede provocar rigidez y reducir la amplitud de movimiento del cuello, lo que dificulta mover la cabeza con comodidad.
3. Dolor agudo en los brazos: Los pacientes pueden referir dolor agudo y punzante y molestias en los brazos. Estos síntomas suelen estar asociados a la compresión de nervios en la columna cervical.
4. Disfunción motora: Los problemas motores son frecuentes y pueden manifestarse como debilidad muscular, dificultades de coordinación y disminución de la motricidad fina, como la manipulación de objetos.
5. Cambios en las sensaciones: Las alteraciones sensoriales son frecuentes y pueden consistir en hormigueo, entumecimiento o sensación de "pinchazos" en brazos y manos.
6. Pérdida de fuerza: Los pacientes pueden experimentar una pérdida de fuerza en las extremidades superiores, lo que les dificulta las tareas y actividades cotidianas.
7. Propiocepción reducida: La propiocepción, que es el sentido de la posición y el movimiento del cuerpo, puede estar alterada, lo que dificulta la coordinación de los movimientos.
8. Problemas de aseo: Algunos pacientes pueden tener dificultades para controlar la vejiga o los intestinos debido a la afectación de la médula espinal.
9. Elsigno de L'Hermitte: Se trata de un síntoma caracterizado por una sensación parecida a una descarga eléctrica que se irradia hacia la columna vertebral y las extremidades cuando se flexiona el cuello. Es un indicador clásico de la afectación de la médula cervical en la MCE.
Estos diversos signos y síntomas pueden variar en gravedad de una persona a otra, lo que hace que la presentación clínica de la MCE sea única para cada paciente. Reconocer estas manifestaciones es crucial para el diagnóstico y la intervención precoz con el fin de evitar mayores daños en la médula espinal y mejorar la calidad de vida del paciente.
Examen
Si se sospecha de MCE, el terapeuta puede utilizar el siguiente grupo de pruebas(Cook et al. 2010) para ayudarle en su toma de decisiones:
Cook et al. (2010) produjeron un grupo de resultados de pruebas clínicas predictivas para una muestra de pacientes utilizando un diagnóstico clínico como estándar de referencia para la afección. El objetivo del grupo es detectar la enfermedad en fases tempranas para descartar la afección durante el cribado.
Las cinco pruebas o características de los pacientes incluidas en la norma son las siguientes:
- Desviación de la puerta que se manifiesta por una marcha anormalmente ancha, ataxia o puerta espástica.
- Prueba de Hoffman positiva o signo de Hoffman, que se caracteriza por una contracción refleja de los dedos pulgar e índice al voltear la parte distal del dedo corazón.
- Signo del supinador invertido, que se obtiene al golpear rápidamente cerca de la apófisis estiloides del radio, que es la unión del tendón braquiorradial, y se muestra en flexión de los dedos o en ligera extensión del codo.
- Signo de Babinski positivo que se manifiesta como una extensión del dedo gordo y un abanico de los otros cuatro dedos al acariciar la cara lateral de la planta del pie desde el talón hacia delante en dirección al dedo gordo.
- Edad superior a 45 años.
Así pues, si 3+/5 de las cinco características mencionadas son positivas, el cociente de probabilidad positivo de una mielopatía cervical espondilósica se sitúa en 30,9. Si sólo uno es positivo, la proporción probable negativa es de 0,18.
MEJORE MASIVAMENTE SUS CONOCIMIENTOS SOBRE LA LUMBALGIA DE FORMA GRATUITA

Utilizar la aplicación de terapia manual
- Más de 150 técnicas de movilización y manipulación del sistema musculoesquelético
- Teoría fundamental y pruebas de detección incluidas
- La aplicación perfecta para cualquier persona que se convierta en MT
Tratamiento
Una vez confirmado el diagnóstico de mielopatía espondilótica cervical (MEC), la principal decisión que hay que tomar es si se debe seguir un tratamiento quirúrgico o no quirúrgico. La MCE suele considerarse una afección quirúrgica, ya que los estudios han demostrado que los tratamientos no quirúrgicos provocan con el tiempo un deterioro significativo de las actividades de la vida diaria. En concreto, al cabo de un año, el tratamiento no quirúrgico provoca una tasa de deterioro del 6%, que aumenta al 21% a los dos años, al 28% a los tres años y a un considerable 56% a los diez años. (Fehlings et al. 2017)
Hasta la fecha, faltan estudios de alto nivel que comparen directamente los resultados del tratamiento quirúrgico frente al no quirúrgico en casos de mielopatía espondilótica cervical (MEC). No obstante, se han obtenido importantes conocimientos a partir de diversas investigaciones. Sampath et al. (2000) realizaron un ensayo prospectivo, multicéntrico y no aleatorizado destinado a comparar los tratamientos quirúrgicos y no quirúrgicos para la MCE. Sus hallazgos indicaron que los pacientes quirúrgicos tienden a experimentar mejores resultados, que abarcan el estado funcional, el dolor general y el alivio de los síntomas neurológicos, a pesar de una mayor carga de enfermedad antes de la operación.
En 2013, Rhee et al. publicaron una revisión sistemática sobre el tratamiento de la MCE, en la que desaconsejaban el tratamiento no quirúrgico como enfoque principal para los pacientes con mielopatía de moderada a grave. Sugirieron que las personas con mielopatía leve podrían optar inicialmente por un tratamiento no quirúrgico, pero que deberían ser vigiladas de cerca para detectar cualquier signo de deterioro.
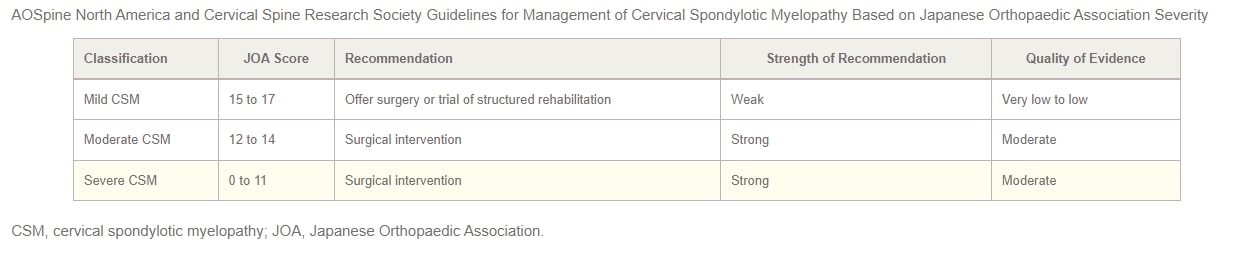
En 2017, AOSpine North America y la Cervical Spine Research Society (CSRS) publicaron conjuntamente directrices para el manejo de la MCE en función de su gravedad. Para los pacientes con MCE leve, deben presentarse las opciones de intervención quirúrgica o un ensayo supervisado de rehabilitación estructurada. Si el tratamiento no quirúrgico no produce mejoría o el estado del paciente empeora, se recomienda la intervención quirúrgica. En los casos de MCE de moderada a grave, las directrices abogan firmemente por la intervención quirúrgica. Los pacientes con compresión de la médula cervical pero sin signos claros de mielopatía o compresión radicular deben recibir asesoramiento sobre los riesgos de progresión de la enfermedad, educación sobre los síntomas a los que deben estar atentos y seguimiento clínico regular.
Por último, para los pacientes que presenten compresión de la médula cervical junto con indicios de radiculopatía, los autores proponen considerar el tratamiento quirúrgico o la rehabilitación estructurada con un seguimiento estrecho. Las guías de práctica de 2017 para el manejo de la MCE, estratificadas por gravedad, se resumen en la siguiente tabla:
¿Quiere saber más sobre la zona cervical y la radiculopatía cervical en particular? A continuación, consulte los artículos de nuestro blog y las reseñas de investigación:
- Determinación del nivel de radiculopatía cervical
- Por qué los mapas dermatológicos pueden seguir siendo útiles
- 3 verdades que la universidad no te contó sobre el síndrome radicular
- Fisioterapia para las radiculopatías dolorosas
Referencias
Utilizar la aplicación de terapia manual
- Más de 150 técnicas de movilización y manipulación del sistema musculoesquelético
- Teoría fundamental y pruebas de detección incluidas
- La aplicación perfecta para cualquier persona que se convierta en MT
¡Por fin! Cómo dominar el tratamiento de las afecciones de la columna vertebral en sólo 40 horas sin gastar años de su vida ni miles de euros - ¡Garantizado!


Opiniones de los clientes sobre este curso
- Shachaf Alexander19/07/24Fisioterapia or topédica de la columna vertebral Fisioterapia ortopédica de la columna vertebral
Interesante curso repleto de datos útiles y herramientas prácticas.
Lo recomiendo encarecidamente.Verena Fric25/11/22Fisioterapia ortopédica de la columna vertebral GRAN CURSO SOBRE LA COLUMNA
gran curso, la mejor visión general sobre los diferentes síndromes de la columna vertebral, muy útil y relevante para el trabajo con los pacientes - Peter Walsh01/09/22Fisioterapia ortopédica de la columna vertebral 5 estrellasChristoph21/12/21Fisioterapia ortopédica de la columna vertebral Realmente un curso bien hecho, utilizando las formas modernas de enseñanza. ¡Complicidades! A veces para mí entraste demasiado en detalles en lugar de tocar capítulos más importantes del tratamiento de la columna vertebral como las técnicas para el tratamiento de los músculos y las fascias
- John09/10/21Fisioterapia ortopédica de la columna vertebral EXCELENTE CURSO ALTAMENTE RECOMENDADO
Como fisioterapeuta recién graduado recomiendo encarecidamente este curso para saber que estás en el camino correcto con tus pacientes. la información presentada es muy clara y fácil de seguir, así como los grandes vídeos de estilo fisioterapéutico. Hace que el aprendizaje sea realmente divertido, gracias chicos por todo vuestro trabajo. Bien merecido.Alexander Bender06/09/21Fisioterapia ortopédica de la columna vertebral Durante la crisis de la corona, reservé muchos cursos online y seminarios web, pero ninguno era tan entretenido y bien pensado como los cursos de PhysioTutors.
Todas las unidades están bien resumidas, desglosadas de forma significativa y son fáciles de entender.
Estoy deseando ver los otros cursos.
Muchos saludos desde Alemania. - GHADEER05/01/21Fisioterapia ortopédica de la columna vertebral MUY INFORMATIVO Y ACTUALIZADO
para cualquier persona que se pierda en el manejo de casos de columna vertebral, este curso es muy útil.MICHAEL PROESMANS20/12/20Fisioterapia Ortopédica de la Columna Vertebral ALTAMENTE METODICA, CON MUCHAS REFERENCIAS CIENTIFICAS
Curso claro, estructurado y bien investigado sobre las patologías más comunes del complejo vertebral.
Numerosos módulos informativos, con un detallado análisis en vídeo.
Si buscas un curso para estudiar en tu tiempo libre, con suficiente profundidad y fondo científico, aquí has encontrado uno muy bueno.
Una buena relación calidad-precio, un gran curso. - BENOIT08/05/20Fisioterapia Ortopédica de la Columna Vertebral Después de terminar el curso de Ortopedia de Miembros Inferiores y Superiores, estaba deseando empezar este curso específico de Columna Vertebral.
Una muy buena visión general sobre todas las patologías de la columna vertebral, desde la epidemiología hasta el diagnóstico y el tratamiento, lo que me dio más confianza para atender a mis futuros pacientes.
¡OTRO GRAN CURSO!
Los cursos están bien detallados con mucha información y vídeos.
Para mí estos 2 cursos son de obligada asistencia para aprender y actualizar los conocimientos de las patologías más comunes en Fisioterapia.Nicolas Cardon27/04/20Fisioterapia ortopédica de la columna vertebral ¡Este es un curso muy interesante!
Podemos encontrar mucha información sobre las principales patologías y su diagnóstico diferencial y sobre el examen objetivo y subjetivo. Los vídeos son claros y están bien diseñados.
Es un curso muy bueno para aquellos que desean completar su currículo de Terapia Manual Ortopédica.
Un fisio francés".







