Sensitivität, Spezifität, Vorhersagewerte und Likelihood Ratios für Dummies

Statistik ist eines der verwirrendsten Themen für Physiker und Physio-Studenten. Wahrscheinlich liegt das daran, dass wir uns mehr um Menschen und Gesundheit kümmern als um Mathematik, oder?

Nun, ich verstehe, dass Sie mehr daran interessiert sind, Ihren Patienten richtig einzuschätzen, gut zu behandeln und die neuesten Behandlungsmethoden anzuwenden, aber ich muss Ihnen sagen, dass Sie die statistischen Werte eines speziellen Tests und sogar Zahlen über die Prävalenz, die Pre-Test- und Post-Test-Wahrscheinlichkeiten von Fragen kennen müssen, die Sie Ihren Patienten während Ihres gesamten anamnestischen Prozesses stellen!
Ich wage sogar zu behaupten, dass Sie ohne die Kenntnis der oben genannten Zahlen keine Ahnung haben, wie viel Wert Sie bestimmten Fragen, die Sie Ihrem Patienten stellen (und deren Antworten), beimessen können, und Sie werden spezielle Tests durchführen, ohne wirklich zu wissen, was ein positives oder negatives Ergebnis Ihnen sagen wird.
Wenn ich sehe oder höre, dass ein Physio einen speziellen Test wie den Thessaly-Test für Meniskusläsionen durchführt, dieser positiv ausfällt und er sich danach zu 100 % sicher ist, dass sein Patient eine Meniskusläsion hat, dann schaudert es mich!
BITTE HÖREN SIE AUF DAMIT!
Deshalb möchte ich Sie bitten, meinen Beitrag weiterzulesen, in dem ich versuche, Ihnen einen Einblick zu geben, wie Sie Statistiken nutzen können und sollten, um ein besserer Arzt zu werden, und wie dieses Wissen Ihr Bewusstsein für Ihren klinischen Argumentationsprozess erhöht!
In der Regel beginnen Sie mit dem Screening, dann folgt die Anamnese und anschließend die Basisuntersuchung. Auf der Grundlage der Informationen, die Sie in den oben genannten Teilen erhalten haben, bilden Sie Ihre Hypothesen, die Sie entweder bestätigen oder verwerfen möchten. Hier kommen Empfindlichkeit und Spezifität ins Spiel. Schauen wir uns also zunächst an, was Sensitivität und Spezifität sind! Am einfachsten ist es, wenn Sie sich das kurze Video ansehen, das wir vor einiger Zeit gedreht haben:
Um es also noch einmal zusammenzufassen: Ein negatives Ergebnis bei einem 100% sensitiven Test kann die Krankheit ausschließen (SnNOut) und ein positives Ergebnis bei einem 100% spezifischen Test kann die Krankheit einschließen (SpPIn).
Ein negatives Ergebnis bei einem 100% sensitiven Test kann die Krankheit ausschließen (SnNOut) und ein positives Ergebnis bei einem 100% spezifischen Test kann die Krankheit einschließen (SpPIn)
Mit den beiden Mnemotechniken SnNOut und SpPIn ist es relativ einfach, diese beiden Konzepte in die Praxis umzusetzen.
In den meisten Fällen können Sie die Definition und die Bedeutung dieser Werte besser verstehen, wenn Sie in der Lage sind, sie anhand einer 2×2-Tabelle zu berechnen. Schauen Sie sich unser nächstes Video an, in dem wir Ihnen zeigen, wie Sie den Berechnungsteil durchführen:
Leider gibt es im wirklichen Leben kaum 100%ig genaue Tests, weshalb es viele falsch-positive und falsch-negative Ergebnisse geben wird. Darüber hinaus geben Sensitivität und Spezifität Aufschluss darüber, wie oft ein Test bei Patienten, von denen wir bereits wissen, dass sie die Krankheit haben, positiv ausfällt oder nicht. In der Praxis wissen wir jedoch nicht, ob unsere Patienten eine bestimmte Krankheit haben oder nicht. In der Praxis geht es eher darum, die Ergebnisse eines positiven oder negativen Tests zu interpretieren.
In der Regel weiß man nicht, wie hoch die Wahrscheinlichkeit ist, dass der Patient tatsächlich an der Krankheit leidet und wie hoch die Wahrscheinlichkeit ist, dass der Patient nicht an der Krankheit leidet und wie hoch die Wahrscheinlichkeit ist, dass die Krankheit negativ ist.
Diese Werte werden als positiver prädiktiver Wert (PPV) und negativer prädiktiver Wert (NPV) bezeichnet, auch Post-Test-Wahrscheinlichkeiten genannt. Sie haben es erraten - wir haben ein weiteres Video, das diese Werte mit Hilfe der 2×2-Tabelle erklärt und Ihnen zeigt, wie Sie diese Werte berechnen können:
Wie im Video erwähnt, sind PPV und NPV großartige Instrumente, wenn Sie eine gute Vorstellung von der Prävalenz Ihrer Patientengruppe haben und wenn diese Prävalenz mit der Prävalenz der RCT identisch ist, aus der Sie Ihre statistischen Werte für einen bestimmten Test überhaupt erst erhalten haben. Wenn dies nicht der Fall ist, werden PPV und NPV ziemlich nutzlos.
Stellen Sie sich vor, wie sich die Wahrscheinlichkeit einer Ruptur des vorderen Kreuzbandes (ACL) vor dem Test in verschiedenen Situationen verändert: So ist beispielsweise die Prävalenz von Patienten mit einem Kreuzbandriss in einer Allgemeinpraxis viel geringer als in einer auf Knieverletzungen spezialisierten Sportklinik. Je höher die Prävalenz, desto höher der PPV und desto niedriger der NPV.
Vielleicht werden wir in Zukunft auch dazu ein Video machen, aber es ist wichtig, sich daran zu erinnern, dass wir einen besseren Wert als den PPV und NPV brauchen, und hier kommen die Wahrscheinlichkeitsquotienten ins Spiel.
Der Wahrscheinlichkeitsquotient kombiniert Sensitivität und Spezifität und gibt an, wie wahrscheinlich ein bestimmtes Testergebnis bei Menschen mit der Krankheit im Vergleich zu Menschen ohne diese Krankheit ist. Sehen Sie sich das folgende Video über Likelihood Ratios an und wie Sie sie berechnen können:
In unserem Beispiel haben wir den Lachman-Test verwendet, einen der genauesten Tests, die es in der klinischen Praxis gibt, aber schauen wir uns unseren geliebten Thessaly-Test an und wie sich unser Beispiel dort auswirkt:
Nach Goossens et al. (2015) hat der Thessaly-Test eine Sensitivität von 64 % und eine Spezifität von 53 %, was eine LR+ von 1,36 und eine LR- von 0,68 ergibt. Wie Sie bereits sehen können, liegen diese Werte ziemlich nahe an LR = 1, was uns sagt, dass sie die Wahrscheinlichkeit, dass eine Person eine Meniskusläsion hat, nur sehr wenig verändern. Um diese Werte auf das Beispiel unseres Kreuzbandrisses anzuwenden, wissen wir, dass Kreuzbandrisse häufig von Meniskusrissen begleitet werden. Obwohl unsere Patientin keine Blockier- oder Einklemmempfindungen angibt, schätzen wir die Wahrscheinlichkeit vor dem Test auf etwa 30 %.
Unser Nomogramm wird wie folgt aussehen:
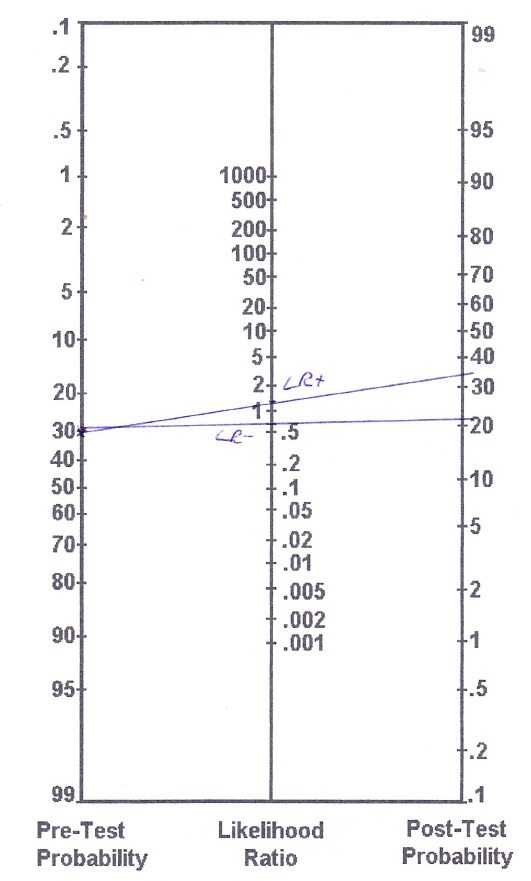
Auf der Grundlage der (genaueren) Berechnungen ergeben sich folgende Wahrscheinlichkeiten nach dem Test:
- Quoten vor dem Test: Prävalenz/(1-Prävalenz) = 0,3/(1-0,3) = 0,43
- Post-Test-Quoten (LR+): 0,43 x 1,36 = 0,58
- Post-Test-Wahrscheinlichkeit (LR+): Post-Test-Quote / (Post-Test-Quote+1) = 0,58/(0,58+1) = 0,37 (also 37%)
- Post-Test-Quote (LR-): 0,43 x 0,68 = 0,29
- Post-Test-Wahrscheinlichkeit (LR-): Post-Test-Quote / (Post-Test-Quote+1) = 0,29/ (0,29+1) = 0,22(22%)
Bei einem positiven Thessaly-Test hat sich also die Wahrscheinlichkeit einer sensiblen Läsion von angenommenen 30 % auf 37 % erhöht, bei einem negativen Thessaly-Test ist sie auf 22 % gesunken.
Verstehen Sie, warum ich mich aufrege, wenn Leute einen Test durchführen und dann davon ausgehen, dass ihr Patient definitiv eine bestimmte Krankheit hat oder nicht?! Und das alles basiert auf einer Annahme der Quoten vor dem Test, die die meisten Leute nicht einmal in Betracht ziehen!
Wenn Sie mehrere Tests durchführen möchten, z. B. den Anterioren Schubladentest in unserem ACL-Beispiel, legen Sie die Prä-Test-Wahrscheinlichkeit auf die Post-Test-Wahrscheinlichkeit des Lachman-Tests um. Bei einem positiven Lachman beginnt man also mit einer Vortestwahrscheinlichkeit von 95 %, bei einem negativen Lachman mit einer Vortestwahrscheinlichkeit von 19 %.
Während die meisten Tests entweder ein positives oder ein negatives Ergebnis haben, gibt es auch Testgruppen mit mehreren Ergebnissen. Nimmt man zum Beispiel den Laslett-Cluster, so ergibt sich für 2 von 5 positiven Tests eine LR+ von 2,7, für 3/5 eine LR+ von 4,3 usw.
Beachten Sie jedoch, dass bei einer sehr hohen Vortestwahrscheinlichkeit ein weiterer Test wenig Wert hat und es besser ist, mit der Behandlung zu beginnen. Dasselbe gilt für eine sehr niedrige Vortestwahrscheinlichkeit. In diesem Fall wird nicht getestet und die Krankheit auch nicht behandelt.
Wenn sich beispielsweise ein Patient mit plötzlich auftretenden Schmerzen im unteren Rückenbereich, neurologischen Symptomen in beiden Beinen, Problemen beim Wasserlassen und Sattelnarkose bei Ihnen vorstellt, können Sie ziemlich sicher sein, dass dieser Patient an einem Cauda-Equina-Syndrom leidet, was ein Warnsignal ist und dringend eine Operation erfordert. Wenn Sie also zu 99 % sicher sind, dass Ihre Diagnose gestellt wurde, sinkt die Wahrscheinlichkeit nach dem Test durch einen Gerades-Bein-Test (SLR) mit einem LR-Wert von 0,2 auf 95 %, was immer noch sehr hoch ist, und Sie würden diesen Patienten trotzdem operieren lassen wollen.
Wenn der Test positiv ausfiele, würden Sie wahrscheinlich von einer 99%igen auf eine 100%ige Sicherheit umsteigen. Warum also überhaupt einen Test durchführen, insbesondere wenn es sich um eine dringende Überweisung für eine Operation handelt?
Das Gleiche gilt für eine sehr niedrige Vortestwahrscheinlichkeit. Wenn sich ein Patient ohne ausstrahlende Schmerzen unterhalb des Knies bei Ihnen vorstellt, ist die Wahrscheinlichkeit, dass bei diesem Patienten ein radikuläres Syndrom aufgrund eines Bandscheibenvorfalls vorliegt, sehr gering, gehen wir von 5 % aus. Was würde also in diesem Fall passieren, wenn Sie die SLR mit einem LR+ von 2,0 durchführen würden? Die Wahrscheinlichkeit nach dem Test läge bei 10 %, und wenn der Test negativ ausfällt, wäre die Wahrscheinlichkeit nach dem Test auf vielleicht 4 % gesunken. Wenn man also fast sicher ist, dass ein Patient eine bestimmte Krankheit nicht hat, warum sollte man ihn dann überhaupt testen?
In der Praxis hängt die Entscheidung für einen bestimmten Test natürlich immer von verschiedenen Faktoren ab, wie z. B. den Kosten, dem Schweregrad einer Krankheit, den Risiken des Tests usw.
Kommen wir nun auf meine eingangs aufgestellte Behauptung zurück, dass statistische Werte Ihnen helfen, das Ergebnis Ihrer Befragung während der Anamneseerhebung zu bewerten.
In der Tat kann jede Frage als ein spezieller Test angesehen werden, bei dem die Antwort (ja oder nein) die Wahrscheinlichkeit, dass ein Patient eine bestimmte Krankheit hat, entweder erhöht oder verringert. Dies ist auch der Grund, warum eine gründliche Anamnese meist wichtiger ist als spezielle Tests, da man im Grunde eine Reihe von speziellen Tests hintereinander durchführt,
wenn man ein guter Kliniker ist, der es versteht, aus den Antworten seines Patienten eine Hypothese zu bilden.
Nehmen wir also ein anderes Beispiel: Wie wirkt sich eine positive Antwort auf die Frage nach einer längeren Einnahme von Kortikosteroiden auf das Risiko eines Wirbelsäulenbruchs aus?
Nach Henschke et al. (2009) hat eine längerfristige Einnahme von Kortikosteroiden eine positive LR+ von 48,5. Die Prävalenz (Vortestwahrscheinlichkeit) einer Wirbelsäulenfraktur, die in der Primärversorgung vorgestellt wird, kann nach Angaben von Williams et al. (2013) bei Patienten, die mit Kreuzschmerzen kommen.
Bei längerer Kortikosteroideinnahme ergibt sich also eine Nachtestwahrscheinlichkeit von 33 %, obwohl wir in dieser Beispielrechnung von einer Prävalenz von nur 1 % ausgegangen sind.
Ich denke, man kann mit Fug und Recht behaupten, dass diese Frage nach Kortikosteroiden bei der Untersuchung auf Wirbelsäulenfrakturen immer gestellt werden sollte!
Werfen wir nun einen Blick auf ein weiteres rotes Fähnchen, das häufig bei der Früherkennung von Malignität bei Patienten mit Kreuzschmerzen verwendet wird: Heimtückisches Auftreten von Schmerzen im unteren Rückenbereich.
Nach Angaben von Deyo et al. (1988, ich gebe zu, dass dies eine ziemlich alte Studie ist), beträgt die LR+ für diese Frage 1,1. Nach Henschke et al. (2009) liegt die Prävalenz von Malignität bei Patienten mit Kreuzschmerzen sogar unter 1 %, aber wir rechnen der Einfachheit halber mit diesem 1 %.
Das schleichende Auftreten der roten Fahne erhöht also die Nachuntersuchungswahrscheinlichkeit einer bösartigen Erkrankung als Ursache von Kreuzschmerzen von 1 % auf genau 1,1 %. Ich denke, wir sind uns einig, dass diese rote Fahne aus jeder Leitlinie, in der sie aufgeführt ist, gestrichen werden sollte.
Orthopädische Physiotherapie der oberen und unteren Extremitäten
Erweitern Sie Ihr Wissen über die 23 häufigsten orthopädischen Pathologien in nur 40 Stunden, ohne ein Vermögen für Fortbildungskurse auszugeben
Ich weiß, dies war ein langer Beitrag und ich gratuliere und respektiere es, wenn Sie es bis hierher geschafft haben! Mein Ziel war es, Ihnen den Umgang mit statistischen Werten wie Sensitivität, Spezifität, PPV, NPV und insbesondere den Wahrscheinlichkeitsquotienten zu erläutern und Sie auf deren Bedeutung für Ihren gesamten physiotherapeutischen Prozess aufmerksam zu machen.
Es wäre fantastisch, wenn Sie die Prävalenz einer bestimmten Hypothese bei Ihren zukünftigen Patienten berücksichtigen könnten, eine Vorstellung davon hätten, wie sich Ihre anamnestischen Fragen auf die Vortestwahrscheinlichkeit auswirken, und Sie könnten die Aussagekraft Ihrer speziellen Tests richtig einschätzen.

Stellen Sie Fragen in den Kommentaren und teilen Sie diesen Blogbeitrag, wenn Sie ihn hilfreich fanden!
Vielen Dank fürs Lesen!
Kai
Referenzen

Kai Sigel
CEO & Mitbegründer Physiotutors
NEUE BLOGARTIKEL IN DEINER INBOX
Abonnieren Sie jetzt und erhalten Sie eine Benachrichtigung, sobald der neueste Blog-Artikel veröffentlicht wird.







