Thoracic Outlet Syndrom | Diagnose & Behandlung für Physios
Thoracic Outlet Syndrom | Diagnose & Behandlung für Physios
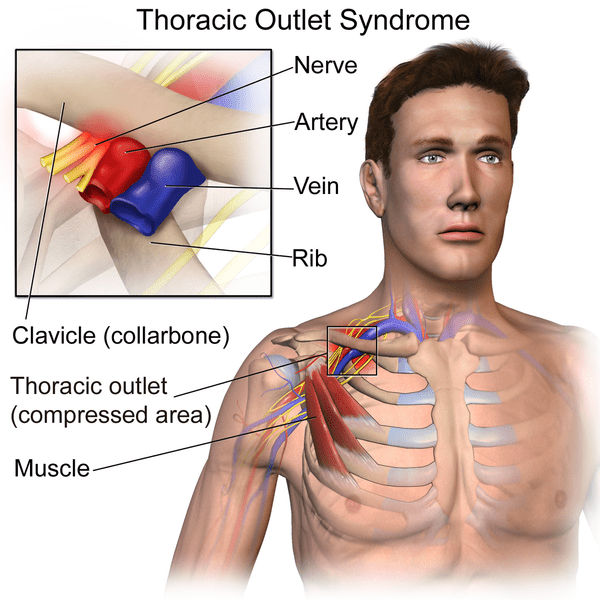
Der Begriff Thoracic-Outlet-Syndrom" (TOS) wurde ursprünglich von Peet im Jahr 1956 geprägt und hat sich zu einem der umstrittensten Themen in der muskuloskelettalen Medizin und Rehabilitation entwickelt (Hooper et al. (2010). Das Thoracic-Outlet-Syndrom ist definiert als eine Kompression von Nerven oder Blutgefäßen in der Nähe des Halses. Insbesondere kann es zu einer Kompression des Plexus neuralis brachialis, der Arteria subclavia, der Vena subclavia oder einer Kombination dieser Gefäße kommen(Levine et al. 2018). Die Schmerzen und Beschwerden des TOS werden im Allgemeinen auf die Kompression der Vena subclavia, der Arteria subclavia und des unteren Stammes des Plexus brachialis zurückgeführt, wenn diese durch den Thoraxausgang verlaufen(Watson et al. 2009).
Das folgende Video gibt Ihnen einen Überblick über die verschiedenen Formen von TOS und die dahinter stehende Pathophysiologie:
Während die Unterscheidung zwischen tnTOS und sTOS in der Vergangenheit üblich war, haben Illig et al. (2016) der Gesellschaft für Gefäßchirurgie veröffentlichten Berichtsstandards für TOS und erwähnen, dass die Begriffe "echtes, umstrittenes oder unspezifisches nTOS" vermieden werden sollten, da der Unterschied zwischen "echtem" und "umstrittenem/unspezifischem" TOS nur auf objektiven Symptomen beruht, die bei Nervenleitungsanomalien oder Handmuskelschwund beobachtet werden. Darüber hinaus sollte auch der Begriff vaskuläres TOS vermieden werden, da dieser Begriff nicht ausreichend detailliert ist, um Patienten mit venösem TOS (vTOS) oder arteriellem TOS (aTOS) zu charakterisieren.
Epidemiologie
Das Thoracic-Outlet-Syndrom wird typischerweise im frühen Erwachsenenalter (20-40 Jahre) diagnostiziert und tritt häufiger bei Personen auf, die den Großteil des Arbeitstages mit gebeugter Schulter verbringen, die wiederholt Traumata des Schultergelenks erlitten haben und die eine abnorme Körperhaltung einnehmen, einschließlich der Positionen, die zum Spielen von Streichinstrumenten erforderlich sind (Levine et al. 2018).
Als häufigste Ursache für ein TOS wird ein Schleudertrauma vermutet, das zu einer Instabilität des atlanto-axialen Gelenks führen kann, wodurch sich die umgebende Muskulatur (wie der Sternocleidomastoideus und der Skalenus) verkürzt, um die Laxheit des Gelenks auszugleichen.
Die Inzidenz von TOS wird mit etwa 8 % der Bevölkerung angegeben, und das Verhältnis von Frauen zu Männern wird auf 2:1 bis 4:1 geschätzt, während Urschel et al. (2008 ) berichten, dass das vaskuläre TOS bei nicht-sportlichen Männern und Frauen gleich ist, aber bei wettkampforientierten Männern noch stärker ausgeprägt ist als bei Frauen(Melby et al. 2008). 98 % aller Patienten mit TOS fallen in die Kategorie des neurogenen TOS (nTOS) und nur 2 % haben ein vaskuläres TOS. Zwar treten neurologische Symptome häufiger auf, doch lassen sich die meisten von ihnen nicht objektiv anhand von Nervenleitfähigkeitsstörungen oder Atrophie bewerten und fallen daher unter die früher als "symptomatisch oder umstritten" bezeichnete TOS-Klassifizierung(Davidovic et al. 2003).
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Klinisches Bild und Untersuchung
Es ist von entscheidender Bedeutung, dass der Arzt sorgfältig prüft und zumindest versucht, klinisch zu differenzieren, welche Komponente des neurovaskulären Komplexes betroffen ist und wo genau sie komprimiert wird. Daraus ergibt sich nicht nur, welche weiteren Untersuchungen erforderlich sind, sondern es kann sich auch auf die am besten geeignete Behandlungsstrategie auswirken. In der Realität ist dies oft leichter gesagt als getan(Watson et al. 2009). Leider gibt es keinen Test und keine Untersuchung, mit der die Diagnose TOS eindeutig gestellt werden kann.
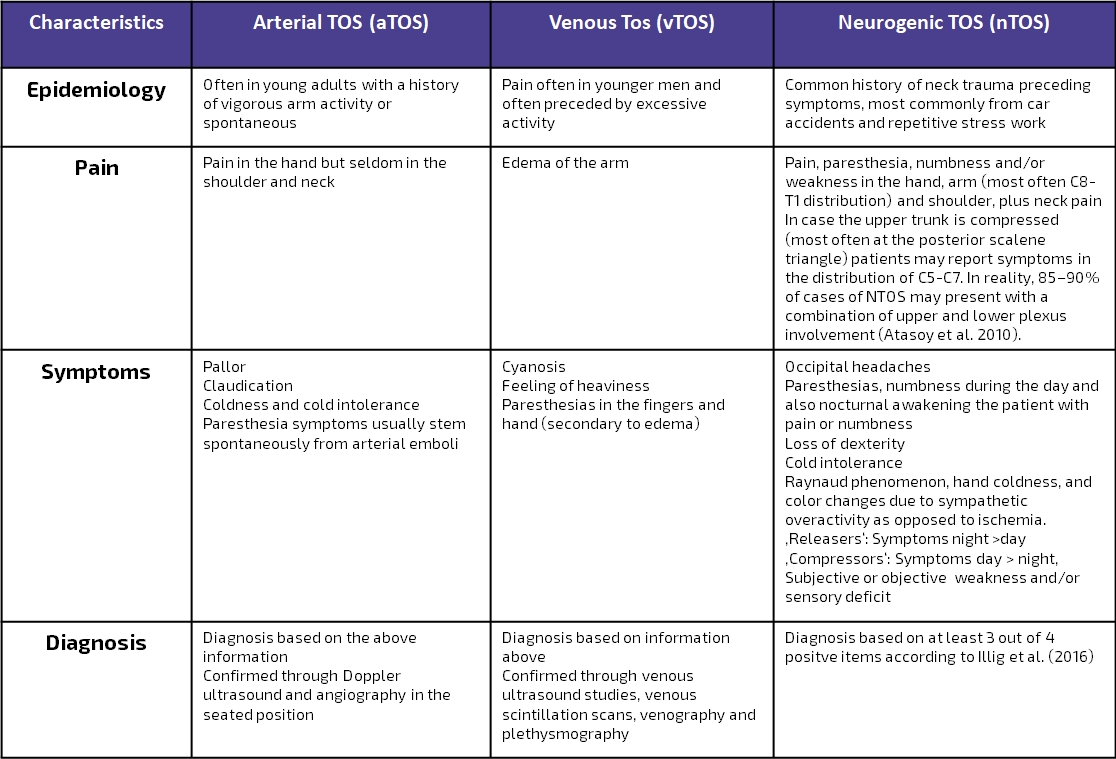
Die folgende Tabelle ist eine moderne Adaption von Hooper et al. (2010) und gibt einen Überblick über die Präsentation von venösen, arteriellen und neurologischen TOS:
Aufgrund der Verwirrung um eine klare Definition von nTOS haben Illig et al. (2016) der Gesellschaft für Gefäßchirurgie veröffentlichte Berichtsstandards für TOS mit dem primären Ziel, ein klares und einheitliches Verständnis und eine Definition dafür zu schaffen, was eine Diagnose von nTOS darstellt. Sehen Sie sich das folgende Video an, um mehr über die Konsenskriterien zu erfahren:
Prüfung
Im Folgenden wird erläutert, wie Sie die 3 Kriterien, die Sie bei der Anamneseerhebung gefunden haben, mit Hilfe der körperlichen Untersuchung bestätigen oder verwerfen können, und zwar in Anlehnung an die Vorschläge von Illig et al. (2016). Das vierte Kriterium - eine Testinjektion - liegt außerhalb des Rahmens und ist für einen Physiotherapeuten nicht machbar. Die Diagnose nTOS wird bestätigt, wenn alle 3 verbleibenden Punkte positiv sind:
1) Der Lokalbefund lässt sich durch Schmerzempfindlichkeit bei der Palpation des Skalendreiecks und des Ansatzes des Pectoralis minor bestätigen.
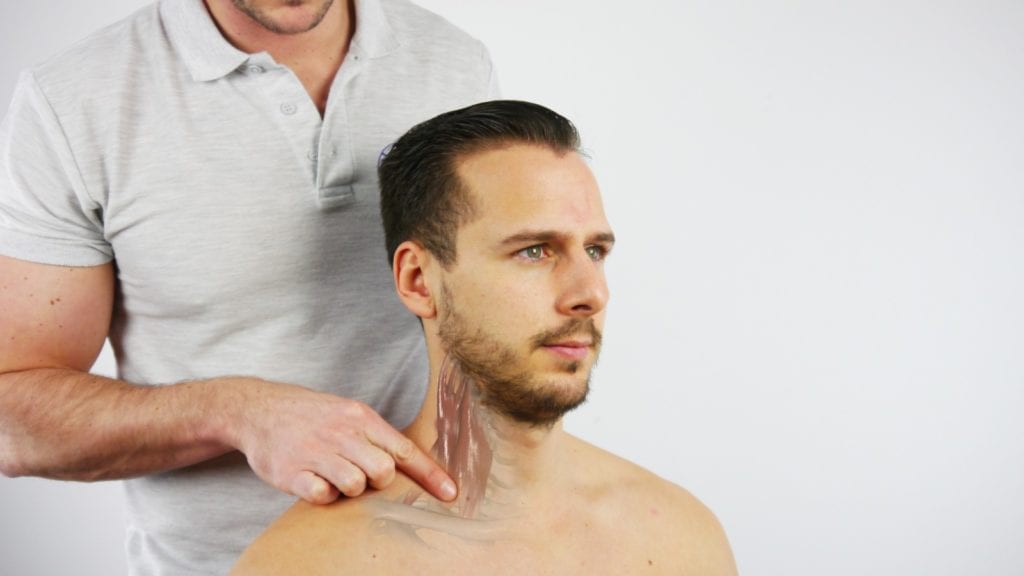
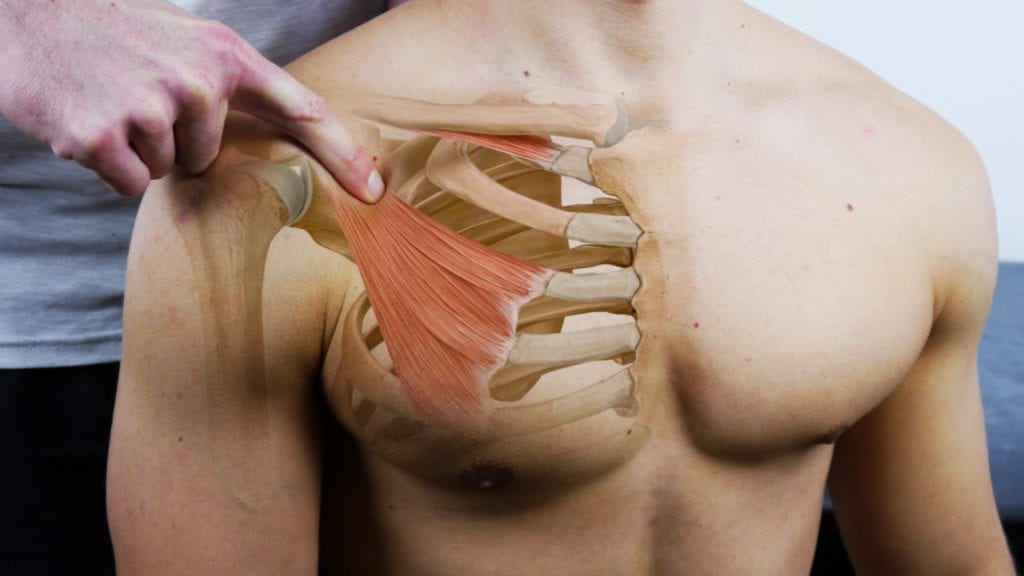
2) Positive periphere Befunde
Der Spannungstest der oberen Gliedmaßen ist empfindlich für Reizungen des Nervengewebes, einschließlich der zervikalen Wurzeln, des Plexus brachialis und der peripheren Nerven, sowie für Patienten mit Armschmerzsyndrom. Es wurde für die Diagnose des neurogenen TOS mit hoher Sensitivität empfohlen. Der Test scheint sich hervorragend für das Screening auf Sensibilisierung des Nervengewebes in der Halswirbelsäule, im Plexus brachialis und in den oberen Gliedmaßen zu eignen, ist jedoch nicht spezifisch für einen bestimmten Bereich. Der Test wird als Teil der Untersuchung und wegen seiner Nützlichkeit bei der Behandlung, die eine neurale Mobilisierung beinhaltet, empfohlen(Hooper et al. 2010).
Es gibt mehrere Provokationstests für TOS, die darauf abzielen, eines der 3 möglichen Intervalle für eine Einklemmung zu betonen. Diese sind:
- Roos / Elevated Arm Stress Test (alle 3 Intervalle)
- Cyriax-Freisetzungstest (alle 3 Intervalle)
- Adson-Test (Posteriores Skalendreieck)
- Eden-Test (Costoclavicularraum)
- Wright-Test in 180° (Costoclavicularraum)
- Wright-Test in 90° (Retropectoralis minor Raum)
3) Fehlen anderer wahrscheinlicher Diagnosen
Die körperliche Untersuchung eines TOS ist häufig langwierig und komplex, da der Arzt die gesamte obere Extremität und die Halswirbelsäule untersuchen muss. Es ist nicht nur eine neurologische Untersuchung erforderlich, sondern es müssen auch häufig Tests auf Einklemmungen der peripheren Nerven durchgeführt werden. Bei einer beträchtlichen Anzahl von Patienten, bei denen zunächst ein TOS diagnostiziert wird, wird letztendlich entweder eine Radikulopathie oder eine Neuropathie diagnostiziert. Bei mehr als 60 % der Patienten, die für eine TOS-Operation an einen Gefäßchirurgen überwiesen wurden, wurde eine andere Diagnose gestellt(McGillicuddy et al. 2004). Daher sollte die Diagnose eines TOS erst nach Ausschluss eines zervikalen radikulären Syndroms und einer peripheren Neuropathie gestellt werden. Wenn Sie sich nicht sicher sind, wie Sie das zervikale radikuläre Syndrom diagnostizieren und wie Sie es von einer peripheren Nerveneinklemmung unterscheiden können, verweisen wir Sie auf das Kapitel über das zervikale radikuläre Syndrom.
Es gibt viele Ursachen für ähnliche Schmerzsymptome, darunter Risse der Rotatorenmanschette, subacromiale Bursitis, adhäsive Kapsulitis (so genannte Frozen Shoulder), glenohumerales Impingement-Syndrom und laterale Epicondylitis (Tennisellenbogen). In keinem dieser Fälle treten jedoch neurologische Anomalien auf. Daher wird eine neurologische Untersuchung diese Diagnose auf Radikulopathie, Neuropathie oder TOS eingrenzen(McGillicuddy et al. 2004). Im folgenden Video erklären wir, welche Merkmale das TOS von ähnlichen Diagnosen wie dem zervikalen radikulären Syndrom von C6-8 und der medianen oder ulnaren Neuropathie unterscheiden:
KOSTENLOS IHR WISSEN ÜBER KREUZSCHMERZEN MASSIV VERBESSERN

Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Behandlung
Wird bei einer Person ein arterielles oder venöses TOS diagnostiziert, ist eine Operation aufgrund der Schwere der Verletzung in der Regel die einzige Option(Aligne et al. 1992). Eine systematische Überprüfung und Meta-Analyse von Peek et al. (2017 ) zeigten, dass die chirurgische Behandlung von TOS bei den meisten Patienten von Vorteil zu sein scheint und relativ sicher ist.
Die größte Herausforderung bleibt die Diagnose des TOS, insbesondere des neurogenen TOS. Dies ist einer der Gründe, warum Bewegung die erste Option bei der Behandlung eines echten neurogenen und symptomatischen TOS sein sollte. Lo et al. (2011) führten eine systematische Überprüfung der Wirksamkeit der physikalischen Behandlung von TOS durch. Obwohl es keine eindeutigen Beweise in Form von kontrollierten Studien gibt, zeigen die meisten der geprüften Artikel, dass eine konservative Behandlung die Schmerzen bei TOS verringern kann. Die Autoren empfehlen außerdem, die Behandlung mindestens sechs Monate lang aufrechtzuerhalten, um eine ausreichende Wirkung zu gewährleisten.
Die Behandlung sollte sich auf die positiven Befunde Ihrer Untersuchung konzentrieren. Ein gemeinsames Merkmal von Personen mit TOS ist eine gebeugte Kopfhaltung, eine nach unten und nach vorne verlagerte Schulter und ein vorstehendes Schulterblatt(Laulan et al. 2011). Diese abnormale Schulterposition in Kombination mit einer 90°-Abduktion oder -Flexion (wie sie häufig bei Personen zu beobachten ist, deren Berufe ein Greifen, insbesondere über Kopf, und eine wiederholte Belastung erfordern) könnte zu einer Verkleinerung des Costoclavicularraums, einer erhöhten Reibung des neurovaskulären Bündels im subpectoralen Bündel und einer Verkürzung des Sternocleidomastoids führen. Widerstandsübungen können entweder mit Widerstandsbändern oder mit Hanteln durchgeführt werden, wobei das Ziel darin besteht, muskuläre Ausdauer zu erreichen (d. h. geringes Gewicht und hohe Wiederholungszahl). Mit Kräftigungsübungen allein lässt sich die Pathophysiologie des TOS jedoch nicht verändern; eine Kombination aus Kräftigung, Dehnung und Haltungsanpassungen muss integriert werden, damit Verbesserungen beobachtet werden können Watson et al. (2010).
Der verkürzte Sternocleidomastoideus kann dazu führen, dass sich die Skalenus- und Pectoralis-Muskelgruppen verkürzen, was zu einer falschen Ausrichtung von Kopf und Hals und Haltungsschäden führt(Vanti et al. 2007). Die folgenden Dehnungsübungen können durchgeführt werden, um den thorakalen Auslass im hinteren Skalendreieck, im Costoclavicularraum und im Subcoracoidtunnel zu dekomprimieren:
Da die Faktoren, die zum TOS beitragen, multifaktoriell sind, würde es den Rahmen dieses Wikis sprengen, alle Behandlungsmöglichkeiten zu behandeln. Wenn Ihnen dieser Beitrag gefallen hat und Sie mehr über die Behandlung von TOS erfahren möchten, besuchen Sie unseren Kurs Orthopädische Physiotherapie der Wirbelsäule.
Referenzen
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Endlich! Wie Sie die Behandlung von Wirbelsäulenerkrankungen in nur 40 Stunden meistern, ohne Jahre Ihres Lebens und Tausende von Euros zu verschwenden - garantiert!


Was Kunden über diesen Kurs zu sagen haben
- Shachaf Alexander19/07/24Orthopädische Physiotherapie der Wirbelsäule Orthopädische Physiotherapie der Wirbelsäule
Interessanter Kurs mit vielen nützlichen Daten und praktischen Hilfsmitteln.
Ich kann es nur empfehlen.Verena Fric25/11/22Orthopädische Physiotherapie der Wirbelsäule GROSSARTIGER KURS ÜBER DIE WIRBEL
toller Kurs, bester Überblick über die verschiedenen Syndrome der Wirbelsäule, sehr hilfreich und relevant für die Arbeit mit Patienten - Peter Walsh01/09/22Orthopädische Physiotherapie der Wirbelsäule 5 SterneChristoph21/12/21Orthopädische Physiotherapie der Wirbelsäule Ein wirklich gut gemachter Kurs, der moderne Lehrmethoden verwendet. Kompliment! Manchmal sind Sie für mich zu sehr ins Detail gegangen, anstatt auf wichtigere Kapitel der Wirbelsäulenbehandlung einzugehen, wie z.B. Techniken zur Behandlung von Muskeln und Faszien.
- John09/10/21Orthopädische Physiotherapie der Wirbelsäule AUSGEZEICHNETER KURS SEHR EMPFEHLENSWERT
Als frisch diplomierter Physiotherapeut empfehle ich diesen Kurs sehr, um zu wissen, dass man mit seinen Patienten auf dem richtigen Weg ist. Die präsentierten Informationen sind sehr klar und einfach zu folgen, ebenso wie die großartigen Videos im Stil der Physiotherapie. So macht das Lernen wirklich Spaß, danke Jungs für all eure harte Arbeit. Wohlverdient.Alexander Bender06/09/21Orthopädische Physiotherapie der Wirbelsäule Während der Corona-Krise habe ich viele Online-Kurse und Webinare gebucht, aber keiner war so unterhaltsam und gut durchdacht wie die Kurse von PhysioTutors.
Alle Einheiten sind gut zusammengefasst, sinnvoll gegliedert und leicht zu verstehen.
Ich freue mich schon auf die anderen Kurse.
Viele Grüße aus Deutschland. - GHADEER05/01/21Orthopädische Physiotherapie der Wirbelsäule SEHR INFORMATIV UND AKTUALISIERT
Für jeden, der sich bei der Behandlung von Wirbelsäulenfällen verirrt hat, ist dieser Kurs sehr hilfreich.MICHAEL PROESMANS20/12/20Orthopädische Physiotherapie der Wirbelsäule HÖCHST METHODISCH, MIT VIELEN WISSENSCHAFTLICHEN VERWEISEN
Klarer, strukturierter und gut recherchierter Kurs über die häufigsten Pathologien des Wirbelsäulenkomplexes.
Zahlreiche informative Module mit detaillierten Videoanalysen.
Wenn Sie einen Studiengang suchen, den Sie in Ihrer Freizeit absolvieren können und der genügend Tiefe und wissenschaftlichen Hintergrund bietet, dann haben Sie hier ein sehr gutes Angebot gefunden.
Ein tolles Preis-Leistungs-Verhältnis, ein toller Kurs. - BENOIT08/05/20Orthopädische Physiotherapie der Wirbelsäule Nachdem ich den Orthopädiekurs für die unteren und oberen Gliedmaßen abgeschlossen hatte, freute ich mich darauf, mit diesem wirbelsäulenspezifischen Kurs zu beginnen.
Ein wirklich guter Überblick über alle Pathologien der Wirbelsäule, von der Epidemiologie bis hin zu Diagnose und Behandlung, der mich zuversichtlicher für die Behandlung meiner zukünftigen Patienten gemacht hat.
EIN WEITERER GROSSARTIGER KURS!
Die Kurse sind sehr ausführlich mit vielen Informationen und Videos.
Für mich sind diese 2 Kurse ein absolutes Muss, um das Wissen über die häufigsten Pathologien in der Physiotherapie zu erlernen und zu aktualisieren.Nicolas Cardon27/04/20Orthopädische Physiotherapie der Wirbelsäule Dies ist ein sehr interessanter Kurs!
Wir können viele Informationen über die wichtigsten Pathologien und ihre Differentialdiagnosen sowie über objektive und subjektive Untersuchungen finden. Die Videos sind klar und gut gestaltet.
Es ist ein sehr guter Kurs für diejenigen, die ihr Curriculum für Orthopädische Manuelle Therapie vervollständigen möchten.
Ein französischer Physio







