Trochanterschmerz-Syndrom | Diagnose & Behandlung

Trochanterschmerz-Syndrom | Diagnose & Behandlung
Einführung
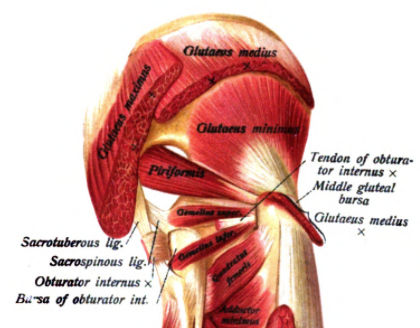
Die gluteale Tendinopathie oder das Trochanterschmerzsyndrom (GTPS) beschreibt den seitlichen Hüftschmerz, der durch eine Reizung der Sehnen des Gluteus medius und minimus entsteht. Früher wurde sie als Bursitis trochanterica bezeichnet, obwohl sich die Nomenklatur geändert hat, da mehr Beweise aus radiologischen, histologischen und chirurgischen Studien auftauchten, die eher nicht-entzündliche Veränderungen an den Sehnen als eine Entzündung des Schleimbeutels zeigten(Grimaldi et al. 2016).
Im Allgemeinen befinden sich Sehnen, die normal und regelmäßig belastet werden, in einem Zustand der Homöostase; eine geringfügig höhere als die normale Belastung führt zu einer anabolen biologischen Netto-Reaktion, die zu einer erhöhten Zugfestigkeit führt und die Belastbarkeit der Sehne begünstigt.
Eine sitzende Person kann diese anabolen Nettoreaktionen durch die regelmäßige Belastung der Sehnen nicht hervorrufen, und Übergewicht erfordert eine höhere Belastbarkeit, was zu katabolen biologischen Reaktionen führen und die Zugfestigkeit der Sehnen verringern kann.
Andererseits behindert eine sehr aktive Person, die die Sehne wiederholt ohne ausreichende Erholungszeit weit über das normale Maß hinaus belastet, eine angemessene Anpassung der Sehne und kann zur Entwicklung einer Tendinopathie führen(Magnusson et al. 2010).
Epidemiologie
Die Tendinopathie des Gesäßes gilt als die häufigste Tendinopathie der unteren Extremitäten und tritt am häufigsten bei Frauen über 40 Jahren auf(Albers et al. 2014, Segal et al. 2007). Typische Patienten sind eher sesshaft und übergewichtig, obwohl die Erkrankung auch bei Sportlern, insbesondere bei Läufern, vorkommt(Del Buono et al. 2012).
VERBESSERN SIE IHRE DIFFERENTIALDIAGNOSE BEI HÜFTSCHMERZEN IM ZUSAMMENHANG MIT DEM LAUFEN - KOSTENLOS!
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Klinisches Bild und Untersuchung
Laut Grimaldi et al. (2015) sind mäßige bis starke Schmerzen und Druckempfindlichkeit über dem Trochanter major mit möglicher Ausstrahlung in den seitlichen Oberschenkel das charakteristische Symptom der Erkrankung. Das Schlafen auf dem betroffenen Bein ist schwierig, was die Schlafqualität beeinträchtigt. Längeres Sitzen und anschließendes Aufstehen aus der sitzenden Position sind schmerzhaft, insbesondere aus niedrigen Sitzpositionen, bei denen die Hüfte über 90° gebeugt ist. Dies ist darauf zurückzuführen, dass die Zug- und Druckkräfte der Sehnen um den Trochanter major in diesen Positionen höher sind.
Körperliche Untersuchung
Grimaldi et al. (2016 ) führten eine Studie zur diagnostischen Genauigkeit verschiedener diagnostischer Tests durch, die mit MRT-Befunden kontrastiert wurden, die auf eine gluteale Tendinopathie hinweisen.
Grimaldis Studienaufbau bildet die klinische Situation besser ab, da wir den unsymptomatischen Patienten nicht sehen, und nach ihren Ergebnissen zu urteilen, kann ein positiver Test praktisch nachweisen, dass eine Gluteal-Tendinopathie vorliegt, obwohl ein Ausschluss der Erkrankung mit einem negativen Test nicht möglich ist, weshalb wir ihm einen starken klinischen Wert bei der Aufnahme der Erkrankung beimessen.
Sie sollten den unteren Rücken oder das Iliosakralgelenk als mögliche Quelle für somatisch bedingte Schmerzen in der seitlichen Hüftregion ausschließen.
Die Erstellung der Diagnose erfordert im Wesentlichen(Grimaldi et al. 2017):
1) Schmerzen bei der Palpation
Der Palpationsschmerz war der spezifischste Test in der Studie mit einer Sensitivität von 80 % und einer Spezifität von 46,7 %. Dies war der empfindlichste Test in der Studie, und aufgrund seiner negativen Likelihood Ratio von Punkt vier bis drei geben wir ihm einen eher schwachen klinischen Wert beim Ausschluss einer glutealen Tendinopathie
2) 1 positiver aktiver Test der folgenden Kategorien: (z. B. FADER-R, ADD-R, SLS)
Der Single Leg Stance Test war der spezifischste Test in der Studie.
Zur Durchführung des Tests liegt der Patient in Rückenlage. Dann beugen Sie die Hüfte bis 90°, adduzieren die Hüfte und führen eine Außenrotation bis zum Ende des Bereichs durch. Bitten Sie den Patienten nun, eine isometrische Innenrotation gegen Ihren Widerstand durchzuführen, wodurch sowohl die Zug- als auch die Druckkräfte auf die Sehne des Gluteus medius und minimus erhöht werden. Ein positiver Test ist die Reproduktion der seitlichen Hüftschmerzen des Patienten im Bereich des Trochanter major von mindestens 2/10 auf der NPRS.
Zur Durchführung des Tests liegt der Patient auf der Bank in diagonaler Seitenlage auf der nicht betroffenen Seite, wobei die Hüfte und das Knie auf 80-90 Grad gebeugt sind.
Stützen Sie das betroffene Bein mit gestrecktem Knie in neutraler Position, so dass das Bein in einer Linie mit dem Rumpf liegt. Die vorderen oberen Darmbeinstacheln stehen senkrecht zum Behandlungstisch. Während das Becken stabilisiert wird, wird das Bein mit Überdruck in die Endposition der Hüftadduktion gebracht. Anschließend wird der Patient aufgefordert, eine isometrische Hüftabduktion gegen einen Widerstand durchzuführen. In dieser Position werden die Sehnen des Gluteus medius und minimus sowohl passiv als auch aktiv auf Zug und Druck belastet. Ein positiver Test ist die Reproduktion der seitlichen Hüftschmerzen des Patienten im Bereich des Trochanter major von mindestens 2/10 auf der NPRS.
3) Bildgebende Befunde, die mit klinischen Anzeichen und Symptomen korrelieren
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Behandlung
Grimaldi et al. (2015 ) einen klinischen Kommentar über die vorgeschlagene Behandlung der Erkrankung, da es immer noch an hochwertigen Studien mangelt. Diese Empfehlungen basieren auf der Pathobiologie, allgemeinen Informationen zur Behandlung von Sehnenschmerzen sowie auf Grundsätzen und Konzepten zur Optimierung der Funktion der Hüftabduktoren, der Hüftbewegung und der Ausrichtung der unteren Gliedmaßen.
Wie bei vielen, wenn nicht sogar allen Tendinopathien ist das Belastungsmanagement eines der wichtigsten Prinzipien der Reha. Im Fall von GTPS wollen wir Kompression und Dehnung vermeiden. Hier sind einige Dinge, die es zu vermeiden gilt:
Aspekte, die bei der Reduzierung der Kompression zu berücksichtigen sind
Vermeiden Sie die Hüftadduktion ("Hängen an einer Hüfte" im Stehen, Stehen mit gekreuzten Beinen, Sitzen mit gekreuzten oder zusammengelegten Knien sowie Schlafen in Seitenlage). Da der Schlaf bei GTPS oft gestört ist, hier einige Tipps: Schlafen Sie auf dem Rücken mit leicht abgewinkelten Beinen, um den Druck auf die Sehnen zu verringern, und verwenden Sie ein Kissen zwischen den Beinen, wenn Sie in Seitenlage schlafen. Wenn die Symptome beidseitig auftreten, kann die andere Hüfte mit einer Eierschalenmatratze gepolstert werden.
Aspekte, die bei der Reduzierung von Zugbelastungen zu berücksichtigen sind
Jede Tätigkeit, die einen schnellen Dehnungs-Verkürzungs-Zyklus (Kontraktion) beinhaltet, sollte reduziert werden. Für Sportler kann dies bedeuten, dass sie vorübergehend auf Langstrecken, hohes Tempo, Bergläufe und plyometrische Übungen verzichten. Übungen im Wasser können eine vorübergehende Alternative sein.
Isometrische Übungen
Isometrische Übungen sind nachweislich ein guter Ausgangspunkt für die Rehabilitation von Tendinopathien, wobei die optimale Belastungsdosis für die Gesäßmuskulatur noch ermittelt werden muss. Ein guter Ausgangspunkt für isometrische Übungen bei GTPS ist die isometrische Abduktion in der Seitenlage. Hier sollte der Patient Kissen zwischen den Beinen verwenden, um die Hüfte am Adduzieren zu hindern.
Bei beidseitigen Problemen kann der Patient in Rückenlage mit leicht abgewinkelter Hüfte liegen und einen Theraloop als leichten Widerstand verwenden. Sogar eine Ausführung im Stehen ist möglich. Die Patienten werden gebeten, die Kontraktion langsam zu steigern und die Schmerzen zu minimieren. Sie können die Kontraktion etwa 45 Sekunden lang halten und sie mehrmals am Tag 4 Mal wiederholen.
Heimübungen mit niedriger Geschwindigkeit und hoher Belastung
In einem nächsten Schritt werden wir uns Übungen mit geringer Geschwindigkeit und hoher Belastung ansehen, die man leicht zu Hause durchführen kann. Hier muss ein Gleichgewicht gefunden werden, da die Gefahr einer Überlastung und damit einer Verschlimmerung der Sehne besteht. Ein guter Indikator zur Beurteilung der Fortschritte ist die Veränderung der nächtlichen Schmerzen, die bei GTPS häufig auftreten.
Während wir die Hüftabduktoren in seitlicher Position mit Übungen wie (gebänderten) Muschelschalen oder Abduktion ansprechen können, werden bei Übungen mit Gewichtsbelastung die Gesäßmuskeln stärker beansprucht als bei Übungen ohne Gewichtsbelastung.
Beispielhafte Übungen können sein:
- Gebänderte Schieberegler: Der Patient steht zur Unterstützung hinter einem Stuhl. Mit dem Theraloop um die Knöchel und dem Fuß der betroffenen Hüfte auf einer Gleitmatte oder einem Handtuch schiebt der Patient das Bein langsam in Abduktion und kehrt in die Ausgangsposition zurück.
- Seitlicher Tritt: Je nach Zustand des Patienten kann ein Seitwärtssalto mit Schwerpunkt auf dem schiebenden Bein ausreichen, um die Hüftabduktoren zu aktivieren.
Die Übungen sollten anfangs mindestens 3 Mal pro Woche mit mäßiger Intensität und geringen Wiederholungen durchgeführt werden. Beobachten Sie die Reaktivität der Sehne in den 24 Stunden nach den Übungen genau, um eine angemessene Belastung zu ermitteln. Als Faustregel dient diese Tabelle. Wie bereits erwähnt, ist ein guter Indikator für den Erfolg auch eine Veränderung der nächtlichen Schmerzen.
Übungsprotokoll für GTPS
In jüngsten Entwicklungen haben Mellor et al. (2018 ) führten eine prospektive, einfach verblindete, randomisierte klinische Studie durch, in der Aufklärung plus Bewegung mit der Anwendung von Kortikosteroiden mit einem abwartenden Ansatz verglichen wurde. Dieses Versuchsdesign ermöglicht es uns zu analysieren, ob die Übungen zusätzlich zur Ausbildung besser sind als die Bedingungen des natürlichen Kurses.
Nach acht Wochen war die Übungsgruppe mit einer Erfolgsquote von 80 % signifikant besser als die beiden anderen Gruppen, was die Schmerzen und die wahrgenommene globale Veränderung betraf. Bei der Nachuntersuchung nach 12 Monaten schnitt die Übungsgruppe hinsichtlich der wahrgenommenen Gesamtveränderung erneut besser ab als die abwartende Gruppe und die Gruppe mit der Kortikosteroidinjektion und kann somit als wirksame Methode zur Behandlung der Gesäßmuskel-Tendinopathie angesehen werden.
Die Übungsgruppe wurde über die Erkrankung aufgeklärt, erhielt Ratschläge für das Belastungsmanagement und die folgenden Übungen zum allmählichen Aufbau der Sehnenkapazität:
Die Übungen wurden in 14 individualisierten Sitzungen mit einem Physiotherapeuten über einen Zeitraum von acht Wochen sowie täglich zu Hause durchgeführt. Bei allen Übungen wird die Borg-Skala zur Kontrolle der Schwierigkeit verwendet. Die Aufwärmübungen wurden auf einem leichten Niveau von 11-12 durchgeführt, das funktionelle Training auf einem Niveau von 13-15, also eher schwer bis schwer, und die gezielte Kräftigung bewegte sich auf einem schweren bis sehr schweren Niveau von 14-17 auf der Borg-Skala. Während des Funktionstrainings war keine Veränderung des Trochanterschmerzes akzeptabel. Ein Höchstwert von NPRS 5/10 wurde toleriert, solange dieser nach der Übung nachließ und die Schmerzen in der Nacht oder am nächsten Morgen nicht zunahmen.
Hier sind die Übungen aus dem Protokoll in schriftlicher Form:
Aufwärmen/Aktivierung mit geringer Belastung Übungen
- Statische Abduktion in Rückenlage
- Statische Abduktion im Stehen
Übungen zur funktionellen Umschulung:
- Überbrückung (Doppelbein)
- Versetzte Überbrückung
- Einfüßiger Schwebeflug
- Einbeinige Verlängerung
- Kniebeuge (beidbeinig)
Einbeinige Übung mit Schwerpunkt auf der Bewegung
- Versetzte Hocke
- Einbeinige Kniebeuge
- Step-ups
- Scooter (Slide-Lunge auf einer Matte)
Kräftigungsübungen
- Ausweichmanöver
- Bandseitenführungen (Türführungen)
- Mini-Hocke bilaterale Abduktion
Möchten Sie mehr über GTPS erfahren? Dann schauen Sie sich die folgenden Ressourcen an:
- Gesäßmuskulatur vs. Scheinexerzitien bei Gesäßmuskeltendinopathie (Forschungsbericht)
- Die Rolle der Stoßwelle bei der Behandlung der chronischen Tendinopathie - Häufig gestellte Fragen (Blog Post)
- Podcast Episode 007 - Hüftpathologien mit Glen Robbins und Benoy Mathew
Referenzen
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Running Rehab: Vom Schmerz zur Leistung


Was Kunden über diesen Online-Kurs sagen
- gustaf hübinette05/02/25Ein fantastischer Kurs Ein fantastischer und umfassender Kurs, der meiner Meinung nach mein Wissen über Laufverletzungen und deren Rehabilitation sowohl erweitert als auch vertieft hat. Der Inhalt hat eine klare und zusammenhängende Struktur, die sich auf die Forschung stützt. Ein großer Vorteil ist, dass du den Stoff auch nach Abschluss des Kurses jederzeit wiederholen kannst, wenn du bestimmte Bereiche wiederholen musst.Simon20/01/25Gut, aber zu viel! Das ist natürlich ein Luxusproblem. Sie liefert, absolut. Ich weiß jetzt viel mehr über Laufverletzungen. Aber du musst überprüfen, wie viel Zeit du brauchst, um dieses Monster fertigzustellen.
- Salih Kuzal30/12/24Running Rehab Salih Kuzal Een hele leuke uitgebreide cursus wat goed toepasbaar is in de dagelijkse praktijk. Heb er veel van geleerd!Sander Wierstra27/12/24Leerzame cursus Deze cursus heeft me inzicht gegeven om topatleten en sporters beter te begeleiden richting een duurzame herstel, ik raad deze cursus zeker aan!
- Jaime van der Lugt27/12/24Running Rehab 2.0 Gut organisierter und übersichtlicher Aufbaukurs, um tiefer in die Running Rehab einzutauchen. Sehr umfangreich. Ich würde es auf jeden Fall empfehlen!Jasper Campfens24/12/24Top cursus Erg sterke cursus. Zeer uitgebreid wordt er ingegaan op alle meest voorkomende hardloopblessures. Von der Diagnose bis zur RTR.
- Carmen21/12/24Running Rehab Sehr guter und klarer Kurs!Thorin21/12/24Sterke aanrader! Zeer uitgebreide cursus over een grote populatie binnen de bevolking. Elke kinesitherapeut zal hier veel uit bijleren, of hij nu zelf aan lopen doet of niet! Die Strukturierung des Kurses wird durch evidenzbasierte Techniken und Videos unterstützt. Duidelijke toepassing van de theorie terug te vinden in de video's.
- Ivo Rigter03/12/24Running Rehab: From Pain to Performance Bedankt sich für den sehr informativen und umfassenden KursEllen Oosting27/11/24Veel geleerd! Hier erfährst du alles über Verletzungen, Behandlung, Training und Sport. Afwisselende inhoud. Viele praktische Tools. Punten ook snel bijgeschreven na afronding.
- Olivier19/11/24Goede cursus! Ich kann mit diesem Kurs alle Fysiotherapeuten ansprechen!Joas de Bijl07/11/24Fijne cursus Goede cursus waar wetenschap en klinische ervaring in terug komt. Leckere Videos, die mir gut gefallen haben, sind sehr praktisch!
- Koen24/10/24Leerzame Cursus Een cursus die een absolute bijdrage levert voor therapeuten die veel patiënten zien met hardloopblessures.
Auch die praktischen Tipps und der Umgang mit einer Blessur sind in der Praxis sehr hilfreich und hilfreich.
Die evidenzbasierten Artikel sind eine gute Ergänzung zu dem Wissen, das wir uns angeeignet haben.Tim14/10/24Toller Kurs . Habe viel über Laufverletzungen gelernt. So viel mehr Struktur bei der Beurteilung und Behandlung aller Verletzungen der unteren Gliedmaßen. - Maria Kramer14/10/24Running Rehab: From Pain to Performance Goede cursus voor therapeuten die veel hardloopblessures behandelen en hier meer over weten wollen. Viele evidenzbasierte Informationen und praktische Tipps für die Arbeit bei einer Blessur.Emin Yildiz26/08/24Running Rehab: From Pain to Performance Leerzaam, uitleg en inhoud van top kwaliteit!
- Daniel Deyhle02/02/24Laufende Reha: Vom Schmerz zur Leistung EIN SEHR DETAILLIERTER KURS
Sehr schön! Eine Menge hochwertiger Inhalte! Ich habe so viel gelernt. Ich danke Ihnen!Jarne Standaert18/04/23Laufende Reha: From Pain to Performance Dit is een uitstekende cursus voor therapeuten die patienten met loopblessures gerichter en efficiënter willen behandelen. Sie erhalten einen umfassenden Überblick über die Auswirkungen von Schleifenverletzungen, die sie befürchten müssen. Andererseits haben Sie einen guten Helfer, um Ihre Patienten zu unterstützen und auch um Gerichter zu behandeln. Der Kurs ist sehr vielseitig. Sie erhalten auch ein gutes Bild davon, welche Therapie Sie in einem bestimmten Stadium einer bestimmten Krankheit am besten anwenden können. - Hannah Yelin09/04/23Laufende Reha: From Pain to Performance Ein großartiger Kurs, der Ihnen ein umfassendes und detailliertes Wissen über verschiedene Laufbeschwerden vermittelt. Der Inhalt ist evidenzbasiert und die Literatur ist beigefügt. Es wird sehr gut vermittelt, wie die Erkenntnisse in die tägliche Praxis umgesetzt werden können. Ich kann diesen Kurs allen Physiotherapeuten, die mit Läufern arbeiten, nur empfehlen.
Vielen Dank für den tollen Kurs!Ruba Al Barghouthi23/10/22Laufende Reha: Vom Schmerz zur Leistung Sehr informativer Kurs. Sehr empfehlenswert für alle MSK-Physiotherapeuten und alle anderen Gesundheitsdienstleister, die mit Läufern zu tun haben.







