Pijn in de lies: Omgaan met adductorblessures bij hardlopers en veldsporters

Pijn in de lies is een veel voorkomende overbelastingsblessure bij multidirectionele atleten zoals voetbal-, rugby- en hockeyspelers. Hardlopers worden ook getroffen, maar minder vaak. De incidentie varieert van 5% tot 18%, waarbij hardlopers meestal aan de lage kant zitten.
Pijn in de lies is een uitdaging vanwege de complexe anatomie van het gebied. Dit omvat meerdere structuren en de mogelijkheid van verschillende naast elkaar bestaande pathologieën. Daarom is inzicht in deze anatomie essentieel voor diagnose en behandeling.
De pijnbron kan afkomstig zijn van de onderbuik, liesstreek, adductoren, heupgewricht, heupflexoren of het perineum. Daarom is een goed begrip van de anatomie van dit gebied cruciaal voor zowel de diagnose als de behandeling van liesproblemen.
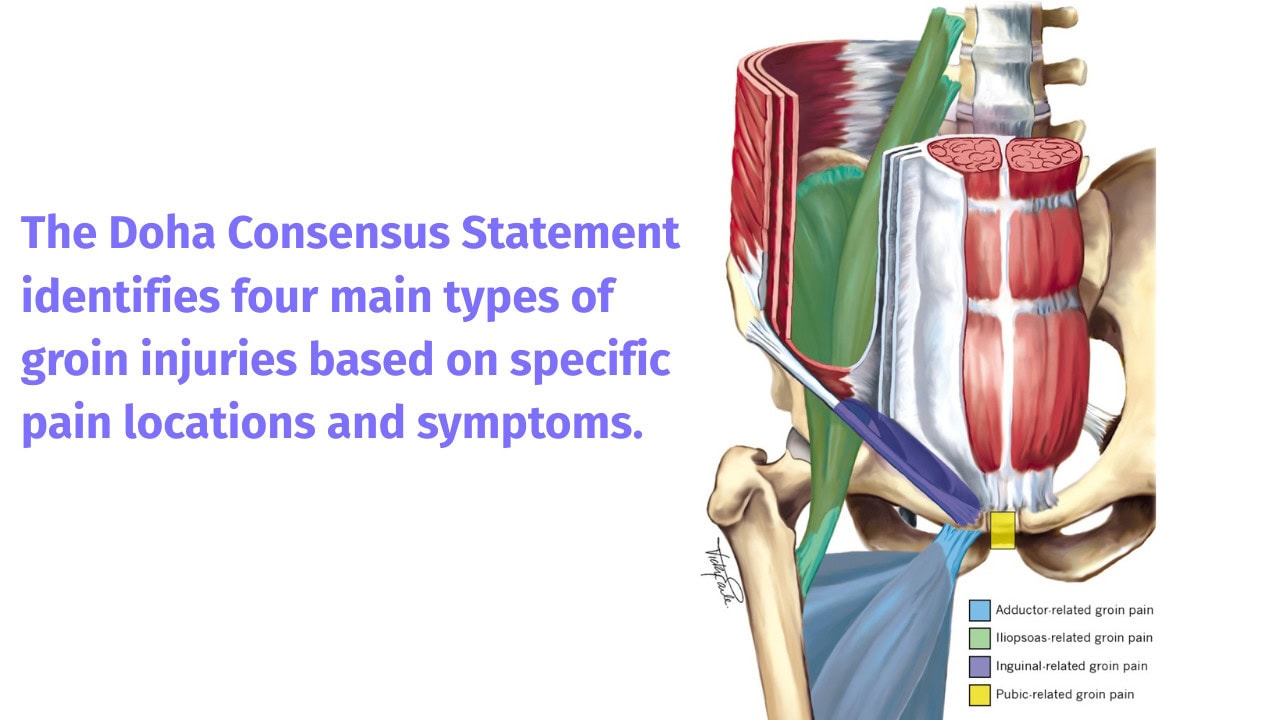
De Doha-overeenkomst: Een klinisch kader
Het Doha Consensus Statement categoriseert liespijn in vier primaire klinische entiteiten, gebaseerd op locatie en symptomen:
- Adductor-gerelateerde liespijn: Pijn in de binnenkant van de dij, met gevoeligheid en ongemak tijdens weerstand bij adductie van de heup.
- Iliopsoas-gerelateerde liespijn: Pijn aan de voorkant van de heup. De pijn verergert bij heupflexie of strekken van de heupflexoren.
- liespijn: Pijn in het lieskanaal. De pijn neemt toe bij samentrekking van de buik of bij handelingen die de druk in de buikholte verhogen, zoals hoesten.
- Schaamstreekgerelateerde liespijn: Pijn gelokaliseerd aan de schaambeenverbinding, met gevoeligheid over het bot.
Bij alle typen is de pijn gelokaliseerd en verergert deze bij lichamelijke activiteit. Deze classificatie ondersteunt een nauwkeurige diagnose en behandeling op maat.
Bij hardlopers zijn de meest voorkomende oorzaken van liespijn blessures in de adductor spiergroep of het perineumgebied.
Belangrijkste risicofactoren
Verschillende studies op hoog niveau identificeren de belangrijkste oorzaken van liesblessures:
- Vorige blessure: Het is niet verrassend dat liespijn in het verleden een sterke voorspeller is van toekomstige blessures. Vandaar het belang van een grondige revalidatie en het aanpakken van eventuele restproblemen na een eerste blessure.
- Hoger spelniveau: Topatleten zijn vatbaarder voor blessures vanwege de trainingsintensiteit en de belasting van de competitie.
- Verminderde heupadductiekracht: Zwakte van deze spieren ondermijnt de bekkenstabiliteit, waardoor letsel waarschijnlijker wordt.
- Onvoldoende sportspecifieke training: Een gebrek aan training en voorbereiding op maat voor de fysieke vereisten van de sport verhoogt het risico op blessures.
- Mannelijk geslacht: Mannelijke atleten hebben vaker liesblessures dan vrouwen.
Mogelijke, hoewel minder belangrijke, risicofactoren zijn onder andere:
- Oudere leeftijd
- Langere of zwaardere lichaamstypes
- Positie bij multidirectionele sporten
- Verminderde ROM van de heup: abductie, adductie, extensie, flexie, interne rotatie
- Kracht van de onderste heupflexor
Pathofysiologie
Bij hardlopers zijn de meest voorkomende oorzaken van liespijn problemen met de adductor spiergroep of het perineum. In dit artikel bespreken we wat de oorzaken en symptomen zijn en hoe je adductor gerelateerde liespijn kunt beoordelen en behandelen.
Anatomie van de Adductorgroep
De adductorgroep bestaat uit vijf spieren:
- Pectineus: Strekt zich uit van het schaambeen tot het bovenbeen, tussen de kleine trochanter en het proximale deel van de linea aspera.
- Adductor Brevis: Voortgekomen uit de ramus pubis inferior en instekend in het proximale deel van de linea aspera van het femur.
- Adductor Longus: Voortgekomen uit het voorste aspect van het schaambeen inferieur aan de schaamknobbel, en ook aanhechtend aan het middelste deel van de linea aspera.
- Adductor Magnus: De grootste van de groep, uitgaand van zowel de inferieure schaambeenstam als de tuberositas ischialis, en inbrengend in de linea aspera en de adductorknobbel van het femur.
- Gracilis: Gracilis: deze strekt zich uit tussen het schaambeen en de ramus ischialis tot de pes anserinus van het scheenbeen.
Deze spieren stabiliseren het bekken en maken adductie van de heup mogelijk. Grotere zenuwen helpen ook bij de flexie of extensie van de heup, afhankelijk van de positie van het dijbeen. Ze worden geïnnerveerd door de obturator- en femorale zenuwen (L2-L4).
Klinische presentatie: De symptomen herkennen
Adductorgerelateerde pijn ontstaat vaak door overbelasting, peespathologie of beide. Sporters kunnen een plotselinge blessure of geleidelijke overbelasting melden.
- Adductor tendinopathie: Kenmerkend is lokale pijn, zwakte en gevoeligheid. Pijn verergert tijdens isometrische adductie.
- Vaak betrokken spier: De adductor longus is het vaakst aangedaan.
- Pijnpatroon: Begint meestal mild en verergert bij voortdurende training.
- Pijn kan: Afnemen na opwarming en sterker terugkomen na activiteit.
- Begin: Vaak sluipend. Lopers beschrijven het als diep, dof en kiespijnachtig.
- Progressie: Aanvankelijk na het hardlopen, dan aanwezig tijdens ochtendbeweging, uiteindelijk belemmert het de activiteit.
- Bestraling: Pijn kan zich verspreiden naar de liesstreek of onderbuik.
- Acute exacerbatie: In chronische gevallen kan een plotselinge toename wijzen op een acute scheur naast de chronische pathologie.
Beoordeling
Screening
Bij de beoordeling van atleten met liespijn is het belangrijk om te screenen op aandoeningen van de buik- en bekkenorganen, metastasen in de lies of heup, avasculaire heupnecrose. Een andere cruciale screeningstap is het uitsluiten van stressfracturen van het femur en de ramus pubicus. Deze letsels kunnen in eerste instantie lijken op pijn in de heup of lies.
Een belangrijke indicator voor het vermoeden van een stressfractuur is pijn die aanzienlijk verergert tijdens gewichtdragende activiteiten. Als er niets aan gedaan wordt, kan dit ongemak zich ontwikkelen tot pijn in rust, waardoor de sporter uiteindelijk gedwongen wordt om helemaal te stoppen met trainen. Daarom is een hoge verdenkingsindex voor stressfracturen van vitaal belang bij de differentiële diagnose van liespijn.
Fysieke beoordeling
Zoek naar gevoeligheid bij de oorsprong van de adductor. Vraag de sporter om weerstand te bieden bij adductie. Als er pijn wordt opgewekt, kan dit betekenen dat je te maken hebt met adductorgerelateerde liespijn.
Een positieve bevinding tijdens provocatieve manoeuvres is de reproductie van de bekende pijn van de sporter, specifiek bij de insertie van de gemeenschappelijke adductorpees of de myotendineuze junctie (Serner et al, 2016). De volgende klinische tests kunnen helpen om adductorbetrokkenheid te bevestigen:
Provocatieve testen:
- Adductor Knijp Test (0°): De sporter knijpt de voeten samen met gestrekte knieën terwijl hij op de rug ligt. Positief als bekende pijn wordt gereproduceerd.
- Adductor Squeeze Test (90°): In ruglig met de benen gebogen op 90° drukt de patiënt de knieën naar binnen tegen weerstand.
- Heupadductietest buiten bereik: Het been van de patiënt wordt passief maximaal geabduceerd met de tenen omhoog gericht. Vervolgens duwt de patiënt het been actief tegen weerstand in adductie.
Running Rehab: Van pijn naar prestatie 2.0
Volg deze cursus en word specialist in looprevalidatie!

Revalidatie van adductor-gerelateerde liespijn
Programma's die heupstabiliteit, bekken- en lumbaalversterking en excentrische oefeningen strategisch combineren, zijn veelbelovend gebleken voor het verbeteren van de biomechanica van het hardlopen en het verminderen van pijn. Hier is een gefaseerde aanpak om uw klinische praktijk te begeleiden:
Fase 1: Vroege Revalidatie
Doelen: Pijn bestrijden, voorlichting geven en beginnen met lichte belasting.
- Patiëntenvoorlichting: Uitleg over de aandoening, de tijdslijn, de prognose en de revalidatiedoelen.
- Acute pijn verlichten: Gebruik pijnstillers, manuele therapie en zachte weefseltechnieken om de pijn te verlichten indien nodig.
- Herstel mobiliteit: Focus op pijnvrije heup extensie, ER en abductie.
- Vermijd agressief passief rekken: Het kan de symptomen verergeren.
- Strategisch belastingsmanagement: Zorgvuldige belastingsbeheerstrategieën toepassen om verdere irritatie te voorkomen en weefselgenezing mogelijk te maken.
- Conditie behouden: Gebruik activiteiten met weinig impact, zoals zwemmen of fietsen, om de cardiovasculaire conditie van de patiënt op peil te houden
- Start isometrische belasting: Begin met lichte lichaamsgewichtoefeningen voor adductoren.
- Start core work: Begin de onderste buikspieren te belasten.
Voortgangscriteria:
- Geen pijn tijdens het slapen, lopen of zitten gedurende 30 minuten
- Capaciteitstest: plank houden 30 sec
- 0° en 45° knijptest met pijn < 3/10
Fase 2: Opbouwen van kracht en integratie van de kinetische keten
Doelen: Opbouwen van kracht in heupflexoren, abductoren, adductoren en core; re-integreren van de kinetische keten.
Oefeningen:
- Copenhagens: Isometrische variatie of heupadductie afhankelijk van belastbaarheid en pijnniveau.
- Schaatsers
- Zijwaartse plank en variaties
- Bergbeklimmers
- Heupflexie oefeningen
- Deadliften
- Scandinavië
- Kuitheffen, indien mogelijk met één been
- Krabwandelingen
Voortgangscriteria:
- Pijnvrije dagelijkse activiteiten
- 30 minuten low-impact cardio zonder pijn
- Plank: 60 sec (VAS < 3/10)
- Zijwaartse plank: 30 sec per kant (VAS < 3/10)
- Kopenhagen vasthouden: 30 sec. elke kant (VAS < 3/10)
Fase 3: Terugkeer naar sport of hardlopen
Focus: Herstel explosieve kracht, plyometrie en sportspecifieke beweging.
Oefeningen:
- Gevorderde Copenhagens (met bovenbeen adductie)
- Explosieve adductor oefeningen
- Sumo deadliften
- Knieheffen met kabel en abductieweerstand
- Oefeningen voor de onderbuik (bijvoorbeeld slider pike-ups)
- Hangende beenheffingen met bal
- Omgekeerde Nordics
- Omgekeerde lunges met kabel (weerstand op heupflexie)
- Burpees
Bronnen
Rankin, A. T., Bleakley, C. M., & Cullen, M. (2015). Pathologie van het heupgewricht als belangrijkste oorzaak van liespijn bij sporters: Een 6-jarig overzicht van 894 gevallen. Het Amerikaanse tijdschrift voor sportgeneeskunde, 43(7), 1698-1703. https://doi.org/10.1177/0363546515582031
Serner, A., Weir, A., Tol, J. L., Thorborg, K., Roemer, F., Guermazi, A., & Hölmich, P. (2016). Kan gestandaardiseerd klinisch onderzoek van atleten met acute liesblessures de aanwezigheid en locatie van MRI-bevindingen voorspellen?. British journal of sports medicine, 50(24), 1541-1547. https://doi.org/10.1136/bjsports-2016-096290
Weir, A., Brukner, P., Delahunt, E., Ekstrand, J., Griffin, D., Khan, K. M., Lovell, G., Meyers, W. C., Muschaweck, U., Orchard, J., Paajanen, H., Philippon, M., Reboul, G., Robinson, P., Schache, A. G., Schilders, E., Serner, A., Silvers, H., Thorborg, K., Tyler, T., ... Hölmich, P. (2015). Doha agreement meeting on terminology and definitions in lies pain in athletes. British journal of sports medicine, 49(12), 768-774. https://doi.org/10.1136/bjsports-2015-094869

Anibal Vivanco
Fysiotherapeut, content creator
NIEUWE BLOG ARTIKELEN IN UW INBOX
Schrijf u nu in en ontvang een bericht zodra het laatste blogartikel is gepubliceerd.





