Sensibilidad, especificidad, valores predictivos y cocientes de probabilidad para tontos

La estadística es uno de los temas más confusos para los fisioterapeutas y los estudiantes de fisioterapia. Lo más probable es que esto se deba a que nos importan más las personas y la salud que las matemáticas, ¿verdad?

¡Bueno, entiendo que usted está más interesado en evaluar a su paciente correctamente, el buen manejo, y los últimos métodos de tratamiento, pero tengo que decirle que usted necesita saber los valores estadísticos de una prueba especial e incluso los números sobre la prevalencia, pre-test, y las probabilidades post-test de las preguntas que usted hace a sus pacientes durante todo su proceso anamnésico!
Incluso me atrevería a decir que, sin el conocimiento de las cifras mencionadas, no tendrá ni idea del valor que puede dar a determinadas preguntas que haga a su paciente (y a las respuestas de las mismas) y realizará pruebas especiales sin saber realmente lo que le dirá un resultado positivo o negativo.
Cuando veo u oigo que un fisioterapeuta realiza una prueba especial como la prueba de Thessaly para detectar lesiones de menisco, da positivo y después está seguro al 100% de que su paciente tiene una lesión de menisco, ¡me da escalofríos!
POR FAVOR, ¡DEJA DE HACER ESO!
¡Por eso te animo a que sigas leyendo mi post en el que intentaré darte una idea de cómo puedes y debes utilizar la estadística para ser un mejor fisio y cómo ese conocimiento aumenta tu conciencia sobre tu proceso de razonamiento clínico!
En general, se empezará por el cribado, luego la anamnesis y, por último, una evaluación básica. Sobre la base de la información obtenida en las partes mencionadas, usted está formando sus hipótesis que le gustaría confirmar o rechazar. Aquí es donde entran en juego la sensibilidad y la especificidad. Así que veamos primero qué son la sensibilidad y la especificidad. La forma más sencilla es ver el breve vídeo que hemos realizado hace un tiempo:
Así que resumiendo de nuevo: Un resultado negativo en una prueba 100% sensible puede descartar la enfermedad (SnNOut) y un resultado positivo en una prueba 100% específica puede descartar la enfermedad (SpPIn).
Un resultado negativo en una prueba 100% sensible puede descartar la enfermedad (SnNOut) y un resultado positivo en una prueba 100% específica puede descartar la enfermedad (SpPIn).
Con las dos mnemotecnias SnNOut y SpPIn, es relativamente fácil poner en práctica estos dos conceptos.
La mayoría de las veces, comprenderás mejor su definición y lo que realmente son si eres capaz de calcular estos valores utilizando una tabla 2×2. Vea nuestro siguiente vídeo, que le mostrará cómo realizar la parte del cálculo:
Desgraciadamente, en la vida real, apenas hay pruebas 100% precisas, por lo que tendrá muchos resultados falsos positivos y falsos negativos. Además, la sensibilidad y la especificidad nos indican con qué frecuencia una prueba es positiva en pacientes que ya sabemos que tienen la enfermedad o no. En la práctica, sin embargo, no sabemos si nuestros pacientes tienen una determinada enfermedad o no. Lo que hacemos más bien en la práctica es interpretar los resultados de una prueba positiva o negativa.
Por lo general, no se sabe cuál es la probabilidad de que el paciente tenga realmente la enfermedad con un resultado positivo y cuál es la probabilidad de que un paciente no tenga la enfermedad con un resultado negativo.
Estos valores se denominan valor predictivo positivo (VPP) y valor predictivo negativo (VPN), también llamados probabilidades postest. Lo has adivinado: tenemos otro vídeo que explica estos valores con la ayuda de la tabla 2×2 y te muestra cómo calcular estos valores:
Ahora bien, como se menciona en el vídeo, el VPP y el VPN son herramientas estupendas si se tiene una buena idea de la prevalencia del grupo de pacientes y si esta prevalencia es idéntica a la del ECA del que se han obtenido los valores estadísticos para una prueba específica en primer lugar. Si no es así, el PPV y el NPV se vuelven prácticamente inútiles.
Imagina cómo cambia la probabilidad previa a la prueba de una rotura del ligamento cruzado anterior (LCA) en diferentes escenarios: Por ejemplo, la prevalencia de pacientes con una rotura del LCA en una consulta general será mucho menor que en una clínica deportiva especializada en lesiones de rodilla. Cuanto mayor sea la prevalencia, mayor será su VPP y menor su VPN.
Tal vez hagamos un vídeo sobre esto también en el futuro, pero es importante recordar que necesitamos un valor mejor que el VPP y el VPN, que es donde entran en juego los ratios de probabilidad.
El cociente de probabilidad combina la sensibilidad y la especificidad y nos indica la probabilidad de que un determinado resultado de la prueba se produzca en personas con la enfermedad, en comparación con la probabilidad de que se produzca en personas sin la enfermedad. Vea el siguiente vídeo sobre los cocientes de probabilidad y cómo puede calcularlos:
En el ejemplo, utilizamos la prueba de Lachman, que es una de las pruebas más precisas que existen en la práctica clínica, pero veamos nuestra querida prueba de Thessaly y cómo se desarrolla nuestro ejemplo:
Según Goossens et al. (2015), la prueba de Thessaly tiene una sensibilidad del 64% y una especificidad del 53%, lo que resulta en un LR+ de 1,36 y un LR- de 0,68. Como puede ver, estos valores son bastante cercanos a LR = 1, lo que nos indica que cambiarán muy poco la probabilidad de que una persona tenga una lesión de menisco. Para aplicar estos valores al ejemplo de nuestro caso de rotura del LCA, sabemos que las roturas del LCA suelen ir acompañadas de roturas de menisco. Aunque nuestro paciente no informa de ninguna sensación de bloqueo o enganche, estimamos nuestra probabilidad previa a la prueba en un 30%.
Nuestro nomograma tendrá este aspecto:
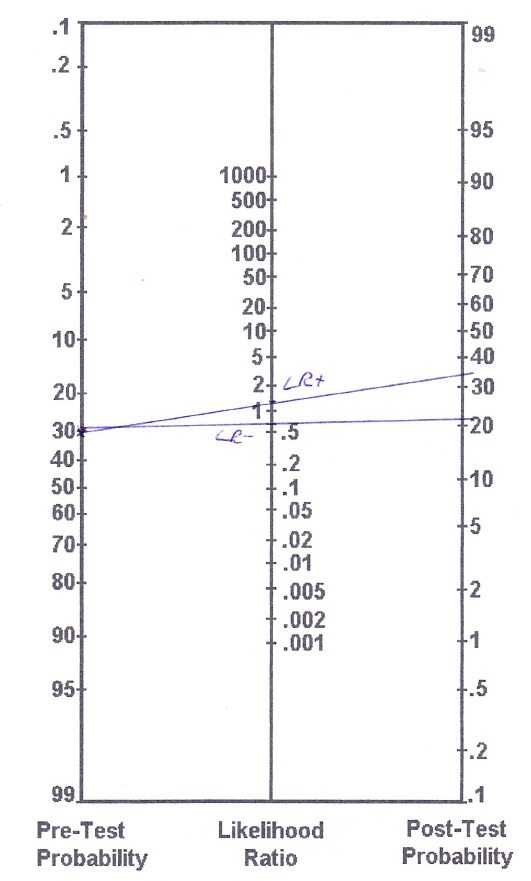
Basándonos en los cálculos (más precisos) acabamos con las siguientes probabilidades posteriores a la prueba:
- Probabilidades anteriores a la prueba: Prevalencia/(1-prevalencia) = 0,3/(1-0,3) = 0,43
- Probabilidades posteriores a la prueba (LR+): 0,43 x 1,36 = 0,58
- Probabilidad posterior a la prueba ( LR+): probabilidades posteriores a la prueba / (probabilidades posteriores a la prueba+1) = 0,58/(0,58+1) = 0,37 (por tanto, 37%)
- Probabilidades posteriores a la prueba (LR-): 0,43 x 0,68 = 0,29
- Probabilidad postest (LR-): probabilidades postest / (probabilidades postest+1) = 0,29/ (0,29+1) = 0,22(22%)
Por lo tanto, con una prueba de Thessaly positiva, usted ha aumentado sus posibilidades de una lesión mensical de un supuesto 30% a un 37% y con una prueba de Thessaly negativa, ha disminuido sus posibilidades a un 22%.
¿Ves por qué me asusta que la gente realice una prueba y luego asuma que su paciente definitivamente tiene o no tiene una determinada condición? Y todo esto se basa en una suposición de las probabilidades previas a la prueba, ¡que la mayoría de la gente incluso se olvida de tener en cuenta!
Si quiere realizar varias pruebas, digamos que quiere añadir la prueba del cajón anterior en nuestro ejemplo del LCA, basará su probabilidad previa a la prueba en la probabilidad posterior a la prueba de Lachman. Así, en el caso de un Lachman positivo, se comenzará con una probabilidad previa a la prueba del 95%, y con un Lachman negativo, se comenzará con una probabilidad previa a la prueba del 19%.
Aunque la mayoría de las pruebas tienen un resultado positivo o negativo, también hay grupos de pruebas con múltiples resultados. Así pues, si tomamos el grupo de Laslett, por ejemplo, para 2 de cada 5 pruebas positivas acabaremos con un LR+ de 2,7, para 3/5 con un LR+ de 4,3, etc.
Sin embargo, tenga en cuenta que con una probabilidad previa a la prueba muy alta, otra prueba tiene poco valor y es mejor empezar el tratamiento. Lo mismo ocurre si la probabilidad previa a la prueba es muy baja, en cuyo caso no se realiza la prueba y tampoco se trata la enfermedad.
Por ejemplo, si un paciente acude a usted con dolor lumbar de aparición súbita, síntomas neurológicos en ambas piernas, problemas de micción y anestesia en la silla de montar, usted estaría bastante seguro de que ese paciente tiene síndrome de cauda equina, que es una señal de alarma y requiere cirugía urgente. Por lo tanto, si usted está seguro de su diagnóstico en un 99%, una prueba de pierna recta (SLR) con un LR- de 0,2 disminuirá la probabilidad posterior a la prueba al 95%, que sigue siendo muy alta y usted todavía querría enviar a este paciente a cirugía.
A su vez, si la prueba fuera positiva, probablemente pasaría del 99% al 100% de certeza, así que ¿para qué molestarse en hacer la prueba en primer lugar, sobre todo si se trata de una derivación urgente para cirugía?
Lo mismo ocurre con una probabilidad previa a la prueba muy baja. Si un paciente acude a usted sin dolor irradiado por debajo de la rodilla, la probabilidad de que este paciente sufra un síndrome radicular debido a una hernia discal es muy baja, supongamos un 5%. Entonces, ¿qué pasaría en este caso si realizara el SLR con un LR+ de 2,0? La probabilidad después de la prueba sería del 10%, y si la prueba es negativa, la probabilidad después de la prueba se reduciría al 4%. Por tanto, si se está casi seguro de que un paciente no padece una determinada enfermedad, ¿para qué hacer la prueba en primer lugar?
Por supuesto, en la práctica, la decisión de realizar una determinada prueba siempre depende de diversos factores, como los costes, la gravedad de una enfermedad, los riesgos de la prueba, etc.
Ahora volvamos a lo que afirmaba al principio, que los valores estadísticos le ayudan a evaluar el resultado de su interrogatorio durante la toma de la historia del paciente.
De hecho, cada pregunta puede considerarse una prueba especial, en la que la respuesta (sí o no) aumentará o disminuirá la probabilidad de que un paciente tenga una determinada enfermedad. Esta es también la razón por la que una anamnesis exhaustiva es la mayoría de las veces más importante que las pruebas especiales, porque básicamente estás realizando una serie de pruebas especiales seguidas,
si eres un buen clínico que sabe formar una hipótesis basada en las respuestas de tu paciente.
Pongamos otro ejemplo: ¿Cómo influye una respuesta positiva a la pregunta sobre el uso prolongado de corticosteroides en la posibilidad de sufrir una fractura vertebral?
Según Henschke et al. (2009), el uso prolongado de corticosteroides tiene un LR+ positivo de 48,5. La prevalencia (probabilidad previa a la prueba) de una fractura de columna vertebral que se presenta en atención primaria puede estimarse entre el 1% y el 4% segúnWilliams et al. (2013) en pacientes que presentan dolor lumbar.
Así que con el uso prolongado de corticosteroides, terminaremos con una probabilidad posterior a la prueba del 33%, aunque en este ejemplo de cálculo asumimos sólo el 1% de prevalencia.
Creo que es justo decir que esta pregunta sobre los corticosteroides debería hacerse siempre en el procedimiento de detección de las fracturas vertebrales.
Veamos ahora otra bandera roja que se utiliza habitualmente en la detección de malignidad en pacientes con lumbalgia: Inicio insidioso de la lumbalgia.
Según Deyo et al. (1988, admito que es un estudio bastante antiguo), el LR+ para esta pregunta es de 1,1. Según Henschke et al (2009), la prevalencia de malignidad en pacientes con lumbalgia es incluso inferior al 1%, pero calcularemos con este 1% sólo por simplicidad.
Así pues, la aparición insidiosa de la bandera roja aumenta la probabilidad posterior de malignidad como causa de la lumbalgia del 1% al 1,1% exactamente. Creo que estamos de acuerdo en que esta bandera roja debería ser expulsada de cualquier directriz en la que figure.
Fisioterapia ortopédica de las extremidades superiores e inferiores
Aumente sus conocimientos sobre las 23 patologías ortopédicas más comunes en sólo 40 horas sin gastar una fortuna en cursos de DPC
Sé que este ha sido un post largo y ¡felicidades y respeto si has llegado hasta aquí! Mis objetivos eran darles una explicación sobre cómo trabajar con valores estadísticos como la sensibilidad, la especificidad, el VPP, el VPN y, especialmente, los cocientes de probabilidad, y hacerles conscientes de su importancia en todo su proceso fisioterapéutico.
Sería fantástico que pudiera tener en cuenta la prevalencia de una determinada hipótesis con sus futuros pacientes, tener una idea sobre el impacto de sus preguntas anamnésicas en la probabilidad previa a la prueba, y que pudiera evaluar adecuadamente la potencia de sus pruebas especiales.

No dude en hacer preguntas en los comentarios y en compartir esta entrada del blog si le ha resultado útil.
Gracias por leer.
Kai
Referencias

Kai Sigel
Director general y cofundador de Physiotutors
NUEVOS ARTÍCULOS DEL BLOG EN SU BANDEJA DE ENTRADA
Suscríbase ahora y reciba una notificación cuando se publique el último artículo del blog.







