Iliosakralgelenkschmerzen und -dysfunktion | Diagnose und Behandlung
Iliosakralgelenkschmerzen und -dysfunktion | Diagnose und Behandlung
Das Iliosakralgelenk liegt zwischen dem Kreuzbein und dem Darmbein und verbindet die Wirbelsäule mit den Beckenknochen. Das Iliosakralgelenk überträgt große Biegemomente und Druckbelastungen auf die unteren Extremitäten und wirkt in den Kraft-Bewegungs-Beziehungen zwischen dem Rumpf und den unteren Gliedmaßen als Spannungsausgleich. Das Gelenk verfügt jedoch nicht über so viel eigene Stabilität gegenüber Scherkräften, sondern widersteht Scherkräften aufgrund der engen Verkeilung des Kreuzbeins zwischen den Hüftknochen auf beiden Seiten und dem Band, das das Kreuzbein und die Hüftknochen überspannt. Daher ist die Bewegung des Kreuzbeins gegenüber dem Darmbein gering(Kiapour et al. 2020). Eine In-vitro-Studie von Hammer et al. (2019) zeigten, dass die Rotation um die Längsachse in einer belasteten Position mit 100 % des simulierten Körpergewichts nur 0,16° und eine inferiore Translation des Kreuzbeins relativ zum Darmbein 0,32 mm betrug. Iliosakralgelenk gemeinsame Die Flexions-Extensions-Drehungen waren gering (< 0,02°). In einer realen Situation haben Kibsgard et al. (2014) verwendeten radiostereometrische Analysen von betäubten Patienten mit anhaltenden Iliosakralgelenksschmerzen, die den einbeinigen Stehtest durchführten. Sie stellten eine Drehung von insgesamt 0,5° fest, während keine Verschiebungen beobachtet wurden. Die durchschnittliche Mobilität von Männern ist etwa 40 % geringer als die von Frauen(Vleeming et al. 2012).
Eine Vorwärtsdrehung des Kreuzbeins im Verhältnis zum Darmbein wird als Nutation bezeichnet, eine Rückwärtsdrehung des Kreuzbeins im Verhältnis zum Darmbein als Konternutation. Bei der Beugung der Hüfte gleitet das ipsilaterale Darmbein nach hinten und unten über das Kreuzbein und drückt gegen dieses, wobei es an der Schambeinfuge schwenkt. Bei der Streckung gleitet das Darmbein nach vorne und weitet sich vom Kreuzbein weg (Bogduk 2012, kein direkter Link verfügbar).
Formschluss: Der Formschluss(a in der Abbildung unten) ist eine theoretisch stabile Situation mit eng anliegenden Gelenkflächen, bei der keine zusätzlichen Kräfte erforderlich sind, um den Zustand des Systems zu erhalten(Pool-Goudzwaard et al. 1998). Im Iliosakralgelenk wird der Formschluss durch die Konfiguration der angrenzenden Gelenkflächen, die dorsokraniale "Verkeilung" des Kreuzbeins in das Darmbein und die komplementären Rippen und Rillen der Gelenkflächen der Iliosakralgelenke erreicht(Vleeming et al. 2012). Wenn das Kreuzbein mit perfektem Formschluss in das Becken passen würde, wäre Mobilität praktisch unmöglich. Für das Gleichgewicht des Kreuzbeins und des Darmbeins in Belastungssituationen werden zusätzliche Kräfte benötigt(Pool-Goudzwaard et al. 1998).
Schließung erzwingen: Kraftschluss(b in der Abbildung unten) ist die Auswirkung veränderter Gelenkreaktionskräfte, die durch Spannung in Bändern, Faszien und Muskeln erzeugt werden, sowie von Bodenreaktionskräften. Für den Kraftschluss des Beckens ist die Nutation des Kreuzbeins entscheidend. Die Nutation stellt eine Bewegung dar, bei der die meisten Iliosakralgelenksbänder gestrafft werden, darunter die großen interossären und dorsalen Iliosakralgelenksbänder, wodurch das Becken auf eine erhöhte Belastung vorbereitet wird(Vleeming et al. (2012). Besonders bei einseitiger Belastung der Beine muss dieses System aktiv werden.
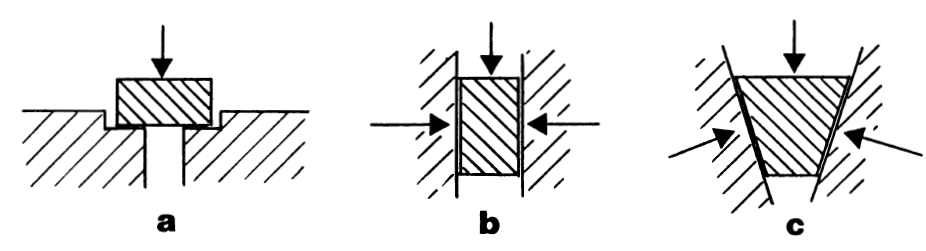
Zusammen(c in der obigen Abbildung) bezeichnen Pool-Goudzwaard und Kollegen dieses System zur Verhinderung von Scherkräften als "Selbstverstrebungs- oder Selbstverriegelungsmechanismus" des SI-Gelenks.
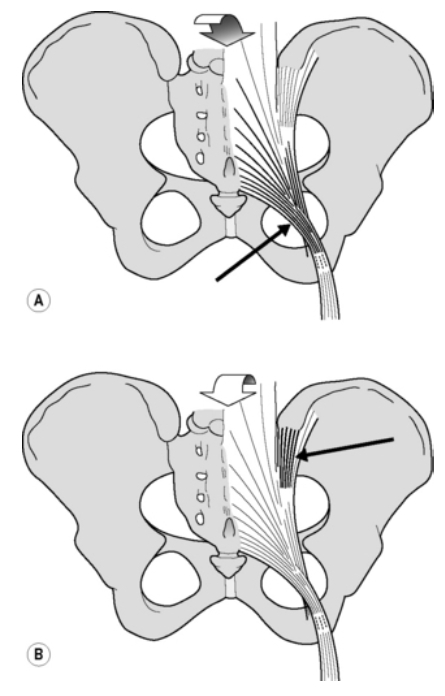
Bänder: Durch die Nutation des Kreuzbeins werden die Ligamenti interossei und sacrotuberi gestrafft, was zu mehr Reibung an den Gelenkflächen und damit zu mehr Stabilität der SI-Gelenke führt(Pool-Goudzwaard et al. 1998). Die Nutation tritt in Belastungssituationen auf, z. B. beim Übergang vom Liegen zum Sitzen und Stehen. Bei der Konternutation hingegen wird das dorsale Iliosakralband aufgewickelt.
Muskeln: Mehrere Muskeln können entweder direkt oder über die thorakolumbale Faszie zum Kraftschluss des SI-Gelenks beitragen. Pool-Goudzwaard et al. (1998) beschreiben drei Muskelschlingen, die mit Energie versorgt werden können:
- Longitudinale Schlinge: Multifidus, der am Kreuzbein ansetzt, tiefe Schicht der thorakolumbalen Faszie, langer Kopf des Bizeps, der am Ligamentum sacrotuberale ansetzt
- Hintere Schlinge: Latissimus dorsi und kontralateraler Gluteus maximus, Biceps femoris
- Vordere Schlinge: Brustmuskeln, schräger Außenmuskel, transversaler Bauchmuskel und schräger Innenmuskel
- Andere Muskeln: Zwerchfell, Beckenboden (bei Frauen versteifte eine simulierte Anspannung der Beckenbodenmuskulatur das Iliosakralgelenk mit 8,5%. Bei Männern scheint es keine signifikanten Veränderungen zu geben. Bei beiden Geschlechtern können diese Muskeln eine Rückwärtsdrehung des Kreuzbeins bewirken(Pool-Goudzwaard et al. 2004)
Iliosakralgelenkschmerzen sind definiert als Schmerzen, die im Bereich des Iliosakralgelenks lokalisiert sind, durch Belastungs- und Provokationstests des Gelenks reproduzierbar sind und nach Infiltration einer Lokalanästhesie vollständig verschwinden (Merskey et al. 1994, kein direkter Link)
Epidemiologie
Simopoulos et al. (2012) führten eine systematische Analyse von Eingriffen am Iliosakralgelenk durch und fanden eine Punktprävalenz für Iliosakralgelenkschmerzen bei Patienten mit Kreuzschmerzen von 25 %. In einer groß angelegten Studie von Ostgaard et al. (1991) fanden die Autoren eine 9-Monats-Prävalenzrate von 49 % für LWS bei schwangeren Frauen, wobei Schmerzen im Iliosakralgelenk den Großteil der Fälle ausmachten. Eno et al. (2015 ) untersuchten die Prävalenz der Iliosakralgelenksdegeneration bei asymptomatischen Erwachsenen. Fünfundsechzig Prozent der eingeschlossenen Probanden wiesen Anzeichen einer radiologischen Degeneration des Iliosakralgelenks auf, wobei 30,5 % als erheblich eingestuft wurden. Darüber hinaus nahm die Prävalenz mit dem Alter zu, wobei 91 % der Probanden im Alter von über 80 Jahren eine Degeneration aufwiesen.
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Klinische Präsentation und Untersuchung
Mehrere Verletzungsmechanismen wurden mit der Entwicklung von Iliosakralgelenkschmerzen in Verbindung gebracht, darunter ein direkter Sturz auf das Gesäß, ein Autounfall mit Heck- oder Breitseitenschaden sowie ein unvorhergesehener Tritt in ein Loch oder aus einer falsch eingeschätzten Höhe(Simopoulos et al. (2012). In einer Studie, die an 54 Patienten mit Verdacht auf Iliosakralgelenksyndrom durchgeführt wurde, haben Chou et al. (2004 ) stellten fest, dass 44 % der Patienten ein spezifisches traumatisches Ereignis angaben, 21 % berichteten über eine kumulative Verletzung, und bei 35 % traten die Schmerzen im Iliosakralgelenk spontan oder idiopathisch auf. Als weitere Risikofaktoren werden in der Literatur Kraftfahrzeugunfälle, Beinlängendiskrepanz, Versteifungsoperationen, vordere Verrenkungen sowie entzündliche und degenerative Iliosakralgelenkerkrankungen genannt. Darüber hinaus kann eine Schwangerschaft aufgrund der Gewichtszunahme, der übertriebenen lordotischen Haltung, der hormonell bedingten Bänderentspannung im dritten Trimester und des Beckentraumas im Zusammenhang mit der Geburt zu Iliosakralgelenkschmerzen führen(Cohen et al. 2013).
Eine Studie von Slipman et al. (2000) beobachteten die Schmerzreferenzzonen von Patienten, die eine positive diagnostische Reaktion auf eine Iliosakralgelenk-Injektion zeigten. Sie fanden die folgenden Überweisungsgebiete:
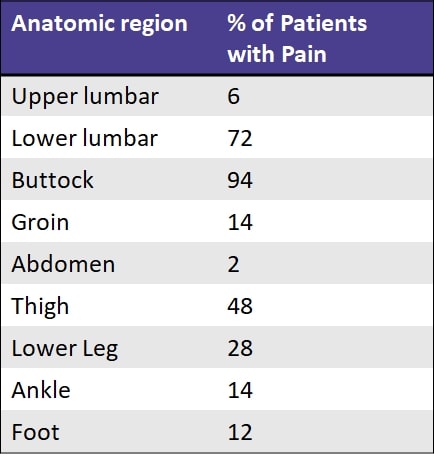
Diese Ergebnisse sind ähnlich wie die von Fortin et al. (1994) beschrieben. Die sensorische Untersuchung unmittelbar nach der Iliosakralinjektion ergab einen Bereich mit Hypästhesie des Gesäßes, der sich etwa 10 cm nach kaudal und 3 cm nach lateral von der Spina iliaca posterior superior erstreckte. Dieser Bereich der Hypästhesie entsprach dem Bereich, in dem bei der Injektion der maximale Schmerz festgestellt wurde:
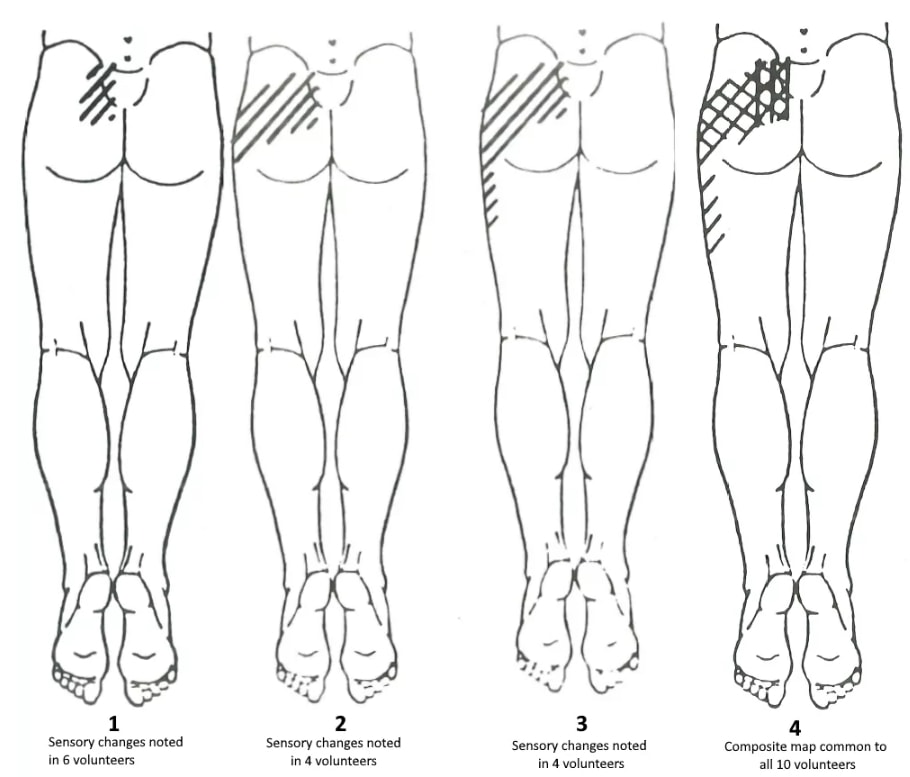
In Anbetracht der Innervation des Iliosakralgelenks durch die Äste des lumbosakralen Stammes, des N. gluteus superior und des N. obturatorius (L2-S2) sowie durch die seitlichen Äste der hinteren Seitenäste (L4-S3) scheint eine weite Verbreitung der Symptome plausibel(Forst et al. 2006).
Die Erkenntnisse von Fortin führten auch zum Fortin-Fingertest(Fortin et al. 1997). Dieser Test wird als positiv für Iliosakralgelenkschmerzen gewertet, wenn der Patient mit einem Finger innerhalb von 1 cm nach inferomedial unterhalb der Spina iliaca posterior superior (PSIS) auf die Schmerzregion zeigen soll.
Prüfung
Ein weiteres Schmerzprovokationscluster für Iliosakralgelenkschmerzen ist das Cluster von van der Wurff.
Wenn Sie mehr Informationen über die einzelnen Tests für das SI-Gelenk erhalten möchten, besuchen Sie unsere Wiki-Seiten unten:
- Gänslen-Test
- Ablenkungstest
- Iliosakral-Kompressionstest
- Oberschenkeldruck-Test
- Yeoman's Test
- Patricks Test
Dysfunktion des Iliosakralgelenks
Falls Sie mit dem Begriff nicht vertraut sind oder eine Auffrischung benötigen: Die Dysfunktion der Iliosakralbewegung beschreibt eine übermäßige oder eingeschränkte Gelenkbewegung zwischen dem Kreuzbein und einem oder beiden Darmbeinen. Sie haben vielleicht schon von einem Upslip oder Downslip gehört. Der Mythos, dass man die Bewegung am SI-Gelenk ertasten kann, muss ein für alle Mal aufhören. Zunächst einmal ist die Bewegung im SI-Gelenk minimal bis gar nicht vorhanden. Von 1-2° Grad bei jungen Menschen bis praktisch keine Bewegung bei älteren Menschen, da das Gelenk allmählich steif wird.
Fühlen Sie sich also sicher, wenn Sie eine solche Bewegung bei einem Patienten mit einem dieser Tests ertasten? Das mag sein, aber selbst hochqualifizierte Kliniker können keinen Konsens darüber erzielen, was eine SI-Gelenk-Dysfunktion ist, wie die folgenden Untersuchungen gezeigt haben Riddle et al. (2002) und Dreyfuss et al. (1996 ), die von einer schlechten Inter-Rater-Reliabilität für gängige Tests wie den Gillet-Test oder den Standing-Bend-Over-Test berichten, um es offen zu sagen. Die manuelle Beurteilung der SI-Gelenkbewegung ist wie das Lesen von Blindenschrift durch ein Steak. Vielen Dank an dieser Stelle an David Poulter für die Bereitstellung des Zitats. Falls Sie noch nicht überzeugt sind: Kibsgaard et al. (2014 ) verwendeten eine radiostereometrische Analyse und stellten eine Bewegung von insgesamt 0,5° fest. Sie kamen zu dem Schluss, dass die Bewegung des SI-Gelenks selbst mit hochentwickelten Labormessungen so gut wie nicht messbar ist.
Eine weitere Methode, die uns beigebracht wurde und die viele Physiotherapeuten gerne anwenden, ist die Untersuchung der Beckenkippung durch Messung des Winkels zwischen der vorderen und hinteren oberen Darmbeinwirbelsäule. Dabei sollte der hintere obere Darmbeinstachel höher liegen als sein vorderes Gegenstück, so dass sich ein Winkel von etwa 15° ergibt. Untersuchungen haben jedoch gezeigt, dass selbst bei einer kleinen Stichprobe von männlichen und weiblichen Becken ein Unterschied von bis zu 11° in diesem Winkel besteht. Von steileren Winkeln bis zu 23° bis hin zu nahezu horizontaler Ausrichtung und sogar deutlichen Unterschieden von Seite zu Seite. Die Berücksichtigung dieser natürlichen anatomischen Variationen entwertet also die manuelle Beurteilung der SI-Gelenkbewegung zusätzlich.
Aber wir alle haben schon einmal von einem Patienten mit Kreuzschmerzen gehört oder gesehen, bei dem eine Manipulation des SI-Gelenks zu einer Schmerzlinderung geführt hat, die auf einer angenommenen Dysfunktion des SI-Gelenks beruhte. Tullberg et al. (1998 ) zeigten, dass sich die Position des Kreuzbeins und des Darmbeins nach einer Manipulation nicht verändert. Damit ist die Annahme, dass ein Auf- oder Abrutschen oder eine andere Funktionsstörung zu einer Neupositionierung führt, weiter widerlegt. Der Mechanismus, warum sich jemand nach einer Manipulation besser fühlt, ist noch nicht genau bekannt.
KOSTENLOS IHR WISSEN ÜBER KREUZSCHMERZEN MASSIV VERBESSERN

Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Behandlung
Wie gehen wir dann mit Patienten um, bei denen die Wahrscheinlichkeit von Iliosakralgelenkschmerzen nach den Provokationstests von Laslett et al. (2005)? Leider gibt es keine randomisierten Studien zu verschiedenen Behandlungen für Patienten mit Schmerzen, die nachweislich von den Iliosakralgelenken ausgehen. Die Literatur über schwangerschaftsbedingte Beckengürtelschmerzen (PGP) bietet jedoch einige qualitativ hochwertige Informationen zu diesem Thema(Laslett et al. 2008). Etwa 54 % der Frauen mit schwangerschaftsbedingter PGP erfüllen das SIJ-Provokationscluster(Gutke et al. 2006).
Stuge et al. (2004) verglichen Beckenstabilisierungsübungen mit einer Kontrollgruppe, die verschiedene physiotherapeutische Methoden wie Massage, Entspannung, Gelenkmobilisierung, Manipulation, Elektrotherapie, heiße Packungen, Mobilisierungs- und Kräftigungsübungen erhielt. Die Interventionsgruppe konzentriert sich hauptsächlich auf die tiefen Muskeln wie den transversalen Abdominis und die Multifidi, aber auch auf die oberflächlichen Muskeln wie den Gluteus maximus, den Latissimus, die schrägen Bauchmuskeln, den Erector spinae, den Quadratus lumborum sowie die Hüftabduktoren und -adduktoren. Sie fanden heraus, dass ein spezifisches Stabilisierungstraining zu einer 50-prozentigen Verringerung der Behinderung, zu einer 30-mm-Reduzierung der Schmerzen auf einer 100-mm-VAS-Skala und zu einer Verbesserung der Lebensqualität nach einem Jahr führte, während die Veränderungen in der Kontrollgruppe unbedeutend waren.
Andererseits wurde in einer RCT von Gutke et al. (2010) fanden heraus, dass ein Heimtrainingsprogramm mit Schwerpunkt auf spezifisch Stabilisierung Übungen die auf die lokale Muskulatur abzielen, waren nicht wirksamer bei der Verbesserung der Folgen der anhaltenden postpartalen Schmerzen im Beckengürtel als der klinisch natürliche Verlauf. Unabhängig davon, ob die Behandlung mit spezifisch Stabilisierung Übungen durchgeführt wurde, hatte die Mehrheit der Frauen immer noch Rückenschmerzen Schmerzen fast ein Jahr nach Schwangerschaft. Das Training in ihrer Studie konzentrierte sich hauptsächlich auf die lokalen stabilisierenden Muskeln, während Stuge et al. (2004) auch ein Training der globalen Muskeln. Dies veranlasste Gutke et al. (2010), dass ein automatischer Transfer zwischen dem Training lokaler Muskeln und einer verbesserten Funktion der globalen Muskeln stattfindet. Sie argumentieren, dass es sinnvoll sein könnte, in die Behandlungsstrategien für PGP sowohl Übungen für die lokale als auch für die globale Muskulatur aufzunehmen. Diese Hypothese wird durch die Tatsache gestützt, dass Frauen mit anhaltenden postpartalen lumbopelvinen Schmerzen eine verminderte Muskelfunktion in der Rumpf- und Hüftmuskulatur aufweisen. In Anbetracht der Tatsache, dass mehrere Muskeln der vorderen, hinteren und Längsschlinge für den Kraftschluss wichtig sind, wäre es sinnvoll, sich auf alle Muskeln zu konzentrieren, die für den Kraftschluss verantwortlich sind.
Auf der Grundlage dieser Überlegungen haben wir ein Übungsprogramm zusammengestellt, das alle 3 Schlingen umfasst:
Arumugam et al. (2012 ) haben die Auswirkungen einer externen Beckenkompression untersucht. Sie fanden mäßige Hinweise darauf, dass Beckengürtel die Laxität des Iliosakralgelenks verringern, die lumbopelvine Kinematik verändern, die selektive Rekrutierung der stabilisierenden Muskulatur verändern und Schmerzen reduzieren können. Daher könnte ein Beckengurt ein nützliches Hilfsmittel für Patienten mit einer positiven aktiven geraden Beinhebung (ASLR) sein.
Chirurgische Behandlung
Die konservative Therapie zeigt zwar gute Ergebnisse und sollte immer die erste Behandlungslinie sein, aber sie führt nicht bei allen Patienten zu einer Verbesserung. Für diese Patienten reichen die weiteren medizinischen Behandlungsmöglichkeiten von Gelenkinjektionen über Radiofrequenz-Neurotomie bis hin zur Gelenkversteifung.
Simopoulos et al. (2015 ) untersuchten 14 verschiedene Studien, in denen die Wirksamkeit und Sicherheit verschiedener medizinischer Interventionen bei Iliosakralgelenkschmerzen bewertet wurden. Sie fanden Folgendes heraus:
- Stufe II bis III der Evidenz für gekühlte Radiofrequenz-Neurotomie
- Nachweise der Stufe III oder IV für konventionelle Radiofrequenz-Neurotomie, intraartikuläre Steroidinjektionen und periartikuläre Injektionen mit Steroiden oder Botulinumtoxin
Schmerz ist nicht einfach eine gewebebasierte Reiz-Reaktion. Eine Studie von Juch et al. (2017) bestätigt die Wirkung der Radiofrequenzdenervierung des Iliosakralgelenks zusätzlich zur Bewegungsrehabilitation. Beim primären Ergebnis (Schmerzintensität 3 Monate nach dem Eingriff) wurde kein klinisch bedeutsamer Unterschied durch die zusätzliche Radiofrequenzdenervierung festgestellt.
Der letzte Ausweg, wenn die konservative Behandlung und andere medizinische Optionen versagen, ist die minimalinvasive Gelenkversteifung. Capobianco et al. (2015) führten eine multizentrische Studie durch und fanden heraus, dassFrauen mit PPGP 12 Monate nach der Operation eine signifikante Verbesserung der Schmerzen, der Funktion und der Lebensqualität erfuhren.
Referenzen
Einen Kurs verfolgen
- Lerne überall, wann immer und in eigenem Tempo
- Interaktive Online-Kurse von einem preisgekrönten Team
- CEU/CPD-Akkreditierung in den Niederlanden, Belgien, den USA und dem Vereinigten Königreich
Endlich! Wie Sie die Behandlung von Wirbelsäulenerkrankungen in nur 40 Stunden meistern, ohne Jahre Ihres Lebens und Tausende von Euros zu verschwenden - garantiert!


Was Kunden über diesen Kurs zu sagen haben
- Shachaf Alexander19/07/24Orthopädische Physiotherapie der Wirbelsäule Orthopädische Physiotherapie der Wirbelsäule
Interessanter Kurs mit vielen nützlichen Daten und praktischen Hilfsmitteln.
Ich kann es nur empfehlen.Verena Fric25/11/22Orthopädische Physiotherapie der Wirbelsäule GROSSARTIGER KURS ÜBER DIE WIRBEL
toller Kurs, bester Überblick über die verschiedenen Syndrome der Wirbelsäule, sehr hilfreich und relevant für die Arbeit mit Patienten - Peter Walsh01/09/22Orthopädische Physiotherapie der Wirbelsäule 5 SterneChristoph21/12/21Orthopädische Physiotherapie der Wirbelsäule Ein wirklich gut gemachter Kurs, der moderne Lehrmethoden verwendet. Kompliment! Manchmal sind Sie für mich zu sehr ins Detail gegangen, anstatt auf wichtigere Kapitel der Wirbelsäulenbehandlung einzugehen, wie z.B. Techniken zur Behandlung von Muskeln und Faszien.
- John09/10/21Orthopädische Physiotherapie der Wirbelsäule AUSGEZEICHNETER KURS SEHR EMPFEHLENSWERT
Als frisch diplomierter Physiotherapeut empfehle ich diesen Kurs sehr, um zu wissen, dass man mit seinen Patienten auf dem richtigen Weg ist. Die präsentierten Informationen sind sehr klar und einfach zu folgen, ebenso wie die großartigen Videos im Stil der Physiotherapie. So macht das Lernen wirklich Spaß, danke Jungs für all eure harte Arbeit. Wohlverdient.Alexander Bender06/09/21Orthopädische Physiotherapie der Wirbelsäule Während der Corona-Krise habe ich viele Online-Kurse und Webinare gebucht, aber keiner war so unterhaltsam und gut durchdacht wie die Kurse von PhysioTutors.
Alle Einheiten sind gut zusammengefasst, sinnvoll gegliedert und leicht zu verstehen.
Ich freue mich schon auf die anderen Kurse.
Viele Grüße aus Deutschland. - GHADEER05/01/21Orthopädische Physiotherapie der Wirbelsäule SEHR INFORMATIV UND AKTUALISIERT
Für jeden, der sich bei der Behandlung von Wirbelsäulenfällen verirrt hat, ist dieser Kurs sehr hilfreich.MICHAEL PROESMANS20/12/20Orthopädische Physiotherapie der Wirbelsäule HÖCHST METHODISCH, MIT VIELEN WISSENSCHAFTLICHEN VERWEISEN
Klarer, strukturierter und gut recherchierter Kurs über die häufigsten Pathologien des Wirbelsäulenkomplexes.
Zahlreiche informative Module mit detaillierten Videoanalysen.
Wenn Sie einen Studiengang suchen, den Sie in Ihrer Freizeit absolvieren können und der genügend Tiefe und wissenschaftlichen Hintergrund bietet, dann haben Sie hier ein sehr gutes Angebot gefunden.
Ein tolles Preis-Leistungs-Verhältnis, ein toller Kurs. - BENOIT08/05/20Orthopädische Physiotherapie der Wirbelsäule Nachdem ich den Orthopädiekurs für die unteren und oberen Gliedmaßen abgeschlossen hatte, freute ich mich darauf, mit diesem wirbelsäulenspezifischen Kurs zu beginnen.
Ein wirklich guter Überblick über alle Pathologien der Wirbelsäule, von der Epidemiologie bis hin zu Diagnose und Behandlung, der mich zuversichtlicher für die Behandlung meiner zukünftigen Patienten gemacht hat.
EIN WEITERER GROSSARTIGER KURS!
Die Kurse sind sehr ausführlich mit vielen Informationen und Videos.
Für mich sind diese 2 Kurse ein absolutes Muss, um das Wissen über die häufigsten Pathologien in der Physiotherapie zu erlernen und zu aktualisieren.Nicolas Cardon27/04/20Orthopädische Physiotherapie der Wirbelsäule Dies ist ein sehr interessanter Kurs!
Wir können viele Informationen über die wichtigsten Pathologien und ihre Differentialdiagnosen sowie über objektive und subjektive Untersuchungen finden. Die Videos sind klar und gut gestaltet.
Es ist ein sehr guter Kurs für diejenigen, die ihr Curriculum für Orthopädische Manuelle Therapie vervollständigen möchten.
Ein französischer Physio







