Thoracic Outlet Syndrome | Diagnose og behandling for fysioterapeuter
Thoracic Outlet Syndrome | Diagnose og behandling for fysioterapeuter
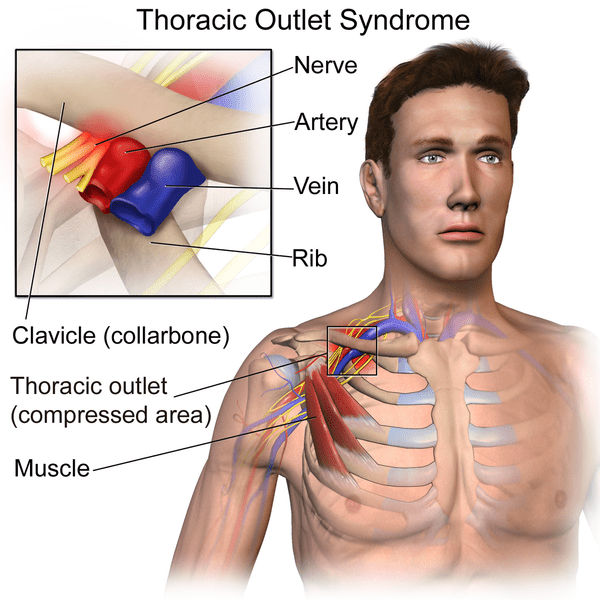
Begrepet "Thoracic outlet syndrome" (TOS) ble opprinnelig laget av Peet i 1956 og har dukket opp som et av de mest kontroversielle temaene innen muskel- og skjelettmedisin og rehabilitering (Hooper et al. (2010) . Thoracic outlet syndrome er definert som kompresjon av nerver eller blodårer nær bunnen av nakken. Spesielt kan kompresjonen av plexus brachial neural plexus, subclavia arterie, subclavia vene eller en hvilken som helst kombinasjon av disse karene forekomme ( Levine et al. 2018 ). Smerten og ubehaget ved TOS tilskrives generelt kompresjonen av subclaviavenen, subclaviaarterien og den nedre stammen av plexus brachialis når de passerer gjennom thoraxutløpet ( Watson et al. 2009 ).
Følgende video vil gi deg en oversikt over de forskjellige formene for TOS samt patofysiologien bak:
Mens skillet mellom tnTOS og sTOS var vanlig tidligere, har Illig et al. (2016) av Society for Vascular Surgery publiserte rapporteringsstandarder for TOS og nevner at begrepene "sann, omstridt eller uspesifikk nTOS" bør unngås da forskjellen mellom "sann" og "omstridt/uspesifikk" TOS kun er basert på objektive symptomer observert ved abnormiteter i nerveledning eller håndmuskelatrofi. Videre bør begrepet vaskulær TOS unngås, så vel som dette begrepet gir utilstrekkelige detaljer for å karakterisere pasienter med enten venøs TOS (vTOS) eller arteriell TOS (aTOS).
Epidemiologi
Thoracic Outlet Syndrome er vanligvis diagnostisert i tidlig voksen alder (alder 20-40) og er mer utbredt hos de med skulderen bøyd mesteparten av arbeidsdagen, har gjentatte traumer i skulderleddet, og de som viser unormal holdning, inkludert stillinger kreves for å spille bueinstrumenter (Levine et al. 2018 ).
Den vanligste årsaken til TOS antas å være whiplash-bevegelser som kan resultere i ustabilitet ved atlantoaksialleddet, noe som fører til at den omkringliggende muskulaturen (som sternocleidomastoid og scalenes) forkortes, for å kompensere for slappheten i leddet.
Forekomsten av TOS er rapportert å være omtrent 8 % av befolkningen og kvinne-til-mann-forholdet er estimert mellom 2:1 til 4:1, mens Urschel et al. (2008) rapporterer at vaskulær TOS er mer lik mellom ikke-atletiske menn og kvinner, men funnet å være enda større hos konkurrerende atletiske menn vs kvinner ( Melby et al. 2008 ). 98 % av alle pasienter med TOS faller inn i kategorien nevrogen TOS (nTOS), og bare 2 % har vaskulær TOS. Mens nevrologiske symptomer vises mer fremtredende, kan de fleste av disse ikke evalueres objektivt ved nerveledningsavvik eller atrofi og vil dermed falle innenfor den tidligere kalte "symptomatiske eller omstridte" TOS-klassifiseringen ( Davidovic et al. 2003 ).
Følg et kurs
- Lær fra hvor som helst, når som helst og i ditt eget tempo
- Interaktive nettkurs fra et prisvinnende team
- CEU/CPD-akkreditering i Nederland, Belgia, USA og Storbritannia
Klinisk bilde og undersøkelse
Det er viktig at klinikeren nøye vurderer og i det minste forsøker å klinisk differensiere, der det er mulig, nøyaktig hvilken komponent av det nevrovaskulære komplekset som påvirkes og nøyaktig hvor det blir komprimert. Dette vil diktere ikke bare hvilke ytterligere undersøkelser som kreves, men kan også påvirke hva som er den mest hensiktsmessige behandlingsstrategien. I virkeligheten er dette ofte lettere sagt enn gjort ( Watson et al. 2009 ). Dessverre er det ingen test eller undersøkelse som konsekvent kan bevise diagnosen TOS.
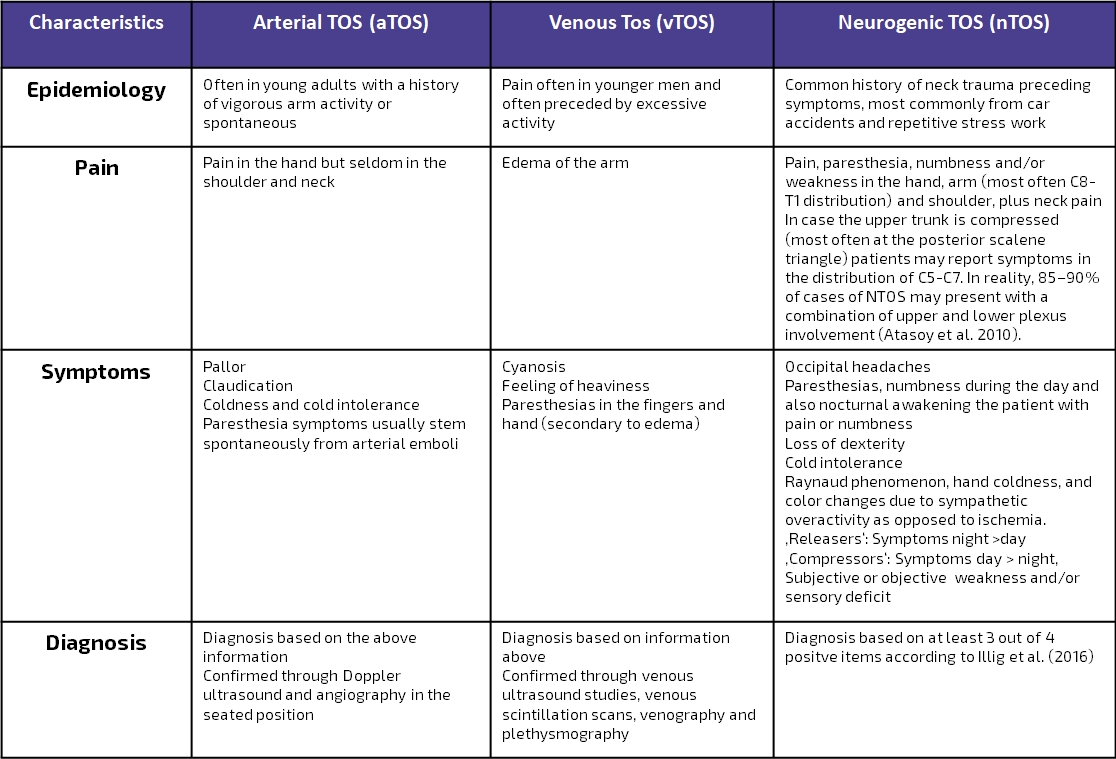
Følgende tabell er en moderne tilpasning av Hooper et al. (2010) og presenterer en oversikt over presentasjonen av venøs, arteriell og nevrologisk TOS:
På grunn av forvirringen rundt en klar definisjon av nTOS, har Illig et al. (2016) av Society for Vascular Surgery publiserte rapporteringsstandarder for TOS med hovedmålet å gi en klar og konsistent forståelse og definisjon av hva som utgjør en diagnose av nTOS. Se videoen nedenfor for å lære mer om konsensuskriteriene:
Undersøkelse
I det følgende vil vi forklare hvordan du bruker fysisk undersøkelse for å bekrefte eller avvise de 3 kriteriene du kan ha funnet under pasienthistorietaking etter forslagene fra Illig et al. (2016) . Det fjerde kriteriet – en prøveinjeksjon – er utenfor rammen og ikke gjennomførbart for en fysioterapeut. Diagnosen nTOS bekreftes hvis alle de tre gjenværende elementene er positive:
1) Lokale funn kan bekreftes ved ømhet ved palpasjon av scalene triangel og pectoralis minor insersjon.
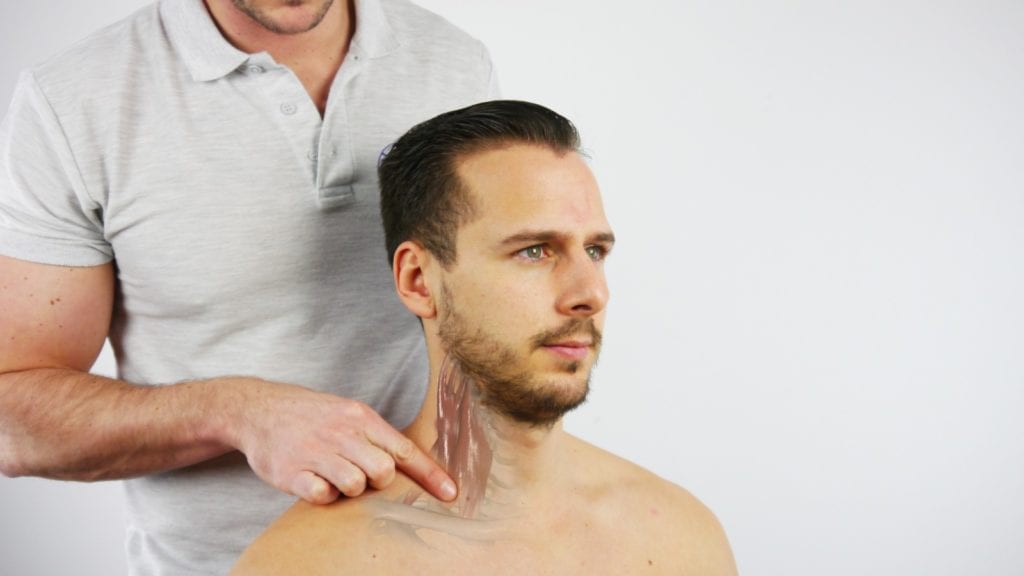
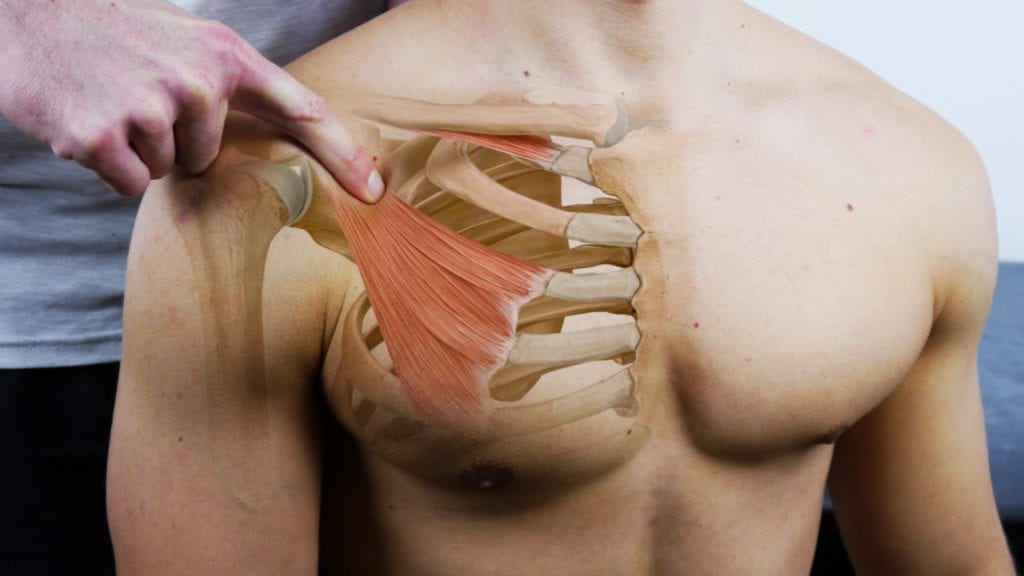
2) Positive perifere funn
Spenningstesting i øvre lemmer er følsom for irritasjon av nevrale vev, inkludert cervikale røtter, plexus brachialis og perifere nerver, så vel som for pasienter med armsmertesyndrom. Det har blitt tatt til orde for diagnosen nevrogen TOS med rapportert høy sensitivitet. Testen ser ut til å være utmerket for screening for sensibilisering av nevrale vev i cervicalcolumna, brachial plexus og øvre lemmer, men er ikke spesifikk for ett område. Testen anbefales som en del av undersøkelsen og for dens nytte i behandling som inkluderer neural mobilisering ( Hooper et al. 2010 ).
Det er flere provokasjonstester for TOS som er designet for å understreke ett av de 3 mulige intervallene for innfanging. Disse er:
- Roos / Elevated Arm Stress Test (alle 3 intervaller)
- Cyriax Release Test (alle 3 intervaller)
- Adson Test (Posterior Scaleene Triangle)
- Eden Test (Costoclavicular Space
- Wrights test i 180° (Costoclavicular Space)
- Wrights test i 90° (Retropectoralis minor space)
3) Fravær av andre sannsynlige diagnoser
Den fysiske undersøkelsen av TOS er ofte lang og komplisert ettersom klinikeren må undersøke hele overekstremiteten og cervikal ryggraden. Ikke bare er det nødvendig med en nevrologisk undersøkelse, men det må også utføres hyppige perifere nervetester. Hos et betydelig antall pasienter som opprinnelig ble diagnostisert med TOS, er enten radikulopati eller nevropati den endelige diagnosen. Hos mer enn 60 % av pasientene som ble henvist til karkirurger for en TOS-operasjon, ble det etablert en alternativ diagnose ( McGillicuddy et al. 2004 ). Så diagnosen TOS bør kun vurderes etter utelukkelse av cervikalt radikulært syndrom og perifer nevropati. Hvis du er usikker på hvordan du skal diagnostisere cervikalt radikulært syndrom og hvordan du skiller det fra perifer nerveinnfangning, vil vi henvise deg til kapittelet om cervikalt radikulært syndrom.
Det er mange årsaker til lignende smertesymptomer, inkludert revner i rotatorcuff, subakromial bursitt, adhesiv kapsulitt (såkalt frossen skulder), glenohumeral impingement-syndrom og lateral epikondylitt (tennisalbue). Ingen av disse vil imidlertid manifestere nevrologiske abnormiteter. Dermed vil en nevrologisk evaluering begrense denne diagnosen til radikulopati, nevropati eller TOS ( McGillicuddy et al. 2004 ). I den følgende videoen vil vi forklare hvilke egenskaper som skiller TOS fra lignende diagnoser som cervikalt radikulært syndrom av C6-8 og median eller ulnar nevropati:
MASSIVT FORBEDRE KUNNSKAPET DIN OM KORSMERTER GRATIS

Følg et kurs
- Lær fra hvor som helst, når som helst og i ditt eget tempo
- Interaktive nettkurs fra et prisvinnende team
- CEU/CPD-akkreditering i Nederland, Belgia, USA og Storbritannia
Behandling
Hvis en person er diagnostisert med arteriell eller venøs TOS, er kirurgi vanligvis det eneste alternativet på grunn av alvorlighetsgraden av skaden ( Aligne et al. 1992 ). En systematisk oversikt og metaanalyse av Peek et al. (2017) viste at kirurgisk behandling av TOS ser ut til å være fordelaktig hos de fleste pasienter og er relativt trygg.
Den største utfordringen er fortsatt diagnosen TOS, spesielt nevrogen TOS. Dette er en av grunnene til at trening derfor bør være det første alternativet for å behandle ekte nevrogen og symptomatisk TOS. Lo et al. (2011) gjennomførte en systematisk gjennomgang av effektiviteten av fysisk behandling for TOS. Selv om det ikke er noen sikre bevis i form av kontrollerte studier, viser de fleste av de gjennomgåtte artiklene at konservativ behandling er i stand til å redusere smerte ved TOS. Forfatterne anbefaler også at behandlingen bør opprettholdes i minst 6 måneder for å sikre tilstrekkelig effekt.
Behandlingen bør fokuseres på de positive funnene under undersøkelsen. Et vanlig trekk som vises av personer med TOS er en bøyd hodestilling, deprimert og forskjøvet skulder foran, og forlenget skulderblad ( Laulan et al. 2011 ). Denne unormale skulderstillingen, kombinert med 90° abduksjon eller fleksjon (som ofte observeres hos de hvis yrker krever rekkevidde, spesielt over hodet, og gjentatt belastning), kan føre til en reduksjon i det costoklavikulære rommet, økt friksjon av den nevrovaskulære bunten i subpectoral bunt, og en forkortelse av sternocleidomastoid. Motstandsøvelser kan utføres med enten motstandsbånd eller manualer, og med mål om å oppnå muskulær utholdenhet (dvs. lav vekt og et høyt antall repetisjoner). Men styrkeøvelser alene vil ikke endre patofysiologien til TOS; en kombinasjon av styrking, strekk og posturale justeringer må alle inkluderes for at forbedringer skal observeres. Watson et al. (2010) .
Den forkortede sternocleidomastoid kan føre til at scalenes og pectoralis muskelgruppene forkortes, noe som fører til feil hode- og nakkejustering og postural dysfunksjon ( Vanti et al. 2007 ). Følgende strekkøvelser kan utføres for å dekomprimere thoraxutløpet i den bakre skalatrekanten, costoclavicular space og subcoracoid tunnel:
Siden medvirkende faktorer til TOS er multifaktorielle, er det å ta opp alle behandlingsalternativer utenfor omfanget av denne wikien. Hvis du liker dette innlegget og du vil lære hvordan du behandler TOS i detalj, sjekk ut vårt Ortopedisk Fysioterapi av ryggraden .
Referanser
Følg et kurs
- Lær fra hvor som helst, når som helst og i ditt eget tempo
- Interaktive nettkurs fra et prisvinnende team
- CEU/CPD-akkreditering i Nederland, Belgia, USA og Storbritannia
Endelig! Hvordan mestre behandling av ryggradslidelser på bare 40 timer uten å bruke år av livet ditt og tusenvis av euro - garantert!


Hva kundene har å si om dette kurset
- Ybe Boesveld17/06/25Erg informatieve cursus Vorig jaar opleiding manueel afgerond en deze cursus sluit goed aan op het niveau hiervan. veel artikelen weer op kunnen halen. Zeker aan te bevelen!Martijn17/06/25Duidelijke cursus Mooie, leuke en duidelijke cursus. Enige nadeel vond ik soms de vertaling van engels naar nederlands. Voor de rest was dit een hele fijne cursus om online te doen!
- Luis Humberto dos Santos Soares16/04/25Orthopedic Physiotherapy of the Spine "Clear and practical explanations — my knowledge has been seriously upgraded! Helped me pass my course with confidence."Michel Veerman16/04/25Top Super cursus. Alles mooi op een rijtje gezet over de wervelkolom.
- Orkun Buyukyilmaz06/04/25Take every course on physiotutors! This knowledge will make you a more relaxed physio. Because you know more!Ruud31/03/25orthopedische fysiotherapie van de wervelkolom top cursus, goed om alles weer even op te frissen.
- Robin28/03/25Top Cursus Perfecte cursus om je kennis op te frissen. Informatie is Straight to the point, aangevuld met handige video's.Emre Keskin02/01/25Very good cursus! Thanks to this course, I am more confident to examine and treat patients with spine-related complaints. It was a good refresher for me.
- Bas31/12/24Leerzame cursus Een hele fijne en leerzame cursus waarbij mijn kennis is uitgebreid door de behandelde stof. Zeer tevreden en aan te raden aan andere collega's
 Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.
Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.  Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Goed om het geheugen nogmaals op te frissen. Aanrader voor iedereen die werkt met patiënten met wervelkolom gerelateerde klachten!Jaime van der Lugt27/12/24Orthopedics Physiotherapy of the Spine Well organised and clear set-up course to refresh and to learn new things around the spine. Would definitely recommend it!- Erik Plandsoen26/12/24Cursus: 'The spine' Fijne opfrissingscursus en met momenten zeker ook vernieuwend. Voor mij als fysiotherapeut soms het gevoel dat de mobilisatietechnieken vooral Manueel therapie gericht waren, maar daarom niet minder leerzaam!Rud Raymakers24/12/24Course the Spine Fijne cursus! Overzichtelijk en leerzaam en goed recap na MT opleiding!
- Salih Kuzal23/12/24Cursus The Spine De cursus was zeer behulpzaam voor mijn vaardigheden en handelingen om mijn patienten effectiever te behandelen.
Ik vond het ook heel leuk en leerzaam om het uit te voeren.Steffie van der Niet22/12/24Orthopedic Physiotherapy of the spine Ook voor ervaren therapeuten een leerzame Online course, waarbij soms wat heilige huisjes van fysiotherapie uit de "oude" tijd omver geschopt worden. - Stefan Verbruggen17/12/24Cursus Goed opgezette cursus met een quiz aan het eind van elke onderdeel.
Heel overzichtelijk en leerzaam.Jordy17/12/24Valuable and well-organized I am very satisfied with this course. The setup was clear and well-structured, making the material easy to follow. The videos were helpful and of good quality, with clear explanations that really helped in understanding the content better. The combination of theory and practical examples ensured that the information is directly applicable. All in all, it is a valuable and well-organized course that I would definitely recommend to others! - Todd A. Baker15/12/24Thorough and comprehensive course Well executed and organized course.Roland Zwiggelaar08/12/24Nice learning course I found this course very good because it updates my total knowledge of the spine.Also it shows you the info with the latest articles there are for now.