Zervikales radikuläres Syndrom: Operieren oder aufklären?

Einführung
Zervikales radikuläres Syndrom ist ein Oberbegriff für zervikale radikuläre Schmerzen und zervikale Radikulopathie. Bei letzterem handelt es sich um einen Zustand, der in erster Linie durch einen zervikalen Bandscheibenvorfall verursacht wird und sensorische und motorische Defizite mit sich bringt. Zervikale radikuläre Schmerzen äußern sich als ausstrahlende Schmerzen entlang des Arms, die oft so schwer sind, dass sie das tägliche Leben beeinträchtigen. Während sich die Symptome häufig innerhalb von sechs Monaten bessern, wird ein chirurgischer Eingriff, in der Regel eine anteriore Diskektomie, in Betracht gezogen, wenn konservative Maßnahmen versagen. Trotz der gemeldeten Erfolgsraten von 80-95 % auf der Grundlage der funktionellen und schmerzhaften Ergebnisse sind nur zwei Drittel der Patienten mit der allgemeinen Linderung ihrer Beschwerden zufrieden. Dies unterstreicht den anhaltenden Forschungsbedarf zur Optimierung von Behandlungsstrategien. Diese CASINO-Studie wurde initiiert, um den Mangel an Wissen über die langfristigen Unterschiede in den Ergebnissen zwischen chirurgischer und konservativer Behandlung von Patienten mit zervikalem radikulärem Syndrom aufgrund eines Bandscheibenvorfalls zu beheben.
Methoden
Diese prospektive Kohortenstudie wurde in den Niederlanden in den Jahren 2012 bis 2021 durchgeführt. Teilnahmeberechtigt waren Erwachsene zwischen 18 und 75 Jahren, die an einem Zervikalen radikulären Syndrom litten, definiert als beeinträchtigende Schmerzen oder Kribbeln seit mindestens zwei Monaten. Ein Neurologe oder Neurochirurg bestätigte die Diagnose, und eine MRT-Untersuchung bestätigte das Vorliegen eines Bandscheibenvorfalls mit Wurzelkompression.
Bei einer zervikalen Myelopathie (objektiviert durch MRT) oder einer Armparese, definiert als MRC < 4, wurden die Teilnehmer ausgeschlossen.
Nach der Konsultation mit dem Neurochirurgen wurde eine chirurgische und eine konservative Gruppe gebildet. Beide Optionen wurden mit dem Teilnehmer besprochen und gleichgewichtet, und im Einvernehmen mit ihm wurde entschieden, ob er sich für die Operation oder die konservative Behandlung entschied. Es fand keine Randomisierung statt.
Die Teilnehmer, die sich für den chirurgischen Eingriff entschieden, unterzogen sich einer standardmäßigen anterioren Diskektomie unter Vollnarkose, bei der das posteriore Längs Band geöffnet wurde, um die Nervenwurzel und die Dura zu dekomprimieren. Ein PEEK-Käfig wurde in den Zwischenwirbelraum eingesetzt. Im Anschluss an den Eingriff wurden die Teilnehmer für ein bis zwei Tage stationär aufgenommen, aber es fand keine Physiotherapie nach dem Eingriff statt.
Für die Gruppe der konservativen Behandlung war laut Protokoll der Neurologe oder der Allgemeinmediziner zuständig. Die Teilnehmer an dieser Gruppe wurden über den Zustand und die günstige Prognose der zervikalen Radikulopathie informiert. Sie wurden ermutigt, ihre täglichen Aktivitäten wieder aufzunehmen. Falls erforderlich, wurde ein schrittweises Vorgehen bei der Schmerzbehandlung mit Paracetamol, NSAR oder Tramadol vorgesehen. Ihnen wurde nicht routinemäßig Physiotherapie oder eine weiche Nackenmanschette verschrieben; es war jedoch erlaubt, diese Behandlungen einzuleiten, wenn der Patient dies für notwendig hielt. Sie erhielten ein Programm, das auf eine abgestufte Aktivierung abzielte. Die Teilnehmer dieser Gruppe wurden mit einem Sicherheitsnetz ausgestattet, d. h. bei progressiven neurologischen Defiziten oder unerträglichen Schmerzen wurden die Patienten an den Neurochirurgen überwiesen, um mögliche chirurgische Optionen zu erkunden.
Die primären Ergebnisse waren die VAS-Skala für Armschmerzen und der Nacken-Invaliditätsindex. Diese Messungen wurden zu Studienbeginn sowie 6, 12, 26, 38, 52 und 104 Wochen nach Studienbeginn durchgeführt. Der Index der Beeinträchtigung des Nackens wurde in eine 100-Punkte-Skala umgewandelt, wobei höhere Punktzahlen für schlechtere Ergebnisse stehen. Der minimale klinisch bedeutsame Unterschied (MCID) wurde als 30 %ige Verringerung der VAS-Armschmerzen und 20 Punkte auf dem 100-Punkte-Index für Nackenschmerzen festgelegt.
Zu den sekundären Ergebnissen gehörten die VAS-Skala für Nackenschmerzen und die EuroQol-VAS (EQ-VAS), die die allgemeine Gesundheit von 0 (schlimmste vorstellbare Gesundheit) bis 100 (beste vorstellbare Gesundheit) bewertet.
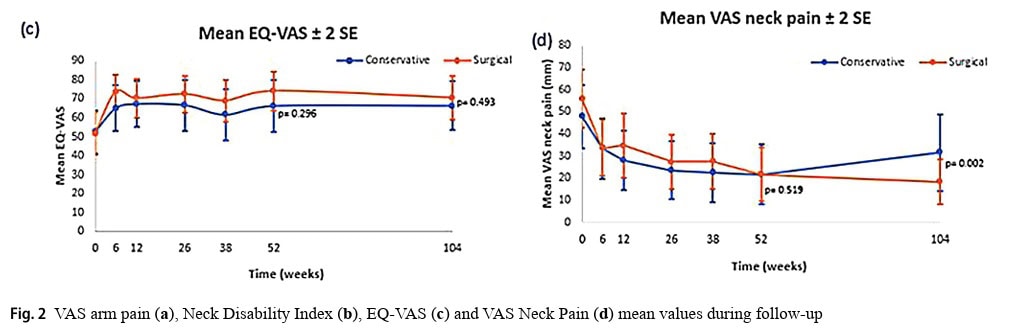
Die Daten der Teilnehmer wurden dichotomisiert, um die Verteilung erfolgreicher und nicht erfolgreicher Ergebnisse zu ermitteln. Die folgenden Grenzwerte wurden als gutes Ergebnis gewertet:
- VAS Armschmerzen ≤ 25
- Nacken Beeinträchtigt Index ≤ 24
- VAS Nackenschmerzen ≤ 35
- EQ-VAS ≥ 69
Ergebnisse
Insgesamt wurden 141 Teilnehmer in die Studie aufgenommen, von denen 53 konservativ behandelt wurden und 88 sich für eine chirurgische anteriore Dekompression entschieden.
Die Teilnehmer der konservativen Gruppe waren im Durchschnitt 54,6 Jahre alt, während die Teilnehmer der chirurgischen Gruppe 49 Jahre alt waren. Dieser Altersunterschied war statistisch signifikant. In der konservativen Gruppe waren 58 % männlich, in der chirurgischen Gruppe dagegen nur 40 %. Dieser geschlechtsspezifische Unterschied war jedoch statistisch nicht signifikant. Der mittlere Body-Mass-Index (BMI) betrug in der konservativen Gruppe 27,7 kg/m2 im Vergleich zu 25,8 kg/m2 in der Gruppe der Operierten, was zu einem signifikanten Unterschied bei Studienbeginn führte. Die mittlere VAS-Armschmerzen in der konservativen Gruppe lag bei 49,9/100 im Vergleich zu 60,9/100 in der konservativen Gruppe, was ebenfalls zu einem signifikanten Unterschied zwischen den Gruppen bei Studienbeginn führte.
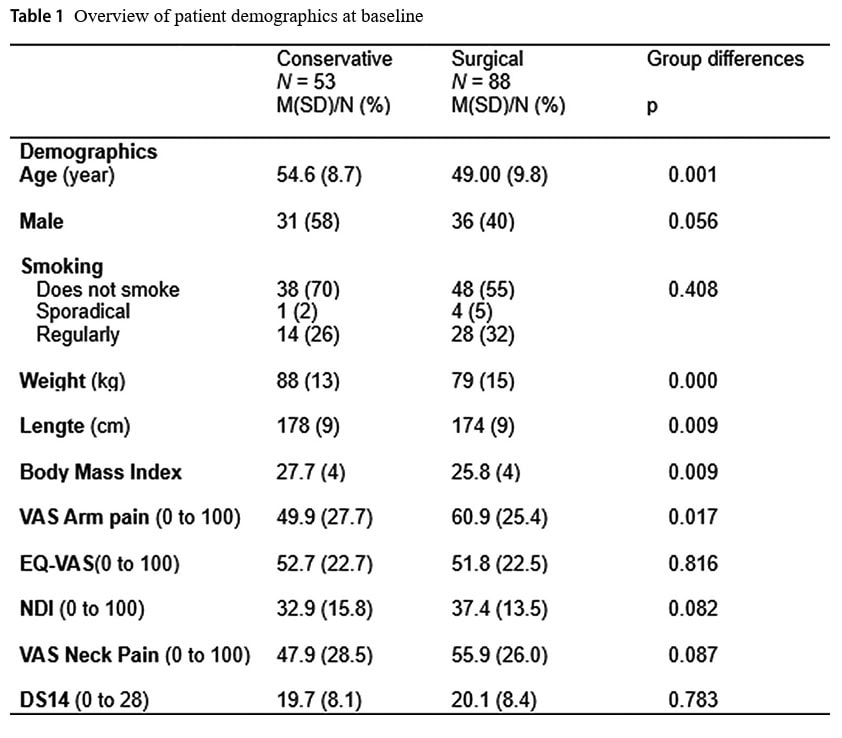
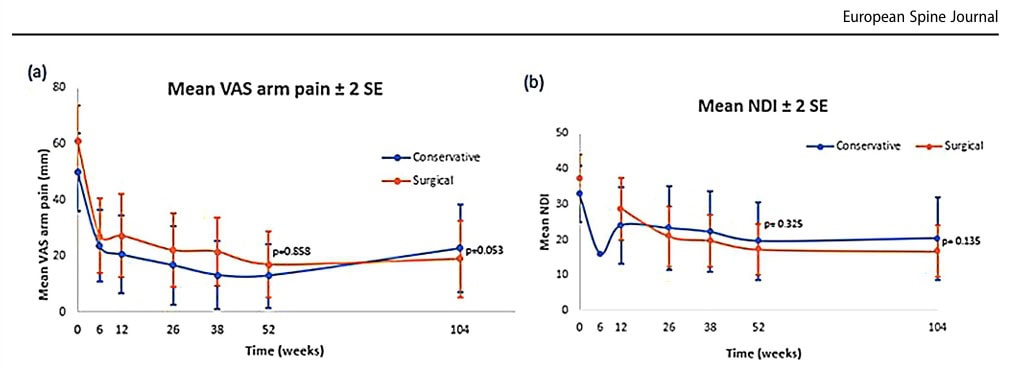
Im ersten Jahr verringerten sich die VAS-Armschmerzen in der konservativen Gruppe im Durchschnitt um 36,9 mm, während sie in der chirurgischen Gruppe um 43,9 mm abnahmen. Dies führte zu keinem signifikanten Unterschied zwischen den Gruppen (p = 0,858).
Der Index der Beeinträchtigung des Nackens nach einem Jahr verringerte sich in der konservativen Gruppe um durchschnittlich 13,3 Punkte und in der chirurgischen Gruppe um 20,1 Punkte, was zu keinem signifikanten Unterschied führte (p=0,329).
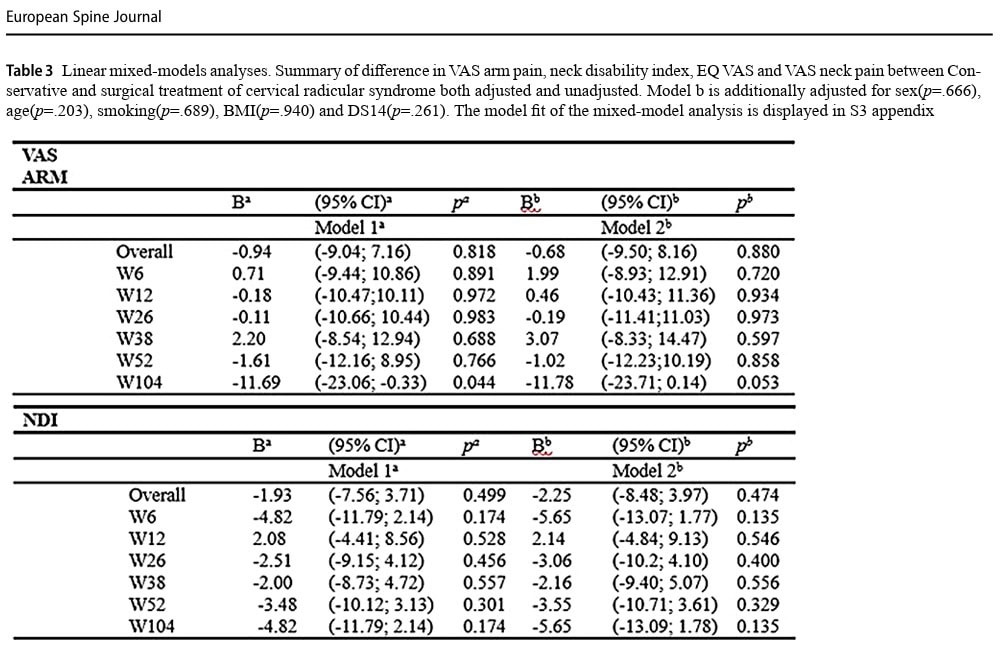
Beim Vergleich der Daten nach 2 Jahren (104 Wochen) verringerten sich die VAS-Armschmerzen in der konservativen Gruppe um 27,1 mm und in der chirurgischen Gruppe um 41,9 mm. Dies führte zu keinem signifikanten Unterschied zwischen den Gruppen (p=0,053), obwohl die Autoren dies fälschlicherweise als einen klinisch relevanten Unterschied innerhalb der Gruppe bezeichneten. innerhalb-Gruppenunterschied bezeichneten, da die Reduktion die vorgegebene erfolgreiche Abnahme von 30 % überstieg.
Der Index der BEEINTRÄCHTIGT des Nackens nach 2 Jahren zeigte eine mittlere Verringerung um 12,5 Punkte in der konservativen Gruppe und um 20,6 Punkte in der chirurgischen Gruppe. Dies war statistisch nicht signifikant (p=0,135).
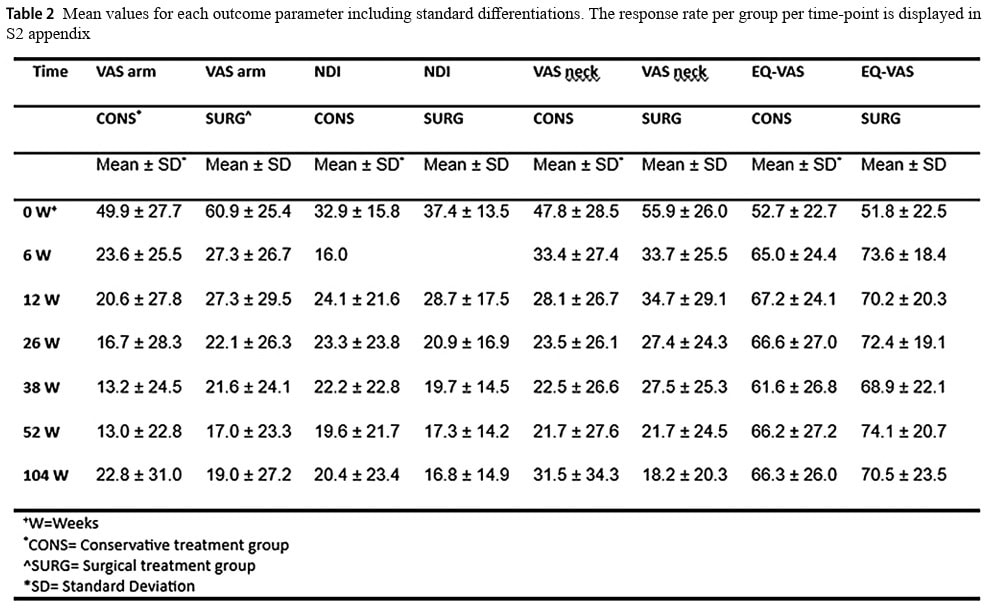
Bei der Dichotomisierung der VAS-Armschmerzen berichteten 87 % der Teilnehmer in der konservativen Gruppe und 70 % in der chirurgischen Gruppe über ein gutes Ergebnis. Nach 2 Jahren waren es in der konservativen und der chirurgischen Gruppe 70 % bzw. 74 %.
Die Dichotomisierung des Ergebnisses des BEEINTRÄCHTIGT NACKEN Index nach 1 Jahr ergab, dass 76 % der konservativen Gruppe und 74 % der chirurgischen Gruppe ein gutes Ergebnis hatten. Nach 2 Jahren waren es 71 % in der konservativen und 80 % in der chirurgischen Gruppe.
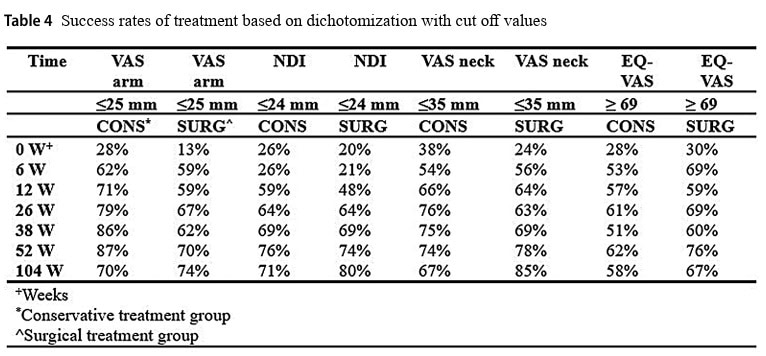
Die Analyse der sekundären Ergebnisse ergab keine signifikanten Unterschiede (p=0,493) zwischen den Gruppen nach 1 oder 2 Jahren für die EQ-VAS, obwohl sich beide Gruppen im Laufe der Jahre verbesserten. Die VAS für Nackenschmerzen nahm im Laufe der Zeit gleichmäßig ab, doch nach 2 Jahren wurde ein signifikanter Unterschied zugunsten der chirurgischen Gruppe festgestellt (p=0,002).
Fragen und Gedanken
Das Wichtigste zuerst. Was mir auffiel, war die inkonsistente Verwendung der Terminologie. In der Arbeit sowie im Protokoll verwenden die Autoren die Begriffe "zervikale Radikulopathie" und "zervikales radikuläres Syndrom" synonym. Obwohl diese Begriffe ähnlich aussehen, sind sie keine Synonyme, obwohl sie sich in der Literatur häufig überschneiden und uneinheitlich verwendet werden. Zervikales radikuläres Syndrom ist ein Oberbegriff, unter den zervikale radikuläre Schmerzen und zervikale Radikulopathie fallen. Während der radikuläre Zervikalschmerz auf einen schmerzhaften Zustand hinweist, der durch eine Kompression oder Reizung einer NERVENWURZEL verursacht wird, bezieht sich die zervikale Radikulopathie auf einen Verlust der Nervenfunktion. Dieser Verlust kann motorischen oder sensorischen Ursprungs sein, kann aber auch zu einem Verlust von Reflexen führen. Eine Kombination aus Schmerzen und Funktionsverlust der Nerven kann als schmerzhafte Radikulopathie bezeichnet werden.
Da dies nun klar ist, ist es wichtig zu wissen, welche Patientenpopulation in dieser Veröffentlichung untersucht wird. Der Titel weist auf eine zervikale Radikulopathie hin, was bedeutet, dass der Zustand durch einen Verlust der Nervenfunktion gekennzeichnet ist. In der Zusammenfassung heißt es Zervikales radikuläres Syndrom. In den Zulassungskriterien heißt es "beeinträchtigende Symptome ODER Kribbeln" angegeben. Sie ist zu weit gefasst, um eindeutig zu sein. Jemand mit quälenden Schmerzen durch zervikale radikuläre Schmerzen kann beeinträchtigte Symptome haben. Ebenso kann eine Person, die aufgrund einer zervikalen Radikulopathie einen motorischen Funktionsverlust erleidet, von beeinträchtigenden Symptomen betroffen sein. Darüber hinaus wurden keine Einzelheiten über die Diagnose mitgeteilt, so dass es schwer ist, die genaue Patientenpopulation zu bestimmen, die einbezogen wurde. Im gesamten Text liegt der Schwerpunkt auf Schmerzen und nicht auf dem Verlust der neurologischen Funktion, wobei davon ausgegangen wird, dass zervikale radikuläre Schmerzen in den Anwendungsbereich fallen. Dies bleibt jedoch eine Vermutung. Die mangelnde Klarheit bei der Definition der Studienpopulation schränkt die Interpretierbarkeit der Ergebnisse und die Anwendbarkeit auf bestimmte klinische Untergruppen ein. Die korrekte Terminologie ist von entscheidender Bedeutung!
Die Methodik wurde von einer RCT zu einem beobachtenden Kohortendesign geändert. Ich kann durchaus nachvollziehen, warum die Autoren die RCT in eine Kohortenstudie umgewandelt haben, zumal sie Probleme mit der Rekrutierung von Teilnehmern hatten. Die Studie lief über neun Jahre, eine lange Zeit, in der sich die Medizin ständig weiterentwickelt und erneuert. Das Festhalten an dem ursprünglichen Plan, eine RCT durchzuführen, hätte zu einer Verschwendung von Ressourcen und zur Rekrutierung einer kleinen Stichprobe geführt, deren Verfahren bei der endgültigen Einreichung der Publikation möglicherweise veraltet sind, was letztlich nicht zur Evidenz beiträgt. Eine Beobachtungsstudie ist jedoch suboptimal, da sie anfällig für Verzerrungen ist. Es wurde nicht ausdrücklich erwähnt, wo die Teilnehmer rekrutiert wurden, aber ich gehe davon aus, dass es sich um ein Krankenhaus der tertiären Versorgung handelte, da der Neurologe und der Neurochirurg eine Diagnose stellen konnten und der Neurochirurg zusammen mit dem Patienten an der Entscheidung über die Behandlung beteiligt war. Da diese Personen bereits einen Neurochirurgen aufsuchten, besteht die Möglichkeit, dass diese Personen bereits eine weiterführende Behandlung in Anspruch nahmen, was bedeutet, dass sie eine Vorliebe für Operationen hatten. In der Tat entschieden sich von den 141 in Frage kommenden Kandidaten fast zwei Drittel für eine chirurgische Behandlung. Dies könnte bedeuten, dass die Studie durch Selektions- und Behandlungsverzerrungen beeinflusst wurde. Die klinische Äquipoise bleibt also bestehen, was eine künftige RCT rechtfertigen würde. Da die Spaghetti-Plots auf eine erhebliche Heterogenität hinweisen, selbst innerhalb der Gruppen, wären Subgruppenanalysen zur weiteren Verfeinerung der Responder und Non-Responder sinnvoll.
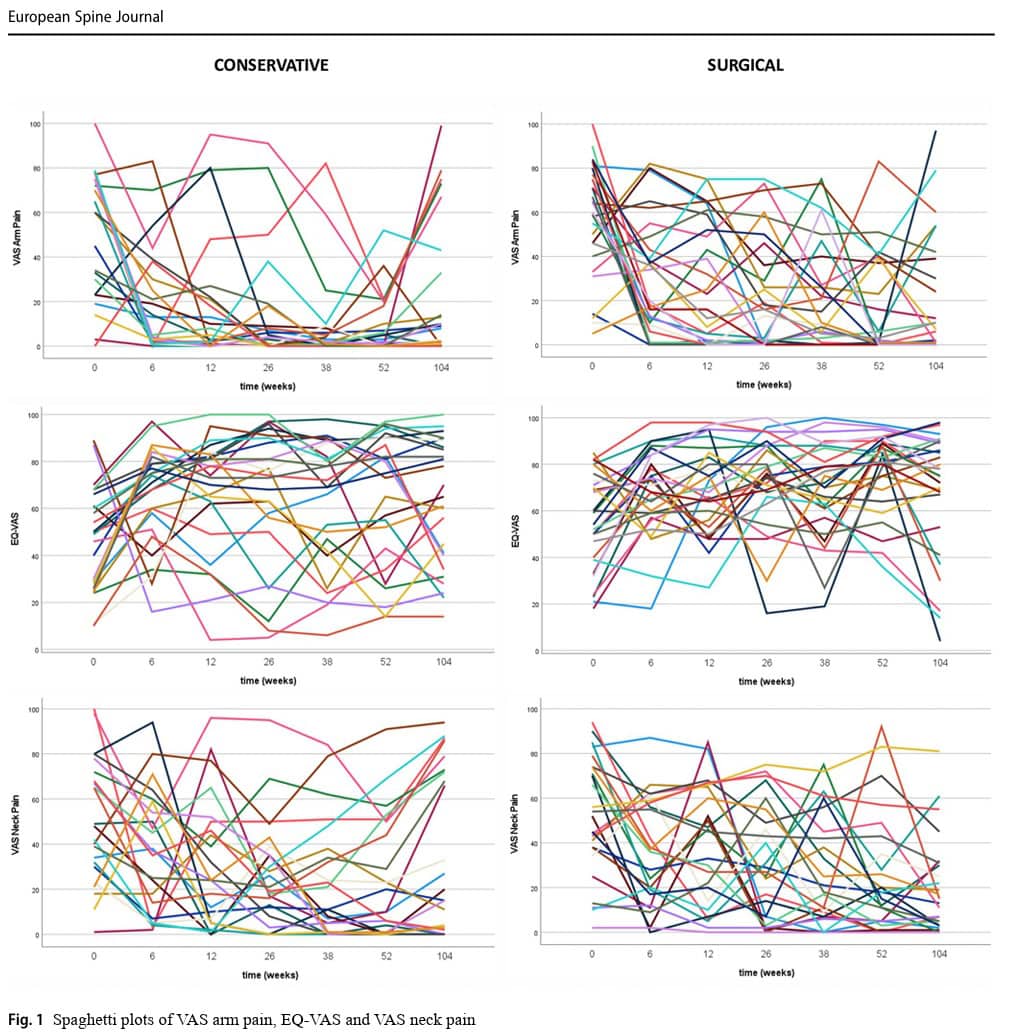
Bei der Untersuchung der einzelnen Daten aus den Spaghetti-Plots lässt sich eine große interindividuelle Variabilität der Ergebnisse feststellen. Dies bedeutet, dass die Studienpopulation eine erhebliche Heterogenität aufwies, was sich auch in den großen Standardabweichungen widerspiegelt. Bereits bei Studienbeginn unterschieden sich mehrere Faktoren, aber interessanterweise waren diese Unterschiede als Kovariaten in den Analysen nicht signifikant. Die Analysen ergaben keine signifikanten Störfaktoren für die Ausgangsunterschiede, d. h. obwohl die Gruppen zu Beginn der Studie nicht gleich waren, haben diese Unterschiede keinen Einfluss auf die Ergebnisse im Laufe der Zeit oder sagen diese voraus. Ein signifikanter Unterschied im BMI bedeutet zum Beispiel nicht, dass jemand mit einem niedrigeren BMI automatisch einen besseren Behandlungseffekt hat als jemand mit einem höheren BMI.
Die Autoren verwechseln Patientenzufriedenheit mit guten Ergebnissen. Vor der Analyse der Daten wurden mehrere Grenzwerte festgelegt, die auf ein gutes Ergebnis hinweisen. Im Text bezeichnen die Autoren das Erreichen eines der Cut-offs manchmal als signifikantes Ergebnis, was auf die Zufriedenheit der Patienten hindeutet. Tabelle 4 zeigt beispielsweise, dass nach 2 Jahren bei 70 % der konservativ behandelten Teilnehmer die VAS-Armschmerzen unter 25 mm/100 lagen. Die Autoren bezeichnen dies als ein erfolgreiches Ergebnis, was nachvollziehbar ist. Obwohl gute Ergebnisse und Patientenzufriedenheit miteinander verbunden sein können, bedeutet die Angabe eines bestimmten Grenzwertes nicht unbedingt, dass der Patient das Überschreiten dieses Grenzwertes als zufriedenstellendes Ergebnis ansieht. Ich kann mir vorstellen, dass jemand mit einer VAS für Armschmerzen unter 25 und einem hohen Nackenschmerz-Index nicht übermäßig zufrieden wäre, obwohl die Autoren den Patienten als jemanden bezeichnen, der ein erfolgreiches Ergebnis erzielt hat. Vielmehr sollten die Patienten in die Planung einer Studie einbezogen werden, um anzugeben, welche Ergebnisse auf einen Erfolg hindeuten und sie zufrieden stellen würden.
Rede mit mir über Nerds
Die Studie war ursprünglich als randomisierte kontrollierte Studie (RCT) geplant, wurde aber im Laufe der Studie in eine beobachtete kohorten studie umgewandelt. Die Autoren erklärten, dass diese Protokollabweichung notwendig war, da der Einschluss schwierig erschien. Zwölf Teilnehmer wurden in das RCT-Format eingeschlossen, bevor sie in das Format der Kohortenstudie wechselten. Die Protokollabweichung wurde in der Studie transparent erklärt.
Die Berechnung der vordefinierten Stichprobengröße erforderte die Einbeziehung von 100 Teilnehmern pro Gruppe unter der Annahme von Alpha = 0,05, einer Aussagekraft von 90 % und einer Verringerung der VAS-Armschmerzen um 15 mm als klinisch relevanter Effekt mit einer Standardabweichung von 30 im schlimmsten Fall und unter Berücksichtigung von 10 % Verlust bei der Verlaufskontrolle.
Hier sind drei Aspekte zu besprechen:
- Der Index der Beeinträchtigung des Nackens wurde im Studienprotokoll als sekundäres Ergebnis angegeben, in der endgültigen Publikation jedoch als primäres Ergebnis verwendet. Diese post-hoc-Änderung birgt das Risiko einer Verzerrung der Berichterstattung über die Ergebnisse und gibt Anlass zu Bedenken hinsichtlich einer selektiven Berichterstattung.
- Der MCID wurde auf eine 30-prozentige Verringerung der VAS-Armschmerzen festgelegt, aber für die Power-Analyse wurde eine Verringerung um 15 mm als klinisch relevant angesehen. Das ist Arbeiten mit zweierlei Maß.
- Obwohl 200 Teilnehmer erforderlich waren, wurde die Studie nach 141 Teilnehmern und damit neun Jahre nach Beginn der Rekrutierung abgebrochen. Die Autoren ignorierten daher ihre ursprüngliche Berechnung des Stichprobenumfangs, und es wurden weniger Teilnehmer als ursprünglich geplant eingeschlossen. Dies schränkt die Aussagekraft der Studie ein und kann zu falsch-negativen Ergebnissen führen.
Die Ergebnisse wurden gemäß dem MCID beschrieben, mit dem Vorbehalt, wie die Autoren dies interpretiert haben. Schauen wir uns genauer an, was gesagt wurde.
- Beim Ergebnis der VAS-Armschmerzen zeigte sich in der konservativen Gruppe ein Rückgang der Schmerzen von 49,9/100 auf 13,0 nach 1 Jahr. Auf der VAS-Skala bedeutet dies einen Unterschied von mehr als 30 mm von 100 mm und damit eine Überschreitung des MCID von 30 mm. Ein Rückgang von 49,9 mm auf 13,0 mm entspricht einer Verringerung um 74 %.
- Für das Ergebnis VAS Nackenschmerzen wurde in der konservativen Gruppe ein Rückgang von 47,8 mm auf 21,7 mm festgestellt. Dies bedeutet zwar eine Verringerung um 54,6 %, die den MCID zu übertreffen scheint, doch liegt diese Differenz von 26,1 mm unter dem MCID-Schwellenwert von 30 mm.
- Obwohl in dieser Publikation diese Fehlinterpretation nicht überbetont wurde, um einen Unterschied anzudeuten, obwohl es in Wirklichkeit keinen gibt, ist dies eine häufige Fehlinterpretation/irreführende Darstellung, auf die Sie immer achten sollten, wenn Sie eine Arbeit lesen. Wenn eine 30-mm-Reduktion auf einer 100-mm-Skala erforderlich ist (was 30 % entspricht), sollten Sie immer auf das übliche verzerrte Bild achten, bei dem ein Unterschied von 30 % als klinisch relevant eingestuft wird, wenn er auf der Anfangsskala statt auf der Gesamtskala ausgedrückt wird.
- Wie Sie sehen, ist eine Reduzierung um 30 % keine Reduzierung um 30/100 Punkte.
Da zervikale radikuläre Schmerzen in der Regel im Arm stärker ausgeprägt sind als im Nacken, haben die Autoren den VAS-Armschmerzen als primärem Ergebnis den Vorrang gegeben. Während beide Gruppen im Laufe der Zeit eine signifikante Verringerung der Schmerzen zeigten, wurde beim Rückgang der Schmerzen im Arm kein signifikanter Unterschied zwischen den Gruppen erreicht. Obwohl die Schmerzen im Arm in beiden Gruppen deutlich abnahmen, konnte keine Überlegenheit der einen Behandlung gegenüber der anderen festgestellt werden. Lediglich bei der VAS für Nackenschmerzen wurde nach 2 Jahren ein statistisch signifikanter Unterschied zwischen den Gruppen zugunsten der chirurgischen Gruppe festgestellt. Aber wenn die Menschen in diesem Zustand mehr über ihre Armschmerzen klagen und der einzige signifikante Unterschied zwischen den Gruppen für das sekundäre Ergebnis VAS Nackenschmerzen festgestellt wird, und sie obendrein 2 Jahre warten müssen, bevor sie die konservative Gruppe übertreffen, deutet dies auf eine Überlegenheit der Operation hin? Ich glaube nicht, und das 95%ige Selbstvertrauen stützt diesen Gedanken, da es von -30,71 (was über dem MCID liegt) bis -7,03 (was ungefähr unter dem MCID liegt) reicht. Darüber hinaus wurde der einzige signifikante Unterschied bei einem sekundären Ergebnis in einer Studie erzielt, bei der keine Bonferroni-Korrektur für Mehrfachvergleiche angewandt wurde, wodurch sich das Risiko falsch-positiver Ergebnisse erhöht.
Und schließlich wurden während der gesamten Studie nur sehr wenige Informationen über die Patienten bereitgestellt. Wie in der Methodik beschrieben, wurde in der konservativen Gruppe nicht routinemäßig Physiotherapie verordnet, obwohl sie erlaubt war. Nirgendwo in der Publikation wurden koexistierende Behandlungen oder die Einnahme von Medikamenten erwähnt. Da der Hausarzt und der Neurologe für den Patienten zuständig waren, war die Betreuung wahrscheinlich eher biomedizinisch orientiert. Die guten Verbesserungen in dieser Gruppe deuten nicht darauf hin, dass eine physiotherapeutische Beratung per se notwendig ist, aber da nur wenige Details mitgeteilt werden, wissen wir nicht genau, wie biopsychosozial orientiert die Aufklärung und Information war. War das Gespräch patientenzentriert, oder erhielten alle die gleichen vorgefertigten Ratschläge? Wie viel Zeit wurde für diese Beratung aufgewendet? Darüber hinaus wurden keine Informationen über die betroffenen Zervikalebenen mitgeteilt, obwohl MRT-Scans für die Diagnose erforderlich waren. Das vorveröffentlichte Protokoll klärt diese Fragen nicht und plädiert für künftige, transparentere Studien.
Botschaften zum Mitnehmen
Die Autoren weisen zwar auf mögliche positive Ergebnisse nach Operationen bei zervikalen radikulären Schmerzen hin, eine genauere Inspektion der Daten stützt diese Schlussfolgerung jedoch nicht. Darüber hinaus ist diese Kohorte nicht in der Lage, schlüssige Evidenz für die Überlegenheit einer der Behandlungen zu liefern.
Da Beobachtungsstudien die üblichen Verzerrungen nicht ausschließen können (Selektionsverzerrungen, verwirrende Verzerrungen - z. B. Patienten, die sich für eine Operation entscheiden, weil sie sich von der Operation mehr Heilung versprechen), könnte eine RCT gerechtfertigt sein. Es sollte zunächst eine Pilot-RCT durchgeführt werden, um Probleme bei der Patientenrekrutierung, wie sie in dieser Studie beobachtet wurden, zu beheben.
Wie in dieser CASINO-Studie wird die Patientenpopulation nur vage beschrieben, so dass der Leser nicht weiß, ob die Teilnehmer nur an radikulären Schmerzen litten oder ob es zu einer Radikulopathie des Zervikals mit neurologischen Defiziten gekommen war. Diese Mehrdeutigkeit ist nicht trivial; Schmerzen ohne Funktionsstörung und Schmerzen mit objektiver Beeinträchtigung der Nerven reagieren oft unterschiedlich auf Interventionen. Ohne klare diagnostische Grenzen wird die Interpretation der Ergebnisse zu einem Glücksspiel, das ironischerweise dem Namen der Studie entspricht. Wie beim Drehen des Rouletterades, ohne zu wissen, welche Zahlen welchem klinischen Bild entsprechen, führt dieser Mangel an Spezifität zu einer Form von methodischer Zufälligkeit, die die externe Validität der Ergebnisse untergräbt.
Referenz
100% kostenloses Kopfschmerz-Übungsprogramm für zu Hause
Dieses Dokument herunterladen KOSTENLOSES Übungsprogramm für zu Hause für Ihre Patienten, die unter Kopfschmerzen leiden. Einfach drucken Sie es aus und geben Sie es ihnen damit sie diese Übungen zu Hause durchführen können

