Rotatorenmanschetten-Tendinopathie: Die neue Leitlinie für die klinische Praxis 2025
Schmerzen im Zusammenhang mit der Rotatorenmanschette in der Schulter gehören zu den häufigsten muskuloskelettalen Beschwerden, die in der Primärversorgung und in Physiotherapie-Kliniken auftreten. Dennoch sind Übermedikalisierung, inkonsistente Beurteilungsstrategien und der Rückgriff auf bildgebende Verfahren nach wie vor weit verbreitet.
Die klinische Praxisleitlinie 2025 von Desmeules et al., die im Journal of Orthopädisch & Sports Physiotherapie veröffentlicht wurde, bietet einen umfassenden und evidenzbasierten Überblick über die Diagnose,
nicht-chirurgische Behandlung und Rehabilitation von Erwachsenen mit Rotatorenmanschetten-Tendinopathie (RCT). Dieser Artikel fasst die wichtigsten Aktualisierungen und Erkenntnisse aus der Leitlinie 2025 zusammen und hilft Therapeut/inn/en, sie selbstvertraut und klar in der täglichen Praxis anzuwenden.
Die klinische Praxisleitlinie 2025 bietet einen umfassenden und evidenzbasierten Überblick über die Diagnose, die nicht-chirurgische Behandlung und die Rehabilitation von Erwachsenen mit Rotatorenmanschetten-Tendinopathie.
Warum diese Leitlinie wichtig ist
Die von einem internationalen Expertenteam aus den Bereichen Physiotherapie, Orthopädie und physikalische Medizin entwickelte Leitlinie für die klinische Praxis basiert auf systematischen Überprüfungen, Patientenbeteiligung und strengen methodischen Standards. Mit Unterstützung des Quebec Rehabilitation Network (REPAR), des Quebec Schmerzen Research Network (QPRN) und der Academy of Orthopädisch Physiotherapie (AOPT) der American Physiotherapie Association (APTA) werden die besten verfügbaren Evidenzen für Therapeut/innen weltweit zusammengefasst. Durch die Beteiligung von acht Patientenvertretern aus drei Ländern am Überarbeitungsprozess spiegelt diese Leitlinie auch die Erfahrungen und Präferenzen der Patienten wider, die eine Behandlung erhalten.
Evidenz Grade Erläutert
Jede Empfehlung in der klinischen Praxisleitlinie ist mit einer Note versehen, die die Stärke und Sicherheit der unterstützenden Evidenz widerspiegelt:
- Grad A - Starke Evidenz: Unterstützt durch mehrere hochwertige randomisierte kontrollierte Studien (RCTs) oder systematische Übersichten.
- Grad B - Mäßige Evidenz: Unterstützt durch mindestens eine hochwertige RCT oder mehrere RCTs oder Kohortenstudien von geringerer Qualität.
- Note C - Schwache Evidenz: Basierend auf einzelnen Studien von geringerer Qualität oder Expertenkonsens, wenn die Forschung begrenzt ist.
- Note D - Widersprüchliche Evidenz: Studien stimmen in ihren Ergebnissen nicht überein.
- Note E - Theoretisch/grundlegend: Basierend auf Kadaver-, biomechanischen oder Tierversuchen.
- Note F - Expertenmeinung: Basierend auf bewährten Praktiken und klinischem Konsens in Ermangelung empirischer Evidenz.
Schmerzen der Rotatorenmanschette in der Schulter
Gewinnen Sie mit Filip Struyf das Selbstvertrauen und das Fachwissen, um Schmerzen im Zusammenhang mit der Rotatorenmanschette in der Schulter bei Ihren Patienten effektiv zu behandeln. Sie werden mit den Werkzeugen und dem Wissen ausgestattet, um die Funktion der Schulter zu verbessern, Schmerzen zu reduzieren und die Lebensqualität Ihrer Patienten zu verbessern.

Wichtigste klinische Empfehlungen
1. Bewertung und Diagnose
- Umfassende subjektive Anamnese (Note F): Therapeut/inn/en müssen eine gründliche Anamnese erheben, bei der Alter, Geschlecht, Handdominanz, berufliche Anforderungen, sportliche Aktivitäten, Medikamenteneinnahme, Begleiterkrankungen, psychosoziale Einflüsse, frühere Behandlungen, aktuelle Symptome (Schmerzen, Bewegungseinschränkung, Schwäche) und Patientenziele berücksichtigt werden.
- Körperliche Untersuchung (Note F): Die Untersuchung sollte eine Inspektion auf Deformitäten, Muskelatrophie und Schwellungen, eine Messung des aktiven/passiven Bewegungsumfangs und der Muskelkraft sowie optional eine Palpation und spezielle Tests auf der Grundlage klinischer Erwägungen umfassen. Die Zervikale Wirbelsäule sollte gescreent werden, um Schmerzen auszuschließen.
- Red Flags (Note F): Therapeut/inn/en müssen auf schwerwiegende Pathologien wie Infektionen, Krebs, kardiovaskuläre Zustände oder eine systemische Beteiligung hin untersuchen. Prognostische Faktoren (Grad B): Die Identifizierung persönlicher, klinischer und arbeitsbezogener Faktoren, die die Prognose beeinflussen, wird empfohlen, um individuelle Pflegepläne zu erstellen.
- Spezielle Tests (Grad B): Der Test des schmerzhaften Bogens kann die Diagnose bestätigen, während der Hawkins-Kennedy-Test zum Ausschluss der Diagnose beitragen kann.
- Objektive Messungen (Grad A): Die ROM sollte mit einem Goniometer, einem Inklinometer oder einer validierten Smartphone-Anwendung gemessen werden. Die skapuläre ROM ist unzuverlässig und wird nicht empfohlen. Krafttests sollten mit einem Handdynamometer durchgeführt werden.
- Vom Patienten gemeldete Ergebnisse (Klasse A): Verwendung von validierten, zuverlässigen und reaktionsfähigen Instrumenten wie dem Index für Schmerzen und Behinderungen in der Schulter (SPADI) oder dem Fragebogen für Beeinträchtigungen von Arm, Schulter und Hand (DASH) zur Erfassung von Schmerzen und Behinderungen.
- Bildgebung (Grad F): Sollte zunächst nicht eingesetzt werden. Diagnostischer Ultraschall wird bevorzugt, wenn eine Bildgebung nach 12 Wochen erfolgloser konservativer Behandlung erforderlich ist. Eine Magnetresonanztomographie (MRT) wird nicht routinemäßig empfohlen. Diskutieren Sie die Vor- und Nachteile der Bildgebung offen mit den Patienten.
- ÜBERWEISUNG (Note F): Patienten mit anhaltenden und schweren Symptomen nach 12 Wochen Behandlung sollten an einen Spezialisten für Muskuloskelettale Erkrankungen überwiesen werden (z. B. an einen Sportarzt, Physiologen oder orthopädischen Chirurgen).
2. Pharmakologische Behandlung
- Acetaminophen (Grad C): Kann zur kurzfristigen Schmerzlinderung empfohlen werden. Nicht-steroidale
- ENTZÜNDUNGSHEMMENDE MEDIKAMENTE (NSAR) (Note B): Wirksam für die kurzfristige Schmerzbehandlung.
- Opioide (Grade F/C): Sollte nicht als Erstbehandlung eingesetzt werden. Kann in schweren Fällen, in denen andere Optionen unwirksam oder kontraindiziert sind, kurzfristig in Betracht gezogen werden. Erfordert eine regelmäßige Neubewertung des Risikos.
- Kortikosteroid-Injektionen (Grade B/C): Kann zur kurzfristigen SCHMERZLINDERUNG eingesetzt werden, jedoch nicht als Erstlinientherapie. Bei Injektionen wird eine Ultraschalluntersuchung empfohlen.
- Kalzifische Lavage (Grad B): Empfohlen bei verkalkter Tendinopathie, die auf erste Behandlungen nicht anspricht.
- Thrombozytenreiches Plasma (PRP) und Hyaluronsäure (Grad D/F): Kann in Betracht gezogen werden
3. Grundsätze der Rehabilitation
- Aufklärung (Note C): Therapeut/inn/en sollten Patienten über ihren Zustand, die Modifizierung von Aktivitäten, die Neurowissenschaft des Schmerzes, die Prognose und Strategien zur Selbstbehandlung aufklären. Die Kommunikation sollte auf den Grad der Lese- und Schreibfähigkeit und den psychosozialen Kontext abgestimmt werden.
- Bewegungstherapie (Grad A): RUMPF Intervention. Sollte progressives Widerstandstraining und Übungen zur motorischen Kontrolle beinhalten. Individuell auf die Schmerztoleranz und die Ziele des Patienten abstimmen.
- Manuelle therapie (Note B): Kann Schmerzen kurzfristig lindern, wenn sie mit Übungen kombiniert wird. Zu den Techniken gehören Weichteilgewebe und MOBILISIERUNGEN/Manipulationen der Gelenke.
- TAPEN (Note D): Kann ergänzend eingesetzt werden, um Schmerzen kurzfristig zu lindern.
- Akupunktur (Note C): Kann in Kombination mit einer aktiven Reha kurzfristig zusätzliche Vorteile bieten.
- STOSSWELLENTHERAPIE (Note C): Nützlich bei kalzifizierter Tendinopathie. Nicht empfohlen in nicht-kalzifizierter RCT.
- Lasertherapie (Grad C): Kann Schmerzen bei kalzifizierter Tendinopathie lindern.
- Therapeutischer Ultraschall (Grade C/B): Aufgrund des fehlenden Nutzens weder für verkalkte noch für nicht verkalkte RCTs empfohlen.
- Ergonomische Anpassungen (Note C): Kann dazu beitragen, den beruflichen Stress für die Schulter zu verringern.
4. Rückkehr zum Sport
- Belastungstoleranz (Grad F): Die Pläne zur Rückkehr in den Sport sollten auf der Fähigkeit des Athleten basieren, die Belastung der Schulter und der Rotatorenmanschette zu tolerieren.
- ERGEBNIS-Maßnahmen (Note F): Verwenden Sie validierte Instrumente zur Beurteilung von Schmerzen, Beeinträchtigung, Rückkehrbereitschaft und funktioneller Leistungsfähigkeit. Beispiele sind sportartspezifische Leistungstests und Checklisten für die Rückkehr in den Sport.
Zusammenfassung
Die klinische Praxisleitlinie 2025 für Tendinopathien der Rotatorenmanschette bietet einen klaren und umfassenden Rahmen für die konservative Behandlung der Schulter. Er legt den Schwerpunkt auf eine individuelle Beurteilung auf der Grundlage der Anamnese und der klinischen Untersuchung, rät von einer frühzeitigen Bildgebung ab und unterstützt objektive Messinstrumente für Bewegungsumfang und Kraft. Pharmakologische Interventionen sind der aktiven Rehabilitation untergeordnet, wobei die Bewegungstherapie als Eckpfeiler der Genesung positioniert ist. Ergänzende Therapien wie manuelle therapie, Tapen und Akupunktur können selektiv in Betracht gezogen werden. Die Leitlinie unterstreicht auch die Bedeutung einer patientenzentrierten Aufklärung und einer allmählichen, belastungsbasierten Rückkehr zum Sport. Insgesamt ermutigt er Therapeut/inn/en, sich weniger auf diagnostische Bildgebung und passive Modalitäten zu verlassen und mehr auf aktive, evidenzbasierte Strategien zu setzen, die den Patienten helfen.
Änderungen in der Leitlinie 2022:
- Integration von systematischen Übersichten bis Oktober 2023.
- Neue Empfehlungen, die speziell auf die Rückkehr zum Sport ausgerichtet sind.
- Deutlichere Einstufung der Evidenz unter Verwendung einer an die GRADE angepassten Methodik.
- Verbesserte patientenzentrierte Sprache und Priorisierung der gemeinsamen Entscheidungsfindung.
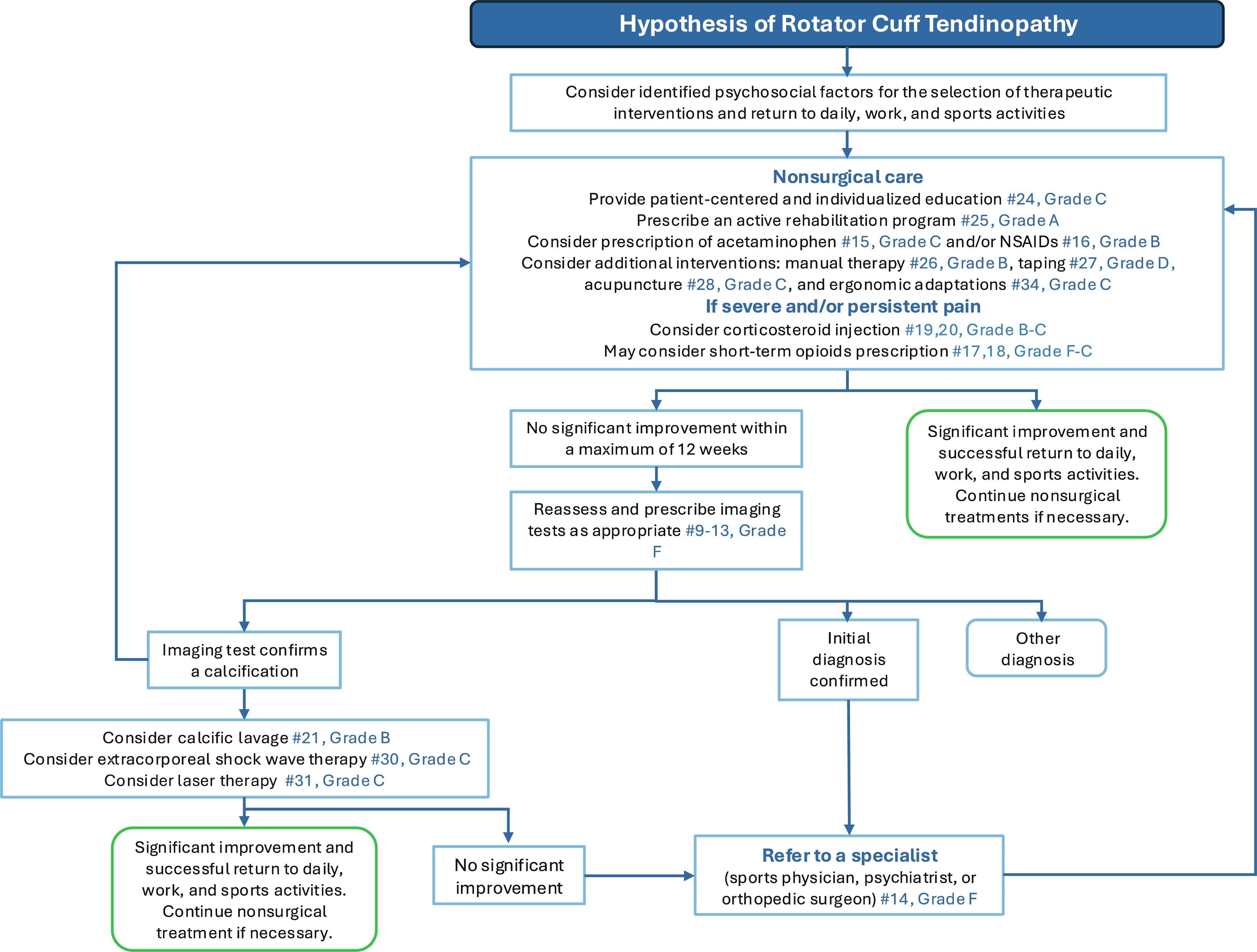
Der Entscheidungsbaum für das Management der Rotatorenmanschette
Die Autoren haben einen zusätzlichen Entscheidungsbaum erstellt, der Therapeut/innen bei der Rehabilitation von Patienten mit Rotatorenmanschetten-Tendinopathie unterstützt.
Einschränkungen & Schlussfolgerung
Obwohl diese Leitlinie sehr umfangreich ist, fehlen in einigen Bereichen, wie z. B. bei den Fristen für die Rückkehr zum Sport und der Wirksamkeit von PRP, noch immer hochwertige RCTs. Weitere Forschung ist erforderlich, um die Behandlung zu individualisieren und prognostische Untergruppen zu identifizieren. Die Leitlinie 2025 zur Tendinopathie der Rotatorenmanschette bietet einen evidenzbasierten, patientenzentrierten Ansatz, mit dem Überbehandlungen reduziert und klinische Ergebnisse verbessert werden können. Durch die Ausrichtung der Praxis an diesen Empfehlungen können Therapeut/inn/en Erwachsene mit RCT selbstvertrauender beurteilen, aufklären und rehabilitieren.
Referenz
Desmeules, F., Roy, J-S., Lafrance, S., et al. (2025). Diagnose der Rotatorenmanschetten-Tendinopathie, nicht-chirurgische medizinische Versorgung und Rehabilitation: Ein Leitfaden für die klinische Praxis. Journal of Orthopädisch & Sports Physiotherapie. https://doi.org/10.2519/jospt.2025.13182

Guus Rothuizen
NEUE BLOGARTIKEL IN DEINER INBOX
Abonnieren Sie jetzt und erhalten Sie eine Benachrichtigung, sobald der neueste Blog-Artikel veröffentlicht wird.





