Overtuigingen over biopsychosociale factoren die bijdragen aan chronische pijn van musculoskeletale oorsprong

Inleiding
Ondanks tientallen jaren van onderzoek en de toenemende toepassing van een biopsychosociaal kader, blijven de resultaten voor mensen met chronische pijn aan het bewegingsapparaat slecht en blijft de prevalentie stijgen. Artsen zuchten vaak vanwege de moeilijkheden bij het werken met mensen met chronische pijn. Een van de moeilijkheden is dat de nadruk moet worden gelegd op biopsychosociale factoren, in plaats van op lokale weefselfactoren.
Hoewel fysiotherapeuten zich er terdege van bewust zijn dat psychologische en sociale factoren van invloed zijn op pijn, heeft het meeste bestaande onderzoek zich gericht op de biomedische overtuigingen van patiënten (bijv. "schade", "degeneratie"), of onderzocht psychosociale factoren als gevolgen van pijn in plaats van als factoren die eraan bijdragen. Kritisch genoeg is in geen enkel eerder kwalitatief onderzoek expliciet aan mensen met chronische pijn aan het bewegingsapparaat gevraagd of zij geloven dat psychologische of sociale factoren hebben bijgedragen aan het het ontstaan of voortduren van hun pijn. Dit is een grote leemte, omdat overtuigingen van patiënten een sterke invloed hebben op hun betrokkenheid bij lichaamsbeweging, hun openheid voor psychologisch geïnformeerde zorg, het vermijden van angst en catastroferen, en uiteindelijk op hun langdurige beperkingen. Deze studie onderzocht daarom de verklaringsmodellen van patiënten voor chronische pijn aan het bewegingsapparaat om specifiek de overtuigingen over psychologische en sociale factoren te onderzoeken, niet alleen de biologische. Deze studie was erop gericht om te begrijpen welke factoren volgens mensen bijdroegen aan hun chronische pijnklachten aan het bewegingsapparaat.
Methoden
De studie is geworteld in een kwalitatief voorontwerp, dat dient als de cruciale eerste stap in een breder onderzoeksinitiatief. De huidige studie is een verkennende analyse van patiënteninterviews.
Een steekproef van zes deelnemers met chronische pijn aan het bewegingsapparaat die ten minste 3 maanden aanwezig was, werd uitgenodigd om deel te nemen. Deze deelnemers werden bij het grote publiek geworven door middel van advertenties op mailinglijsten voor patiënten en het grote publiek van de Universiteit van Birmingham, belangengroepen van specialisten en sociale media.
De gegevens werden verzameld door middel van één-op-één semi-gestructureerde interviews. De interviews werden op afstand via Zoom afgenomen bij de deelnemers thuis. Elk interview duurde tussen de 50 en 70 minuten en vond plaats binnen drie weken na geïnformeerde toestemming. Het interviewschema, gebaseerd op het biopsychosociale model en input van patiënten, was ontworpen om eerlijke, onbeïnvloedbare overtuigingen van deelnemers te verkrijgen over alle factoren die bijdragen aan hun chronische pijn aan het bewegingsapparaat. De onderzoeker had geen eerdere relatie met de deelnemers.
De gegevens uit de interviews werden geïnterpreteerd met behulp van de Interpretatieve Fenomenologische Analyse (IPA), een systematische kwalitatieve benadering die geschikt is voor het verkrijgen van diepgaand inzicht in persoonlijke ervaringen. In dit geval richt het zich op hoe individuen betekenis geven aan hun aanhoudende pijn door de geleefde ervaringen van een kleine groep deelnemers te analyseren, waarbij de nadruk ligt op hun subjectieve percepties en interpretaties.
De IPA bevat vier iteratieve fasen:
- Gedetailleerd lezen en coderen van elk transcript
- Ontwikkeling van overkoepelende thema's
- Cross-case vergelijking
- Verhalende synthese ondersteund door verbatim citaten

Resultaten
Zes deelnemers: twee mannen en vier vrouwen. Vier van de deelnemers werkten fulltime, 1 was met pensioen en 1 kon niet werken vanwege chronische pijn aan het bewegingsapparaat.
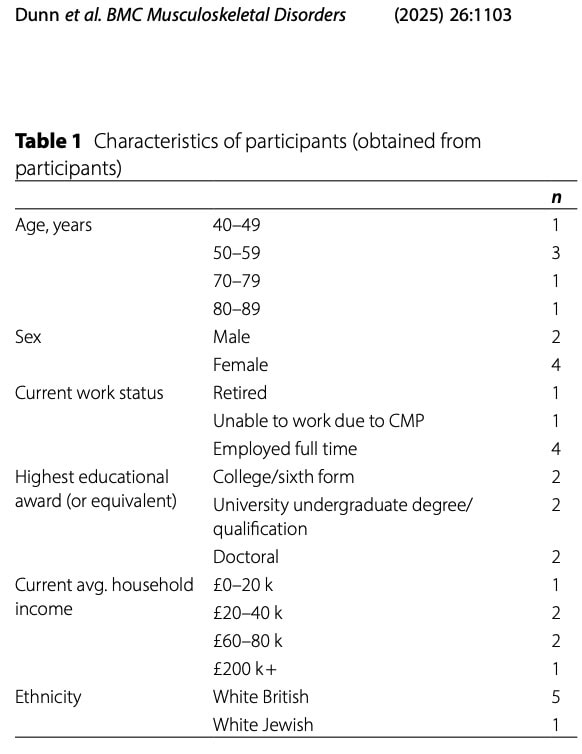
Hun pijnpresentaties waren divers; alle deelnemers ervoeren pijn op meerdere locaties, zoals te zien is in onderstaande tabel.

De mate van invaliditeit varieerde en de auteurs deelden de deelnemers in 3 groepen in op basis van de impact die hun chronische pijn aan het bewegingsapparaat op hun leven had:
- Twee deelnemers ervoeren een grote impact van hun chronische pijnklachten aan het bewegingsapparaat op hun leven. Ze rapporteerden dat ze hun activiteiten aanzienlijk hadden verminderd of aangepast, inclusief stoppen met werken: Tony, Bethany
- Een matige impact werd gerapporteerd door twee deelnemers, die enkele activiteiten hadden veranderd (activiteitsaanpassing): Catherine, Hannah
- De laatste twee deelnemers gaven aan een lage impact te hebben van hun chronische musculoskeletale pijn en hadden hun activiteiten grotendeels volgehouden: Charlotte, Edward
De resultaten van de interviews gaven aan dat er zes overkoepelende thema's naar voren kwamen, gestructureerd rond psychologische, sociale en biologische overtuigingen.
Overkoepelend thema 1: Negatieve psychologische ervaringen dragen niet bij aan chronische pijnklachten aan het bewegingsapparaat
De getroffenen die een hoge of matige impact van chronische pijn aan het bewegingsapparaat op hun leven hadden, beschreven negatieve psychologische factoren, waaronder psychisch leed, verlies van zelfidentiteit, stress en negatieve gedachten en emoties, in relatie tot hun chronische pijn.

Gevraagd naar hun opvattingen over of deze factoren bijdroegen aan hun chronische pijn, ontkenden ze allemaal dat deze psychische ervaringen bijdroegen aan het ontstaan of voortduren van hun pijn. Voor hen was het slechts onrust als reactie op pijn, in plaats van een drijvende kracht achter de pijn.
Overkoepelend thema 2: Onvoldoende gezondheidszorg draagt bij aan chronische pijn aan het bewegingsapparaat
Twee van de zes deelnemers beschreven een negatieve ervaring met de gezondheidszorg als bijdragend. Beiden hadden een grote impact van hun chronische pijn op hun leven.

Overkoepelend thema 3: Maladaptieve copingstrategieën dragen niet bij aan chronische pijnklachten aan het bewegingsapparaat
Alle deelnemers met een hoge en matige impact spraken over hun gedachten, houdingen en gedragingen ten opzichte van het omgaan met chronische pijn aan het bewegingsapparaat, die overeenkwamen met bekende 'maladaptieve copingstrategieën'. Dit omvatte catastrofering, vermijding en een externe locus van controle.

Toen hen werd gevraagd of deze maladaptieve copingstrategieën hun chronische pijn beïnvloedden, waren ze het er allemaal over eens dat dit niet bijdroeg aan hun pijn. Op de vraag of het stoppen met of vermijden van activiteiten hun chronische pijn erger kan hebben gemaakt verklaarden ze: "De dingen die we hebben genoemd? Nee, nee, het hielp. Ze hielpen allemaal". Tony (hoog impactprofiel) erkende dat vermijding zijn chronische pijn erger kan hebben gemaakt. Daarentegen beschreven beide deelnemers die een lage impact van hun pijn op hun leven hadden geen maladaptieve copingstrategieën.
Overkoepelend thema 4: Positieve copingstrategieën verbeteren chronische pijnklachten aan het bewegingsapparaat
Deelnemers met een lage en matige impact van chronische pijn aan het bewegingsapparaat op hun leven beschreven gedachten, overtuigingen en gedragingen die overeenkomen met positieve copingstrategieën en geloofden dat deze hun pijn verbeterden door deze te verminderen of te voorkomen dat deze verergerde.

Deelnemers met positieve copingstrategieën geloofden dat hun chronische pijn beter was door hun aanpak. Edward verwoordde dit goed voor lichaamsbeweging en een positieve houding: "aangezien deze [gewrichten] levende wezens zijn, hebben ze waarschijnlijk de kracht om zichzelf zoveel mogelijk te repareren. Dus ik denk dat gebruik het herstelproces blijft helpen, en niet-gebruik het niet herstellen en dus erger maakt". "Ik denk dat een positieve houding het belangrijkste is; niet zeggen 'oh jee, ik zal nooit meer lopen', wat sommige mensen waarschijnlijk wel zeggen"..
Overkoepelend thema 5: Historische activiteiten dragen bij aan chronische pijn aan het bewegingsapparaat
Deelnemers beschreven ervaringen uit het verleden, waaronder werk, lichaamsbeweging en hobby's, die volgens hen bijdroegen aan hun CMP op basis van de waargenomen impact van de activiteit op structurele veranderingen.


Overkoepelend thema 6: Biologische factoren zijn de belangrijkste reden voor chronische pijn aan het bewegingsapparaat
Alle deelnemers noemden biologische factoren die volgens hen bijdroegen aan hun chronische pijnklachten aan het bewegingsapparaat, waaronder structurele veranderingen en lichaamshouding. Vijf deelnemers noemden biologische factoren. Deelnemers baseerden andere overtuigingen, zoals psychologische of sociale factoren, vaak op hun vermogen om deze terug te koppelen naar vermeende biologische factoren; Tony verklaarde bijvoorbeeld: "Ik heb zeker artritis in mijn beide polsen en dat kan te maken hebben met, zou ik zeggen, het IT-werk en de manier waarop, de positie waarin de handen de hele tijd zijn". Dit suggereert dat biologische factoren de overkoepelende overtuiging waren om chronische pijn aan het bewegingsapparaat te verklaren. Verder werd deelnemers aan het eind van het interview gevraagd naar hun "belangrijkste" overtuiging over de oorzaak van hun chronische pijn aan het bewegingsapparaat, waarbij vijf deelnemers biologische factoren noemden.
Questions and thoughts
Hoe moeten we naar de huidige resultaten kijken? Allereerst moeten we begrijpen dat de geïdentificeerde thema's afkomstig zijn van slechts 6 mensen, op een specifieke locatie, gebonden aan een bepaald gezondheidszorgsysteem. We kunnen deze bevindingen in geen geval generaliseren naar alle patiënten met chronische pijn aan het bewegingsapparaat. Maar dat was niet het doel van de onderzoekers. Door gebruik te maken van IPA-analysemethoden wordt de diepte van een onderwerp belangrijker gevonden dan de breedte. Het doel was niet om de prevalentie van pijnervaringen in een grote populatie te kwantificeren, maar om een diepgaand en gedetailleerd inzicht te krijgen in hoe individuen hun pijn ervaren. Deze focus op rijke, ervaringsgerichte gegevens is fundamenteel voor IPA en is bedoeld om inzicht te geven in de betekenisgevende processen, cognitieve, emotionele en sociale dimensies van het leven met pijn die mogelijk gemist worden door puur kwantitatieve methoden. We kunnen de voorbeelden van deze mensen gebruiken om hun manier van denken over chronische pijn beter te begrijpen. Met deze informatie kunnen we overtuigingspatronen identificeren die belemmeringen kunnen vormen voor effectieve fysiotherapeutische interventies.
Het dominante, overkoepelende thema was de overtuiging dat biologische factoren de oorzaak zijn van chronische pijn aan het bewegingsapparaat. Alle deelnemers benadrukten dat structurele veranderingen in hun lichaam hun pijn veroorzaakten. Zelfs deelnemers die stress of emoties erkenden, grepen uiteindelijk terug op biologische verklaringen, wat suggereerde dat psychosociale factoren alleen acceptabel waren voor zover ze vertaald konden worden in structurele of mechanische mechanismen. Wanneer direct gevraagd werd naar de belangrijkste oorzaak van hun pijn, wezen vijf van de zes deelnemers biologische factoren aan. Deze framing leek alle andere overtuigingen te ordenen, waarbij psychologische en sociale ervaringen werden geïnterpreteerd als secundair, consequent of irrelevant.
Deelnemers wezen erop dat de structurele veranderingen in hun lichaam die tot chronische pijn leidden, veroorzaakt werden door een soort van slijtage. Men dacht dat werk cumulatieve slijtage, een slechte houding of letsel had veroorzaakt. Sport en fysieke hobby's werden gezien als "het lichaam teveel aandoen", wat jaren later tot degeneratie leidde.
Copingstrategieën leken te contrasteren tussen deelnemers met een hoge en matige beperking versus deelnemers met een lage of matige beperking. De eerste groep beschreef over het algemeen maladaptieve copingwaaronder catastroferen, vermijden en een externe locus of control. De laatsten hadden meer adaptieve of positieve copingstrategieën, denk aan oplossingsgericht gedrag, positieve attitudes, beweging en beweging.
- Degenen met een hoge impact van chronische pijn aan het bewegingsapparaat toonden meer
- Catastrofale gedachten, vaak gericht op overdreven overtuigingen over structurele schade (bijv. "afbrokkelende tussenwervelschijven", "bot op bot").
- Vermijdingsgedrag omvatte stoppen met sporten, verminderen van activiteit, meer rusten, van baan veranderen of helemaal stoppen met werken.
- Externe locus of control was duidelijk in afhankelijkheid van medicijnen of medische oplossingen als de enige manier van verlichting.
- Degenen met een matige tot lage impact van pijn op hun leven spraken meer over
- Oplossingsgerichte coping: deelnemers beschreven het zoeken naar informatie, het herkaderen van hun aandoening, het oplossen van problemen en het nemen van eigen beslissingen. Pijn werd gezien als iets om mee te werken in plaats van tegen te vechten.
- Positieve attitudes: dit omvatte zelfverzekerdheid, het rationaliseren van flare-ups, volharden in gewaardeerde activiteiten en het behouden van een gevoel van controle. Deze deelnemers stelden zichzelf vaak impliciet tegenover anderen die zouden kunnen 'opgeven' of catastroferen.
- Bewegen als positieve copingstrategie: deelnemers geloofden dat het blijven gebruiken van hun lichaam heilzaam was, vaak in quasi-biologische termen (bijv. gewrichten moeten gebruikt worden om gezond te blijven). Zelfs als pijn werd erkend, werd activiteit niet als bedreigend gezien.
Cruciaal is dat de meeste deelnemers geloofden niet dat dat deze onaangepaste copingstrategieën hun pijn verergerden. Vermijding en rust werden juist vaak ervaren als behulpzaam of beschermend tegen verdere schade. Zelfs wanneer expliciet werd gevraagd of dergelijke gedragingen factoren zouden kunnen zijn die bijdragen aan chronische pijn, verwierpen deelnemers deze notie over het algemeen.
Dit impliceert dat we in de praktijk een andere aanpak nodig hebben. In plaats van iemands pijn te framen rond de aan- of afwezigheid van structurele "schade", wat vaak het geval is in een verscheidenheid aan medische zorgomgevingen, zouden we de overtuigingen van de persoon voor ons moeten onderzoeken. Wanneer distressoren en bekende maladaptieve factoren die bijdragen aan chronische pijn zijn geïdentificeerd, kunnen we beginnen met het valideren van deze ervaring zonder causaliteit toe te kennen. Door pijnneurowetenschappelijk onderwijs te implementeren en uit te leggen hoe het de gevoeligheid van het zenuwstelsel kan vergroten, in plaats van te wijzen op iemands psychologie, kunnen we proberen die persoon een gevoel van begrip te geven. Bijvoorbeeld, iemand met onverklaarbare pijn die te horen heeft gekregen dat hij ermee zal moeten leven en die te horen heeft gekregen dat er "niets" aan te doen is, omdat "alles" al geprobeerd is (iets wat ik persoonlijk vaak tegenkom in de praktijk), zou je kunnen valideren door bijvoorbeeld te zeggen: "Gezien alles waar je mee te maken hebt gehad, is het logisch dat je zenuwstelsel op scherp staat, maar dat betekent niet dat het 'in je hoofd' zit.".
Voor mensen die negatieve ervaringen hebben gehad met eerdere ontmoetingen in de gezondheidszorg, moeten we ons ervan bewust zijn dat er misschien nog een open deur voor ons is om hun vertrouwen in zorgverleners te herwinnen, maar wees je ervan bewust dat er gevoelens van wantrouwen en woede kunnen zijn ten opzichte van "het systeem". Hier zou je eerste focus moeten liggen op het verbeteren van de therapeutische alliantie. Wees je ervan bewust dat de meeste van deze patiënten te horen hebben gekregen dat ze A of B moeten doen. Ze "hebben alles geprobeerd", maar "alles is mislukt". In deze omstandigheden heb ik in de klinische praktijk de neiging om de focus te verleggen en te proberen te vinden wat nog niet "gedaan" is. Soms kun je vragen naar wat tot nu toe niet hielp versus wat wel hielp. Of wat ze denken nodig te hebben om deze ontmoeting anders te laten voelen dan eerdere ervaringen. Neem de tijd om te proberen je aanpak te onderscheiden van eerdere niet-helpende ontmoetingen. En probeer hen te laten uiten wat er in hun gedachten omgaat, in plaats van de stiltes op te vullen. Je interventies moeten consistent en transparant zijn, gevuld zijn met empathie en een veilige ruimte creëren. Maar probeer samen te redeneren om de patiënt het gevoel te geven dat hij deel uitmaakt van het proces, in plaats van "een object dat een bepaalde behandeling krijgt". Wees niet te optimistisch of gebruik geen algemene geruststelling, zoals bijvoorbeeld "ik zal het voor je oplossen", "alles komt goed", maar probeer samenwerkingstaal te gebruiken zoals "laten we dit samen uitzoeken". En het allerbelangrijkste: leg uit waarom je iets doet in plaats van wat je doet. Gegradueerde blootstelling kan gebruikt worden als strategie om te onderzoeken waartoe het lichaam in staat is en je kunt het gebruiken als een manier om de reacties van het zenuwstelsel te testen.
Thema 3 laat zien dat patiënten met hoge en matige beperkingen vaak copinggedragingen aannemen zoals catastroferen, activiteiten vermijden en een externe locus of control, maar deze strategieën niet zien als bijdragend aan hun chronische pijn aan het bewegingsapparaat. In de fysiotherapiepraktijk betekent dit dat vermijding en rust actief verdedigd kunnen worden als beschermend in plaats van erkend te worden als mogelijk bijdragend aan pijn. Door deze gedragingen als maladaptief te bestempelen of te proberen overtuigingen te corrigeren, kan weerstand worden gevoeld die waarschijnlijk de therapeutische alliantie ondermijnt. Geef daarom prioriteit aan je beoordeling rond het begrijpen van de redenering van de patiënt achter vermijding en hun verwachtingen van schade in plaats van deze opvattingen meteen aan te vechten. Interventies kunnen effectiever zijn wanneer graded activity en exposure worden gezien als veilige experimenten om bewijs te verzamelen over (weefsel)tolerantie, in plaats van als behandelingen die gericht zijn op het veranderen van overtuigingen. Met deze benadering kunnen fysiotherapeuten functionele verandering bevorderen met respect voor de bestaande verklaringsmodellen van patiënten over hun pijn.
Talk nerdy to me
De rapportage van deze kwalitatieve studie is strikt in overeenstemming met de COREQ-richtlijnen (Consolidated Criteria for Reporting Qualitative Research). Deze toewijding zorgt voor maximale transparantie en methodologische zorgvuldigheid, zodat lezers de geloofwaardigheid en overdraagbaarheid van de bevindingen volledig kunnen beoordelen. Naleving van COREQ toont aan dat men zich inzet voor kwalitatief hoogstaande rapportagepraktijken.
Een beperking van het onderzoek is de kleine steekproefgrootte (6 deelnemers). Ook werden er drie verschillende groepen van invaliditeitsniveaus vastgesteld door deze mensen in te delen op basis van de impact die hun chronische pijnklachten hebben op hun leven. Hoewel dit kan leiden tot een breder begrip van factoren die bijdragen aan chronische pijn, was de classificatie van deze categorieën niet gebaseerd op een gestandaardiseerde methode.
Boodschappen die je mee moet nemen
Degenen die de grootste beperkingen ondervinden van chronische pijn aan het bewegingsapparaat zijn mogelijk het minst geneigd om biopsychosociale verklaringen voor hun aandoening te onderschrijven, ondanks het feit dat ze vaak ernstige distress en maladaptieve coping vertonen.
Wanneer we werken met mensen die chronische pijn aan het bewegingsapparaat hebben, is het belangrijk om hun unieke situatie te onderzoeken voordat we met hun revalidatieprogramma beginnen. Als onderdeel van hun verhaal en hun pijnbeeld kunnen we hun overtuigingen onderzoeken over de aard van de blessure of pijn die ze ervaren.
Beoordeling van geloof en een therapeutische alliantie zijn waarschijnlijk voorwaarden voor een effectieve interventie, vooral bij mensen met vastgeroeste biomedische verklaringsmodellen. Pogingen om direct overtuigingen te veranderen of psychosociale kaders te introduceren zonder voldoende vertrouwen, kunnen leiden tot afhaken of weerstand versterken. In de kliniek is het misschien beter om te beginnen met gedragsveranderingsstrategieën zoals geleidelijke activiteit of blootstelling voordat je overtuigingen probeert te veranderen. Hierdoor kunnen patiënten zich veilig en capabel voelen voordat ze anders gaan denken over de oorzaak van hun probleem. Het is dus echt belangrijk om flexibele, patiëntgerichte communicatie te gebruiken waarbij functie, vertrouwen en leren door ervaring op de eerste plaats komen, in plaats van meteen te proberen hen op andere gedachten te brengen.
Referentie
Hoe voeding een cruciale factor kan zijn voor centrale sensitisation - Videolezing
Bekijk dit GRATIS videocollege over Voeding & centrale overgevoeligheid door Europa's nummer 1 onderzoeker op het gebied van chronische pijn, Jo Nijs. Welk voedsel patiënten moeten vermijden zal je waarschijnlijk verrassen!

