Epicondilalgia lateral / Codo de tenista | Diagnóstico y tratamiento
Epicondilalgia lateral / Codo de tenista | Diagnóstico y tratamiento
Introducción y Epidemiología
La epidondilalgia lateral es una queja frecuente de los pacientes, comúnmente conocida como codo de tenista(Pitzer et al. 2014). La asociación con el nombre codo de tenista para la epicondilalgia lateral (LE) se debe al hecho de que la afección se ha asociado durante mucho tiempo a los deportes de raqueta y se calcula que entre el 10 y el 50% de los tenistas desarrollan LE durante su carrera(Van Hoofwegen et al. 2010).
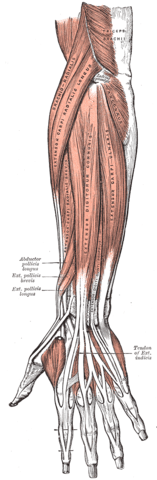
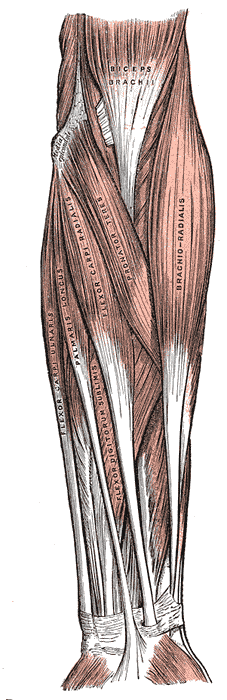
Se cree que el codo de tenista es el resultado del uso excesivo del músculo extensor radial corto del carpo (ECRB) por microtraumatismos repetitivos que dan lugar a una tendinosis primaria del ECRB, con o sin afectación del extensor común de los dedos (De Smedt et al. 2007).
El término epicondilitis se cuestionó con el tiempo, ya que los estudios histológicos no han mostrado células inflamatorias (macrófagos, linfocitos y neutrófilos) en el tejido afectado. Estos estudios mostraron tejido fibroblástico e invasión vascular que dieron lugar al término "tendinosis". Esto define más bien un proceso degenerativo caracterizado por una abundancia de fibroblastos, hiperplasia vascular y colágeno desestructurado (De Smedt et al. 2007).
Tichener et al. (2013) llevaron a cabo un amplio estudio de casos y controles con 4998 pacientes a los que se examinó retrospectivamente en busca de factores de riesgo para el desarrollo de LE.
Descubrieron que la patología del manguito rotador (OR 4,95), la enfermedad de De Quervain (OR 2,48), el síndrome del túnel carpiano (OR 1,50), el tratamiento con corticosteroides orales (OR 1,68) y el tabaquismo previo (OR 1,20) eran factores de riesgo asociados al desarrollo del codo de tenista. La diabetes, el tabaquismo actual, el dedo en gatillo, la artritis reumatoide, el consumo de alcohol y la obesidad no se asociaron con la LE.
Un estudio de Sanders et al. (2015) encontraron que la incidencia anual de LE disminuyó con el tiempo de 4,5 por 1000 personas en 2000 a 2,4 por 1000 personas en 2012 en la población estadounidense. Informan de que la tasa de recurrencia en un plazo de dos años alcanza el 8,5% y se mantiene constante a lo largo del tiempo. La proporción de casos tratados quirúrgicamente en un plazo de dos años se triplicó, pasando del 1,1% en 2000 al 3,2% después de 2009. Aproximadamente 1 de cada 10 pacientes con síntomas persistentes a los seis meses requirió cirugía.
En este estudio, la edad media para el diagnóstico fue de 47 ±11 años, con igual distribución entre sexos. Así, el grupo de edad entre 40 y 49 años presenta la mayor incidencia, con 7,8 por 1000 en pacientes varones y 10,2 por 1000 en pacientes mujeres.
Las profesiones más señaladas fueron las de oficinista/secretario, seguidas de las de personal sanitario, en su mayoría enfermeros. El codo derecho estaba afectado en el 63% (vs. 25% izquierda) con un 12% de pacientes con ambos codos afectados. A partir de estos datos, cabría suponer que el brazo dominante se ve afectado con mayor frecuencia, dado que se calcula que entre el 70 y el 95% de la población mundial es diestra (Holder et al. 2001)
Se notificaron restricciones laborales en el 16% de los pacientes, con un 4% que perdió entre 1 y 12 semanas de trabajo.
En un estudio del ejército estadounidense, las tasas de incidencia de LE fueron de 2,98 por 1000 personas-año(Wolf et al. 2010).
Otro estudio de Leach et al. (1987) menciona que el LE es 7-10 veces más frecuente que la epicondilalgia medial.
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Presentación clínica y exploración
El dolor de codo es la queja principal de los pacientes con epicondilalgia. Aunque este dolor puede ser de aparición aguda debido a un traumatismo o lesión, es más probable que se desarrolle gradualmente.
Los pacientes suelen presentar antecedentes de agarre y carga repetitivos del antebrazo(Orchard et al. 2011). El dolor suele empeorar con la actividad y aliviarse con el reposo, y puede o no irradiarse hacia el antebrazo a lo largo de los músculos extensores de la muñeca (LE). Además, los pacientes pueden experimentar debilidad en la mano y dificultad para transportar objetos(Pitzer et al. 2014).
Examen
Para una evaluación exhaustiva y un diagnóstico diferencial, deben examinarse la columna cervical, el hombro, el codo y la muñeca en ambas afecciones. Además de excluir la radiculopatía cervical de C5-C6 como posible diagnóstico concurrente, se ha observado que el deterioro del cuello y el hombro son factores pronósticos negativos para la recuperación en la epicondilalgia lateral(Smidt et al. 2006). Los pacientes con epicondilalgia lateral presentan sensibilidad en el origen del ECRB, en o justo distal al epicóndilo lateral. Aunque los pacientes suelen tener una amplitud de movimiento normal, algunos pueden tener limitaciones de la extensión activa del codo debido al dolor lateral del codo. No es infrecuente una leve inflamación de los tejidos blandos sobre el origen extensor y algunos pacientes presentan plenitud en el triángulo ancóneo(Orchard et al. 2011).
Vea los vídeos siguientes para aprender a realizar esas pruebas:
VEA DOS SEMINARIOS WEB 100% GRATUITOS SOBRE EL DOLOR DE HOMBRO Y EL DOLOR DE MUÑECA DEL LADO DEL CÚBITO

Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Tratamiento
Aunque la evolución del LE es favorable y el 89% de los pacientes refieren una mejoría del dolor tras un seguimiento de 1 año, un ensayo controlado aleatorizado de Peterson et al. (2011) mostraron resultados superiores con respecto al dolor con ejercicio progresivo diario en comparación con un enfoque de esperar y ver a los tres meses de seguimiento. En la actualidad, no existe un consenso común sobre qué modalidad de ejercicio es superior a otra. Aunque en general el ejercicio isométrico parece disminuir el dolor en la tendinopatía, Coombes et al. (2016) mostraron un aumento de la intensidad del dolor después de un episodio agudo de ejercicio isométrico realizado a una intensidad superior, pero no inferior, al umbral de dolor individual. Por lo tanto, aunque los ejercicios isométricos podrían seguir teniendo cabida en la rehabilitación de la epicondilalgia lateral, la realización de ejercicios por encima del umbral del dolor podría ser menos eficaz en el codo en comparación con otras regiones del cuerpo.
Otro estudio de Peterson et al. (2014) compararon un programa de ejercicio diario en casa concéntrico frente a uno excéntrico en pacientes con LE crónico. Descubrieron una disminución más rápida del dolor y un aumento de la fuerza en el grupo de ejercicios excéntricos a partir de los dos meses. Sin embargo, ambos grupos mejoraron significativamente en cuanto al dolor y la fuerza, y la diferencia bruta entre los grupos no fue significativa a los 12 meses de seguimiento. Por este motivo, los autores concluyen que se pueden utilizar ambos modos de ejercicio para simplificar la ejecución del ejercicio, pero que hacer hincapié en la fase de trabajo excéntrico probablemente proporcionará una ventaja.
Los siguientes ejercicios descritos por Kenas et al. (2015) pueden incluirse en un programa de rehabilitación para la Epicondilalgia lateral. Los modificamos de manera que también se incluya la parte concéntrica del ejercicio:
1)Extensiones de muñeca:
- Haga que su paciente se siente con el antebrazo en pronación y apoyado en el muslo o en cualquier otra superficie.
- El codo debe flexionarse unos 60 grados.
- A continuación, realice rizos sencillos con mancuernas de forma controlada.
- Si quieres aislar la parte excéntrica, puedes simplemente ayudar a devolver la muñeca a la posición superior con el brazo no implicado.
2) Extensión de muñeca con barra de torsión:
- Con el codo flexionado a 90 grados, el paciente sujeta el extremo inferior de la barra de torsión en extensión máxima de la muñeca.
- Con el brazo no implicado, el paciente agarra la parte superior de la barra de torsión con la palma hacia fuera y flexiona al máximo la muñeca, mientras que la muñeca implicada se mantiene en extensión.
- A continuación, el paciente lleva los brazos por delante del cuerpo con ambos codos en extensión y lentamente deja que la barra de torsión se "desenrosque" permitiendo que la muñeca implicada se mueva hacia la extensión excéntrica de la muñeca.
- Si desea aislar la parte excéntrica del ejercicio, colóquese en la posición inicial y vuelva a empezar.
- Si desea incluir la parte concéntrica del ejercicio, haga que su paciente mantenga la barra de torsión delante de su cuerpo.
- A continuación, pídale que mueva la muñeca afectada en flexión completa para la parte concéntrica.
- A continuación, se deja que la muñeca se extienda lentamente con una contracción excéntrica.
- Una ventaja de este ejercicio es que el lado no implicado también se entrena concéntrica o isométricamente en la última modificación.
3) Supinación con banda elástica:
- Ancla una banda elástica a un poste a la altura del codo.
- Con el codo flexionado a 90 grados, el paciente sujeta la banda elástica en pronación máxima y se aleja del anclaje para que la banda esté bajo tensión
- A continuación, se pide al paciente que realice una supinación controlada para la parte concéntrica y que resista la rotación del antebrazo en pronación para la parte excéntrica.
- Si desea aislar únicamente la parte excéntrica, comience en supinación completa con poca tensión en la banda y aumente la tensión alejándose lateralmente del poste.
- A continuación, gire 180 grados hasta la posición con las palmas hacia abajo para permitir la supinación excéntrica.
- Después, da un paso atrás hacia el ancla y vuelve a la posición inicial.
4) Supinación con martillo o mancuerna
- Con el codo flexionado a 60 grados, el paciente agarra el extremo distal del mango de un martillo con un agarre neutro, de modo que el lado lastrado quede arriba.
- A continuación, el antebrazo se gira lentamente 90 grados hacia una posición con la palma hacia abajo para permitir la supinación excéntrica.
- Si desea aislar la parte excéntrica del ejercicio, devuelva el martillo a la posición inicial con el brazo no implicado.
- Si desea incluir la parte concéntrica, intente supinar el antebrazo para que el martillo vuelva a la posición inicial.
Los autores recomiendan incluir un ejercicio de extensión de muñeca y otro de supinación de muñeca por sesión con 2 series de 10 repeticiones. Cada repetición debe realizarse de forma lenta y controlada. Las sesiones deben realizarse 3 veces por semana con un período de descanso de 24 a 48 horas entre ellas para permitir una recuperación adecuada y una síntesis neta positiva de colágeno.
Al igual que en las tendinopatías de otras regiones del cuerpo, una buena gestión de la carga es clave para la rehabilitación. Esto significa que el paciente debe evitar o reducir temporalmente las actividades que agravan el dolor de codo. Al mismo tiempo, el programa de ejercicios debe ser lo más parecido posible a la capacidad actual del tendón y progresar en el curso de la rehabilitación para impulsar la adaptación. Por este motivo, aconsejamos empezar con un volumen de entrenamiento que el paciente pueda tolerar sin dolor y observar atentamente su reacción al ejercicio durante las 24 horas del día. Si el dolor no se agrava más allá de las 24 horas posteriores al ejercicio, el volumen de entrenamiento puede aumentarse gradualmente añadiendo repeticiones, series o intensidad en forma de aumento de la resistencia.
¿Quiere saber más sobre las afecciones del codo? A continuación, consulte los artículos de nuestro blog y las reseñas de investigación:
- Estudio de caso de rehabilitación de tendinopatía lateral de codo
- Resistencia a baja carga Restricción del flujo sanguíneo vs. Sham para el codo de tenista
- Adición de ejercicios de fortalecimiento a un programa de tratamiento multimodal de la epidcondilalgia lateral
Referencias
Orchard, J., y Kountouris, A. (2011). Tratamiento del codo de tenista. Bmj, 342.
Seguir un curso
- Aprende desde donde quieras, cuando quieras y a tu propio ritmo
- Cursos interactivos en línea de un equipo premiado
- Acreditación CEU/CPD en los Países Bajos, Bélgica, Estados Unidos y Reino Unido
Aumente su confianza en la evaluación y el tratamiento del hombro, el codo y la muñeca rígidos

Opiniones de los clientes sobre este curso
- Senne Gabriëls30/12/24Una comprensión completa de las patologías del codo y su manejo Explicación muy amplia de todos los posibles diagnósticos diferenciales y bonitas estrategias de manejo integral con un gran catálogo de ejercicios.Barbara14/12/24Muy bueno Como siempre, un apoyo perfecto para aprender a tu propio ritmo.
Explicaciones claras y basadas en pruebas.
Gracias - Mika Tromp06/12/24¡Bonito recorrido! Explicó muy bien la diferencia entre artrosis y artritis reumatoide. También aprendí algunas cosas nuevas para utilizar en el razonamiento clínico.Anneleen Peeters03/04/24Enfoque en las extremidades superiores - La muñeca y la mano ¡GRAN CONTENIDO!
Muy contento con la forma en que se presenta el curso; parte vídeos, texto y cuestionarios.
Grandes profesores, gran refresco de la anatomía. - Dominik Meier01/04/24Enfoque en el miembro superior: Muñeca y Mano ¡CURSO CLÍNICAMENTE RELEVANTE Y MUY BIEN ESTRUCTURADO!
Este curso es clínicamente relevante y está muy bien estructurado. La muñeca y la mano es un tema muy complejo que se ha descrito de forma exhaustiva y lógica. Te lo recomiendo de verdad. Me gusta la teoría y sobre todo los casos. Gracias.Lieselot Longé29/12/23¡El hombro rígido GOEDE CURSUS OM THUIS OP EIGEN TEMPO TE BEKIJKEN!
Dit is de 2de cursus die ik volg via physiotutors en net als de vorige cursus vond ik ook deze zeer leerrijk. Gracias a este curso, obtendrá nuevos conocimientos sobre el tratamiento de una enfermedad grave. Las técnicas de comportamiento (entre otras, la movilización con movimiento) se transmiten a través de vídeos. Het leuke is ook dat je de cursus op je eigen tempo thuis kan volgen en na het afronden van de cursus kan je er nog steeds naar terug grijpen. ¡Ik kijk ernaar uit om nog andere cursussen van physiotutors te ontdekken en raadt het ook anderen ten zeerste aan! - Mieke Versteeg01/12/22Enfoque en el Miembro Superior - El Codo Inhoudelijk kwalitatief zeer hoogstaand.
No es posible una mejor traducción al neerlandés.
Hulp per mail/telefonisch op ieder moment aanwezig/bereikbaar.