Die Häufigkeit neuropathischer Symptome bei Tendinopathie und Verletzungen durch Überlastung

Einführung
Die International Association for the Study of Schmerzen (IASP) definiert Schmerzen als nozizeptive, neuropathische und noziplastische Schmerzen. Diese drei Phänotypen können Therapeut/inn/en bei der Auswahl der am besten geeigneten Behandlung für jeden Zustand helfen. Obwohl man davon ausgeht, dass die Tendinopathie meist nozizeptiven Ursprungs ist, wird in Berichten spekuliert, dass auch eine veränderte Schmerzverarbeitung vorliegen kann. Da nicht viel über die veränderte Schmerzverarbeitung bei Tendinopathie bekannt ist, wurde in dieser systematischen Übersichtsarbeit und Meta-Analyse die Häufigkeit neuropathieähnlicher Symptome bei Tendinopathie und Überlastungsverletzungen der oberen und unteren Extremitäten untersucht.
Methoden
Diese systematische Übersichtsarbeit mit Meta-Analyse umfasste Erwachsene ab 18 Jahren mit schmerzhafter Tendinopathie der oberen oder unteren Extremitäten. Sie hatten keinen Zustand, der zu einer veränderten nozizeptiven Schmerzverarbeitung führen könnte, wie etwa Fibromyalgie oder rheumatoide Arthritis.
Die Diagnose einer Tendinopathie wurde gestellt und konnte durch eine positive Bildgebung ergänzt werden, die jedoch nicht erforderlich war. Die eingeschlossenen Personen mit Tendinopathie wurden mit einer Gruppe schmerzfreier Personen verglichen, die keinen muskuloskelettalen Schmerzzustand hatten.
Das primäre Ergebnis war die Häufigkeit neuropathieähnlicher Symptome bei Tendinopathie oder Verletzungen durch Überbeanspruchung, die anhand eines von den Patienten mitgeteilten Ergebnisses (PROM) bewertet wurde. In Frage kamen Querschnitts- oder prospektive Fall-Kontroll- oder Kohorten-Studien. Klinische studien konnten ebenfalls einbezogen werden, aber in diesem Fall wurden nur die Ausgangsdaten für die Analyse verwendet. Ausgeschlossen wurden Studien, in denen experimentell ausgelöste Schmerzen der Sehnen untersucht wurden.
Ergebnisse
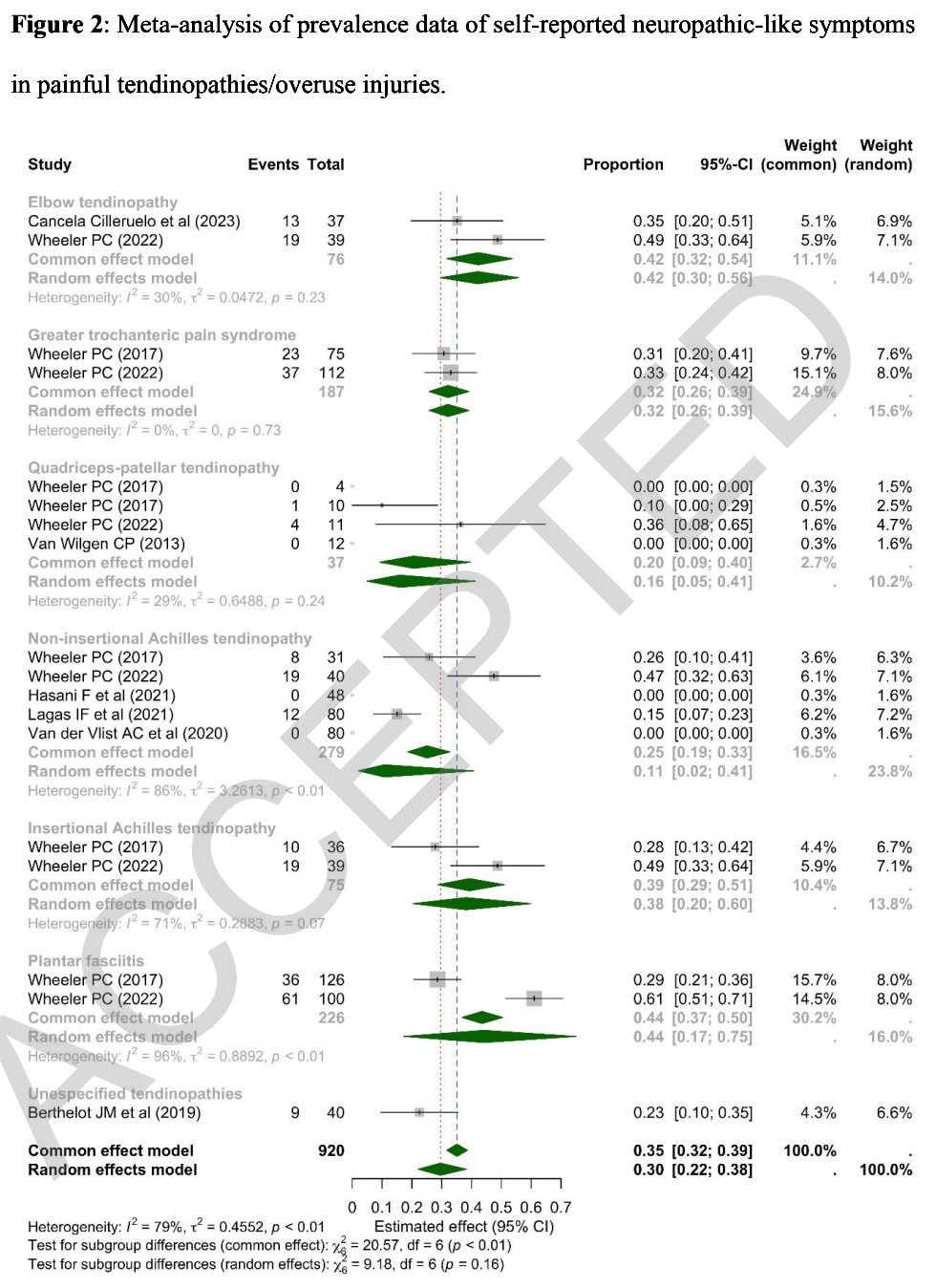
Von den 1285 Datensätzen wurden 8 Studien in die Überprüfung und Meta-Analyse einbezogen. Bei fünf Studien handelte es sich um Kohortenstudien, bei einer um eine Fall-Kontroll-Studie und bei zwei um klinische studien. Die laterale Epikondylalgie wurde in zwei Artikeln untersucht, drei Studien befassten sich mit der Patella- oder Quadrizeps-Tendinopathie, zwei Studien mit Schmerzen in der Ferse/Plantarfasziitis, zwei mit dem Trochanter-Schmerzsyndrom und fünf mit der Achillessehnen-tendinopathie. In einer Studie wurde die untersuchte Tendinopathie nicht erwähnt.
Durch die Einbeziehung dieser acht Studien wurde eine Patientenstichprobe von 920 Personen mit schmerzhafter Tendinopathie erfasst. Im Durchschnitt war die Hälfte weiblich, und das Durchschnittsalter betrug 51 Jahre (SD: 12,5 Jahre). Die durchschnittliche Dauer der Schmerzen betrug 30 Monate (SD: 28,5 Monate).
Die Studien bewerteten das Vorhandensein neuropathieähnlicher Symptome bei Tendinopathie in 5 Studien mit dem painDETECT-Fragebogen, in 2 Studien mit dem Self-Report Leeds Assessment of Neuropathisch Symptoms (S-LANSS) und in einer Studie mit dem Douleur Neuropathique-4 (DN-4 ).
Insgesamt wurden 30 % (95 % CI 22 % bis 38 %) neuropathieähnliche Symptome bei Tendinopathie festgestellt, wobei eine große Heterogenität (I2 = 79 %) festgestellt wurde. Das Auftreten neuropathischer Symptome in den verschiedenen Körperregionen war sehr unterschiedlich. Schmerzen in der Plantarferse und laterale Epikondylalgie gingen am häufigsten mit neuropathischen Symptomen einher, wobei eine Häufigkeit von 44 % bzw. 42 % berichtet wurde. Das Syndrom der trochantären Schmerzen wies eine HÄUFIGKEIT von neuropathischen Symptomen von 32 % auf. Die Häufigkeit neuropathieähnlicher Symptome bei Achilles-Tendinopathie unterschied sich zwischen nicht-insertionellen und ansatzweise auftretenden Tendinopathien, wobei für ansatzweise auftretende Tendinopathien eine Häufigkeit von 38 % und für nicht-insertionelle Tendinopathien eine Häufigkeit von nur 11 % festgestellt wurde. Schließlich wurde eine Häufigkeit von 16 % bei Quadrizeps/Patella-Tendinopathie festgestellt.
Fragen und Gedanken
Eine HÄUFIGKEIT der neuropathischen Symptome von insgesamt 30 % ist bemerkenswert und sollte nicht vernachlässigt werden. Die Häufigkeit variierte je nach Zustand, wobei eine höhere HÄUFIGKEIT bei Schmerzen der plantaren Ferse im Vergleich zur Tendinopathie ohne Ansatz festgestellt wurde.
Insbesondere bei der Differentialdiagnose können diese gemischten SCHMERZEN-Phänotypen die klinische Argumentation erschweren. Es wurde nicht angegeben, wie die Diagnose Tendinopathie in den einzelnen eingeschlossenen Studien gestellt wurde, so dass wir nicht ganz sicher sind, ob nur Patienten mit echter Tendinopathie eingeschlossen wurden.
Obwohl das IASP 3 verschiedene Schmerzphänotypen definiert hat, ist die Validität der Kategorisierung von Schmerzen umstritten. Aus der Studie von Kosek et al. (2021) geht hervor, dass dieses Schema bei der Unterscheidung der Phänotypen von Schmerzen helfen kann.
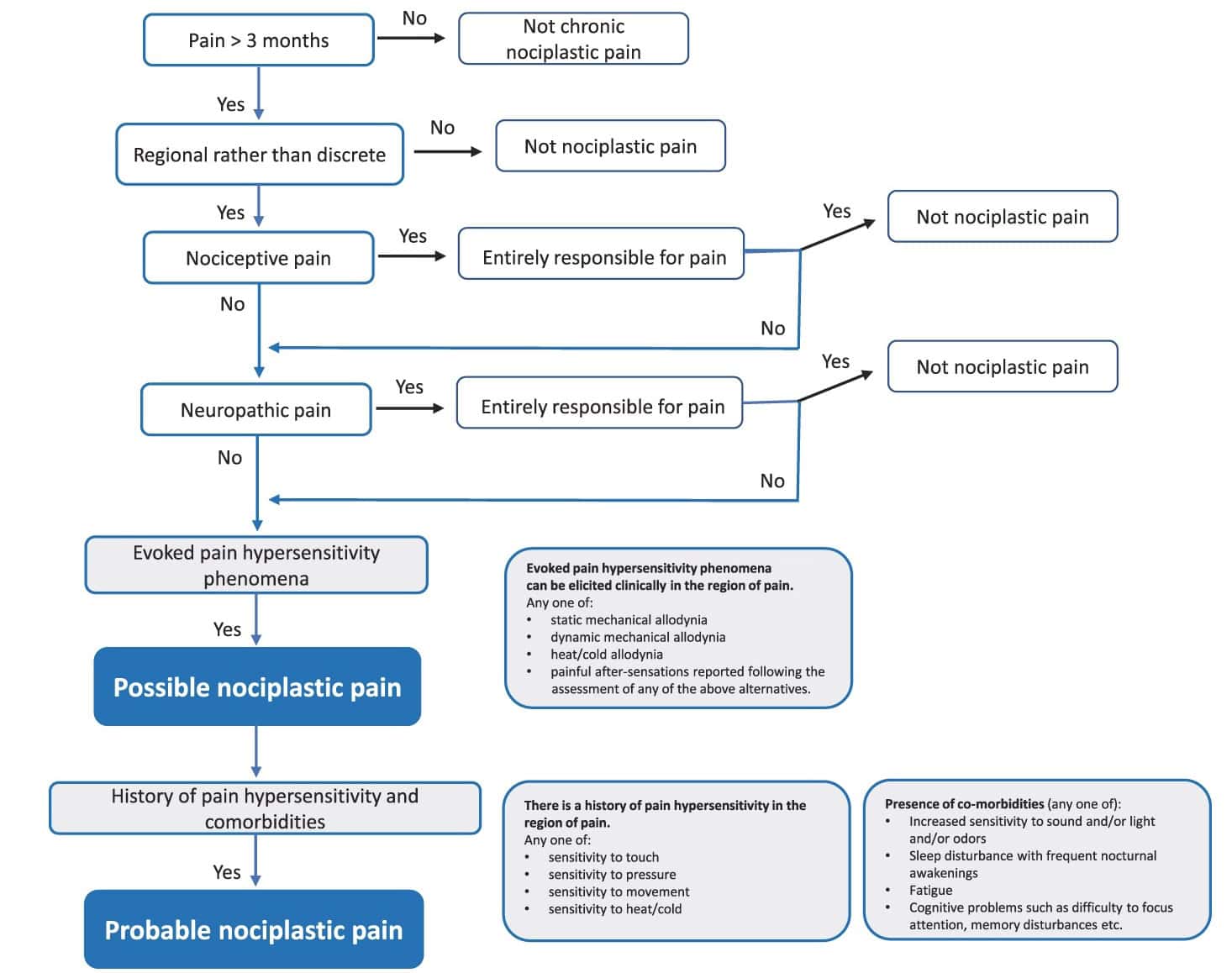
Die durchschnittliche Dauer der Schmerzen betrug 30 Monate, was Anlass zur Sorge geben könnte. Hatten diese Menschen vorher Behandlungen oder nicht? Natürlich wurde eine heterogene Population mit unterschiedlichen Lokalisationen der Tendinopathie einbezogen. Wenn jemand über einen längeren Zeitraum Schmerzen hat, kann dies viele schädliche Auswirkungen haben. War der ursprüngliche Schmerzauslöser vielleicht überwiegend nozizeptiver Natur, können sich Veränderungen in der Schmerzmatrix des Gehirns entwickeln, die zu noziplastischen Schmerzen beitragen. Darüber hinaus kann eine Dekonditionierung die Muskeln und Sehnen schwächen, was zu einer verminderten Kraftproduktion und Ausdauer führt. Dies kann insgesamt zu verschiedenen Problemen bei den Aktivitäten des täglichen Lebens führen und den Schlaf und die soziale Interaktion beeinträchtigen, die möglicherweise die Ursache für die berichteten chronischen Schmerzen sind.
Rede mit mir über Nerds
Die HÄUFIGKEIT von neuropathischen Symptomen bei Tendinopathie und Verletzungen durch Überbeanspruchung wurde mit Hilfe von PROMs zur Selbsteinschätzung erfasst. Obwohl diese Symptome sensorischen Ursprungs sind, gibt es Messungen zur Objektivierung der neuropathischen Beteiligung, z. B. quantitative sensorische Tests. Die Autoren kamen zu dem Schluss, dass eine klinische Diagnose der Tendinopathie ausreichend ist.
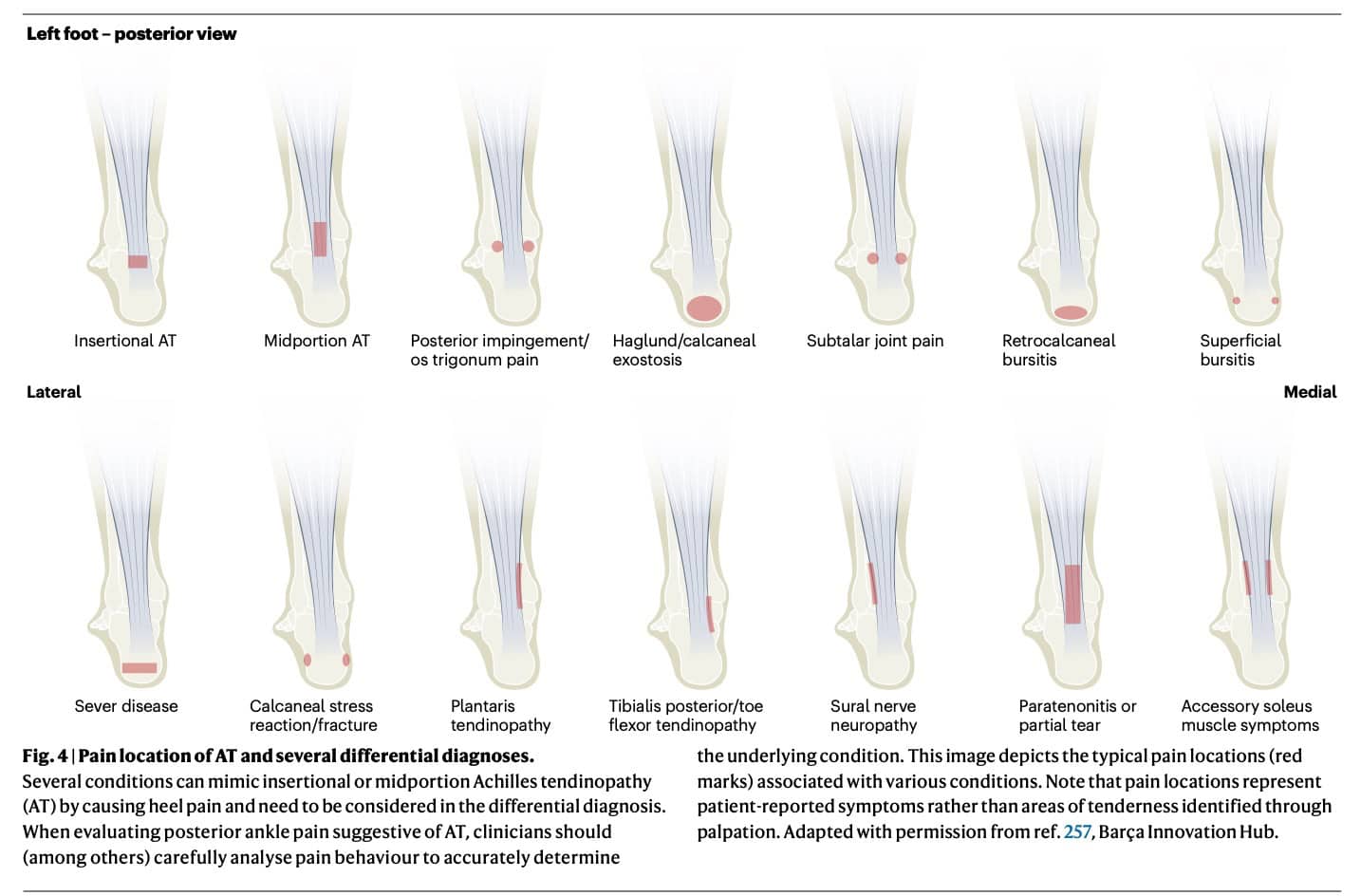
Die Diagnose einer Tendinopathie wurde in den eingeschlossenen Studien überwiegend klinisch gestellt, ohne dass die Veränderungen an den Sehnen durch bildgebende Untersuchungen bestätigt wurden. Für die Diagnose einer SCHMERZEN TENDINOPATHIE ist jedoch keine Bildgebung erforderlich, wie wir bereits in unserer Übersicht über die Tibialis posterior Tendinopathie gezeigt haben. Wir haben jedoch keine Informationen darüber erhalten, wie Differentialdiagnosen berücksichtigt wurden, was es schwierig macht, wirklich selbstvertraut zu sein, dass nur 100% reine Tendinopathien einbezogen wurden. Die Studie von Traweger et al. (2025) macht deutlich, dass bei der Lage der Achillessehne eine Vielzahl von Differentialdiagnosen besteht, wie in der Abbildung unten zu sehen ist. Wenn eine Pathologie des Suralnervs fälschlicherweise als Achillessehnen-tendinopathie diagnostiziert wird, ist das Vorhandensein von eher neuropathischen Symptomen offensichtlich. Eine Einschränkung dieser Studie besteht darin, dass nicht genau bekannt ist, wie die Diagnose der Tendinopathie gestellt wurde.
Die Qualität der eingeschlossenen Studien war insgesamt mäßig bis gut, aber aufgrund der großen Heterogenität der gepoolten Ergebnisse sollte man die beobachteten Ergebnisse mit Vorsicht betrachten. Lediglich für das Trochanter-Schmerz-Syndrom wurde eine geringe Heterogenität festgestellt, während die Ergebnisse für die laterale Epikondylalgie und die Patella/Quadrizeps-Tendinopathie mäßig heterogen waren. Aber auch bei der Betrachtung der verschiedenen anatomischen Regionen kann die geringe Zahl der einbezogenen Studien pro Körperregion zur Vorsicht mahnen.
Da es große Unterschiede zwischen den Studien gab, die durch breite Selbstvertrauen-Intervalle belegt werden, ist die Verallgemeinerbarkeit der Ergebnisse begrenzt. Diese Abweichung könnte auf unterschiedliche Diagnosekriterien, Patientengruppen oder die Dauer der Symptomatik in den einzelnen Studien zurückzuführen sein.
Botschaften zum Mitnehmen
Das Vorhandensein neuropathischer Symptome bei Tendinopathien und Verletzungen durch Überbeanspruchung lässt darauf schließen, dass Tendinopathien nicht immer rein nozizeptiv sind. Stattdessen können sie ein gemischtes Schmerzprofil aufweisen, an dem sowohl nozizeptive als auch neuropathische Mechanismen beteiligt sind. Die große Heterogenität erfordert eine vorsichtige Interpretation der Ergebnisse, da es große Unterschiede zwischen den Studien gab (z. B. bei der Dauer der Tendinopathie, die von 13,5 Monaten bis 43,2 Monaten reichte). Dennoch sollten Sie das Vorhandensein von neuropathischen Symptomen in Betracht ziehen, um die für die Beschwerden Ihres Patienten verantwortlichen SCHMERZEN-Phänotypen besser zu verstehen.
Referenz
Wie die Ernährung ein entscheidender Faktor für die zentrale Sensibilisierung sein kann - Videovortrag
Beobachten Sie dies KOSTENLOSER Videovortrag über Ernährung und zentrale Sensibilisierung durch Europas führender Forscher auf dem Gebiet der chronischen Schmerzen Jo Nijs. Welche Lebensmittel Patienten vermeiden sollten, wird Sie wahrscheinlich überraschen!

