Beeinflusst die Wahrnehmung von Schmerzen unterem Rücken die Ergebnisse der Behandlung?

Einführung
Schmerzen im unteren Rücken sind ein weit verbreiteter und wiederkehrender muskuloskelettaler Zustand, bei dem biologische, psychische und soziale Faktoren zu Schmerzen und Beeinträchtigungen beitragen. Die aktuellen klinischen Empfehlungen betonen die Förderung des Selbstmanagements der Patienten, insbesondere durch Aufklärung und Bewegungsinterventionen. In diesem Zusammenhang, die Wahrnehmung von Schmerzen unterer rücken eine wichtige Rolle für die Ergebnisse der Patienten spielen, da sie die Bewältigungsstrategien, die emotionale Reaktion auf den Zustand und das Engagement bei der Behandlung beeinflussen können. Neue Evidenz deutet darauf hin, dass die Wahrnehmung von Krankheiten die Ergebnisse bei Personen mit Schmerzen im unteren Rücken beeinflussen kann. Wichtig ist, dass die Krankheitsvorstellungen als modifizierbare Faktoren betrachtet werden, die durch ein angemessenes klinisches Management beeinflusst werden können. Das BetterBack-Pflegemodell wurde als physiotherapiebasierter Ansatz für Schmerzen im unteren Rücken entwickelt, der unter anderem darauf abzielt, die die Krankheitswahrnehmung von Schmerzen unterem rücken zu verbessern und die Befähigung der Patienten zu fördern. Daher wird in der vorliegenden Studie untersucht, wie die Umsetzung dieses Versorgungsmodells die Ergebnisse der Behandlung von Patienten mit Schmerzen im unteren Rücken beeinflusst.
Methoden
Gestaltung
Bei dieser Studie handelte es sich um eine geplante Sekundäranalyse von Daten aus einer früheren klinischen Studie. Bei der ursprünglichen Studie handelte es sich um eine randomisierte, kontrollierte Studie, bei der die physiotherapeutische Versorgung nach der Einführung des BetterBack-Versorgungsmodells (MoC) im Vergleich zur bisherigen Routineversorgung bewertet wurde.
Teilnehmer und Umfeld
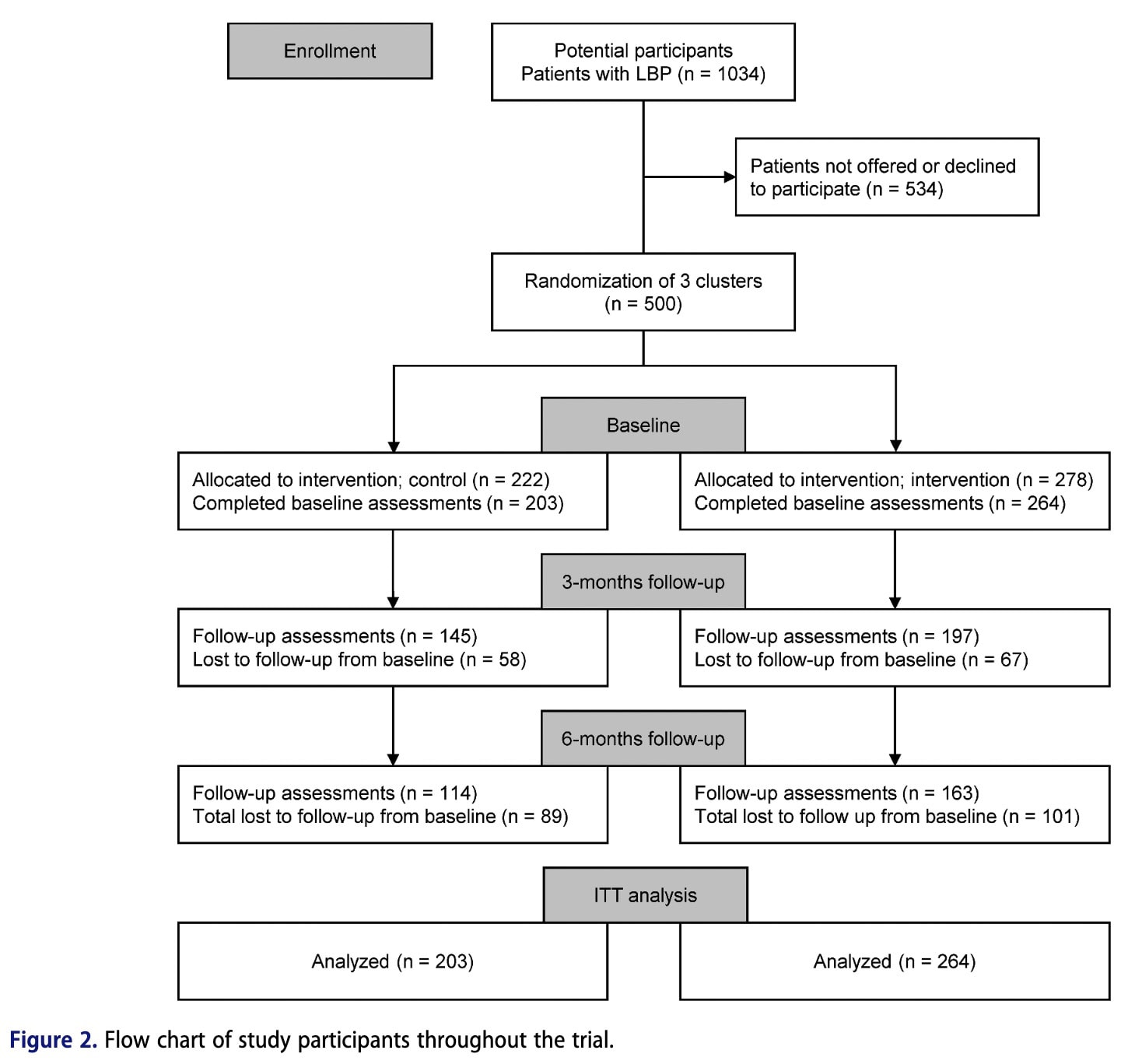
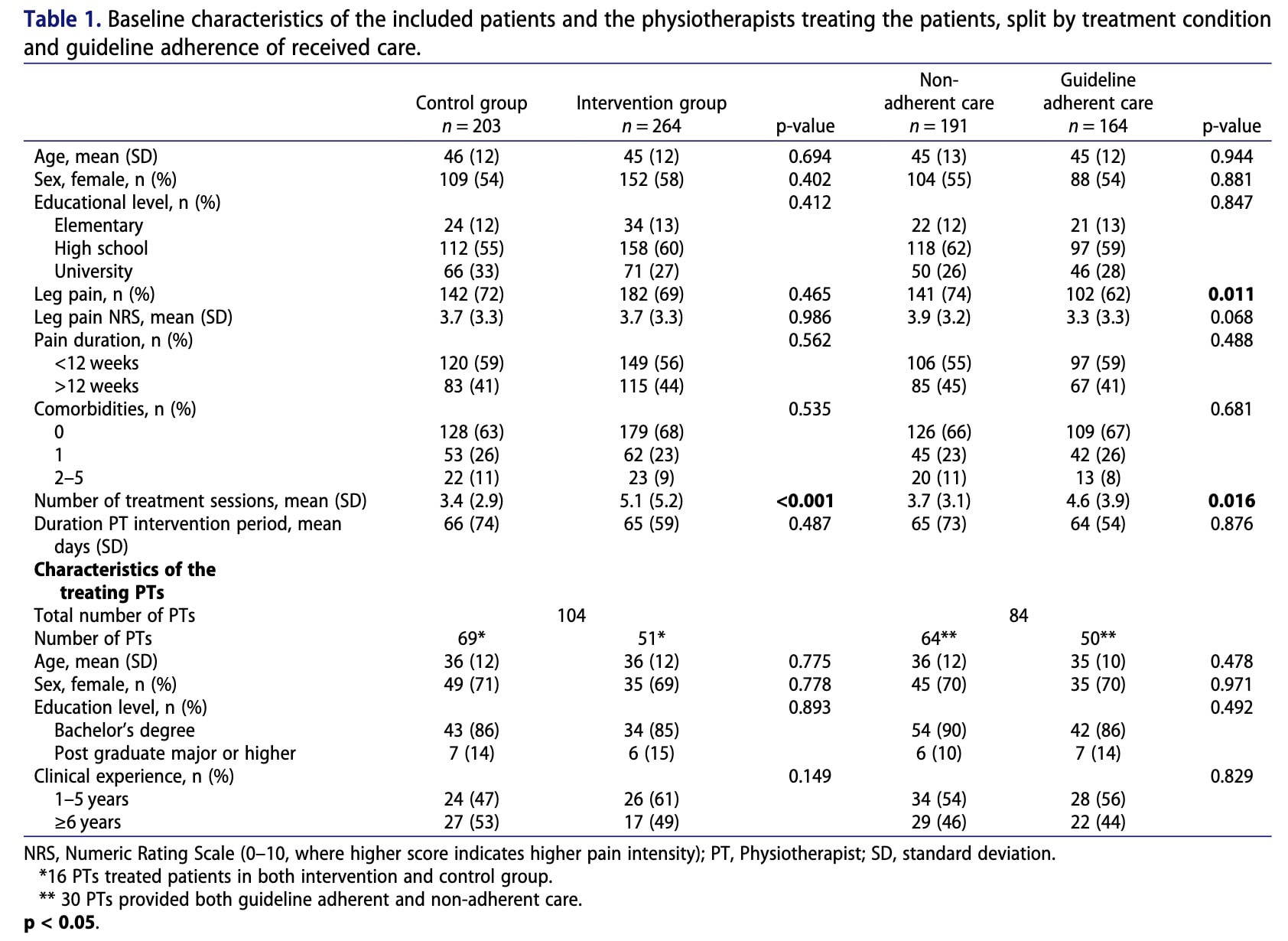
Insgesamt 467 Patienten, die wegen Schmerzen im unteren Rücken eine physiotherapeutische Versorgung suchten, wurden nacheinander aus 15 öffentlich finanzierten Physiotherapie-Kliniken der Primärversorgung rekrutiert. Die Kliniken wurden aufgrund ihrer geografischen und organisatorischen Struktur in drei Cluster eingeteilt. Die Studie war randomisiert, d. h. die Patienten wurden nicht individuell randomisiert, sondern erhielten je nach Klinik-Cluster und Zeitpunkt der Inanspruchnahme der Studie entweder die Routineversorgung oder das BetterBack-Modell (MoC). Die Physiotherapeut/inn/en des ersten Clusters wurden zu Beginn der Studie in der BetterBack-MoC geschult und führten die Intervention während der gesamten Studie. Die Physiotherapeut/inn/en des zweiten Clusters führten zunächst Routinebehandlungen durch und wurden in der Mitte der Studie geschult, um anschließend die BetterBack MoC einzuführen. Die Physiotherapeut/innen des dritten Clusters führten während des gesamten Studienzeitraums Routinebehandlungen durch und dienten als Kontrollgruppe.
Sekundäranalysen wurden auch auf der Grundlage der tatsächlich erhaltenen Versorgung durchgeführt, wobei die Teilnehmer unabhängig von ihrer ursprünglichen Gruppenzuweisung danach kategorisiert wurden, ob sie eine leitliniengerechte oder eine nicht leitliniengerechte Versorgung erhielten. Die leitliniengerechte Versorgung folgte fünf zentralen Empfehlungen aus den lokal angepassten klinischen Leitlinien für Schmerzen im unteren Rücken, einschließlich der Vermeidung unnötiger bildgebender Verfahren und Überweisungen an Spezialisten, der Aufklärung der Patienten und körperlicher Betätigung sowie der Vermeidung nicht evidenzbasierter Behandlungen
Das BetterBack-Pflegemodell wurde an das schwedische Gesundheitswesen angepasst und umfasste mehrere Hilfsmittel wie z. B. klinische Argumentations- und Bewertungsinstrumente, patientenorientierte Behandlungspfade, Materialien zur Patientenaufklärung über Schmerzen unterer Rücken und Selbstmanagement, Ressourcen zur Gruppenaufklärung und Ressourcen für das Programm zur WIEDERHERSTELLUNG. Ziel war es, das Management der Physiotherapie in Übereinstimmung mit der in den Leitlinien empfohlenen Behandlung zu fördern. Die Dauer der BEHANDLUNG und die Anzahl der Sitzungen wurden aus den Krankenakten entnommen.
Kriterien für den Einschluss
- Alter zwischen 18 und 65 Jahren
- Fließend in Schwedisch
- Suche nach Physiotherapie für eine erstmalige oder wiederkehrende Episode gutartiger Schmerzen im unteren Rücken (akute, subakute oder chronische Phase), mit oder ohne Radikulopathie
Ausschlusskriterien
- Aktuelle bösartige Erkrankung oder bösartige Erkrankung innerhalb der letzten 5 Jahre
- WIRBELSÄULE Fraktur
- WIRBELSÄULE INFEKTION
- Cauda-Equina-Syndrom
- Spondylitis ankylosans oder systemische rheumatische Erkrankung
- WIRBELSÄULE OPERATIONEN innerhalb der letzten 2 Jahre
- Aktuelle Schwangerschaft oder Schwangerschaft innerhalb der letzten 3 Monate
- Berechtigung zur multimodalen/multiprofessionellen Rehabilitation bei komplexen lang anhaltenden Schmerzen
- Schwere psychiatrische Störung
Mediationsanalysen
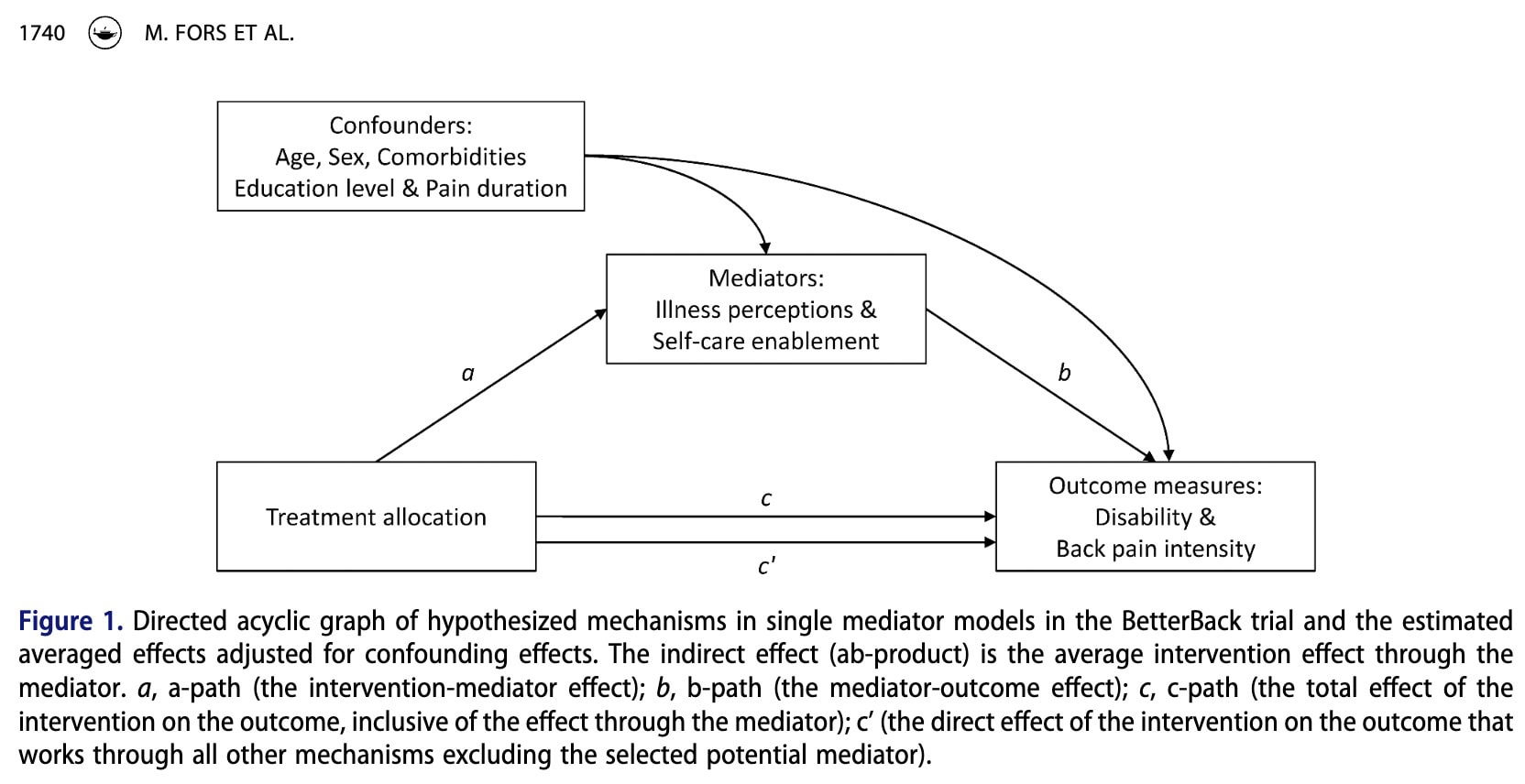
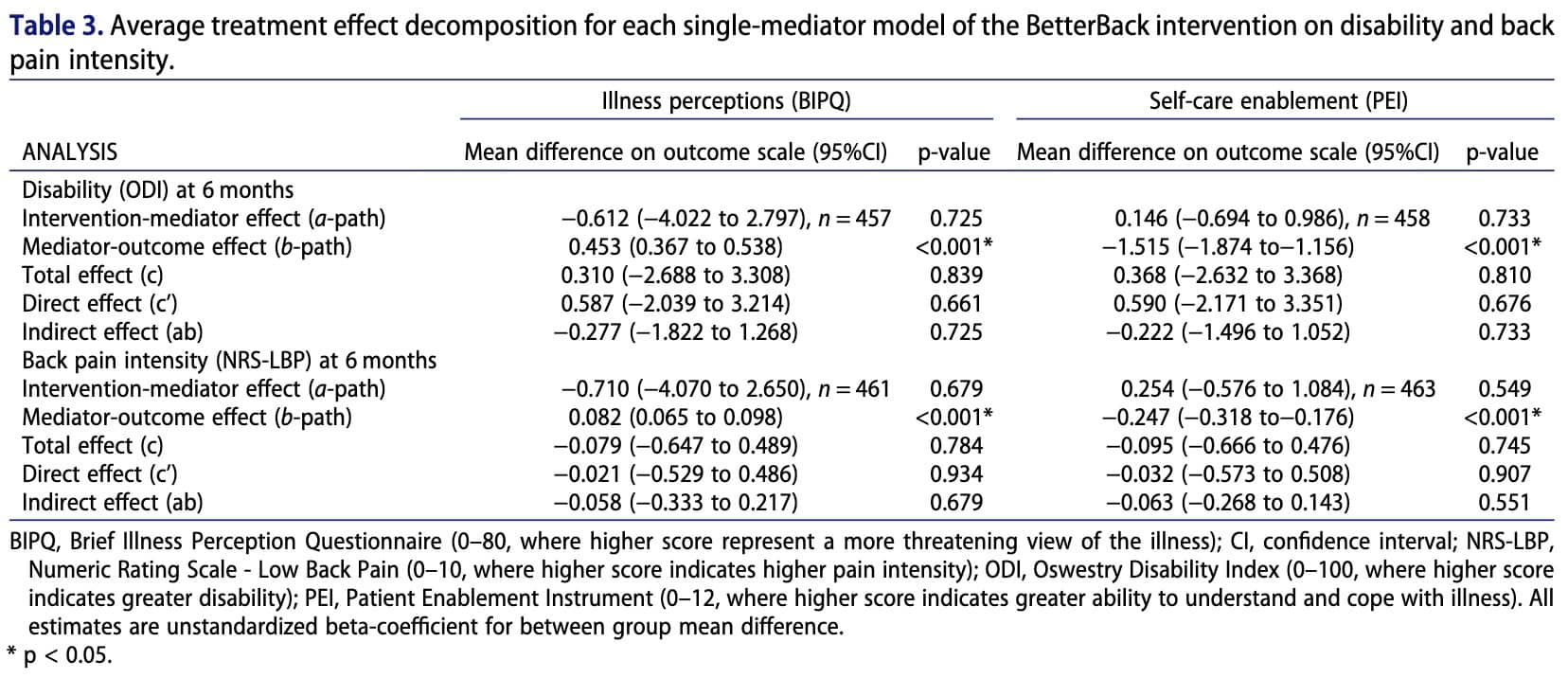
Wenn Mediatoren (Krankheitswahrnehmung und Befähigung zur Selbstfürsorge) und Ergebnisse (BEEINTRÄCHTIGT und SCHMERZEN) kontinuierliche Variablen sind, kann die Mediationsanalyse verwendet werden, um den Gesamteffekt einer Intervention in verschiedene Pfade aufzuschlüsseln (Abbildung 1).
Der c-Pfad stellt den Gesamteffekt der Intervention auf das Ergebnis dar, einschließlich des Effekts, der durch den Mediator auftritt.
Der a-Pfad stellt die Wirkung der Intervention auf den potenziellen Mediator dar. Mit anderen Worten: Er zeigt, ob die Intervention den Mediator verändert.
Der b-Pfad stellt die Beziehung zwischen dem Mediator und dem Ergebnis dar. Er zeigt, ob Veränderungen des Mediators das Ergebnis beeinflussen.
Der indirekte Effekt (ab) stellt den Teil des Effekts der Intervention dar, der über den Mediator wirkt. Er wird berechnet, indem man den a-Pfad und den b-Pfad multipliziert.
Der direkte Effekt (c′) stellt den Teil der Wirkung der Intervention dar, der das Ergebnis durch andere Mechanismen beeinflusst, mit Ausnahme des untersuchten Mediators.
Auch der indirekte Effekt lässt sich aus zwei theoretischen Perspektiven interpretieren. Die Handlungstheorie konzentriert sich darauf, ob die Intervention den Mediator erfolgreich verändert (a-Pfad). Die Konzepttheorie konzentriert sich auf die Frage, ob der Mediator tatsächlich das Ergebnis beeinflusst (b-Pfad).
Wenn der a-Pfad stark ist, bedeutet dies, dass die Intervention effektiv auf den Mediator abzielt. Wenn der b-Pfad stark ist, deutet dies darauf hin, dass der Mediator ein wichtiger Faktor ist, der das Ergebnis beeinflusst.
Vom Patienten gemeldete Ergebnisse
Die von den Patienten gemeldeten Ergebnisse (PROMs) wurden zu Beginn der Studie vom behandelnden Physiotherapeuten/von der behandelnden Physiotherapeutin während des ersten Besuchs erhoben. Verlaufskontrollen nach 3 und 6 Monaten wurden mit Hilfe von Fragebögen erhoben, die den Patienten per Post zugeschickt wurden.
In dieser Studie wurden die Mediatoren zu Beginn und bei der 3-monatigen VerLAUFSKONTROLLE bewertet, während die Ergebnisse zu Beginn und bei der 6-monatigen Verlaufskontrolle gemessen wurden. Diese Zeitpunkte wurden geplant, um die korrekte temporale Reihenfolge zwischen Behandlung, Mediatoren und Ergebnissen zu gewährleisten. Die Teilnehmermerkmale und potenzielle Störfaktoren wurden vor der Behandlung untersucht.
ERGEBNISSE
Die primären Ergebnisse dieser sekundären Analyse waren Gruppenunterschiede in Bezug auf Beeinträchtigung und Intensität der Schmerzen im unteren Rücken 6 Monate nach der Baseline.
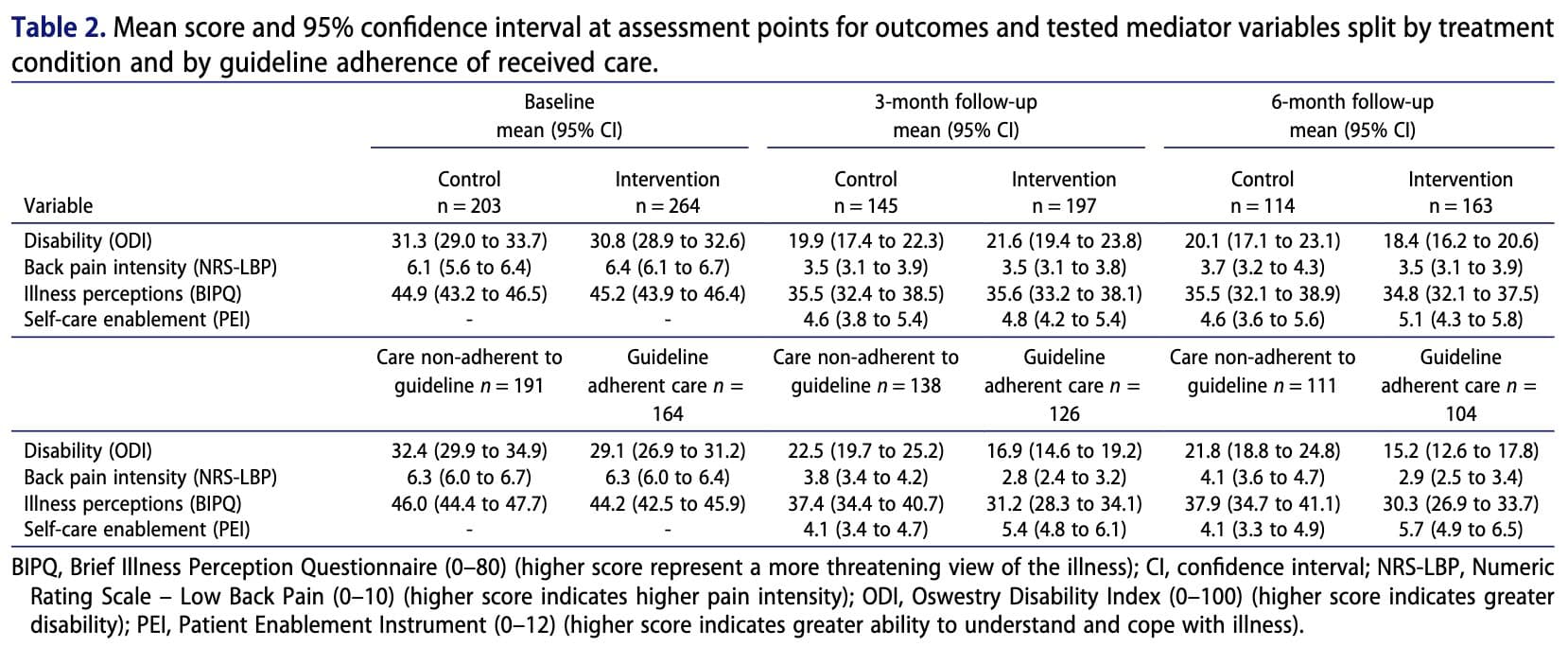
Die Beeinträchtigung wurde anhand des Oswestry Disability Index (ODI) gemessen. Die Intensität der Schmerzen wurde anhand der numerischen Bewertungsskala für Schmerzen im unteren Rücken (NRS-LBP) bewertet, die von 0 (keine Schmerzen) bis 10 (schlimmste vorstellbare Schmerzen) reicht.
Veränderungen des ODI und des NRS-LBP über 6 Monate sind allgemein empfohlene Messgrößen für die Bewertung von Verbesserungen bei Schmerzen und Funktion bei Patienten mit Schmerzen unterem Rücken. Sie gehören zu den RUMPF ERGEBNISEN, die für klinische studien bei nicht-spezifischem LWS-Schmerz empfohlen werden.
Potenzieller Vermittler
Die Studie stellte die Hypothese auf, dass das BetterBack-Modell der Pflege (MoC) Beeinträchtigungen und Schmerzen durch die Beeinflussung von zwei potenziellen Mediatoren verringern würde: die Krankheitswahrnehmung der Patienten und die Befähigung zur Selbstpflege.
Die Krankheitswahrnehmung von Schmerzen im unteren Rücken wurde mit dem Brief Illness Perception Questionnaire (BIPQ) gemessen, der auf dem Common-Sense-Modell der Selbstregulierung basiert. Der Fragebogen umfasst neun Items zur Bewertung kognitiver und emotionaler Vorstellungen von Krankheit. Acht Items werden mit Werten von 0 bis 10 bewertet und zu einem Gesamtwert von 0 bis 80 addiert, wobei höhere Werte auf eine bedrohlichere Wahrnehmung der Krankheit hinweisen.
Die Befähigung zur Selbstpflege wurde mit dem Patient Enablement Instrument (PEI) bewertet, das die von den Patienten wahrgenommene Fähigkeit misst, ihre Krankheit zu verstehen und mit ihr umzugehen. Die Werte reichen von 0 bis 12, wobei höhere Werte auf eine stärkere Befähigung hinweisen. Der PEI ist eine Übergangsmessung und wird daher nicht zu Beginn der Studie durchgeführt.
Potenzielle Störfaktoren
Damit Mediationsanalysen die kausale Interpretation unterstützen können, müssen mehrere Annahmen erfüllt sein, einschließlich der Abwesenheit von nicht gemessenen Störfaktoren in den Beziehungen zwischen Behandlung, Mediatoren und Ergebnissen.
In der Hauptstudie trug die Randomisierung dazu bei, dass die Behandlungsgruppen zu Beginn der Studie vergleichbar waren, was wahrscheinlich zu einer Verringerung der Störeinflüsse auf die Beziehungen zwischen Behandlung und Mediatoren sowie zwischen Behandlung und Ergebnissen führte. Die Beziehung zwischen den Mediatoren und den Ergebnissen kann jedoch immer noch durch Störeinflüsse beeinträchtigt sein.
Um dies zu berücksichtigen, wurden mehrere Kovariaten vor der Behandlung als potenzielle Störfaktoren in Betracht gezogen, die auf früheren Untersuchungen und dem Konsens innerhalb der Forschungsgruppe beruhten. Dazu gehörten Alter, Geschlecht, Begleiterkrankungen, Bildungsstand und Dauer der Schmerzen.
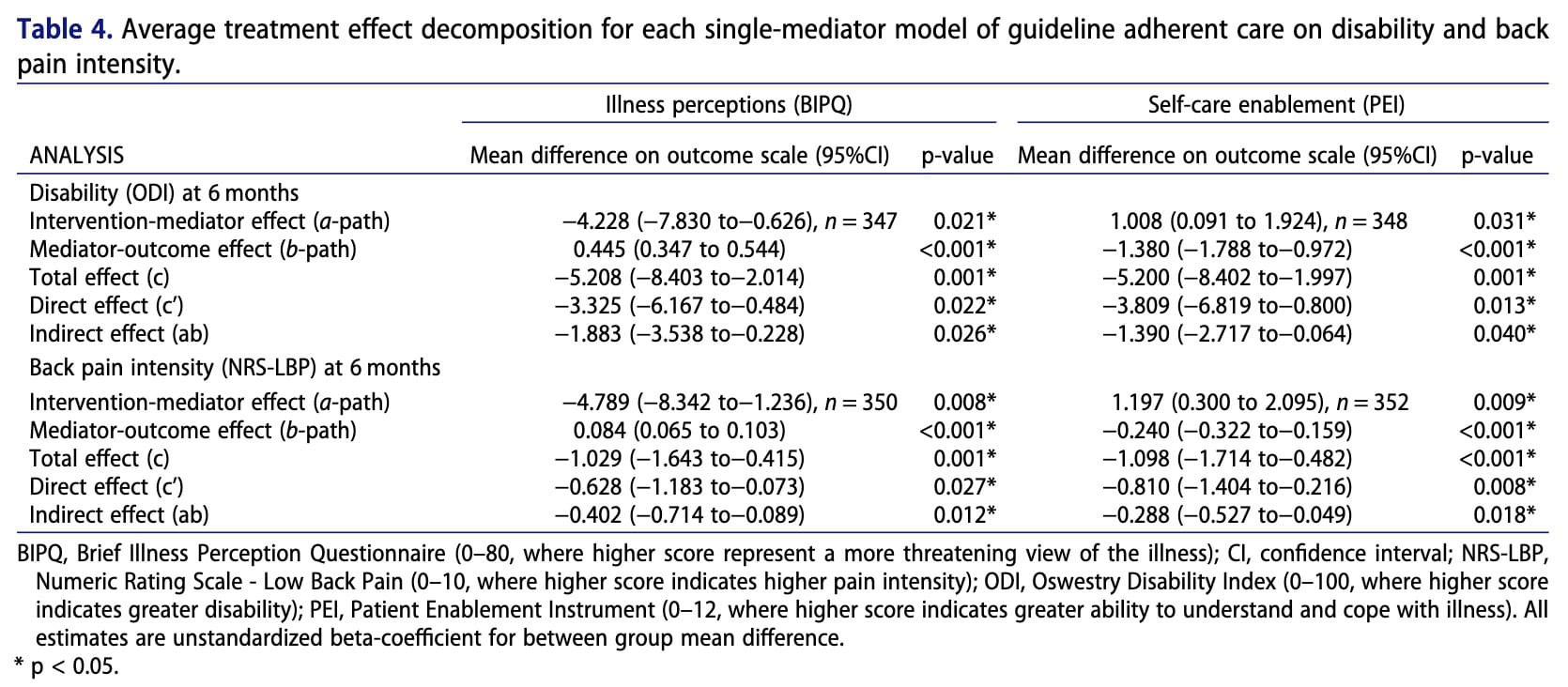
In der explorativen Analyse, in der die leitliniengerechte Versorgung mit der nicht leitliniengerechten Versorgung verglichen wurde, wurden die Patienten nicht randomisiert. Daher kann es bei den Beziehungen zwischen Behandlung, Vermittlern und Ergebnissen zu Verwechslungen kommen. Zusätzlich zu den Patientenmerkmalen wurden auch die Merkmale der Physiotherapeut/inn/en (Geschlecht, Alter und klinische Erfahrung) als potenzielle Störfaktoren berücksichtigt.
Ergebnisse
Die Ausgangsbeurteilungen wurden von 467 Teilnehmern ausgefüllt. Die Beibehaltung nach 3 Monaten betrug 71 % in der Kontrollgruppe und 75 % in der Interventionsgruppe, während die Beibehaltung nach 6 Monaten bei 56 % bzw. 62 % lag. Die demografischen Merkmale der Teilnehmer waren in den Gruppen ähnlich. Schließlich verfügten die behandelnden Physiotherapeut/inn/en über ein ähnliches Maß an klinischer Erfahrung in den Gruppen.
Insgesamt gab es keine signifikanten Unterschiede zwischen der Interventions- und der Kontrollgruppe in Bezug auf Beeinträchtigung, Intensität der Rückenschmerzen, Krankheitseinschätzung und Selbstpflegefähigkeit. Die Analyse zeigte jedoch, dass Patienten, die nach drei Monaten eine eher maladaptive Einstellung zu ihrer Krankheit hatten, nach sechs Monaten tendenziell stärker beeinträchtigt waren und eine höhere Intensität ihrer Schmerzen erlebten. Umgekehrt war eine höhere Befähigung zur Selbstpflege nach drei Monaten mit einer geringeren Beeinträchtigung und weniger Schmerzen nach sechs Monaten verbunden. Während die Intervention selbst nicht direkt besser abschnitt als die Routineversorgung, wiesen Patienten, die gemäß den klinischen Leitlinien behandelt wurden, eine positivere Krankheitswahrnehmung und eine bessere Befähigung zur Selbstpflege auf. Diese Faktoren wiederum waren durch indirekte Effekte mit besseren Ergebnissen verbunden, was darauf hindeutet, dass die Art und Weise, wie die Pflege die Überzeugungen der Patienten und die Fähigkeit zum Selbstmanagement beeinflusst, für die Verbesserung der langfristigen Ergebnisse wichtig sein kann.
Fragen und Gedanken
Die Ergebnisse der Mediationsanalyse werfen wichtige Fragen hinsichtlich der Mechanismen auf, durch die Physiotherapie-Interventionen die Ergebnisse bei Patienten mit Schmerzen im unteren Rücken beeinflussen können. Obwohl die Krankheitswahrnehmung und die Befähigung zur Selbstpflege signifikant mit den Ergebnissen bei Beeinträchtigung und Schmerzen assoziiert waren, veränderte das BetterBack-Modell der Pflege (MoC) diese Mediatoren nicht wesentlich, während der leitliniengerechte Pflegeansatz dies tat. Dies deutet darauf hin, dass diese Faktoren zwar relevante Determinanten der Genesung zu sein scheinen, die in der BetterBack-MoC eingesetzten Strategien - in erster Linie Patientenschulung und Bewegung - jedoch nicht ausreichen, um die Krankheitswahrnehmung der Patienten sinnvoll zu verändern die Krankheitswahrnehmung von Schmerzen unterer rücken und Bewältigungsstrategien zu verändern.
Alternative Ansätze können vielversprechende Wege aufzeigen. So hat beispielsweise die kognitive funktionelle therapie (CFT) ermutigende ergebnisse gezeigt, wie in einem früheren Bericht hervorgehoben wurde, bei der Behandlung von Schmerzen unterem Rücken gezeigt, indem Überzeugungen, Verhaltensweisen und Bewegungsmuster durch individuelle Aufklärung und allmähliche Exposition gegenüber gefürchteten Bewegungen gezielt angegangen werden. Durch die Verringerung der Kinesiophobie und die Behandlung maladaptiver Überzeugungen durch erfahrungsbasiertes Lernen können solche Ansätze die Krankheitswahrnehmung von Schmerzen im unteren Rücken.
Insgesamt unterstreichen diese Ergebnisse, wie wichtig es ist, weiterhin Interventionen zu erforschen und zu entwickeln, die spezifisch auf psychische und verhaltensbezogene Mediatoren wie Krankheitswahrnehmung und Selbstfürsorge abzielen. Zukünftige Forschung sollte untersuchen, ob Interventionen, die diese Mechanismen direkter ansprechen, zu größeren Verbesserungen bei den Ergebnissen von Schmerzen und Behinderungen führen können.
Talk nerdy to me
Aus methodischer Sicht wurde in der Studie die Strukturgleichungsmodellierung (SEM) eingesetzt, um die Mechanismen zu untersuchen, die den Auswirkungen der Behandlung zugrunde liegen. Dieser Ansatz ermöglicht es den Forschern, mehrere kausale Pfade gleichzeitig zu modellieren und sowohl direkte Effekte (c′-Pfad) als auch indirekte Effekte (ab-Pfad) durch Mediationsanalyse zu schätzen. In diesem Rahmen stellt der a-Pfad die Wirkung der Intervention auf den Mediator dar, während der b-Pfad die Assoziation zwischen dem Mediator und dem Ergebnis darstellt.
Jeder Pfad entspricht einer Regressionsgleichung, die beschreibt, wie Änderungen in einer Variablen mit Änderungen in einer anderen Variablen verbunden sind. Die in Tabelle 3 dargestellten Ergebnisse zeigen, dass die Intervention keinen signifikanten Einfluss auf die Mediatoren hatte (nicht-signifikante a-Pfade). Die Mediatoren waren jedoch signifikant mit den Ergebnissen assoziiert (signifikante b-Pfade), was darauf hindeutet, dass diese Variablen mit den Ergebnissen der Patienten zusammenhängen, aber durch die Intervention nicht stark verändert wurden.
Eine weitere methodische Überlegung betrifft die Interventionstreue. Es ist wichtig festzustellen, ob die Physiotherapeut/inn/en in der BetterBack MoC-Gruppe das Interventionsprotokoll während der Beratungen konsequent anwandten. Wenn das Pflegemodell nicht wie beabsichtigt umgesetzt wurde, könnte dies die beobachteten Interventionseffekte verringert und zum Fehlen einer signifikanten Mediation beigetragen haben.
Laut dem veröffentlichten Protokoll der BetterBack Model of Care-Protokollstudie erhielten Physiotherapeut/innen ein zweitägiges Schulungsprogramm, Zugang zu einer Online-Schulungsplattform und einen zweistündigen interaktiven Workshop drei Monate nach der Einführung des Programms. Während diese Maßnahmen darauf abzielten, die Übernahme des Betreuungsmodells zu unterstützen, enthält das Protokoll keine eindeutigen Angaben zu quantitativen Maßnahmen zur Einhaltung der Intervention, wie z. B. Treueprüfungen, Beratungsaudits oder standardisierte Bewertung der Einhaltung der Intervention.
Ohne eine systematische Überwachung der BEHANDLUNGSTREUE lässt sich nur schwer feststellen, ob die Intervention von allen Therapeut/inn/en einheitlich durchgeführt wurde.
Botschaften zum Mitnehmen
- Die Überzeugungen der Patienten haben einen starken Einfluss auf die Ergebnisse.Negative Krankheitswahrnehmung von Schmerzen im unteren rücken Schmerzen werden mit einer höheren Intensität der Schmerzen und einer längerfristigen Behinderung in Verbindung gebracht. Für die Genesung ist es wichtig, wie die Patienten ihren Zustand verstehen.
- SELBSTVERTRAUEN ist der Schlüssel.Patienten, die sich in der Lage fühlen, mit ihrem Zustand umzugehen (höhere Selbstpflegekompetenz), berichten in der Regel Monate später über weniger Schmerzen und Beeinträchtigungen.
- Leitliniengestützte Pflege kann Überzeugungen beeinflussen.Patienten, die eine leitliniengerechte Versorgung erhalten, zeigten eine positivere Krankheitswahrnehmung und eine stärkere Befähigung zur Selbstversorgung im Vergleich zu Patienten, die keine leitliniengerechte Versorgung erhalten.
- Aufklärung allein reicht möglicherweise nicht aus, um die Überzeugungen zu ändern.Herkömmliche Aufklärungs- und Übungsprogramme ändern möglicherweise nicht ausreichend die die Wahrnehmung von Schmerzen im unteren Rückenwas darauf hindeutet, dass gezieltere psychische oder verhaltensbezogene Strategien erforderlich sein könnten.
- Glaubenssätze als Teil der Behandlungt.Ansätze wie psychologisch fundierte Physiotherapie, Verhaltenscoaching und abgestufte Exposition können dazu beitragen, die Überzeugungen der Patienten zu verändern und die langfristigen Ergebnisse zu verbessern.
Referenz
Wie die Ernährung ein entscheidender Faktor für die zentrale Sensibilisierung sein kann - Videovortrag
Beobachten Sie dies KOSTENLOSER Videovortrag über Ernährung und zentrale Sensibilisierung durch Europas führender Forscher auf dem Gebiet der chronischen Schmerzen Jo Nijs. Welche Lebensmittel Patienten vermeiden sollten, wird Sie wahrscheinlich überraschen!

