Mediale Epicondylalgie / Golfer-Ellenbogen | Diagnose & Behandlung
Mediale Epicondylalgie / Golfer-Ellenbogen | Diagnose & Behandlung
Einführung und Epidemiologie
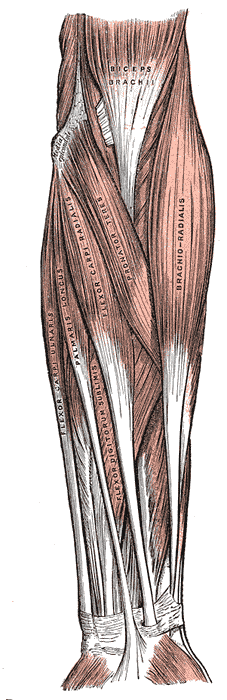 Die mediale Epicondylalgie, besser bekannt als Golferellenbogen, ist eine Tendinopathie des gemeinsamen Muskels der Handgelenksbeuger und -pronatoren mit Ursprung am medialen Epicondylus. Im Vergleich zu seinem "großen Bruder", dem Tennisellenbogen, ist der Golferellenbogen 4 bis 7 Mal seltener. Eine Studie von Leach et al. (1987) erwähnt sogar, dass LE 7-10 mal häufiger vorkommt als mediale Epicondylalgie. In einer Studie des US-Militärs lag die Inzidenzrate des Golferellenbogens bei 0,81 pro 1000 Personenjahre(Wolf et al. 2010).
Die mediale Epicondylalgie, besser bekannt als Golferellenbogen, ist eine Tendinopathie des gemeinsamen Muskels der Handgelenksbeuger und -pronatoren mit Ursprung am medialen Epicondylus. Im Vergleich zu seinem "großen Bruder", dem Tennisellenbogen, ist der Golferellenbogen 4 bis 7 Mal seltener. Eine Studie von Leach et al. (1987) erwähnt sogar, dass LE 7-10 mal häufiger vorkommt als mediale Epicondylalgie. In einer Studie des US-Militärs lag die Inzidenzrate des Golferellenbogens bei 0,81 pro 1000 Personenjahre(Wolf et al. 2010).
Man geht davon aus, dass die mediale Epicondylalgie durch eine Überlastung des gemeinsamen Beuger-Pronator-Sehnenkomplexes (einschließlich Pronator teres, Flexor carpi radialis, Palmaris longus, Flexor digitorum superficialis und Flexor carpi ulnaris) entsteht. Eine übermäßige Valgus-Belastung wird auch mit der Entwicklung von Schmerzen im medialen Ellenbogen in Verbindung gebracht(Mishra et al. 2014).
Der Begriff Epicondylitis wurde im Laufe der Zeit in Frage gestellt, da in histologischen Untersuchungen keine Entzündungszellen (Makrophagen, Lymphozyten und Neutrophile) im betroffenen Gewebe nachgewiesen werden konnten. Diese Studien zeigten fibroblastisches Gewebe und eine vaskuläre Invasion, die zu dem Begriff "Tendinose" führte. Es handelt sich vielmehr um einen degenerativen Prozess, der durch eine Fülle von Fibroblasten, Gefäßhyperplasie und unstrukturiertes Kollagen gekennzeichnet ist (De Smedt et al. 2007)
Klinische Präsentation und Untersuchung
Bei Patienten mit Epicondylalgie sind Schmerzen im Ellenbogen die häufigste Beschwerde. Die Patienten neigen oft dazu, frühe Symptome zu ignorieren und erst spät einen Arzt aufzusuchen. In der Anamnese werden entweder ein Trauma oder sich wiederholende einseitige Aufgaben bei der Arbeit, bei den alltäglichen Verrichtungen oder beim Sport mit einem allmählichen Auftreten der Schmerzen beschrieben(Orchard et al. 2011). Die Schmerzen verschlimmern sich in der Regel bei Aktivität und lassen nach, wenn man sich ausruht. Sie können in den Unterarm entlang der Handgelenksbeugemuskeln ausstrahlen oder auch nicht. Darüber hinaus können die Patienten eine Schwäche in der Hand und Schwierigkeiten beim Tragen von Gegenständen haben(Pitzer et al. 2014).
Obwohl die mediale und die laterale Epicondylitis ähnlich sind, hat eine Studie von Pienimäki et al. (2002) verglichen die beiden Erkrankungen in zwei chronischen Gruppen und stellten fest, dass die Abnahme der Griffkraft bei der medialen Epikondylalgie weniger stark ist und dass die Schmerzen bei der lateralen Epikondylalgie weiter verbreitet sind.
Prüfung
Für eine gründliche Beurteilung und Differenzialdiagnose sollten bei beiden Erkrankungen die Halswirbelsäule, die Schulter, der Ellbogen und das Handgelenk untersucht werden. Patienten mit medialer Epicondylalgie haben Schmerzen am Ursprung der gemeinsamen Beuger-Pronator-Sehne des Unterarms, am oder knapp distal des medialen Epicondylus.
In der Literatur sind nur zwei orthopädische Tests zur Beurteilung der medialen Epicondylalgie beschrieben. Schauen Sie sich die folgenden Videos an, um zu erfahren, wie man sie durchführt:
Der zweite Test, Polk's Test, wurde von Polkinghorn et al. (2002) belastet sowohl den lateralen Epikondylus in Phase I des Tests als auch den medialen Epikondylus in der zweiten Phase des Tests:
ZWEI 100 % KOSTENLOSE WEBINARE ÜBER SCHULTERSCHMERZEN UND SCHMERZEN IM ULNASEITIGEN HANDGELENK ANSEHEN

Behandlung
Da es kaum Literatur über die mediale Epikondylalgie gibt, basieren die Behandlungsempfehlungen auf der allgemeinen Literatur über Tendinopathien und auf der Übertragung des Wissens über den Tennisellenbogen auf den Golferellenbogen. Zuallererst: Sehnen werden durch Ruhe nicht besser. Während Sie bei einer reaktiven Tendinopathie mit einer allgemeinen Ruhepause auskommen können, ist eine Nichtbelastung der Sehne bei einer Sehne im Stadium des späten Verfalls oder der Degeneration nicht hilfreich, da dies die Belastbarkeit der Sehne weiter verringert. Unserer Erfahrung nach berichten die meisten Patienten, die Überkopf- oder Schlägersportarten ausüben, von einer Schmerzlinderung, wenn sie ihren Sport unterbrechen, haben aber mehr Schmerzen und Behinderungen, wenn sie versuchen, ihren Sport nach der Pause wieder aufzunehmen.
Darüber hinaus haben neuere Forschungen gezeigt, dass es sich bei den Entzündungen in Sehnen nicht um die klassischen Entzündungen handelt, die wir in anderen Geweben des Körpers sehen. Darüber hinaus zeigt die Literatur, dass wir nicht in der Lage sind, den pathologischen Teil einer Sehne zu verändern. Daher kommt auch die Redewendung: "Ändere den Donut, nicht das Loch". Aus diesen Gründen sind Behandlungsmöglichkeiten, die auf die Verringerung der Entzündung oder auf die Veränderung des pathologischen Teils der Sehne abzielen, nicht sinnvoll.
Schauen wir uns nun ein mögliches Rehabilitationsprogramm an, das durchaus sinnvoll ist:
Verringern Sie erschwerende hohe und schnelle Lastaktivitäten:
Wie bei anderen Sehnen sind hohe und schnelle Belastungen - d. h. die Sehne muss schnell Energie speichern und wieder abgeben - die Hauptursache für eine Überlastung der Sehne. Aus diesem Grund tritt der Golferellenbogen auch häufig bei Überkopfsportlern oder bei Schlägersportarten auf, die beim Werfen oder Schlagen eines Balls die elastische Wirkung der Sehne an Ellbogen und Handgelenk nutzen. Es ist zwar nicht notwendig, alle Aktivitäten mit hoher und schneller Belastung einzustellen, aber es wird empfohlen, das Volumen - also entweder die Häufigkeit, die Dauer oder die Wiederholungen und die Intensität - so weit zu reduzieren, dass die Schmerzverschlimmerung des Patienten innerhalb von 24 Stunden nach der Aktivität abklingt. In meinem persönlichen Fall habe ich also die Anzahl der Spiele pro Woche von 4 auf 2 oder 3 reduziert und versucht, nicht an aufeinander folgenden Tagen zu spielen. Außerdem habe ich versucht, keine Spiele zu spielen, um nicht aufzuschlagen. Auf diese Weise konnte ich die Abwärtsspirale durchbrechen, in der mein Ellbogen immer schlimmer wurde, bis die Schmerzen zumindest auf einem stabilen Niveau blieben.
Ergänzende Optionen
Einige Patienten haben positive Erfahrungen mit dem Einsatz von Zahnspangen, Kinesiotaping, Dry Needling, Massage oder Eis gemacht. Diese Optionen können zwar je nach Präferenz des Patienten und des Therapeuten hinzugefügt werden, doch sollte man sich darüber im Klaren sein, dass keine dieser Optionen die Belastbarkeit der Sehne mittel- und langfristig erhöht. Meiner persönlichen Erfahrung nach wirkt sich die Einnahme von Ibuprofen kurzfristig positiv auf Sehnenschmerzen und Steifheit aus. Aus der Literatur geht auch hervor, dass es die Expression der für die Sehnenschwellung wichtigen Proteine der Grundsubstanz in In-vitro-Sehnenpräparaten hemmt. Gleichzeitig wollen Sie nicht länger als ein oder zwei Wochen von Medikamenten abhängig sein, die möglicherweise Magenprobleme verursachen können.
Frühe Reha: Schwerer und langsamer Widerstand Übungen
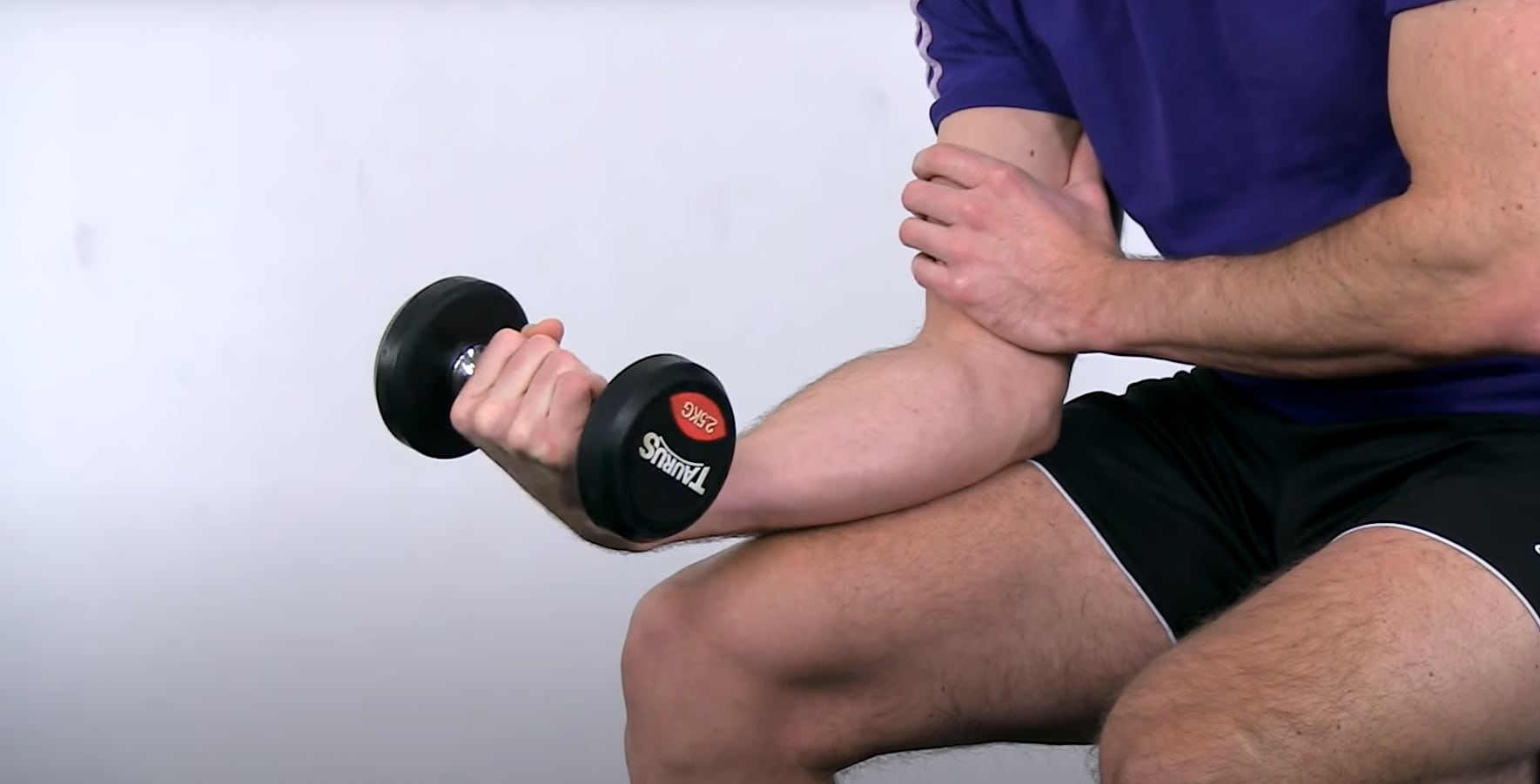

Neben den Handgelenksbeugern sollten Sie auch den Pronator teres ansprechen, dessen Sehne ebenfalls am medialen Epikondylus entspringt und der ebenfalls häufig betroffen ist. Für diesen Muskel und diese Sehne führen wir die Pronation mit einem kopflastigen Gegenstand wie einem Hammer, Tennisschläger oder Besen durch. Sie können den Widerstand erhöhen, indem Sie den Besenstiel mit mehr Gewicht belasten. Führen Sie wiederum etwa 3 Sätze mit 5-15 Wiederholungen mit einer Kadenz von etwa 3 Sekunden und erträglichen Schmerzen durch. Steigern Sie die Übung, indem Sie mehr Wiederholungen machen oder die Hebelwirkung oder das Gewicht erhöhen.
Die Schulter im Visier
An dieser Stelle ein kurzer Hinweis an unsere Kollegen von der E3-Reha, die 2 Studien gefunden haben von Elmaboud et al. (2016) und Nabil et al. (2019), die zeigen, dass die Spitzendrehmomente der Schulteraußenrotation, -extension und -abduktion bei Patienten mit Tennis- und Golferellenbogen verringert sind. Wenn die Schultermuskulatur nicht in der Lage ist, die Belastung bei Überkopf- oder Schlägersportarten aufzufangen, kann die Belastung auf die distalen Gelenke des oberen Gelenks übertragen werden. Daher kann es sinnvoll sein, Übungen für die äußere Schulterrotation (z. B. Kabelzug), Abduktionsübungen (z. B. seitliches Anheben) und Schulterextensionsübungen (z. B. Pullover) einzubeziehen.
Ulnarisnerv-GleiterNach Donaldson et al. (2013) kann in bis zu 50 % der Fälle, die an medialer Epicondylalgie leiden, eine gleichzeitige Ulnarisneuritis vorliegen. Das bedeutet, dass wir uns nicht nur auf die Sehnen und Muskeln der Handgelenksbeuger und Unterarmpronatoren konzentrieren müssen, sondern auch auf den Nervus ulnaris. Klicken Sie auf die Info-Schaltfläche in der oberen rechten Ecke, um zu erfahren, wie Sie den Nervus ulnaris untersuchen können.
Um den Nervus ulnaris zu erreichen, können Sie Schieber und Spanner für den Nervus ulnaris einsetzen. Wir empfehlen, mit den weniger provozierenden Schiebern zu beginnen und zu Spannern überzugehen, sobald die Schieber vom Patienten gut vertragen werden. Um den Slider zu Hause durchzuführen, wird der Patient gebeten, die Schulter zu beugen, die Finger und Handgelenke zu strecken, den Unterarm zu pronieren und den Ellbogen zu beugen. Dann wird die Hand zum Kopf hin bewegt, während gleichzeitig der Kopf und der Hals zur ipsilateralen Seite bewegt werden, um den Nervus ulnaris nach proximal zu bewegen. Um den Nervus ulnaris wieder nach distal zu bewegen, kehren Sie beide Bewegungen um.
Bei einem Spanner werden die gleichen Bewegungen der oberen Gliedmaßen durchgeführt, nur der Kopf wird kontralateral bewegt. Es gibt keine strenge Anzahl von Wiederholungen. Im Allgemeinen wird empfohlen, mehrmals täglich etwa 10 bis 20 Wiederholungen durchzuführen.
Möchten Sie mehr über Erkrankungen des Ellenbogens erfahren? Dann schauen Sie sich unsere Blogartikel und Forschungsberichte an:
- 7 wichtige Fakten, die Sie nicht über Sehnen wussten
- Isometrische Übungen bei Tendinopathie - eine Wunderwaffe zur Schmerzlinderung?
Referenzen
Orchard, J., & Kountouris, A. (2011). Die Behandlung des Tennisellenbogens. Bmj, 342.
Steigern Sie Ihre Sicherheit bei der Beurteilung und Behandlung von steifen Schultern, Ellbogen und Handgelenken


Was Kunden über diesen Kurs zu sagen haben
- Simon Fayers30/03/25Ein solider Kurs über die Schulter, aber ein bisschen mehr Fleisch am Knochen wäre wünschenswert Dies war ein anständiger Kurs. Mir gefällt, wie die Informationen von Andrew und Thomas aufgebaut und vermittelt wurden. Ich denke, es gab vielleicht mehr Möglichkeiten, die Pseudo-Schulter zu erforschen, aber vielleicht wollte man hier anderen Kursen nicht auf die Füße treten. Ich denke auch, dass ein Abschnitt über das Einklemmen in Bezug auf die Steife Schulter gut gewesen wäre. Die erste Hälfte des Kurses war für meinen Geschmack etwas zu stark auf pyschosoziale Themen ausgerichtet, aber ich verstehe, dass es ein wichtiger Bereich ist, den man im Auge behalten muss und auf den wir potenziell einen positiven Einfluss haben können.
Insgesamt bin ich froh, dass ich den Kurs gemacht habe. Es war eine gute Übung für mein klinisches Denken und um zu sehen, dass mein Ansatz im Allgemeinen nicht zu weit von dem anderer entfernt ist. Ich denke, es wäre schön, einen Mulligan-Kurs über Physiotutoren zu bekommen - Thomas?
Außerdem finde ich es toll, dass Andrew ein SPEZIALIST für Schultern ist und sein Nachname Cuff ist 🙂 Dominik Meier23/02/25KLINISCH RELEVANTER UND SEHR GUT STRUKTURIERTER KURS! Dieser Kurs ist klinisch relevant und sehr gut strukturiert. Das Handgelenk und die Hand ist ein sehr komplexes Thema, das umfassend und logisch beschrieben wurde. Ich kann es wirklich empfehlen. Ich mag die Theorie und vor allem die Fälle. Danke für den Kurs!
Dominik Meier23/02/25KLINISCH RELEVANTER UND SEHR GUT STRUKTURIERTER KURS! Dieser Kurs ist klinisch relevant und sehr gut strukturiert. Das Handgelenk und die Hand ist ein sehr komplexes Thema, das umfassend und logisch beschrieben wurde. Ich kann es wirklich empfehlen. Ich mag die Theorie und vor allem die Fälle. Danke für den Kurs! - Senne Gabriëls30/12/24Ein umfassendes Verständnis der Pathologien des Ellenbogens und des Managements Sehr breite Erklärung aller möglichen Differentialdiagnosen und schöne umfassende Managementstrategien mit einem großen Katalog von Übungen.Barbara14/12/24Wirklich gut Wie immer die perfekte Unterstützung, um in deinem eigenen Rhythmus zu lernen.
Klare Erklärungen und evidenzbasiert.
Dankeschön - Mika Tromp06/12/24Schöner Kurs! Der Unterschied zwischen Osteoarthritis und rheumatoider Arthritis wurde gut erklärt. Ich habe auch ein paar neue Dinge gelernt, die ich in der klinischen Praxis anwenden kann.
 Anneleen Peeters03/04/24Fokus auf die oberen Gliedmaßen - Handgelenk und Hand GREAT CONTENT!
Anneleen Peeters03/04/24Fokus auf die oberen Gliedmaßen - Handgelenk und Hand GREAT CONTENT!
Ich bin sehr zufrieden mit der Art und Weise, wie der Kurs präsentiert wird: teilweise Videos, Text und Quiz.
Tolle Lehrer, tolle Auffrischung der Anatomie.  Dominik Meier01/04/24Der Fokus auf die oberen Gliedmaßen: Handgelenk & Hand - KLINISCH RELEVANT UND SEHR GUT STRUKTURIERT DER KURS!
Dominik Meier01/04/24Der Fokus auf die oberen Gliedmaßen: Handgelenk & Hand - KLINISCH RELEVANT UND SEHR GUT STRUKTURIERT DER KURS!
Dieser Kurs ist klinisch relevant und sehr gut strukturiert. Das Handgelenk und die Hand sind ein sehr komplexes Thema, das hier umfassend und logisch beschrieben wird. Ich kann es wirklich empfehlen. Ich mag die Theorie und vor allem die Fälle. Ich danke dir! Lieselot Longé29/12/23Fokus auf die oberen Gliedmaßen - die steife Schulter GOEDE CURSUS OM THUIS OP EIGEN TEMPO TE BEKIJKEN!
Lieselot Longé29/12/23Fokus auf die oberen Gliedmaßen - die steife Schulter GOEDE CURSUS OM THUIS OP EIGEN TEMPO TE BEKIJKEN!
Dies ist der 2. Kurs, den ich mit Hilfe von Physiotherapeuten absolviert habe, und ich fand ihn genauso lehrreich wie den vorherigen Kurs. Sie erhalten dank dieses Kurses neue Einblicke in die Behandlung eines schwierigen Problems. Er worden behandeltechnieken (u.a. Mobilisierung mit Bewegung) getoond via video's. Schön ist auch, dass Sie den Kurs in Ihrem eigenen Tempo absolvieren können und nach dem Abschluss des Kurses nicht mehr in die Warteschleife gehen müssen. Ich bin bereit, auch andere Kurse von Physiotherapeuten zu besuchen, und ich möchte auch anderen die Möglichkeit geben, sich zu informieren. Mieke Versteeg01/12/22Fokus obere Extremität - Der Ellenbogen Inhoudelijk kwalitatief zeer hoogstaand.
Mieke Versteeg01/12/22Fokus obere Extremität - Der Ellenbogen Inhoudelijk kwalitatief zeer hoogstaand.
Eine bessere Verallgemeinerung auf die Niederlande ist nicht möglich.
Hulp per mail/telefonisch op ieder moment aanwezig/bereikbaar.