Hội chứng lỗ thoát ngực | Chẩn đoán và điều trị cho các nhà vật lý trị liệu
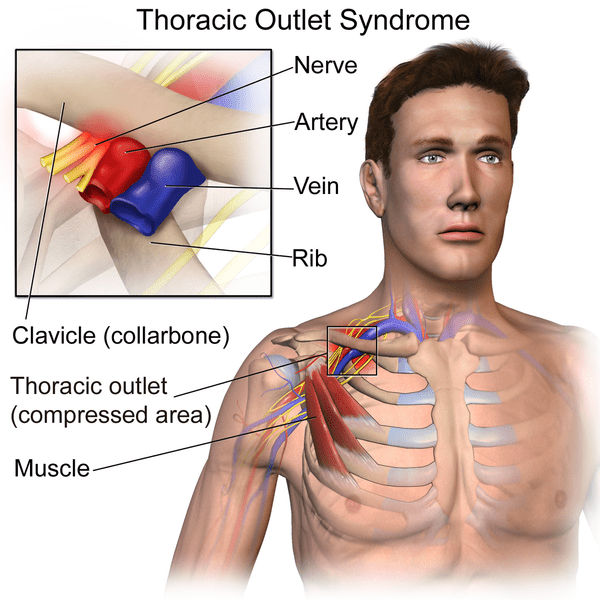
Hội chứng lỗ thoát ngực | Chẩn đoán và điều trị cho các nhà vật lý trị liệu
Thuật ngữ “Hội chứng lối thoát ngực” (TOS) ban đầu được Peet đặt ra vào năm 1956 và đã trở thành một trong những chủ đề gây tranh cãi nhất trong y học cơ xương và phục hồi chức năng (Hooper và cộng sự. (2010) . Hội chứng lối thoát ngực được định nghĩa là tình trạng chèn ép các dây thần kinh hoặc mạch máu gần gốc cổ. Cụ thể, có thể xảy ra tình trạng chèn ép đám rối thần kinh cánh tay, động mạch dưới đòn, tĩnh mạch dưới đòn hoặc bất kỳ sự kết hợp nào của các mạch máu này ( Levine và cộng sự. 2018 ). Cơn đau và sự khó chịu của TOS thường là do tĩnh mạch dưới đòn, động mạch dưới đòn và thân dưới của đám rối cánh tay bị chèn ép khi chúng đi qua lỗ thoát ngực ( Watson và cộng sự. 2009 ).
Video sau đây sẽ cung cấp cho bạn cái nhìn tổng quan về các dạng TOS khác nhau cũng như cơ chế bệnh sinh đằng sau nó:
Mặc dù sự phân biệt giữa tnTOS và sTOS khá phổ biến trong quá khứ, Illig et al. (2016) của Hiệp hội phẫu thuật mạch máu đã công bố các tiêu chuẩn báo cáo cho TOS và đề cập rằng các thuật ngữ “nTOS đúng, gây tranh cãi hoặc không đặc hiệu” nên được tránh vì sự khác biệt giữa TOS “đúng” và “gây tranh cãi/không đặc hiệu” chỉ dựa trên các triệu chứng khách quan được quan sát thấy trong các bất thường dẫn truyền thần kinh hoặc teo cơ bàn tay. Hơn nữa, nên tránh thuật ngữ TOS mạch máu vì thuật ngữ này không cung cấp đủ chi tiết để mô tả bệnh nhân mắc TOS tĩnh mạch (vTOS) hoặc TOS động mạch (aTOS).
Dịch tễ học
Hội chứng lỗ thoát ngực thường được chẩn đoán ở giai đoạn đầu của tuổi trưởng thành (20-40 tuổi) và phổ biến hơn ở những người có vai gập trong phần lớn thời gian làm việc, bị chấn thương lặp đi lặp lại ở khớp vai và những người có tư thế bất thường, bao gồm cả tư thế cần thiết để chơi nhạc cụ cung (Levine et al. 2018 ).
Nguyên nhân phổ biến nhất gây ra TOS được cho là do chuyển động giật cổ có thể dẫn đến mất ổn định ở khớp atlantoaxial, khiến các cơ xung quanh (như cơ ức đòn chũm và cơ thang) bị co lại để bù đắp cho sự lỏng lẻo ở khớp.
Tỷ lệ mắc TOS được báo cáo là khoảng 8% dân số và tỷ lệ nữ/nam ước tính từ 2:1 đến 4:1, trong khi Urschel et al. (2008) báo cáo rằng TOS mạch máu bình đẳng hơn giữa nam giới và phụ nữ không phải vận động viên, nhưng được phát hiện thậm chí còn lớn hơn ở nam giới vận động viên cạnh tranh so với phụ nữ ( Melby et al. 2008 ). 98% bệnh nhân mắc TOS thuộc nhóm TOS thần kinh (nTOS) và chỉ có 2% mắc TOS mạch máu. Trong khi các triệu chứng thần kinh xuất hiện rõ ràng hơn, phần lớn các triệu chứng này không thể được đánh giá một cách khách quan thông qua các bất thường về dẫn truyền thần kinh hoặc teo cơ và do đó sẽ nằm trong phân loại TOS trước đây được gọi là "có triệu chứng hoặc đang tranh chấp" ( Davidovic et al. 2003 ).
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Hình ảnh lâm sàng & Khám
Điều quan trọng là bác sĩ lâm sàng phải cân nhắc cẩn thận và ít nhất là cố gắng phân biệt lâm sàng, nếu có thể, chính xác thành phần nào của phức hợp thần kinh mạch máu đang bị ảnh hưởng và chính xác vị trí nào đang bị chèn ép. Điều này không chỉ quyết định cần phải tiến hành thêm những cuộc điều tra nào mà còn có thể ảnh hưởng đến chiến lược điều trị phù hợp nhất. Trên thực tế, điều này thường dễ nói hơn là làm ( Watson và cộng sự). 2009 ). Thật không may, không có xét nghiệm hoặc điều tra nào có thể chứng minh chẩn đoán TOS một cách nhất quán.
Bảng dưới đây là phiên bản hiện đại của Hooper et al. (2010) và trình bày tổng quan về biểu hiện của TOS tĩnh mạch, động mạch và thần kinh:
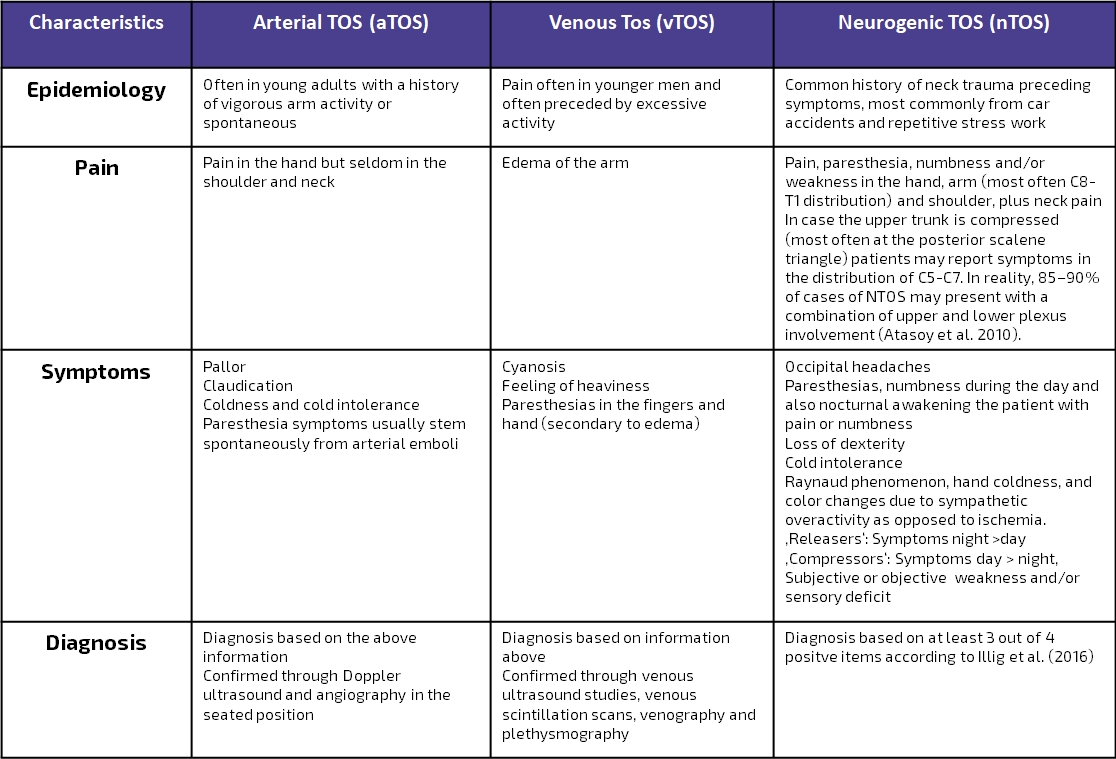
Do có sự nhầm lẫn xung quanh định nghĩa rõ ràng về nTOS, Illig và cộng sự (2016) của Hiệp hội phẫu thuật mạch máu đã công bố các tiêu chuẩn báo cáo về TOS với mục đích chính là cung cấp sự hiểu biết và định nghĩa rõ ràng và nhất quán về những gì cấu thành nên chẩn đoán nTOS. Hãy xem video bên dưới để tìm hiểu thêm về tiêu chí đồng thuận:
Bài kiểm tra
Sau đây, chúng tôi sẽ giải thích cách sử dụng khám sức khỏe để xác nhận hoặc bác bỏ 3 tiêu chí mà bạn có thể tìm thấy trong quá trình ghi chép bệnh sử của bệnh nhân theo các gợi ý của Illig và cộng sự. (2016) . Tiêu chí thứ tư – tiêm thử – nằm ngoài phạm vi và không khả thi đối với một bác sĩ vật lý trị liệu. Chẩn đoán nTOS được xác nhận nếu cả 3 mục còn lại đều dương tính:
1) Có thể xác nhận các phát hiện tại chỗ bằng cách ấn vào tam giác thang và điểm bám của cơ ngực bé.
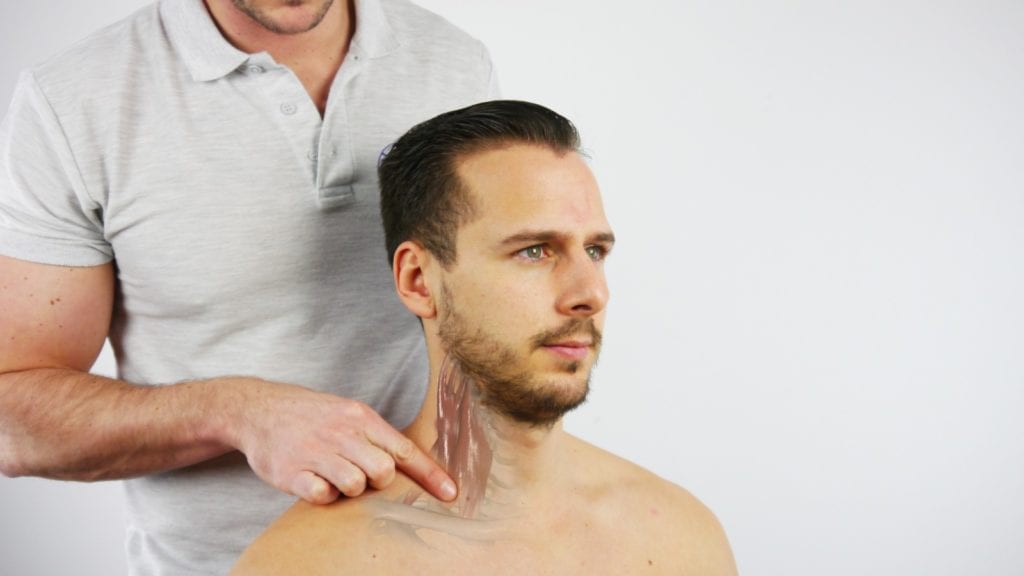
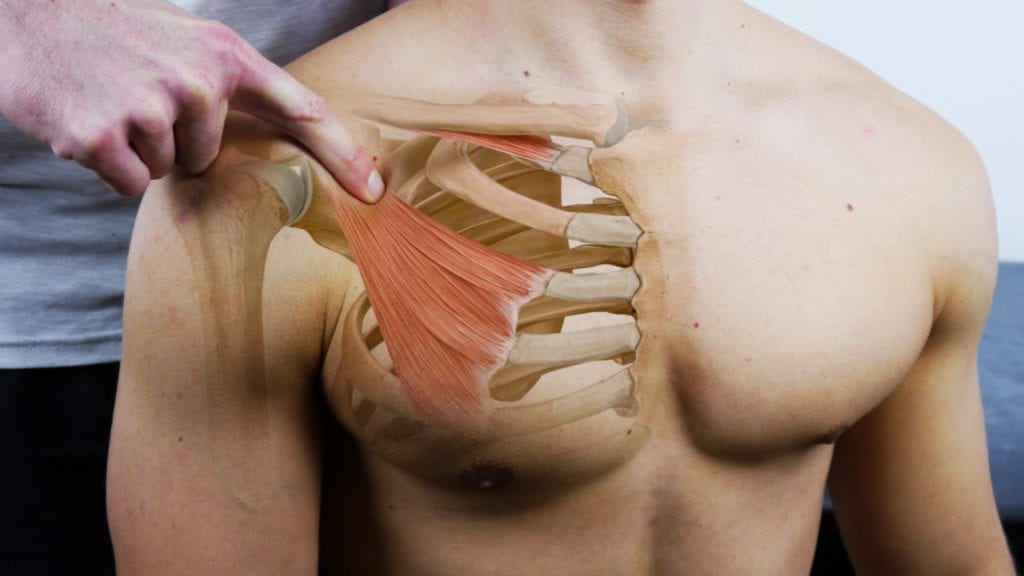
2) Phát hiện ngoại vi tích cực
Kiểm tra độ căng của chi trên có thể phát hiện sự kích thích của mô thần kinh bao gồm rễ cổ, đám rối thần kinh cánh tay và dây thần kinh ngoại biên cũng như đối với những bệnh nhân mắc hội chứng đau cánh tay. Phương pháp này được khuyến cáo dùng để chẩn đoán TOS thần kinh với độ nhạy cao. Xét nghiệm này có vẻ rất hiệu quả trong việc sàng lọc tình trạng nhạy cảm của mô thần kinh ở cột sống cổ, đám rối thần kinh cánh tay và chi trên nhưng không đặc hiệu cho một khu vực nào. Xét nghiệm này được khuyến nghị như một phần của kỳ thi và vì tính hữu ích của nó trong việc điều trị bao gồm cả việc huy động thần kinh ( Hooper et al. 2010 ).
Có một số bài kiểm tra khiêu khích TOS được thiết kế để gây căng thẳng cho một trong 3 khoảng thời gian có thể xảy ra tình trạng mắc kẹt. Đó là:
- Roos / Kiểm tra căng thẳng cánh tay nâng cao (Tất cả 3 khoảng thời gian)
- Kiểm tra phát hành Cyriax (Tất cả 3 khoảng thời gian)
- Kiểm tra Adson (Tam giác thang sau)
- Kiểm tra Eden (Khoang xương sườn đòn)
- Kiểm tra Wright ở 180° (Khoang sườn đòn)
- Kiểm tra Wright ở góc 90° (khoảng hở của cơ Retroctoralis minor)
3) Không có chẩn đoán có khả năng khác
Việc khám sức khỏe TOS thường kéo dài và phức tạp vì bác sĩ lâm sàng cần kiểm tra toàn bộ chi trên và cột sống cổ. Không chỉ cần khám thần kinh mà còn cần phải thực hiện các xét nghiệm chèn ép dây thần kinh ngoại biên thường xuyên. Ở một số lượng lớn bệnh nhân ban đầu được chẩn đoán mắc TOS, chẩn đoán cuối cùng là bệnh lý rễ thần kinh hoặc bệnh lý thần kinh ngoại biên. Ở hơn 60% bệnh nhân được chuyển đến bác sĩ phẫu thuật mạch máu để phẫu thuật TOS, một chẩn đoán thay thế đã được đưa ra ( McGillicuddy et al. 2004 ). Vì vậy, chẩn đoán TOS chỉ nên được xem xét sau khi loại trừ hội chứng rễ thần kinh cổ và bệnh lý thần kinh ngoại biên. Nếu bạn không chắc chắn về cách chẩn đoán hội chứng rễ thần kinh cổ và cách phân biệt hội chứng này với chèn ép dây thần kinh ngoại biên, chúng tôi muốn giới thiệu cho bạn chương về hội chứng rễ thần kinh cổ.
Có nhiều nguyên nhân gây ra các triệu chứng đau tương tự, bao gồm rách chóp xoay, viêm bao hoạt dịch dưới mỏm vai, viêm dính bao hoạt dịch (còn gọi là vai đông cứng), hội chứng chèn ép ổ chảo vai và viêm lồi cầu ngoài (khuỷu tay quần vợt). Tuy nhiên, không có trường hợp nào trong số này biểu hiện ra bất thường về thần kinh. Do đó, đánh giá thần kinh sẽ thu hẹp chẩn đoán này thành bệnh lý rễ thần kinh, bệnh lý thần kinh ngoại biên hoặc TOS ( McGillicuddy và cộng sự). 2004 ). Trong video sau đây, chúng tôi sẽ giải thích những đặc điểm nào phân biệt TOS với các chẩn đoán tương tự như hội chứng rễ thần kinh cổ C6-8 và bệnh lý thần kinh giữa hoặc trụ:
CẢI THIỆN ĐÁNG KỂ KIẾN THỨC CỦA BẠN VỀ ĐAU LƯNG DƯỚI MIỄN PHÍ

Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Sự đối đãi
Nếu một cá nhân được chẩn đoán mắc TOS động mạch hoặc tĩnh mạch, phẫu thuật thường là lựa chọn duy nhất do mức độ nghiêm trọng của chấn thương ( Aligne et al. 1992 ). Một đánh giá có hệ thống và phân tích tổng hợp của Peek và cộng sự. (2017) cho thấy điều trị phẫu thuật TOS có vẻ có lợi cho hầu hết bệnh nhân và tương đối an toàn.
Thách thức lớn nhất vẫn là chẩn đoán TOS, đặc biệt là TOS thần kinh. Đây là một trong những lý do tại sao tập thể dục nên là lựa chọn đầu tiên trong điều trị TOS có triệu chứng và nguyên nhân thần kinh thực sự. Lo và cộng sự (2011) đã tiến hành đánh giá có hệ thống về hiệu quả của phương pháp điều trị vật lý đối với TOS. Mặc dù không có bằng chứng chắc chắn dưới dạng các nghiên cứu có kiểm soát, hầu hết các bài báo được đánh giá đều cho thấy phương pháp điều trị bảo tồn có thể làm giảm cơn đau ở TOS. Các tác giả cũng khuyến cáo rằng nên duy trì điều trị ít nhất 6 tháng để đảm bảo hiệu quả đầy đủ.
Việc điều trị nên tập trung vào những phát hiện tích cực trong quá trình khám. Một đặc điểm chung của những người mắc TOS là tư thế đầu cúi xuống, vai bị đè xuống và chuyển về phía trước, và xương bả vai nhô ra ( Laulalan et al. 2011 ). Vị trí bất thường của vai này, kết hợp với động tác dạng hoặc gập 90° (thường thấy ở những người có nghề nghiệp đòi hỏi phải với, đặc biệt là đưa tay lên cao và chịu tải trọng lặp đi lặp lại), có thể dẫn đến giảm khoảng sườn đòn, tăng ma sát của bó mạch thần kinh ở bó dưới ngực và làm ngắn cơ ức đòn chũm. Các bài tập kháng lực có thể được thực hiện bằng dây kháng lực hoặc tạ, với mục tiêu đạt được sức bền cơ bắp (tức là trọng lượng thấp và số lần lặp lại cao). Tuy nhiên, chỉ các bài tập tăng cường sức mạnh sẽ không làm thay đổi bệnh sinh lý của TOS; cần phải kết hợp các bài tập tăng cường sức mạnh, kéo giãn và điều chỉnh tư thế để có thể quan sát thấy sự cải thiện (Watson et al. (2010) .
Cơ ức đòn chũm ngắn lại có thể khiến các nhóm cơ thang và cơ ngực ngắn lại, dẫn đến tình trạng đầu và cổ không thẳng hàng và rối loạn tư thế ( Vanti et al. 2007 ). Có thể thực hiện các bài tập kéo giãn sau đây để giải nén lỗ thoát ngực ở tam giác thang sau, khoang sườn đòn và đường hầm dưới quạ:
Vì các yếu tố góp phần gây ra TOS là đa yếu tố nên việc giải quyết tất cả các phương án điều trị nằm ngoài phạm vi của wiki này. Nếu bạn thích bài viết này và muốn tìm hiểu cách điều trị TOS chi tiết, hãy tham gia khóa học Vật lý trị liệu chỉnh hình cột sống của chúng tôi.
Tài liệu tham khảo
Theo dõi một khóa học
- Học mọi lúc, mọi nơi và theo tốc độ của riêng bạn
- Các khóa học trực tuyến tương tác từ một nhóm từng đoạt giải thưởng
- Chứng nhận CEU/CPD tại Hà Lan, Bỉ, Hoa Kỳ và Vương quốc Anh
Cuối cùng! Làm thế nào để thành thạo việc điều trị các bệnh về cột sống chỉ trong 40 giờ mà không tốn nhiều năm cuộc đời và hàng nghìn Euro - Đảm bảo!


Khách hàng nói gì về khóa học này
- Ybe Boesveld17/06/25Erg informatieve cursus Vorig jaar opleiding manueel afgerond en deze cursus sluit goed aan op het niveau hiervan. veel artikelen weer op kunnen halen. Zeker aan te bevelen!Martijn17/06/25Duidelijke cursus Mooie, leuke en duidelijke cursus. Enige nadeel vond ik soms de vertaling van engels naar nederlands. Voor de rest was dit een hele fijne cursus om online te doen!
- Luis Humberto dos Santos Soares16/04/25Orthopedic Physiotherapy of the Spine "Clear and practical explanations — my knowledge has been seriously upgraded! Helped me pass my course with confidence."Michel Veerman16/04/25Top Super cursus. Alles mooi op een rijtje gezet over de wervelkolom.
- Orkun Buyukyilmaz06/04/25Take every course on physiotutors! This knowledge will make you a more relaxed physio. Because you know more!Ruud31/03/25orthopedische fysiotherapie van de wervelkolom top cursus, goed om alles weer even op te frissen.
- Robin28/03/25Top Cursus Perfecte cursus om je kennis op te frissen. Informatie is Straight to the point, aangevuld met handige video's.Emre Keskin02/01/25Very good cursus! Thanks to this course, I am more confident to examine and treat patients with spine-related complaints. It was a good refresher for me.
- Bas31/12/24Leerzame cursus Een hele fijne en leerzame cursus waarbij mijn kennis is uitgebreid door de behandelde stof. Zeer tevreden en aan te raden aan andere collega's
 Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.
Alex Pluijmert30/12/24The Spine Ideal course to get your facts strait on the latest evidence.  Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Tom Wellens29/12/24Orthopedic physiotherapy of the spine Zeer uitgebreide en duidelijke cursus.
Goed om het geheugen nogmaals op te frissen. Aanrader voor iedereen die werkt met patiënten met wervelkolom gerelateerde klachten!Jaime van der Lugt27/12/24Orthopedics Physiotherapy of the Spine Well organised and clear set-up course to refresh and to learn new things around the spine. Would definitely recommend it!- Erik Plandsoen26/12/24Cursus: 'The spine' Fijne opfrissingscursus en met momenten zeker ook vernieuwend. Voor mij als fysiotherapeut soms het gevoel dat de mobilisatietechnieken vooral Manueel therapie gericht waren, maar daarom niet minder leerzaam!Rud Raymakers24/12/24Course the Spine Fijne cursus! Overzichtelijk en leerzaam en goed recap na MT opleiding!
- Salih Kuzal23/12/24Cursus The Spine De cursus was zeer behulpzaam voor mijn vaardigheden en handelingen om mijn patienten effectiever te behandelen.
Ik vond het ook heel leuk en leerzaam om het uit te voeren.Steffie van der Niet22/12/24Orthopedic Physiotherapy of the spine Ook voor ervaren therapeuten een leerzame Online course, waarbij soms wat heilige huisjes van fysiotherapie uit de "oude" tijd omver geschopt worden. - Stefan Verbruggen17/12/24Cursus Goed opgezette cursus met een quiz aan het eind van elke onderdeel.
Heel overzichtelijk en leerzaam.Jordy17/12/24Valuable and well-organized I am very satisfied with this course. The setup was clear and well-structured, making the material easy to follow. The videos were helpful and of good quality, with clear explanations that really helped in understanding the content better. The combination of theory and practical examples ensured that the information is directly applicable. All in all, it is a valuable and well-organized course that I would definitely recommend to others! - Todd A. Baker15/12/24Thorough and comprehensive course Well executed and organized course.Roland Zwiggelaar08/12/24Nice learning course I found this course very good because it updates my total knowledge of the spine.Also it shows you the info with the latest articles there are for now.