Распознавание дегенеративной шейной миелопатии в практике физиотерапии

Введение
Дегенеративная шейная миелопатия, или шейная спондилотическая миелопатия, - это клинический синдром, при котором прогрессирующее сужение позвоночного канала вследствие дегенеративных изменений приводит к компрессии спинного мозга. Из-за прогрессирующего характера (в атравматических случаях) ранние симптомы могут быть слабыми и их легко пропустить в клинической практике. Отсутствие ранних признаков и симптомов этого заболевания может привести к ухудшению состояния с течением времени, в некоторых случаях развиваются тяжелые признаки компрессии спинного мозга, которые могут включать дисфункцию мочевого пузыря и кишечника, паралич и т. д.
Физиотерапевты играют важную роль в ранней диагностике, поскольку мы сталкиваемся с людьми, у которых наблюдаются едва заметные признаки этого заболевания. В этой статье рассматриваются аспекты, о которых должен знать каждый физиотерапевт, поскольку раннее распознавание дегенеративной шейной миелопатии позволяет обеспечить адекватное наблюдение и предотвратить возникновение тяжелых и необратимых неврологических повреждений.
Методы
В данной работе был проведен комплексный несистематический обзор литературы под руководством экспертов с целью создания образовательного и практического ресурса, специально предназначенного для физиотерапевтов. Своевременное распознавание дегенеративной шейной миелопатии является сложной задачей, поскольку не существует ни единого подхода или валидированного скринингового инструмента. Поэтому авторы поставили перед собой цель обобщить и расширить знания физиотерапевтов о дифференциальной диагностике и ведении пациентов с дегенеративной цервикальной миелопатией.
Результаты
Авторы изучили литературу, охватив следующие аспекты.
Нейроанатомия и этиопатогенез
Спинной мозг состоит из серого вещества, расположенного в центре, и белого вещества, окружающего его. Передняя часть белого вещества содержит восходящий контралатеральный спиноталамический тракт, который отвечает за передачу сигналов о боли, температуре и осязании в мозг, и нисходящий ипсилатеральный передний кортикоспинальный тракт, отвечающий за двигательную функцию.
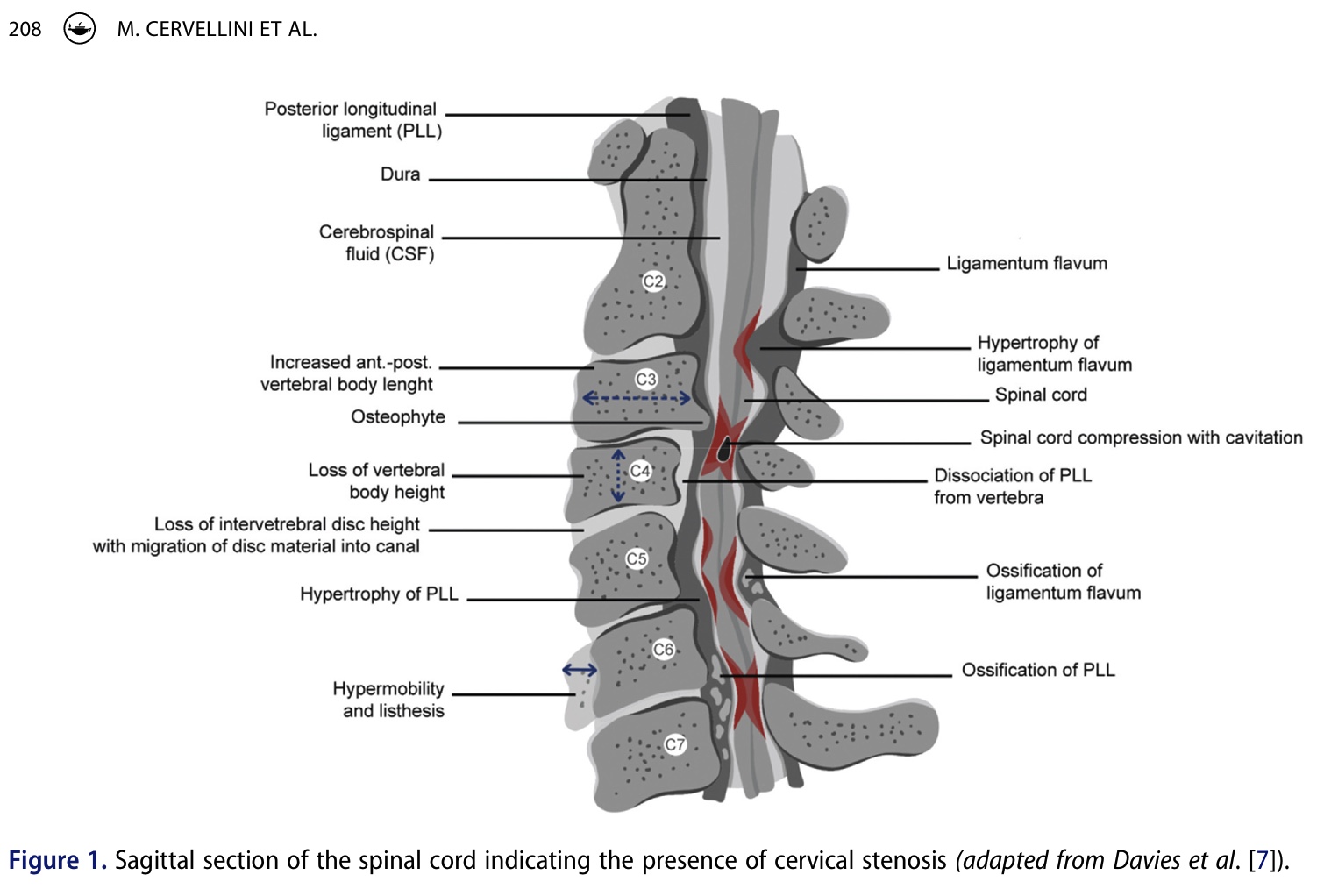
При дегенеративной шейной миелопатии наиболее частой причиной является стеноз шейного отдела позвоночника. Стеноз может быть врожденным или приобретенным, причем последний чаще всего обусловлен дегенерацией межпозвоночных дисков и спондилезом. Стеноз приводит к снижению местного кровотока, что в свою очередь приводит к ишемии спинного мозга. В результате снижения перфузии нервные волокна демиелинизируются, аксоны дегенерируют, и в конечном итоге это ухудшает передачу сигнала.
Симптомы варьируют в зависимости от места сдавления корешка. Боль может ощущаться в шее, плечах, руках, могут присутствовать признаки сенсорного дефицита, двигательной слабости, нарушения походки и/или дисфункции мочевого пузыря. При вовлечении передней части белого вещества характерно возникновение синдрома верхнего двигательного нейрона со спастичностью и гиперрефлексией. По мнению авторов, вовлечение серого вещества кажется менее тяжелым и имеет более благоприятный прогноз.
Помимо признаков верхнего двигательного нейрона, пациенты с дегенеративной цервикальной миелопатией могут испытывать проблемы с нижним двигательным нейроном из-за компрессии нервных корешков, сопутствующей стенозу центрального канала.
Взятие истории болезни
При сборе анамнеза могут присутствовать самые разнообразные симптомы. В таблице ниже приведена частота симптомов, отмечаемых людьми с дегенеративной шейной миелопатией, и их классификация по стадиям возникновения (ранние признаки, средние и поздние признаки). В идеале мы должны уже распознавать ранние признаки и симптомы. Опрос о признаках онемения рук, парестезии рук, нарушениях походки, боли в шее и/или плечах и влиянии на мелкую моторику может помочь распознать дегенеративную шейную миелопатию на ранней стадии. Когда пациент сталкивается с двусторонним синдромом запястного канала, вы всегда должны знать, что может присутствовать основная миелопатия. Признак Лермитта, который представляет собой "преходящее ощущение электрического шока в позвоночнике и конечностях, вызванное сгибанием шеи", может присутствовать, но в основном у меньшинства испытуемых. При его наличии признак Лермитта высокоспецифичен (Sp 97%).

Крайне важно спрашивать пациентов, испытывают ли они эти симптомы, поскольку для пациентов возможные симптомы могут показаться не связанными с болью в шее или плече. Тщательная оценка "красных флажков" крайне важна.
Клиническое тестирование
Тщательное обследование включает в себя оценку как верхнего, так и нижнего двигательного нейрона. Для верхнего двигательного нейрона важно сосредоточиться на гипертонических рефлексах. Необходимо исследовать следующие рефлексы:
- Знак Гофмана
- Знак Тромнера
- Знак Бабинского
- Знак Ромберга
- глубокая сухожильная гиперрефлексия верхних и нижних конечностей
- Знак инвертированного супинатора
Наибольшую диагностическую ценность показал признак Тромнера. Признак Бабинского, несмотря на высокую специфичность, указывает на низкую оценку по шкале mJOA и является ключевым клиническим показателем, требующим срочного направления на диагностическую визуализацию и консультацию хирурга. Глубокая сухожильная гиперрефлексия очень чувствительна, особенно в нижних конечностях. Наличие этих признаков связано с большей тяжестью заболевания, поэтому их отсутствие не обязательно означает, что дегенеративная шейная миелопатия отсутствует. Ваш пациент может находиться на ранних стадиях заболевания, когда такие признаки и симптомы присутствуют не всегда (пока). Может потребоваться повторное обследование с течением времени.
При оценке нижнего двигательного нейрона мы должны оценить двигательную функцию пациента. Это включает оценку для:
- Двигательная дисфункция: Ранние признаки включают прогрессирующую слабость внутренних мышц кисти. Сила хвата и неуклюжесть рук являются ранними признаками. Хотя точные данные не приводятся, положительные результаты тестов на захват и освобождение пальцев, а также знак отведения пальцев могут свидетельствовать о поражении пуповины. Слабость, как правило, не миотомическая, в отличие от шейной радикулопатии.
- Изменения походки: Наблюдается снижение каденции, увеличение ширины шага, уменьшение длины шага и увеличение времени шага. Нарушения походки являются ранними проявлениями в 80 % случаев в соответствии с системой классификации Нурика. Количественно их можно оценить с помощью теста 30-метровой ходьбы и тандемной походки/ходки "с пятки на носок". Тест Ромберга - еще один вариант, но менее чувствительный, поскольку положительный тест Ромберга может быть вызван различными заболеваниями. Аналогичным образом, нарушения походки не являются исключительной причиной дегенеративной шейной миелопатии, поэтому эти данные должны быть интегрированы с другими клиническими признаками и данными из истории болезни.
Авторы рекомендуют проводить оценку диапазона движения шейного отдела позвоночника во всех направлениях для определения воспроизведения симптомов и дифференциации шейной радикулопатии и дегенеративной шейной миелопатии.
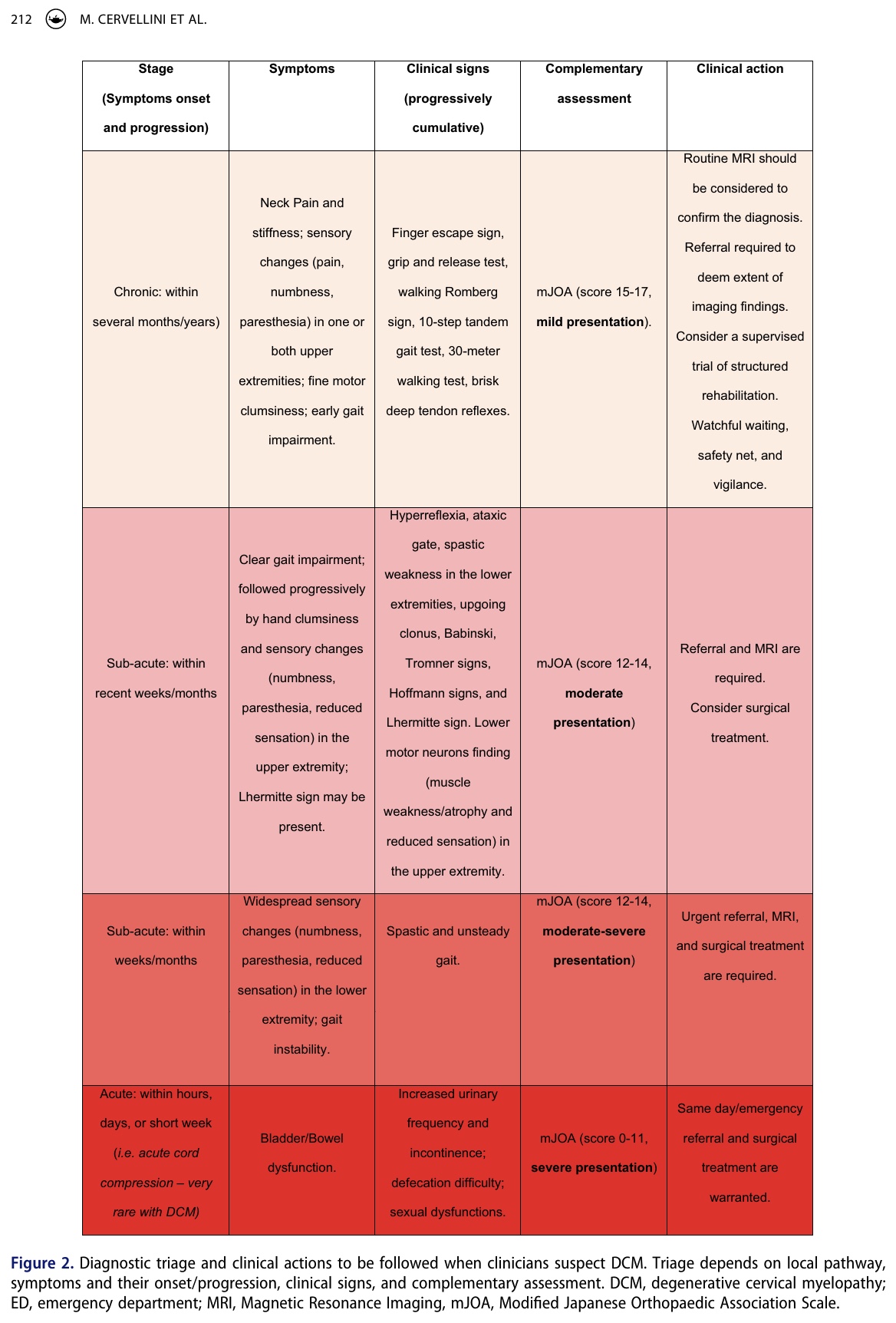
На ранних стадиях дегенеративной шейной миелопатии клинические тесты могут быть отрицательными, а ранние признаки и симптомы могут казаться слабыми или колеблющимися во времени. Именно в этом случае ваше клиническое мышление может иметь значение. В рамках IFOMPT разработан инструмент для принятия решений, который поможет вам принимать правильные решения в зависимости от стадии и тяжести заболевания.
Показатели результатов и дополнительная оценка
Функциональные нарушения и их тяжесть можно оценить с помощью модифицированной системы оценок Японской ортопедической ассоциации (mJOA) или классификации Нурика. В то время как mJOA фокусируется на функциональных способностях, включая двигательную функцию верхних и нижних конечностей, чувствительность и функцию сфинктера, система оценок Nurick оценивает функциональный статус, включая нарушения походки. Баллы 12 или менее по mJOAS связаны с более плохим неврологическим восстановлением по сравнению с теми, у кого баллы выше 12.
Изображение
Когда клинические признаки указывают на возможное наличие заболевания, для распознавания дегенеративной шейной миелопатии необходимо проведение МРТ с золотым стандартом Т2-взвешивания. Это свидетельствует о высокой специфичности и чувствительности при наличии корреляции между клиническими данными и результатами визуализации. Результаты визуализации при отсутствии клинических симптомов не являются достоверным диагнозом дегенеративной шейной миелопатии, так как существует высокая распространенность бессимптомной компрессии спинного мозга.
МРТ - это золотой стандарт. Авторы рекомендуют направлять на МРТ, даже если электромиография указывает на двусторонний синдром запястного канала.
Компьютерная томография может помочь в планировании и принятии решения о хирургическом вмешательстве или может быть использована в случае, если МРТ противопоказана. Обычная рентгенография не является диагностической, но при спондилолистезе с подозрением на нестабильность можно сделать рентгенограмму сгибания-разгибания.
Интерпретация результатов и управление физиотерапией
Как физиотерапевты, мы играем решающую роль в распознавании дегенеративной шейной миелопатии. Однако бывает трудно отличить заболевание от других, поскольку оно может маскироваться под шейную радикулопатию или двусторонний синдром запястного канала. Непредсказуемое и изменчивое прогрессирование симптомов дегенеративной шейной миелопатии означает, что физиотерапевты должны всегда интересоваться полным анамнезом пациента. Мы должны уметь распознавать тонкие подсказки во время сбора субъективного анамнеза, которые могут указывать на гипотезу дегенеративной шейной миелопатии. Затем эту гипотезу следует подтвердить с помощью целенаправленного физикального обследования. Клинические действия, которые необходимо предпринять (создание безопасной сети, бдительное ожидание, направление к специалисту, срочное направление к специалисту), могут быть облегчены с помощью представленного выше инструмента принятия клинических решений (рис. 2).
Образование и безопасность
Физиотерапевты обязаны информировать пациентов о возможном прогрессировании дегенеративной шейной миелопатии, поскольку мы часто первыми сталкиваемся с больными. Это включает в себя объяснение природы заболевания и симптомов, на которые следует обратить внимание.
- Safety Netting: В контексте дегенеративной шейной миелопатии под защитной сеткой понимаются проактивные шаги, предпринимаемые медицинскими работниками для обучения пациентов и минимизации риска ухудшения их состояния или получения дальнейших травм. По сути, страховочная сеть дает пациентам возможность ответственно относиться к своему состоянию, избегать потенциального вреда и знать, когда следует своевременно обратиться за медицинской помощью. Ключевые аспекты включают:
- Обучение информирование пациентов о возможном прогрессировании заболевания и симптомах, на которые следует обратить внимание
- Избегание вредных занятий: Ключевой совет, по мнению авторов, заключается в том, чтобы настоятельно рекомендовать пациентам избегать травм типа хлыста и шейных манипуляций, поскольку они могут усугубить компрессию спинного мозга и привести к дальнейшему неврологическому дефициту. Хотя избежать последнего довольно легко, события, связанные с хлыстовой травмой, непредсказуемы. В случае, если пациент получил хлыстовую травму, ему или ей следовало бы получить информацию в "инструктаже" по безопасности о том, как следить за соответствующими симптомами и когда принимать меры.
- Распознавание красные флажки Обеспечивая осведомленность пациентов о симптомах, требующих неотложной медицинской помощи, таких как спастический парапарез или дисфункция кишечника/мочевого пузыря.
Пациенты часто считают полезным получить информацию о диагнозе, терапии, реабилитации, остаточной инвалидности и изменении образа жизни. Использование снимков МРТ пациентов в качестве обучающего инструмента может улучшить понимание патофизиологии, стимулировать необходимость лечения и дать чувство подтверждения. Помните, что дегенеративная шейная миелопатия - это проблема, которая в основном лечится хирургами, поэтому физиотерапевты должны сотрудничать с другими медицинскими работниками. Учитывая сложность заболевания и высокий потенциал ошибочного диагноза, следует поощрять открытое общение, своевременный доступ и общий язык.
Управление
Если легкие случаи можно лечить консервативно, под наблюдением лечащего врача и физиотерапевта, то при умеренных и тяжелых формах дегенеративной шейной миелопатии рекомендуется операция. При консервативном лечении этого заболевания основное внимание уделяется предотвращению прогрессирования заболевания, но многие люди, которых сначала лечат консервативно, в конечном итоге нуждаются в хирургическом вмешательстве. По имеющимся данным, 23%-54% пациентов будут оперированы в течение периода наблюдения от 29 до 74 месяцев. В связи с этим физиотерапевты должны стараться избегать прогрессирования заболевания и следить за признаками и симптомами, в конечном итоге откладывая необходимость хирургического вмешательства. Тем не менее, в конечном итоге может потребоваться операция, поскольку консервативное лечение обычно не приводит к длительному эффекту.
Вопросы и мысли
Чтение этого обзора о дегенеративной шейной миелопатии, безусловно, заставило меня задуматься... Оно подчеркивает, как часто мы можем наблюдать таких пациентов в наших клиниках опорно-двигательного аппарата, даже не подозревая об этом, принимая их симптомы за более распространенные вещи, такие как радикулопатия или просто возрастные изменения.
Учитывая огромные задержки в диагностике, о которых говорится в этой статье, в среднем более двух лет, я не могу не задаться вопросом: можем ли мы, физиотерапевты, быть лучше оснащены на передовой? Есть ли способ разработать действительно практичный, проверенный скрининг-инструмент специально для нас, практикующих в опорно-двигательном аппарате? Как бы это выглядело? Какие основные критерии должны быть включены в этот анализ, чтобы он был эффективным и не был чрезмерно сложным? Jiang et al. в 2023 году провели метаанализ значения клинических признаков и тестов для распознавания дегенеративной шейной миелопатии, который мы обобщили в следующем видео.
В обзоре подчеркивается, насколько важно работать с другими специалистами в области здравоохранения. Но если честно, какие способы сотрудничества с неврологами, хирургами и другими заинтересованными сторонами являются для нас наиболее эффективными? Как мы можем обеспечить бесперебойную связь и своевременное направление пациентов к специалистам? Кажется, что иногда возникают разногласия, и эта статья подтверждает, что мы должны устранить эти разногласия ради наших пациентов.
Когда речь идет о консервативном лечении более легких случаев, я всегда ищу более четкие рекомендации. В статье упоминаются физические упражнения, но не указываются конкретные виды, интенсивность, частота или продолжительность занятий, которые действительно доказали свою эффективность.
В целом, эта статья является отличным напоминанием о сложностях дегенеративной шейной миелопатии и нашей жизненно важной роли в ее выявлении и лечении, но она также порождает множество практических вопросов о том, как мы можем делать это еще лучше в нашей повседневной практике.
Поговори со мной о ботанике
Данная статья представляет собой повествовательный обзорЭто означает, что авторы отобрали и обобщили имеющуюся литературу, чтобы представить широкий обзор дегенеративной шейной миелопатии. В отличие от систематического обзора или мета-анализа, здесь нет заранее определенной методологии поиска литературы, отбора исследований или критической оценки отдельных исследований. Это означает, что представленная информация отражает интерпретацию авторами имеющихся доказательств.
Несмотря на удобство обобщения большого объема знаний, это создает потенциал для предвзятость отбора (авторы могут неосознанно отдавать предпочтение исследованиям, соответствующим их взглядам) и отсутствие прозрачности в том, как взвешивались доказательства.
При обсуждении точность клинических признаковв обзоре приводятся значения чувствительности (Sn) и специфичности (Sp), а также положительные коэффициенты правдоподобия (+LR) и отрицательные коэффициенты правдоподобия (-LR). Давайте разберемся, что они означают:
- Чувствительность (Sn): Доля людей с положительным тестом. Высокая чувствительность означает, что тест позволяет исключить заболевания при отрицательном результате (SNOUT - Sensitivity Negative, Out). Например, признак Тромнера имеет высокую чувствительность (93-94%), что позволяет предположить, что при отрицательном результате вероятность дегенеративной шейной миелопатии снижается.
- Специфичность (Sp): Доля людей без которые показывают отрицательный результат. Высокая специфичность означает, что тест позволяет определить при положительном результате (SPIN - Specificity Positive, In). Признак Лермитта имеет высокую специфичность (97%), то есть при положительном результате высока вероятность дегенеративной шейной миелопатии.
- Положительное отношение правдоподобия (+LR): Во сколько раз выше вероятность того, что человек с положительный результат теста по сравнению с человеком без заболевания. Показатель +LR > 10 считается сильным доказательством для исключения диагноза, в то время как показатель +LR между 5-10 является умеренным, а 2-5 - слабым.
- Отрицательное отношение правдоподобия (-LR): Во сколько раз выше вероятность того, что человек с с данным заболеванием получит отрицательный результат теста по сравнению с человеком без заболевания. Показатель -LR < 0,1 считается сильным доказательством для исключения диагноза, показатель -LR между 0,1-0,2 - умеренным, а 0,2-0,5 - слабым.
Глядя на предоставленные значения:
- Знак Тромнера (Sn 93-94%; Sp 79-100%; +LR 4,41; -LR 0,065-0,071): Высокая чувствительность и умеренно-высокая специфичность. Низкий показатель -LR (сильные доказательства для исключения) говорит о том, что это хороший скрининговый тест, а умеренный +LR говорит о том, что он полезен для исключения, но не окончательного.
- Знак Бабинского (Sn 7-36%; Sp 93-100%; +LR 4,50; -LR 0,064-0,093): Низкая чувствительность, но очень высокая специфичность. Это означает, что он не позволяет выявить все случаи (у многих людей с дегенеративной шейной миелопатией результат Бабинского может быть отрицательным), но если он положительный, то это очень наводит на мысль о дегенеративной шейной миелопатии. Низкий показатель -LR по-прежнему полезен для исключения заболевания, но низкая чувствительность означает, что отрицательный результат сам по себе не позволяет исключить его достаточно сильно.
- Знак Гофмана (Sn 31-89%; Sp 50-100%; +LR 1,15-10,50; -LR 0,011-0,095): Этот признак демонстрирует широкий диапазон чувствительности и специфичности в различных исследованиях, что указывает на меньшую согласованность его диагностической ценности по сравнению с признаками Тромнера и Бабинского. Значения +LR и -LR менее экстремальны, что говорит о том, что это более слабое доказательство как для исключения, так и для исключения дегенеративную шейную миелопатию.
Хотя этот обзор представляет собой ценный обзор для физиотерапевтов, важно учитывать его потенциальные ограничения:
- Несистематический характер: Поскольку обзор несистематический, стратегия поиска и отбора литературы авторами четко не определена. Это может внести предвзятость в представленную информацию, так как определенные исследования или точки зрения могут быть непреднамеренно или намеренно предпочтительными. Отсутствие критической оценки качества отдельных исследований также означает, что сила доказательств по каждому пункту оценивается непоследовательно.
- Опора на существующую литературу: Обзор представляет собой синтез существующих исследований. Если в основной литературе имеются пробелы, погрешности или ограничения (например, малый объем выборки, методологические недостатки, отсутствие разнообразных популяций), они будут отражены в обзоре.
- Обобщаемость: Выводы и рекомендации основаны на обзоре литературы, который может быть не вполне применим к каждому конкретному пациенту или клинической ситуации. На применимость информации могут влиять такие факторы, как сопутствующие заболевания пациентов, культурный контекст и доступ к ресурсам. Информация о конкретных группах населения (возраст, клинические условия и т.д.) не представлена, что является ограничением.
- Отсутствие конкретных протоколов вмешательства: Хотя в обзоре физиотерапевтическое лечение рассматривается в общих чертах, в нем нет подробных, основанных на доказательствах протоколов конкретных вмешательств. Физиотерапевты, которые ищут пошаговые руководства по программам упражнений или техникам мануальной терапии для дегенеративной шейной миелопатии возможно, потребуется обратиться к дополнительным ресурсам.
Напутствия на будущее
Дегенеративная шейная миелопатия - это серьезное заболевание, вызванное прогрессирующим сдавливанием спинного мозга в шее. Часто это заболевание можно принять за более распространенные проблемы с опорно-двигательным аппаратом, что приводит к значительным задержкам в диагностике. Эти задержки могут иметь серьезные и необратимые неврологические последствия.
Физиотерапевты играют решающую роль в раннем распознавании дегенеративная шейная миелопатия. Имея четкое представление о клинической картине, ключевых признаках и ограничениях диагностических инструментов, физиотерапевты могут выявлять потенциальные случаи и обеспечивать своевременное направление для окончательной диагностики и лечения.
Хотя консервативное лечение может быть рассмотрено в легких случаях, при умеренной и тяжелой дегенеративной шейной миелопатии часто необходимо хирургическое вмешательство для предотвращения дальнейшего неврологического ухудшения и потенциального улучшения функции. Междисциплинарное сотрудничество необходимо для оптимального ухода за пациентом.
Потенциальным угрожающим ограничением для выводов и обоснованности результатов данного обзора является его несистематический характер. Без прозрачной и строгой методологии поиска, отбора и оценки литературы существует риск необъективности представленной информации, что может повлиять на понимание и рекомендации по лечению дегенеративной шейной миелопатии.
Ссылка
21 САМЫЙ ПОЛЕЗНЫЙ ОРТОПЕДИЧЕСКИЙ ТЕСТ В КЛИНИЧЕСКОЙ ПРАКТИКЕ
Мы составили 100% бесплатную электронную книгу, содержащую 21 самый полезный ортопедический тест на каждую область тела, который гарантированно поможет тебе поставить правильный диагноз уже сегодня!

