お尻の痛み - 梨状筋症候群ではない理由
もしあなたやあなたの患者がお尻の奥に痛みを感じたら、梨状筋症候群と診断される可能性が高い。 このブログでは、梨状筋症候群でないことが99%である理由、実際の原因、そして特に対処法について説明する!
読むよりビデオを見る方が好きか? では、このトピックに関するビデオをご覧いただきたい:
背景
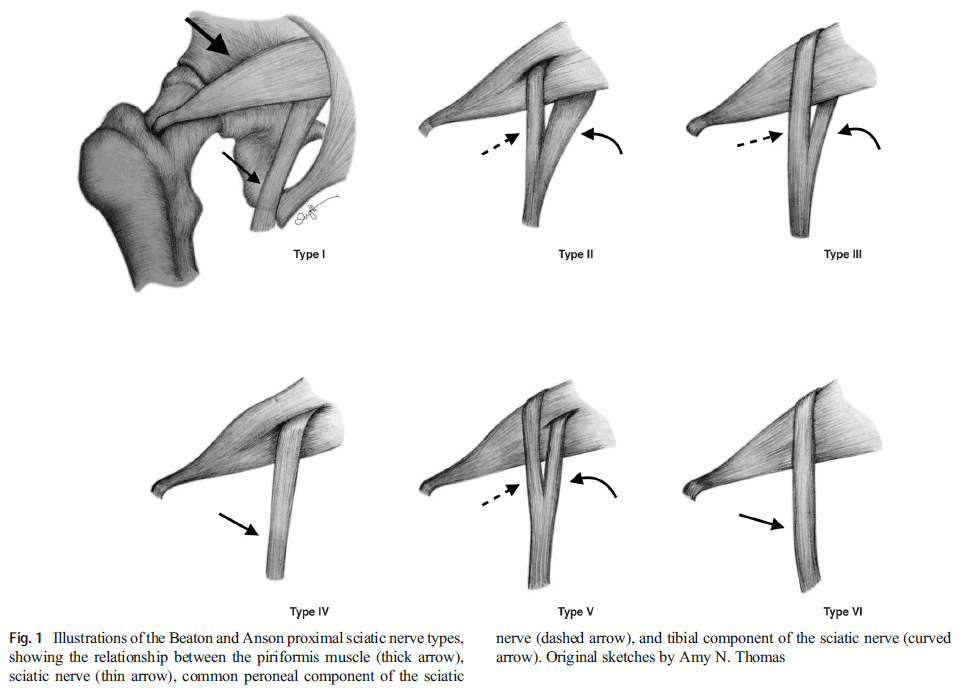
梨状筋は仙骨から股関節まで走っている。 梨状筋の下には坐骨神経が通っているため、梨状筋が硬いと坐骨神経が圧迫され、臀部や脚の後ろに痛みが出る可能性が指摘されていた。 研究者たちは、坐骨神経が筋肉の中を直接走っている解剖学的な変異さえ発見しており、理論的には坐骨神経はさらに影響を受けやすくなっている。
坐骨神経を圧迫する可能性のある解剖学的構造は、梨状筋以外にもある。 そのため、現在では「深臀部症候群」という言葉が好まれている。
しかし、Gemell-obturator internus複合体、ハムストリングス筋、血管を含む線維束、血管異常、空間占拠性病変など、坐骨神経を圧迫する可能性のある解剖学的構造はもっとある。 このため、専門家たちは現在、「深臀部症候群」という言葉を好んで使っている。
どう呼びたいかは別として、ではなぜ梨状筋症候群ではないと言うのか? ここに3つの強力な論拠がある:
1. による研究である。 バレットら (2018)は、MRIで成人の臀部1039個を調べたが、そのうち約20%に坐骨神経が梨状筋に圧迫されやすくなる可能性のある坐骨神経変異があった。
その結果、坐骨神経の変異と梨状筋症候群との間に関連性は認められなかった。
2. 梨状筋症候群の定義は、梨状筋による坐骨神経の圧迫である。 神経が圧迫され、炎症を起こすと、患者はその神経の分布にピンや針のような症状や、感覚や力の低下を訴える。 神経痛は通常、灼熱感、電撃性、または射出性の痛みを伴うが、私たちが診療で目にするほとんどの人は、臀部が深く痛むだけで、臀部より遠位には症状がなく、せいぜい大腿後面に痛みが走る程度である。
では、痛みが臀部周辺にとどまり、神経痛とは質が異なるのであれば、どうして坐骨神経が影響を受けるのだろうか?
3. 実際に坐骨神経痛に悩まされている患者のうち、梨状筋症候群であると考えられるのはわずか6~8%である。 つまり、大多数の場合、坐骨神経痛の根本的な原因は別にあり、主に腰椎椎間板ヘルニアや椎間孔狭窄症による神経根の圧迫である。
実際の坐骨神経痛患者のうち、梨状筋症候群と考えられるのは6~8%に過ぎない。
多くの点で、下肢の梨状筋症候群の診断は、上肢の胸郭出口症候群に匹敵する。 解剖学的見地からは理にかなった診断だが、どちらも除外診断であり、この分野の専門家の間では大いに議論されている。 画像診断や手術を受けた患者のほとんどは、神経根の圧迫が原因であることが判明している。
診断
では、梨状筋症候群を構造的に診断するにはどうすればいいのだろうか?
まず、患者が神経根圧迫の症状にも苦しんでいることを確認し、脚の裏側から足にかけて走る坐骨神経の分布において、ピンと針が刺すような痛み、灼熱感、感覚や力の喪失の可能性、または射るような痛みを訴えていることを説明する。
このような場合は、まず腰仙部根尖症候群を除外する必要がある。 右上のインフォメーション・ボタンをクリックして、その助けとなるビデオを集めたプレイリストをチェックしよう。
神経根症候を除外した後、坐骨神経痛を誘発するために深臀部の筋肉を伸ばしたり縮めたりする誘発テストを続ける。
もちろん、我々のチャンネルでも梨状筋症候群の誘発テストを幅広く紹介している。
患者が臀部の痛みしか訴えない場合、その根底にある病態は多種多様であり、診断は非常に困難である。 以下はその概要である。 Gomez-Hoyos et al. (2018年)は、股関節後面/臀部痛の潜在的な理由を示している:
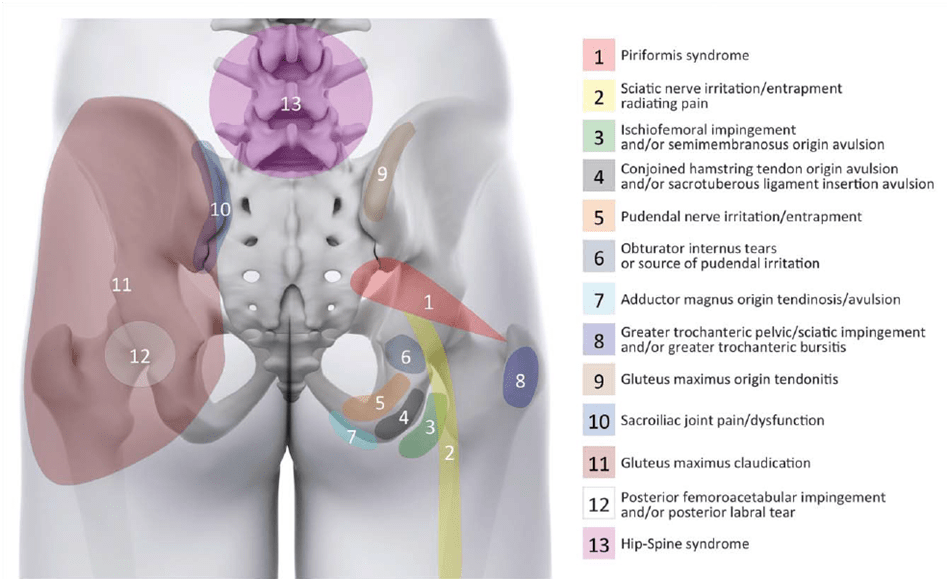
まず優先されるのは、一般的に臀部に痛みを引き起こす腰椎の検査である。 仙腸関節は侵害受容の原動力にもなりうる。 Laslettのクラスターは、この診断の可能性が高いか低いかを判断するのに役立つ。 その他の診断については、私たちのチャンネルでビデオを見つけることができる。
さて、次は私たちが実際に最もよく目にする、筋筋膜性疼痛とも呼ばれる臀部深部の筋肉痛について説明しよう。
この診断を確認する方法としては、患者に股関節の深部外旋筋を伸縮させることで、臀部の深部に症状が現れるはずである。

さらに、臀部深部の徒手的な触診により、患者が認識できる痛みを誘発する必要がある。 十分に強く突けば、基本的に誰もが痛みを訴えるので、必ず両側を比較すること。
では、筋肉が痛くなる理由は何なのか?
以前のビデオで述べたように、ほとんどの場合、筋肉は弱く、その能力を上回る要求がかかるため、硬くなる。 心理社会的要因や環境的要因も、患者の痛み体験に影響を与える可能性があることに注意する。 つまり、患者の痛みの閾値は、ストレス、睡眠不足や睡眠の質の低下、不安、抑うつなどによって低下する可能性があるのだ。
治療
痛みのある部位の手技による圧迫やマッサージ、ドライニードリング、温熱、フォームローラーやテニスボールを使ったローリングなど、短期的な痛みの緩和を目的とした選択肢は非常に多岐にわたる。
もうひとつの短期的な選択肢は、臀部の深層筋をストレッチすることである。 ここで、自宅で試してみたいストレッチを2つ紹介しよう:
- 座位または仰臥位での標準的な梨状筋ストレッチ
- ヨガのポーズ

これらはすべて "オプション "であるが、短期的な痛みの緩和のために私たちが推奨するのは、臀部の痛みを悪化させている活動を減らすことである。
筋肉は静止した姿勢を嫌うので、長時間の座りっぱなしや立ちっぱなしは避け、できるだけ頻繁に姿勢を変えるようにする。 クッション性の高い枕の上に座れば、座ることに少しは耐えられるようになるし、ベッドで横になっているときに足の間に枕があれば、臀部の筋肉が長時間伸びるのを軽減できる。
ランニングやウォーキングが苦痛な場合は、一時的にランニングやウォーキングの量を許容できるレベルまで減らす。
他のビデオでも触れているように、筋肉痛に対する唯一の長期的な解決策は、痛みのある部位をターゲットにした漸進的な運動プログラムである。 すべてのエクササイズにおいて、プログラム中の痛みのレベルが耐えられるものであることを確認する。 その後痛みが増した場合は、24時間以内に痛みが落ち着くことを確認する。 そうでない場合は、より簡単なエクササイズを試すか、セット数やレップ数を減らす。
簡単なエクササイズから、より高度なエクササイズまで、段階的なエクササイズ・プログラムの一例を紹介しよう:

- クラムシェル 🡪 レジスタンス・バンドを加える 🡪 サイド・プランク・クラムシェル
- 座位で消火栓🡪 四つ這い🡪 立位でレジスタンス・バンドを使う。
- グルート・ブリッジ 🡪 片足跳び
- 馬のキック
これらのエクササイズに耐えられるようになったら、次のような、より重いグローバルなエクササイズに移ることができる。

- ボールを壁につけてサイド・ライイング・アブダクション(上記参照)
- レッグプレス
- スクワット
- ヒップスラスト
さて、今回は「お尻の痛み」についてのビデオだったが、なぜ99%のケースで梨状筋症候群ではないのか? ほとんどの症例は、漸進的強化プログラムによって効果的に治療できる。 あなたの患者さんにも試してみて、私たちと同じように効果があるかどうか教えてほしい!
いつも読んでくれてありがとう!
甲斐
参考文献

カイ・シゲル
フィジオチューターズCEO兼共同創設者
新着ブログ記事を受信する
今すぐ登録して、最新のブログ記事が掲載されたら通知を受け取ろう。





