Meilleure compréhension du RCRSP : Guide d'évaluation pour les Kinésithérapeutes

Introduction
Lesdouleurs de l'épaule liées à la coiffe des rotateurs (RCRSP) sont extrêmement fréquentes dans la pratique de la physiothérapie. Par le passé, les articles s'appuyaient fortement sur des termes tels que "syndrome du conflit sous-acromial" et se concentraient sur des tests orthopédiques spécifiques pour identifier le problème. Toutefois, des recherches récentes ont remis en question la validité de ces idées traditionnelles, car de nombreuses personnes asymptomatiques présentent également des anomalies structurelles au niveau de la coiffe des rotateurs, et les interventions chirurgicales visant à "corriger" le conflit ne donnent pas systématiquement de meilleurs résultats que l'exercice physique ou même les procédures placebo. Une question cruciale se pose donc : comment comment évaluer et comprendre la RCRSP ? Deux importantes études Delphi ont suggéré de s'intéresser davantage à l'amplitude des mouvements des épaules (ROM) et aux mouvements résistants(Littlewood et al. 2019 et Requejo-Salinas et al. 2022). Nous savons que la limitation de la mobilité et la faiblesse sont souvent présentes dans le RCRSP. dans quelle mesure et ce qu'elles signifient sont encore débattus. mais leur degré d'altération et leur signification font encore l'objet d'un débat. En outre, de nouvelles preuves indiquent que les schémas de douleur dans la région du deltoïde pourraient être un indicateur clé, et que les zones gâchettes myofasciales (TrPs) pourraient être des facteurs contributifs. Pourtant, on manque de données solides permettant de cartographier spécifiquement la douleur dans le cas du RcRSP, et l'on ne sait toujours pas comment il affecte la mobilité, la force et la douleur. Par conséquent, cette étude était cruciale pour comparer la mobilité, la force, les schémas de douleur et les PST entre les personnes atteintes de Rcrsp et celles qui n'en sont pas atteintes, dans le but de mieux comprendre la Rcrsp.
Méthodes
Cette étude a utilisé un modèle transversal en simple aveugle et a inclus des patients figurant sur la liste d'attente du RCRSP dans un hôpital espagnol. Les patients de la RÉÉDUCATION étaient des adultes atteints depuis au moins 3 mois, diagnostiqués par un chirurgien orthopédique ou un médecin de la rééducation à l'aide d'un examen clinique et de résultats d'imagerie. Les patients atteints de Rcrsp ont été appariés à des Contrôlés sains et exempts de douleur pour ce qui est de l'âge, du sexe et des variables relatives au bras dominant.
La version espagnole du Épaule Douleur and Disability Index (SPADI) a été remplie le jour de l'évaluation pour décrire les caractéristiques de la douleur dans le groupe RCRSP. L'échelle VAS a été utilisée pour décrire l'intensité de la douleur au repos et au mouvement au cours de la dernière semaine.
Avant que l'examen physique n'ait lieu, un échauffement standardisé a été prévu pour préparer l'épaule aux tests cliniques. Les essais cliniques ont porté sur les éléments suivants :
Amplitude des mouvements DES MOUVEMENTS a été évaluée à l'aide d'un inclinomètre numérique :
- En position assise pour la flexion active de l'épaule et la scaption.
- La ROTATION externe et interne passive à 0°, 45° et 90° d'abduction a été mesurée en décubitus dorsal.
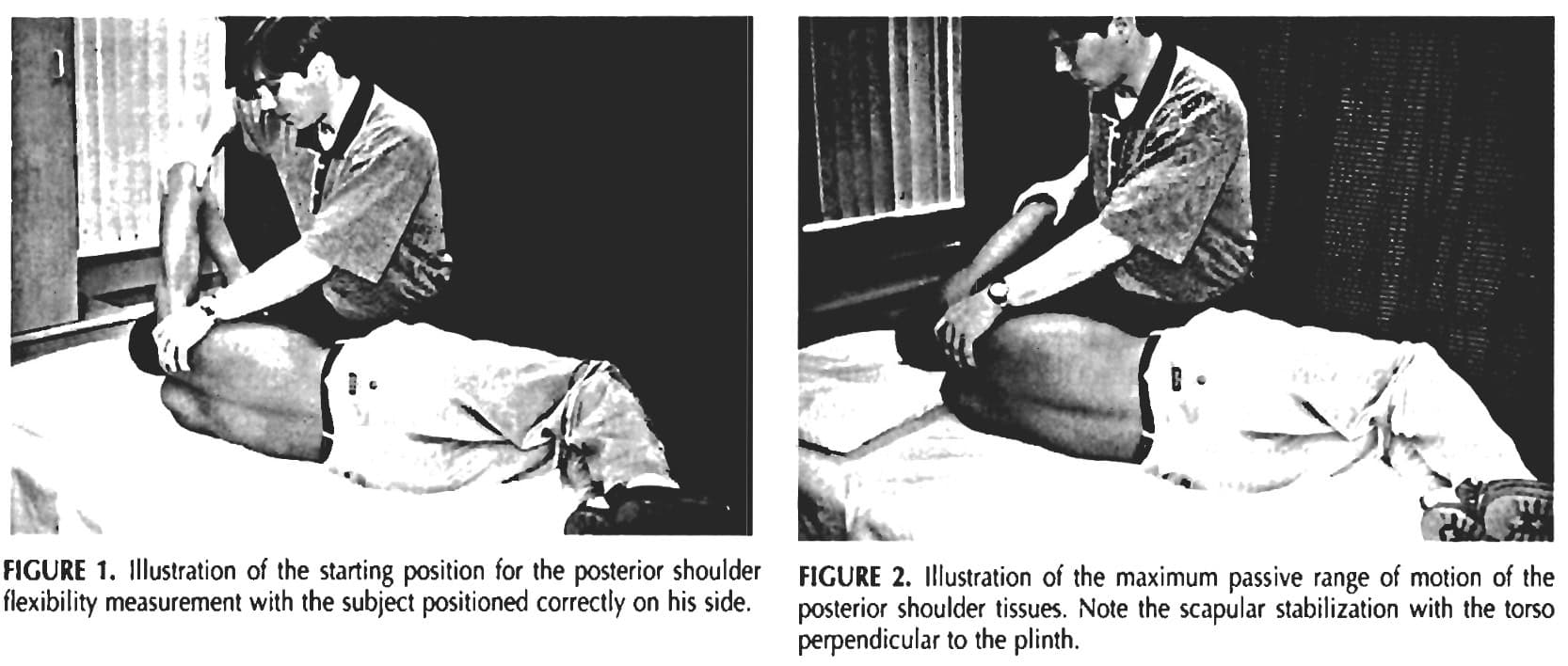
- La ROM passive en adduction horizontale a été évaluée selon Tyler et al. (1999). Les sujets sont allongés sur le côté sur un socle, à une longueur d'humérus du bord, les genoux et les hanches fléchis à 90°, en contact complet avec la table, les acromions perpendiculaires et le bras non testé sous la tête, en gardant une colonne vertébrale neutre. L'épicondyle médial est marqué. Le testeur déplace passivement l'humérus jusqu'à 90° d'abduction, rotation nulle, en stabilisant l'omoplate en rétraction. L'humérus est ensuite doucement adducté horizontalement jusqu'à ce que le mouvement s'arrête ou qu'une rotation humérale se produise, indiquant la fin de la flexibilité du tissu postérieur. Une équerre de charpentier de 60 cm est placée perpendiculairement à la table à côté de l'épicondyle marqué, et l'enregistreur marque le niveau du bord inférieur de l'épicondyle. La distance entre le fond du carré et la marque est mesurée en centimètres, une distance plus grande indiquant moins de flexibilité et une distance plus courte indiquant plus de flexibilité.
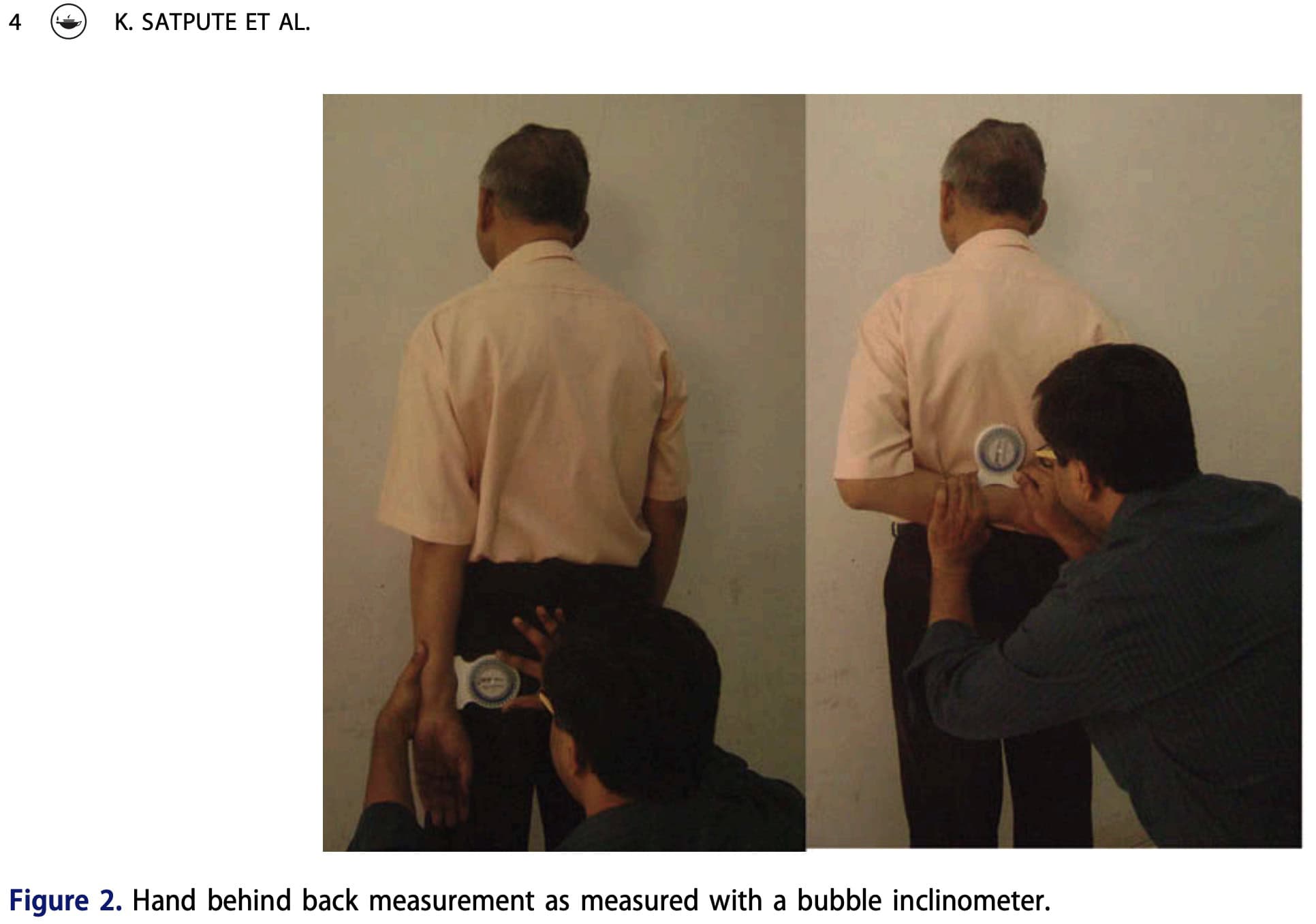
- La position de la main active derrière le dos (HBB) a été mesurée selon Satpute et al. (2016). Debout, les participants ont tendu leur main derrière leur dos aussi haut que possible le long de leur colonne vertébrale, en gardant le dos de leur main sur leur tronc et en évitant tout mouvement des épaules ou de la colonne vertébrale. Le point le plus élevé de leur pouce a été mesuré. Un inclinomètre à bulle placé sur le radius a permis de déterminer le MOUVEMENT, le mouvement se terminant à la douleur ou à l'atteinte maximale. Une flexion nulle du coude équivaut à une absence de mouvement, tandis qu'une flexion plus importante indique un plus grand MOUVEMENT.
La force a été mesurée de manière isométrique à l'aide d'un dynamomètre manuel. Les mesures ont été effectuées dans la même position que les évaluations respectives de la ROM. Pourtant, la force pour la rotation interne et externe n'a été mesurée qu'à 0° et 90°. La moyenne de 3 répétitions de 5 secondes a été mesurée à l'aide du test de "faire", jusqu'à ce qu'elle soit limitée par la douleur ou la faiblesse. Dix secondes de Repos ont été accordées entre les 3 répétitions, et 3 minutes de Repos ont été maintenues entre les positions.
Les dessins de la douleur ont été coloriés par les patients du RCRSP sur un tableau électronique en 3D avec 4 vues différentes. Toute leur zone de douleur a été mise en évidence et colorée.
Les points de déclenchement ont été évalués en fonction (1) de la présence d'une bande de tension palpable dans un muscle squelettique ; (2) de la présence d'un point sensible hyperirritable à l'intérieur de la bande de tension ; (3) d'une réaction de contraction locale provoquée par la palpation de la bande de tension ; et (4) de la présence d'une douleur référée en réponse à la compression du point de déclenchement. Les points de déclenchement ont été classés comme suit ACTIVATIONactifs, selon que l'application de la pression reproduisait les symptômes de la douleur du sujet (localisée et référée) et que le sujet reconnaissait la douleur, ou latents si la compression provoquait une douleur localisée et référée mais ne suscitait pas de symptômes reconnus par le sujet. Les muscles suivants ont été évalués :
- Trapèze supérieur
- Supraspinatus
- Infraspinatus
- Teres minor
- Deltoïde antérieur
- Deltoïde latéral
Toutes les variables ont été comparées entre les groupes à l'aide de tests t indépendants et en évaluant l'ampleur de l'effet à l'aide du d de Cohen. Des tests de corrélation de Pearson ont été effectués pour analyser les relations entre les variables, et des modèles de régression linéaire multiple à rebours ont été utilisés pour déterminer la capacité prédictive de la force de l'épaule sur la variabilité de la ROM, en se concentrant sur la flexion de l'épaule, la scaption et la ROM de l'ÉPAULE.
Résultats
Au total, 72 participants ont été inclus, avec un nombre égal dans les deux groupes. L'apparition médiane des symptômes de l'APPARITION était de 42 mois (IQR : 24-60 mois). Il y avait une différence significative entre les groupes au départ en ce qui concerne l'IMC.
Par rapport aux autres groupes, le groupe RCRSP a montré une ROM de l'épaule significativement plus faible dans plusieurs mouvements actifs et passifs, y compris la flexion active, la scaption et le HBB ; la rotation externe et interne passive à 90° d'abduction ; et l'adduction horizontale passive, tous avec des tailles d'effet importantes. À 45° d'abduction, les rotations externe et interne passives étaient également significativement plus faibles dans le groupe RCRSP, avec une taille d'effet moyenne. Une différence significative avec une petite taille d'effet a été trouvée pour la rotation externe passive à 0° d'abduction."
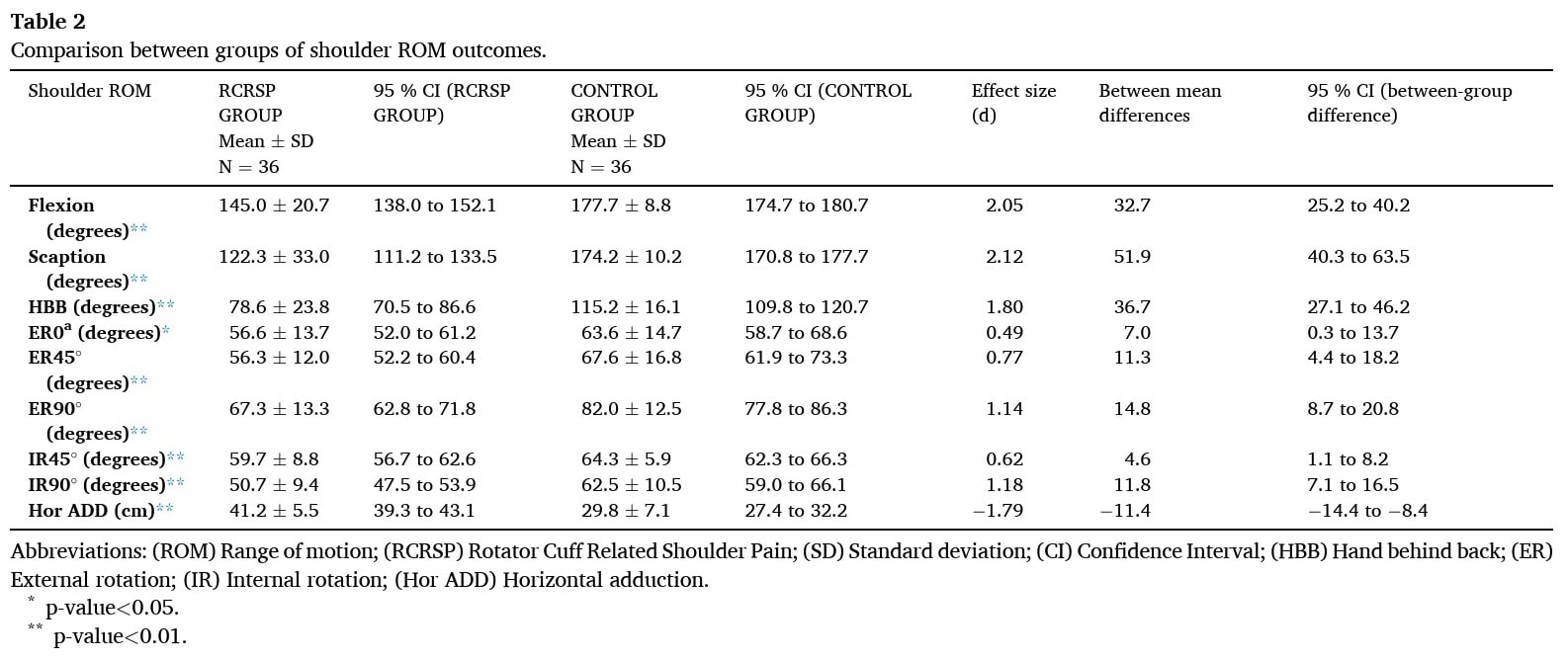
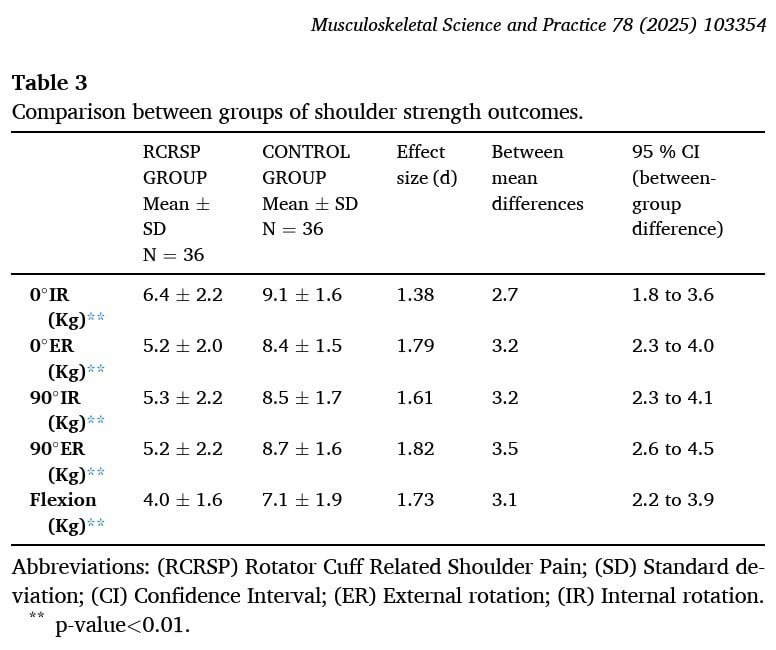
Des différences significatives avec une taille d'effet importante ont été mises en évidence pour la force de rotation interne et externe à 0° et 90° d'abduction de l'épaule, ainsi que pour la flexion de l'épaule.
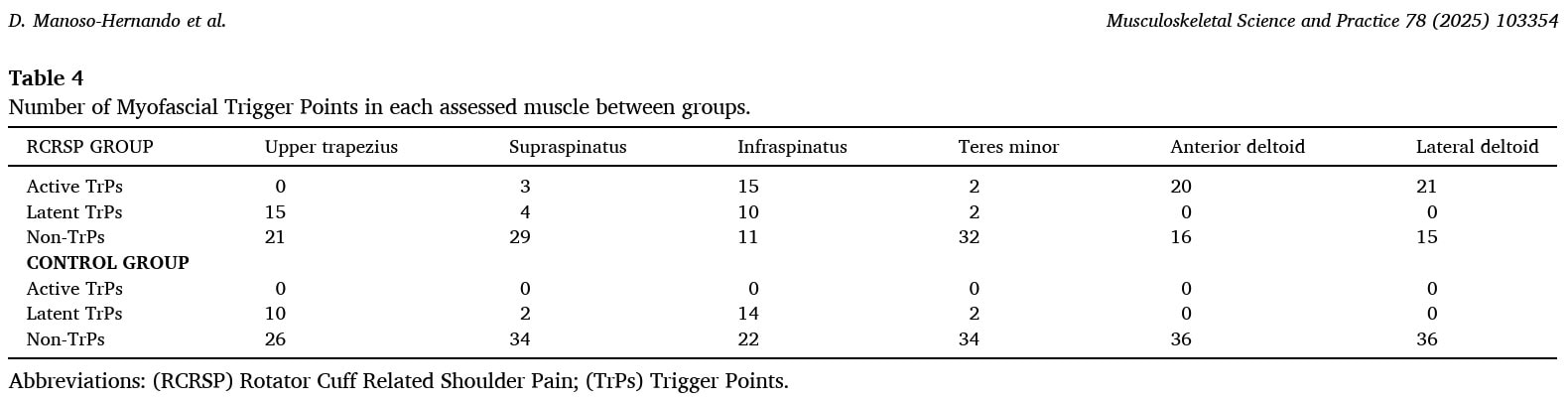
Les patients du RCRSP avaient en moyenne 2,56 points trigger. Ils avaient des zones gâchettes actives dans 1,69 muscle en moyenne, et 0,86 muscle avec des zones gâchettes latentes. Le groupe contrôlé ne présentait que des points de déclenchement latents. Par ailleurs, le nombre total de muscles présentant des zones gâchettes était significativement plus élevé dans le groupe de patients Rcrsp, mais il n'y avait pas de différence dans le nombre de zones gâchettes latentes entre les groupes.
Les points trigger actifs les plus prévalents se situaient dans les muscles infra-épineux, deltoïde antérieur et deltoïde moyen.
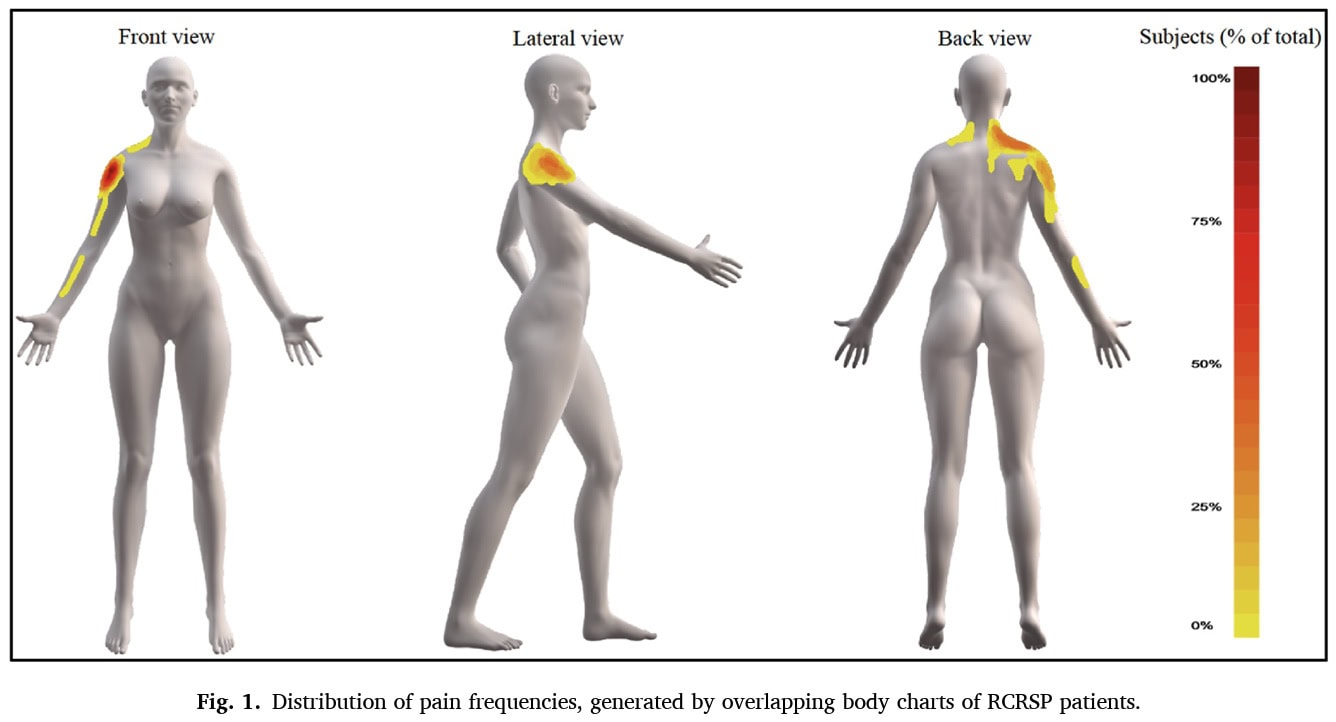
Les cartes de fréquence de la douleur du groupe Rcrsp montrent les répartitions suivantes de la douleur.
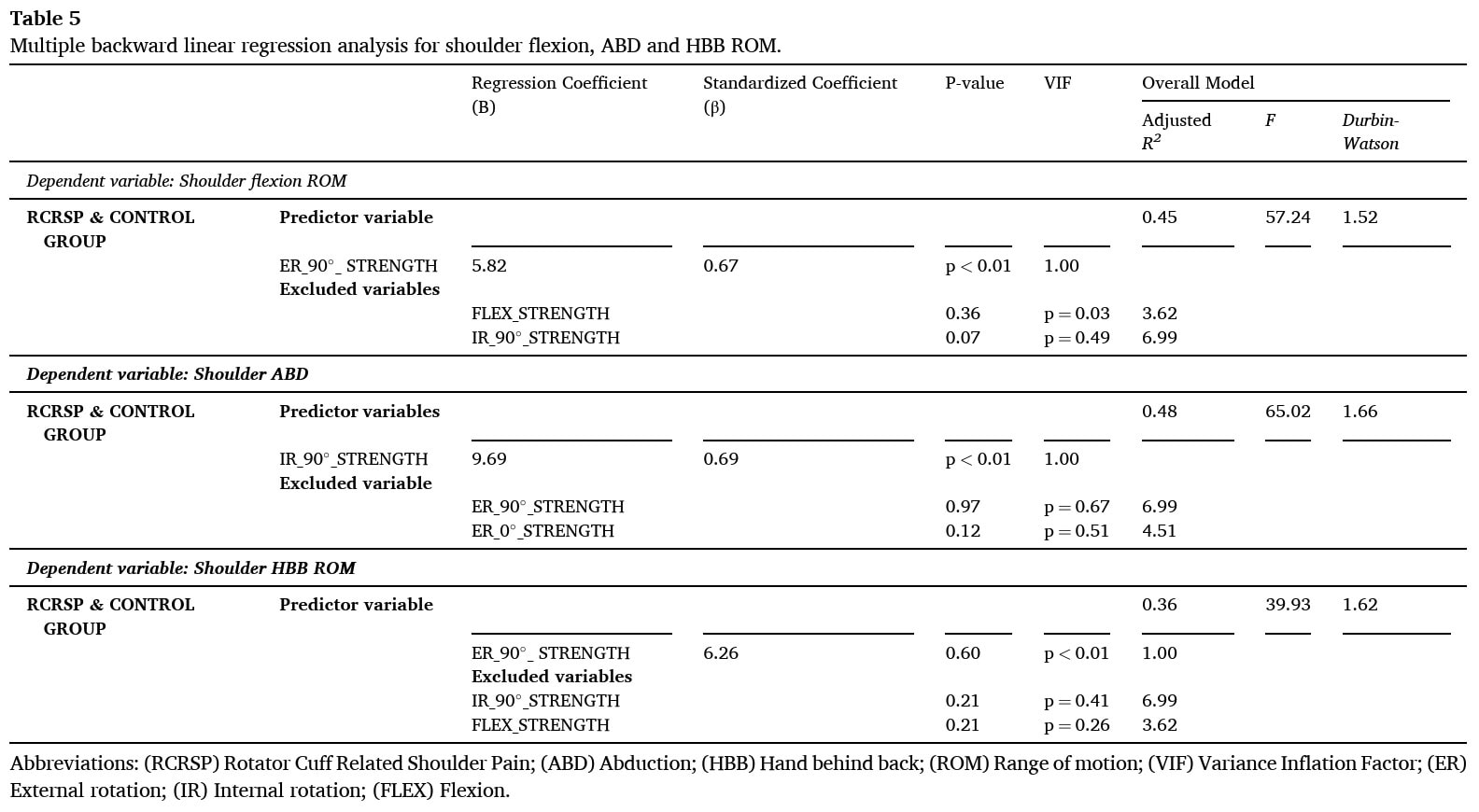
L'analyse de régression a montré que la force de rotation externe à 90° était un facteur prédictif significatif de la ROM de la flexion active de l'épaule et de la ROM de l'HBB active, tandis que la force de rotation interne à 90° était un facteur prédictif significatif de la ROM de l'abduction de l'épaule (dans le texte, la scaption de l'épaule a été mentionnée à la place de l'abduction).
Questions et réflexions
Cela peut sembler anodin à première vue, mais les patients du RCRSP ont été inclus dans la mesure où ils n'ont pas pris de médicaments analgésiques ou d'AINS dans les 48 heures précédant l'examen. Dans la pratique clinique, vous rencontrerez souvent des patients qui ont déjà pris des médicaments contre la douleur avant de vous consulter, ou qui ont reçu un essai de médicament analgésique à l'apparition des symptômes, mais aucun conseil ou avis sur la modification de l'activité, par exemple. Notons également que cette population a souffert de douleurs pendant une période relativement longue, puisque la médiane de l'apparition des symptômes était de 42 mois, avec une fourchette allant de 24 à 60 mois. Cela représente 2 à 5 ans ! Les médicaments contre la douleur sont souvent adaptés en fonction du caractère chronique ou aigu de la douleur. Ces facteurs n'ont pas été pris en compte et donc, pour généraliser les recommandations de l'évaluation à votre pratique, vous pourriez envisager de contacter les patients avant la consultation pour discuter de la possibilité de ne pas prendre de médicaments contre la douleur 48 heures avant de vous voir.
L'étude ne comportait pas d'étapes spécifiques pour traiter la douleur pendant le test de force à 90 degrés d'abduction. Cependant, la façon dont ils ont géré la douleur pendant les tests d'amplitude des mouvements suggère qu'ils savaient que la douleur pouvait empêcher quelqu'un de bouger pleinement. On peut donc supposer que si une personne atteinte de RCRSP ressentait trop de douleur pour se mettre ou rester en position d'abduction à 90 degrés pour le test de force, la mesure montrerait cette difficulté.
Il est important de savoir qu'afin de transposer ces résultats dans votre domaine de travail, les patients présentant d'autres pathologies de l'épaule (instabilité/dislocation gléno-humérale, chirurgie de l'épaule dans leurs antécédents médicaux, épaule gelée, arthrite sévère, dysfonctionnement de l'articulation AC), une radiculopathie cervicale, des troubles systémiques (par ex. diabète) et neurologiques ont été exclus. Il n'a pas été spécifiquement décrit comment l'épaule gelée a été exclue, ce qui semble important compte tenu de la longue durée des symptômes dont ces patients ont souffert. Épaule, en examinant les tableaux, nous constatons que les limitations de la ROM ne concordent pas directement avec celles observées chez les patients souffrant d'épaule gelée, bien que les épaules gelées s'améliorent également avec le temps.
Parle-moi comme un intello
Rien n'a été dit sur les résultats de l'imagerie, qui étaient nécessaires à l'établissement du diagnostic du RCRSP. Existait-il différentes entités du RCRSP (par exemple, plus liées à la bourse ou plus liées à la déchirure), et les résultats des évaluations de la force et de la ROM différaient-ils entre les différentes entités potentielles ? Ces différentes entités cliniques n'ont donc pas été prises en compte dans l'analyse. Bien que l'imagerie ne soit pas nécessaire, il aurait été utile d'en savoir plus sur les caractéristiques d'imagerie utilisées pour diagnostiquer la maladie.
Les participants ont été sélectionnés à partir d'une liste d'attente d'un hôpital, ce qui peut limiter la généralisation aux patients que vous voyez dans votre pratique. Ils n'ont cependant pas été mis sur liste d'attente pour une intervention chirurgicale. Un large éventail d'autres pathologies a été exclu, mais les auteurs reconnaissent que des personnes souffrant de douleurs neuropathiques auraient pu être incluses, car elles n'ont pas fait l'objet d'un dépistage.
La conception transversale limite l'établissement d'associations causales, puisque les données ont été recueillies à un moment précis dans le temps. Néanmoins, il peut nous indiquer quelles variables sont liées, dans ce cas le ROM et la force, mais nous ne pouvons pas déduire la direction de l'association entre ces variables. En outre, de nombreuses variables confusionnelles peuvent influencer les associations. Par exemple, la douleur pendant un certain mouvement pourrait influencer le ROM et la force, mais il se peut qu'il y ait plus que cela, d'autant plus que nous savons que seules 3 variables prédictives ont été évaluées. Un autre résultat pertinent est la différence de base de l'IMC entre les groupes, qui peut également confondre les effets.
La Douleur a été mesurée pour la moyenne de la semaine écoulée, ce qui peut être sujet à des biais de mémorisation. En outre, la force isométrique, bien qu'elle soit indicative, n'est pas une mesure entièrement représentative de la véritable fonctionnalité. Les faiblesses observées peuvent être dues à la douleur, à la peur, à l'inhibition musculaire arthrogène, etc. Les points de déclenchement ont été évalués par un évaluateur expérimenté, mais cela reste néanmoins subjectif. S'agit-il de véritables points gâchettes ou ces muscles sont-ils protégés et provoquent-ils des douleurs en raison de l'abaissement du seuil de pression de la douleur ?
Messages à emporter
La force de la rotation externe à 90° d'abduction de l'épaule est un indicateur significatif de la distance à laquelle une personne peut lever le bras vers l'avant. Les personnes ayant une rotation externe plus forte à cet angle spécifique avaient tendance à avoir une meilleure ROM de flexion de l'épaule. De même, la force de rotation interne à 90 degrés d'abduction de l'épaule est un indicateur significatif de la distance à laquelle une personne peut lever le bras sur le côté. Une rotation interne plus forte à cet angle signifie une meilleure ROM de la scaption. La force de la Rotation Externe à 90 degrés d'abduction de l'épaule explique une bonne partie de la variation de la ROM du HBB. En d'autres termes, une grande partie de la distance qu'une personne peut atteindre derrière son dos est liée à sa force de rotation externe à cet angle. Ces résultats peuvent aider à mieux comprendre le Rcrsp et à adapter efficacement les traitements en fonction des déficiences identifiées.
Référence
DEUX MYTHES DÉMYSTIFIÉS ET TROIS BOMBES DE CONNAISSANCES GRATUITES
Ce que l'université ne vous dit pas sur le syndrome du conflit de l'épaule et la dyskinésie de l'omoplate et comment améliorer massivement votre jeu d'épaule sans payer un seul centime !

