Arthrose de la hanche : Le nouveau guide de pratique clinique 2025 pour les kinésithérapeutes

L'arthrose de la hanche reste l'une des sources les plus courantes de douleur et de déclin fonctionnel des membres inférieurs rencontrées en musculo-squelettique. Malgré sa prévalence, les pratiques varient, allant d'un dosage incohérent des exercices à un recours excessif à des modalités passives ou à des voies d'imagerie qui n'offrent que peu de valeur clinique.
Le guide de pratique clinique (CPG) 2025 de Koc et al, publié dans le Journal of Orthopaedic & Sports Kinésithérapie, constitue la première mise à jour majeure depuis 2017 et synthétise de nouvelles recherches de haute qualité pour guider l'évaluation, la prise en charge conservatrice et le suivi des résultats pour les adultes souffrant d'arthrose de la hanche.
Cet article résume les principales mises à jour à travers le prisme d'un kinésithérapeute, en soulignant les implications cliniques de chaque recommandation et les changements par rapport à la ligne directrice de 2017.
Le guide de pratique clinique 2025propose la première mise à jour majeure depuis 2017 et synthétise de nouvelles recherches de haute qualité pour guider l'évaluation, la prise en charge conservatrice et le suivi des résultats pour les adultes souffrant d'arthrose de la hanche.
Pourquoi cette ligne directrice est-elle importante ?
Élaboré par une équipe multidisciplinaire représentant la pratique de la kinésithérapie orthopédique, la thérapie manuelle, la science du mouvement, la chirurgie, l'enseignement en résidence, la recherche sur les résultats et la méthodologie des lignes directrices, le GPC 2025 reflète une revue complète et interdisciplinaire des meilleures preuves actuelles.
Il est important de noter que le processus de révision a également inclus des personnes vivant avec l'arthrose de la hanche, dont les points de vue ont contribué à l'affinement des recommandations. En outre, le guide a été publié sur le site de l'APTA Orthopedics, ce qui a permis aux patients, aux cliniciens et à d'autres parties prenantes de faire part de leurs commentaires, qui ont été intégrés à la version finale avant publication.
Explication des degrés de preuves
Chaque recommandation est assortie d'un niveau de preuves indiquant la force et la certitude des recherches qui la soutiennent :
- Grade A - Preuves solides : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation : Confiance dans la recommandation.
- Grade B - Preuves modérées : Soutenu par au moins un essai randomisé de haute qualité ou plusieurs études modérément rigoureuses, rendant la recommandation fiable dans la plupart des situations cliniques.
- Grade C - Preuves faibles : Soutenu par une seule étude modérément rigoureuse ou plusieurs études de moindre qualité (par exemple, des études rétrospectives ou des séries de cas), parfois complétées par un consensus d'experts.
- Grade D - Preuves contradictoires : Des études de haute qualité existent mais ne sont pas d'accord dans leurs conclusions, ce qui oblige les cliniciens à interpréter les résultats dans leur contexte.
- Grade E - Preuves théoriques/fondamentales : Basé principalement sur la science fondamentale, la biomécanique, la recherche conceptuelle ou cadavérique plutôt que sur des essais cliniques.
- Grade F - Opinion d'expert : Soutenu principalement par l'expérience clinique et le consensus de l'équipe chargée de l'élaboration des lignes directrices en l'absence de preuves issues de la recherche.
Cours en ligne
Réservez votre place dès maintenant et acquérez les compétences et la confiance nécessaires pour gérer les cas d'extrémité supérieure et inférieure avec clarté dans la pratique ambulatoire de tous les jours.

Principales recommandations cliniques
1. Évaluation et Diagnostic
LAMENEN EXAMEN PHYSIQUE : Les cliniciens doivent procéder à une anamnèse et à un examen physique complets évaluant le comportement des symptômes, l'irritabilité, la démarche, la force et les limitations fonctionnelles, avec des tests de provocation (p. ex., FABER) utilisés de manière judicieuse :
Les cliniciens doivent procéder à une anamnèse et à un examen physique approfondis afin d'évaluer le comportement des symptômes, l'irritabilité, la démarche, l'amplitude des mouvements, la force et les limitations fonctionnelles, avec des tests de provocation (par exemple, FABER) utilisés de manière judicieuse.
Critères de diagnostic :
Le diagnostic est étayé par :
- Douleur de la hanche chez les adultes de plus de 50 ans
- Raideur matinale <60 minutes
- IR passive douloureuse et restreinte
- IR <24° ou ≥15° de moins que le côté controlatéral
Imagerie :
Suivre les critères de l'American College of Radiologie :
- En première ligne : Radiographies AP du bassin et des hanches
- En cas de doute ou de suspicion de pathologie extra-articulaire : échographie diagnostique
- IRM/TDM uniquement lorsque les radiographies + l'échographie ne sont pas diagnostiques
L'ensemble des examens des meilleures pratiques :
Pour standardiser l'évaluation, les cliniciens doivent collecter :
- Une mesure d'auto-évaluation : WOMAC, HOOS ou PROMIS
- Une mesure de performance : 6MWT, 30-s debout sur une chaise, TUG, ou test d'escalier
- Déficience : mobilité de la hanche, force de la hanche (tous les plans), FABER, ENRS
2. Principes de la Rééducation
Thérapie par l'exercice (grade A) : L'intervention principale pour l'arthrose de la hanche. Prescrire des programmes individualisés de renforcement et de mobilité, de 1 à 5 séances/semaine pendant 5 à 16 semaines, à raison de 30 à 120 minutes par séance. La Thérapie Aquatique est efficace pour la douleur, l'ÉQUILIBRE, la démarche, l'équilibre et la fonction.
Thérapie manuelle (grade A) : Utiliser des techniques de mobilisation articulaire de la hanche, y compris la distraction de force longue pour améliorer la mobilité, la distraction de force faible pour réduire la douleur et la mobilisation avec mouvement pour obtenir des gains fonctionnels rapides.
Aiguilletage à sec (grade A) : Recommandé pour l'arthrose de la hanche de grade II-III pour des améliorations à court terme de la douleur, de la mobilité, de la force et de la fonction. Cibler l'iliopsoas, le rectus femoris, le TFL et le gluteus medius/minimus à l'aide d'une technique fast-in fast-out.
Éducation du patient (catégorie B) : Inclure des conseils sur les principes de l'exercice, la modification de l'activité, la décharge des articulations et les stratégies de soutien du poids. De nouvelles preuves appuient la formation automatisée en ligne aux techniques d'adaptation à la douleur en tant que complément.
Entraînement fonctionnel, à la marche et à l'équilibre (grade C) : Réentraînement à la marche et à l'équilibre basé sur les déficiences et instruction sur les appareils d'assistance lorsque cela est indiqué.
Perte de poids (grade B) : Collaborer avec des médecins/diététiciens en vue d'une réduction de 5 à 7,5 % du poids du corps pour les personnes dont l'IMC est supérieur à 25-30 kg/m².
3. Modalités complémentaires
Ultrasons thérapeutiques (rétrogradé - Grade D) :
De nouvelles preuves issues d'ECR ne montrent aucun bénéfice supplémentaire des ultrasons continus, pulsés ou combinés au-delà du placebo, inversant la recommandation de 2017.
Attelles (grade F) :
Pas de traitement de première intention. Peut être envisagé après l'échec des exercices et de la thérapie manuelle, en particulier dans le cas d'une arthrose bilatérale exigeant des mouvements de rotation ou de pivotement.
4. TRAITEMENT PHARMACOLOGIQUE
Les lignes directrices reprennent les conclusions de 2017 sur les AINS, les inhibiteurs de la COX-2 et les injections de corticostéroïdes pour le soulagement des symptômes, avec une mise en garde concernant les effets secondaires gastro-intestinaux et les problèmes potentiels (mais non confirmés) de progression de l'arthrose.
5. Progression
La progression fonctionnelle doit être suivie par :
- Amélioration des mesures de résultats validées
- Progression graduelle de la charge en fonction de l'irritabilité des symptômes
- Récupération de la mobilité et de la force de la hanche
- Performances lors de tests fonctionnels tels que la distance de marche, la montée d'escaliers et la position debout-assise
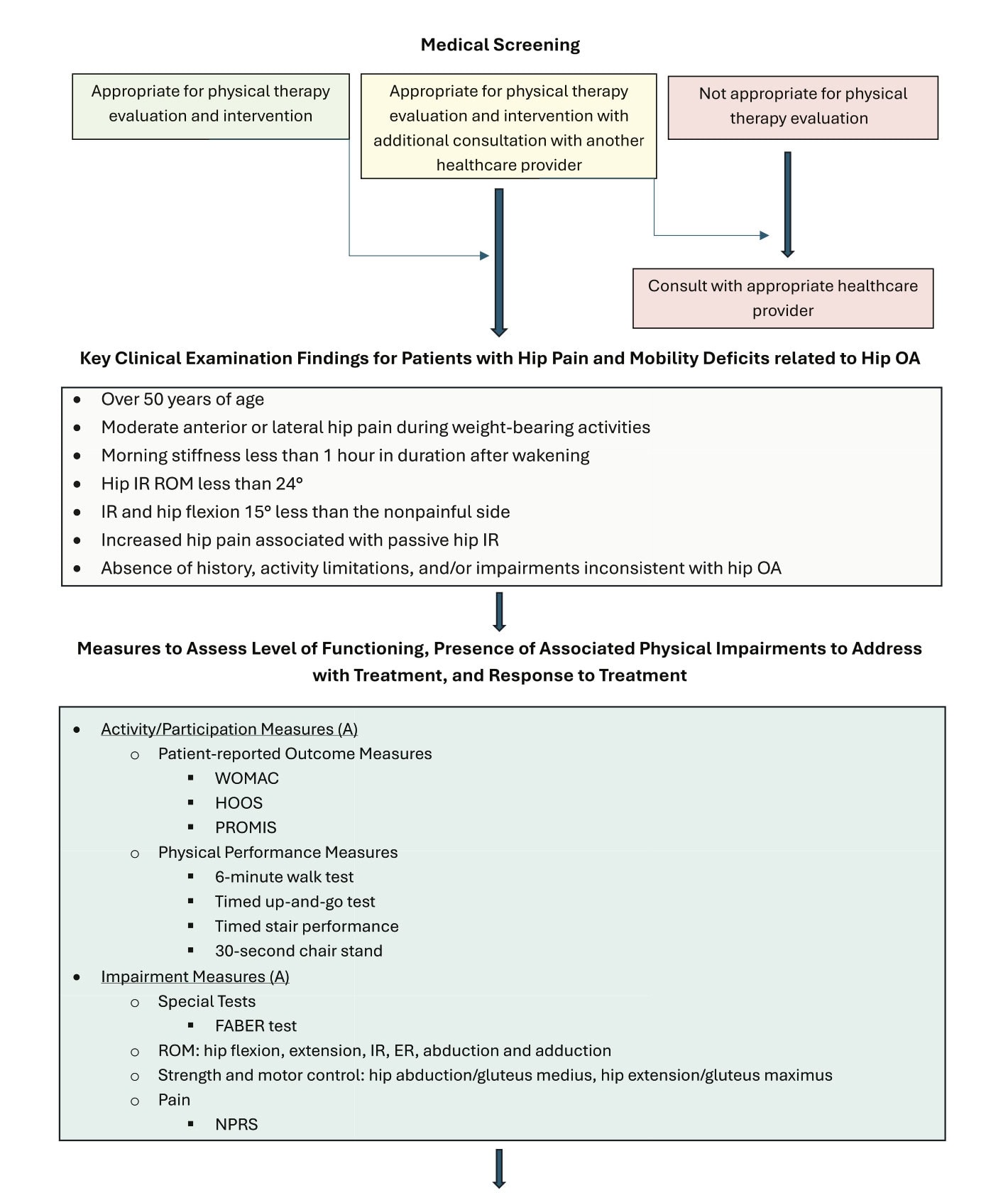

Diagramme de recommandation du guide de pratique clinique sur l'arthrose de la hanche.
Résumé
Le CPG 2025 sur l'arthrose de la hanche renforce l'accent mis sur la rééducation active, la mise en charge progressive, la thérapie manuelle et l'aiguilletage à sec, tout en affinant les voies de diagnostic et en normalisant l'évaluation. Il intègre de nouvelles recherches dans de multiples domaines et clarifie où les preuves ont évolué depuis 2017.
Changements par rapport à la ligne directrice de 2017 :
- Changements par rapport à la ligne directrice de 2017 :
- Intégration de nouvelles preuves (2016-2023) : De nombreux nouveaux ECR, revues systématiques et méta-analyses ont été incorporés dans les principaux domaines d'intervention.
- Ajout de l'aiguillage à sec (grade A) : Une nouvelle recommandation forte étayée par des preuves de haute qualité pour des améliorations à court terme de la douleur, de la mobilité, de la force et de la fonction.
- Mise à jour du parcours d'imagerie : Adoption des critères de l'ACR pour l'utilisation appropriée des radiographies, de l'échographie diagnostique et de l'IRM/TDM.
- Ensemble d'examens normalisés de "meilleures pratiques" : Introduction d'une ceinture abdominale de mesures de résultats, de tests de performance physique et de mesures de déficience pour améliorer la cohérence entre les cliniciens.
- Renforcement de la thérapie par l'exercice : De nouvelles méta-analyses renforcent le renforcement progressif individualisé et la thérapie aquatique, avec des paramètres de dosage plus clairs.
- Preuves de Thérapie Manuelle élargies : Des essais récents ont permis de clarifier les avantages de la distraction de la hanche et de la mobilisation avec mouvement, avec ou sans force.
- Mise à jour de l'éducation des patients : Inclut maintenant des Preuves pour l'entraînement automatisé à la gestion de la douleur par Internet en plus de l'exercice et/ou de la thérapie manuelle.
- L'échographie thérapeutique rétrogradée (désormais grade D) : Un nouvel essai contrôlé randomisé de haute qualité ne démontre aucun avantage supplémentaire par rapport au placebo, inversant ainsi la recommandation précédente de 2017 à court terme.
Limites et conclusion
Malgré des mises à jour substantielles, les lignes directrices de 2025 mettent en évidence plusieurs limites persistantes. De nombreux domaines d'intervention manquent encore d'essais de haute qualité, en particulier pour l'entraînement fonctionnel, le réentraînement à la marche, les interventions sur l'équilibre et le port d'une attelle. Les Preuves pour l'éducation des patients au-delà de la formation automatisée aux techniques de lutte contre la douleur restent limitées, et la recherche sur les ultrasons thérapeutiques continue d'être conflictuelle. Plusieurs recommandations restent inchangées par rapport à 2017 simplement parce qu'aucune nouvelle étude n'a été publiée.
Comme le souligne la déclaration d'intention du guide, ces recommandations servent de conseils fondés sur des preuves (et non de normes prescriptives) et doivent être appliquées en fonction du raisonnement clinique, des objectifs du patient et de la présentation individuelle. Les auteurs soulignent la nécessité pour les cliniciens de documenter les écarts le cas échéant et de contribuer aux résultats futurs pour renforcer la base de preuves. Les Lignes directrices de pratique clinique 2025 constituent un cadre méthodologique rigoureux, actualisé et adapté au patient, qui renforce la rééducation active et soutient des soins cohérents et fondés sur des preuves pour les adultes souffrant d'arthrose de la hanche.
Référence
Koc, T. A., Jr, Cibulka, M., Enseki, K. R., Gentile, J. T., MacDonald, C. W., Kollmorgen, R. C., & Martin, R. L. (2025). Douleur et Mobilité de la Hanche - Arthrose de la Hanche : Révision 2025. The Journal of orthopaedic and sports physical therapy, 55(11), CPG1-CPG31. https://doi.org/10.2519/jospt.2025.0301

Anibal Vivanco
DE NOUVEAUX ARTICLES DE BLOG DANS VOTRE BOÎTE DE RÉCEPTION
Inscrivez-vous maintenant et recevez une notification dès que le dernier article du blog est publié.




