Rééducation de la tendinopathie d'Achille - Tout ce que vous devez savoir !
De Vos et al (2021) ont publié une nouvelle ligne directrice sur la prise en charge multidisciplinaire des tendinopathies d'Achille. Si vous souhaitez connaître les principaux éléments du document concernant la thérapie physique, poursuivez votre lecture.

Dans cet article de blog, nous abordons la rééducation de la tendinopathie d'Achille et vous apprendrez tout ce que vous devez savoir, du diagnostic au traitement !
De Vos et al (2021) ont publié une nouvelle ligne directrice sur la prise en charge multidisciplinaire des tendinopathies d'Achille. Si vous souhaitez connaître les principaux éléments du document concernant la thérapie physique, poursuivez votre lecture.
Vous êtes plus un auditeur/observateur qu'un lecteur ? Ne manquez pas de regarder cette vidéo synoptique sur le sujet.
Facteurs de risque et prévention primaire
Ligne directrice multidisciplinaire néerlandaise sur la tendinopathie d'Achille
Les connaissances sur les facteurs de risque modifiables et non modifiables de l'apparition de la tendinopathie d'Achille sont actuellement insuffisantes.
Envisager d'informer les personnes ayant des antécédents de tendinopathie des membres inférieurs et souhaitant augmenter leur charge d'entraînement du risque de tendinopathie d'Achille.
- Augmentation progressive de l'entraînement (type, fréquence, intensité, taille).
- Exercices ciblés de renforcement des muscles du mollet en pré-saison
- Porter suffisamment de vêtements chauds en hiver
- Évitez les antibiotiques de la famille des fluoroquinolones si des solutions de rechange sont disponibles.
Diagnostic
Portion médiane basée sur les résultats suivants :
- Symptômes 2-7 cm proximal à l'insertion
- Douloureux au chargement
- Épaississement local de la partie médiane du tendon (peut être absent lorsque les symptômes sont de courte durée).
- Douleur à la palpation
Insertionnel basé sur les résultats suivants :
- Symptômes dans les 2 cm proximaux de l'insertion
- Douloureux au chargement
- Épaississement local de la partie médiane du tendon (peut être absent lorsque les symptômes sont de courte durée).
- Douleur à la palpation
Envisagez l'imagerie si les symptômes ne correspondent pas aux quatre critères, si l'évolution des symptômes est inattendue ou si une intervention chirurgicale est envisagée.
Les options comprennent :
- IRM de la cheville
- Ultrasonographie du tendon
- Radiographie du calcanéum
Assurez-vous de vous souvenir de cette déclaration :

Traitement
Envisagez d'utiliser le questionnaire VISA-A pour évaluer la progression ou la régression de votre traitement. Informez votre patient qu'aucune amélioration ou seulement des améliorations limitées sont attendues à court terme.
Composantes du traitement :
- Éducation sur la maladie, le pronostic
- S'attaquer aux facteurs psychologiques
- Conseil de chargement : arrêt temporaire ou remplacement des activités provoquant la douleur.
- Augmentez progressivement l'activité
- Utilisez une échelle de la douleur pour surveiller les activités et les adapter en conséquence.
- Au moins 12 semaines de renforcement des mollets
- La forme de l'exercice doit être adaptée à l'individu (surface plane pour que les plaintes d'insertion commencent)
LES 3 GRANDS - RÉÉDUCATION AVANCÉE DES BLESSURES MUSCULAIRES ET TENDINEUSES DES ISCHIO-JAMBIERS, QUADRICEPS ET MOLLETS
De nombreux thérapeutes ne savent tout simplement pas comment structurer leur programme de réadaptation, ce qui empêche leurs patients de libérer leur potentiel. Nous avons fait tout le travail difficile pour vous.

Si ces éléments de base ne suffisent pas à soulager la situation. On pourrait envisager les options suivantes :
- ESWT
- Autres modalités passives : attelle de nuit, inlays, suppléments de collagène, ultrasons, massages par friction, thérapie au laser, luminothérapie, thérapie par injection, acupuncture.
Soyez prudent avec les AINS et les injections de corticostéroïdes.
Les auteurs proposent l'organigramme suivant pour la progression des exercices :
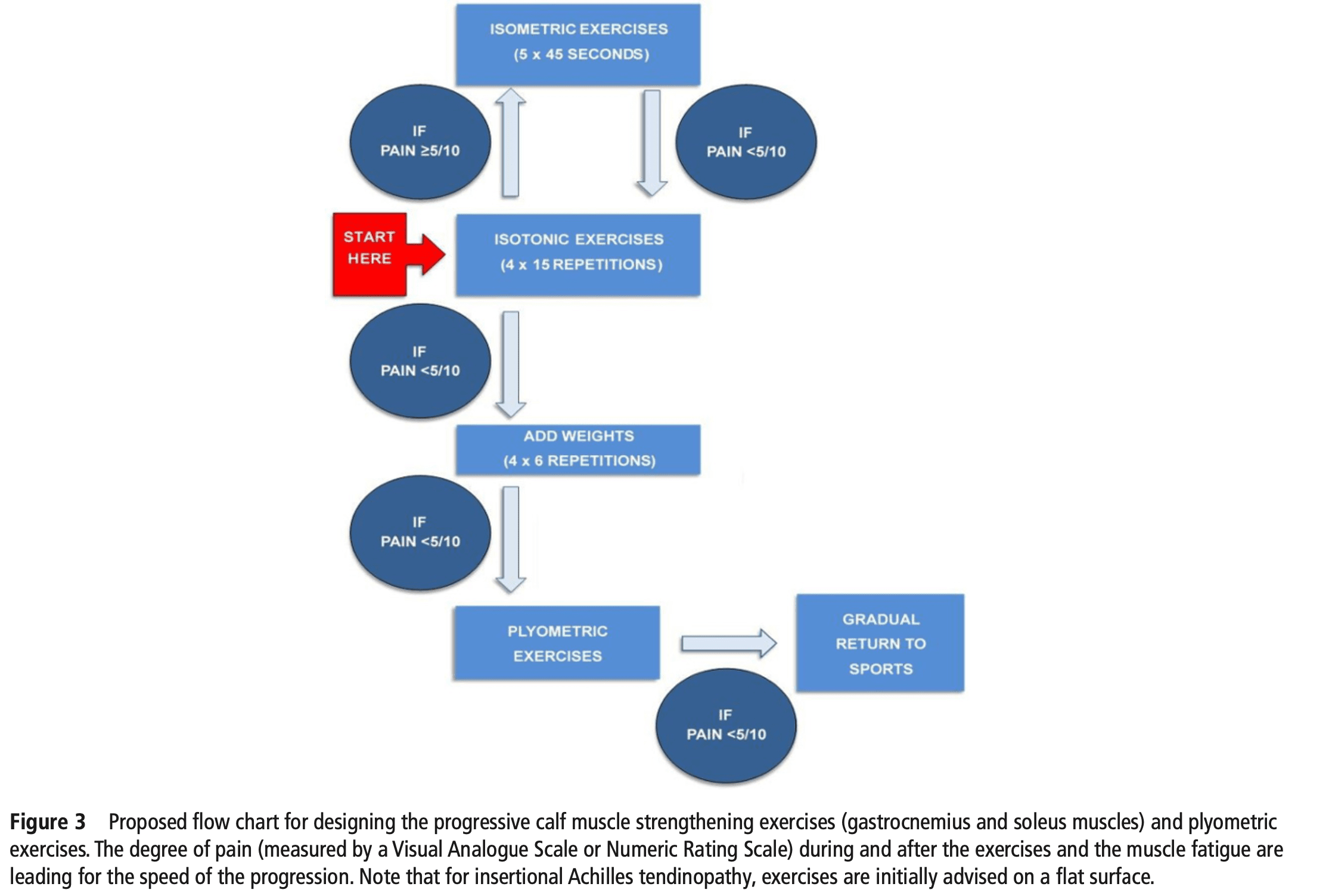
Lachirurgie du tendon d'Achille n'est envisagée qu'après au moins 6 mois de traitement actif sans récupération.
Pronostic
"La majorité des patients guérissent, mais il est possible que les symptômes persistent à long terme (au moins jusqu'à 10 ans, 23 à 37 % d'entre eux présentant des symptômes persistants), malgré le traitement.
Quatre-vingt-cinq pour cent des athlètes reprennent le sport - le retour à la performance est inconnu.
Assurez-vous que le patient sait que vous ne pouvez pas fournir un pronostic à long terme, puisque ces facteurs ne sont pas identifiés.
Récurrence
Un temps suffisant (mois) doit être consacré aux activités actives avant le retour complet au sport. Un retour rapide au sport (jours) est associé à une récurrence plus élevée. Construire progressivementmême après la guérison, lorsque le patient a connu une période d'inactivité relative. Envisagez de poursuivre la thérapie par l'exercice pour le mollet - même après la guérison.
Référence
Article en accès libre : https://pubmed.ncbi.nlm.nih.gov/34187784/

Max van der Velden
Responsable de la recherche
DE NOUVEAUX ARTICLES DE BLOG DANS VOTRE BOÎTE DE RÉCEPTION
Inscrivez-vous maintenant et recevez une notification dès que le dernier article du blog est publié.





