3 vérités que l'université ne vous a pas dites sur le syndrome radiculaire
Je suis sûr que beaucoup d'étudiants et de thérapeutes ont appris que la douleur radiculaire et la radiculopathie suivent une distribution dermatomique. Mais est-ce vraiment vrai et exactement comme nous l'avons appris dans les manuels scolaires ?
Tout d'abord, faisons la distinction entre la douleur radiculaire et la radiculopathie. Même si les termes "douleur radiculaire" et "radiculopathie" sont utilisés comme synonymes dans la littérature, ils ne sont pas identiques. La douleur radiculaire est définie comme "une douleur évoquée par des décharges ectopiques provenant d'une racine dorsale ou de son ganglion". C'est une douleur neuropathique, électrique, que les patients ressentent dans la jambe.
Le syndrome radiculaire est le terme générique désignant la douleur radiculaire (douleur provenant de la radix) et la radiculopathie (bloc de conduction le long d'un nerf ou d'une racine vertébrale).
La radiculopathie est une autre entité distincte. Il s'agit d'un état neurologique dans lequel la conduction est bloquée le long d'un nerf spinal ou de ses racines(Bogduk et al. 2009). Cela conduit à des signes objectifs de perte de la fonction neurologique tels que la perte sensorielle appelée hypoesthésie ou anesthésie dans la forme sévère, la perte motrice appelée parésie ou atrophie dans la forme sévère, ou l'altération des réflexes appelée hyporeflexie ou aréflexie s'ils sont complètement absents. En cas de douleur radiculaire, de radiculopathie ou des deux, on parle de syndrome radiculaire, qui est un terme générique.
La douleur radiculaire suit-elle un schéma dermatologique ?
Ok, voyons maintenant si la douleur radiculaire suit un modèle dermatomique. Une étude de Murphy et al. (2009) ont observé les schémas de douleur chez des patients souffrant de douleurs radiculaires et ont constaté ce qui suit :
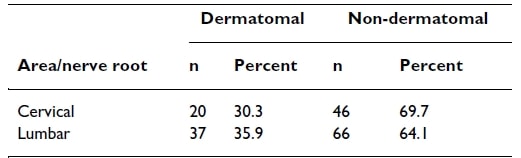
La douleur radiculaire au niveau de la colonne cervicale ne suivait une distribution dermatomique que dans 30 % des cas, tandis qu'au niveau de la colonne lombaire, la situation était légèrement meilleure avec 36 % des cas. Examinons maintenant les dermatomes séparément.
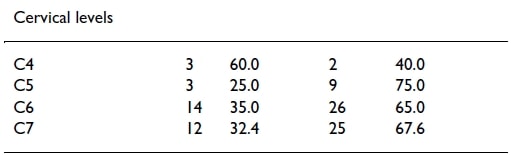
Pour les niveaux cervicaux, seul le niveau C4 semble être plus ou moins fiable avec 60% - bien qu'il faille être prudent avec l'interprétation ici car il n'y avait que 2 patients avec une racine nerveuse affectée au niveau C4. Tous les autres niveaux ne semblent pas fiables.
Il n'y a pas mieux pour la colonne lombaire :
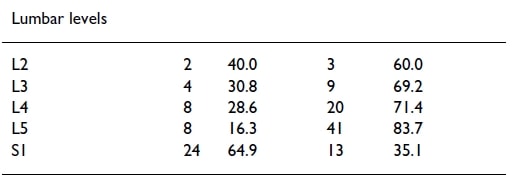
Il semble que seul le niveau S1 soit plus ou moins fiable, 65 % des patients ayant subi une compression de la racine nerveuse S1 signalant une douleur dans la distribution dermatomique de S1. Tous les autres niveaux ne suivaient pas régulièrement une distribution dermatomique. Il faut cependant préciser que Murphy et ses collègues ont inclus des patients souffrant d'une maladie à plusieurs niveaux, ce qui a probablement réduit un peu la fiabilité. Une autre étude, plus récente, réalisée par McAnany et al. (2019) ont observé des schémas de douleur dans la radiculopathie cervicale. Ils ont constaté que seulement 54 % d'entre eux correspondaient au modèle de dermatome régulier décrit dans le livre d'anatomie de Netter. Dans la distribution non standard, les niveaux dermatomiques différaient de 1,68 niveau crânien ou caudal par rapport à la norme.
La douleur radiculaire ne semble suivre de manière fiable une distribution dermatomique que dans les racines nerveuses C4 (60 %) et S1 (65 %).
Quelle est la fiabilité des dermatomes, des myotomes et des réflexes ?
Si la douleur radiculaire n'est pas fiable et qu'elle est principalement signalée comme une douleur électrique et fulgurante le long du bras ou de la jambe, quelle est la fiabilité de nos dermatomes, de nos myotomes et de nos réflexes ?
Une étude réalisée par Rainville et al. (2017) ont comparé les changements sensoriels et la faiblesse chez les patients atteints de radiculopathie C6 et C7. Ils ont conclu que ces symptômes ont une valeur limitée pour différencier les deux niveaux. Al Nezari et al. (2013) ont réalisé une méta-analyse pour déterminer si un examen neurologique périphérique permettait de diagnostiquer le niveau d'une hernie discale lombaire. Ils affirment que les tests sensoriels, moteurs et réflexes ont tous une faible sensibilité, une spécificité modérée et une précision diagnostique limitée pour déterminer le niveau de la hernie discale. Ainsi, si un examen neurologique peut aider à confirmer la présence d'un syndrome radiculaire et à évaluer l'hypofonctionnement afin d'établir une base de référence et de suivre l'évolution du traitement, il ne peut pas déterminer le niveau de compression de la racine nerveuse.
Pourquoi nos cartes du dermatome sont-elles si peu fiables ? La littérature mentionne plusieurs possibilités. Tout d'abord, le plexus brachial et le plexus lombosacré présentent une grande variabilité. Si l'on examine les études sur cadavres pour le plexus brachial, l'anatomie typique du manuel du plexus brachial n'a été trouvée que dans 37 à 77 % des cas. Deux variations majeures sont décrites dans le plexus brachial :
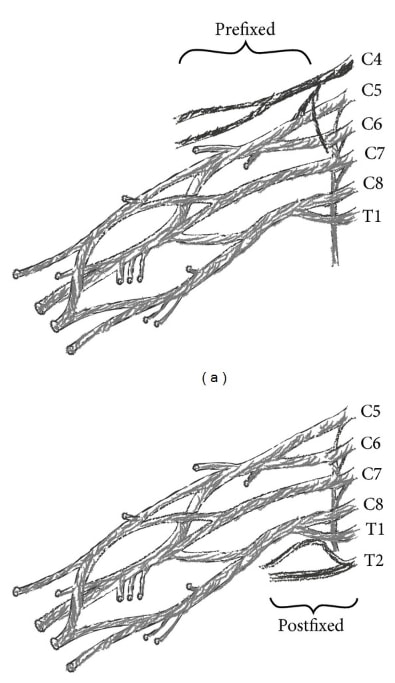
On parle de "préfixation" lorsque la racine nerveuse C4 contribue considérablement au plexus et que T1 ne le fait pas ou très peu. Cette variation a une prévalence comprise entre 26 et 48 %. La deuxième variante est appelée "postfixation". C'est le cas s'il n'y a que peu ou pas de contribution de C5 et une innervation considérable de T2. Cette variation est présente dans 4% de la population. Une préfixation ou une postfixation peut déplacer le schéma observé de la radiculopathie cervicale craniale ou caudale selon la variante anatomique présente.
Une deuxième raison est que les connexions intradurales des radicelles dans plus de 50% des cadavres sont trouvées par C5 et C6 et C6 et C7. Une telle connexion entre les radicelles de différentes racines nerveuses est appelée anastomose.
Troisièmement, les manuels couramment utilisés dans les programmes de santé médicale contiennent des cartes du dermatome multiples et contradictoires. De plus, la base séminale qui a formé les cartes dermatomiques est défectueuse à plusieurs égards. Par exemple, la carte créée par Garrett et Keegan en 1948 n'a jamais été confirmée par des études de suivi jusqu'à ce jour, et pourtant cette carte est largement utilisée dans les manuels scolaires. Lee et al. (2008) ont évalué la littérature et créé une carte composite des dermatomes sur la base des données publiées dans cinq articles qu'ils considèrent comme les plus fiables d'un point de vue expérimental. Leur carte ressemble à ceci, ce qui peut être un peu différent de ce que vous et nous avons appris à l'école :
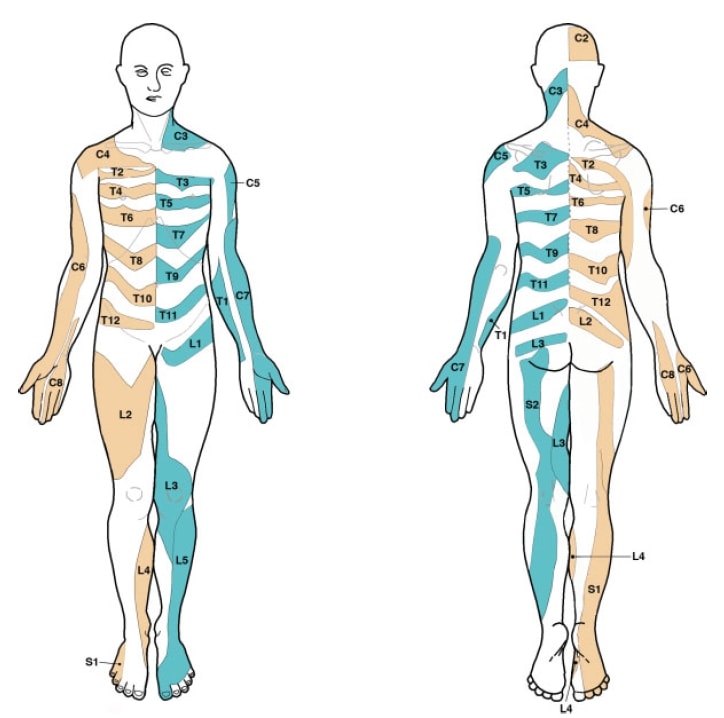
D'accord, résumons : Ainsi, ni la douleur radiculaire ni la radiculopathie ne semblent suivre un schéma dermatomique strict des cartes que nous avons apprises à l'école. L'examen clinique ne permet donc probablement pas de déterminer quelle racine nerveuse est touchée. En même temps, ces informations sont probablement beaucoup plus importantes pour les chirurgiens que pour nous, les physiothérapeutes. Si une personne souffre de symptômes radiculaires provenant de L5 ou S1, cela ne changera probablement pas notre stratégie de prise en charge de manière importante. Il peut être utile de poursuivre l'évaluation neurologique pour confirmer la radiculopathie et évaluer le degré d'hypofonctionnement. En même temps, il faut garder à l'esprit le degré élevé de variation anatomique et le fait qu'il est impossible de prédire le niveau affecté.
Kinésithérapie orthopédique de la colonne vertébrale
Maîtriser le traitement des affections de la colonne vertébrale en 40 heures seulement sans y consacrer des années de votre vie et des milliers d'euros

Nous espérons avoir répondu à la question de manière exhaustive. Commentez ci-dessous si vous avez été surpris par les preuves réelles et si vous avez d'autres questions. Une grande partie de ces informations et bien d'autres encore sont disponibles dans notre cours en ligne sur la colonne vertébrale.
Merci beaucoup pour votre lecture !
Kai

Kai Sigel
PDG et cofondateur de Physiotutors
DE NOUVEAUX ARTICLES DE BLOG DANS VOTRE BOÎTE DE RÉCEPTION
Inscrivez-vous maintenant et recevez une notification dès que le dernier article du blog est publié.





