El Impacto del Estrés en el Dolor Crónico - Entendiendo la Conexión Estrés-Dolor

Introducción
Los pacientes con dolor crónico a menudo se sienten abandonados a su suerte, ya que el tratamiento de su dolor no suele dar buenos resultados. Pueden desarrollar sentimientos depresivos con el tiempo, o tienen dificultades para hacer frente a su dolor y se ponen ansiosos y estresados, todas ellas reacciones humanas, pero que a su vez son contraproducentes y no hacen más que empujarlos aún más en un ciclo vicioso. Al hablar del papel del Estrés y de los sentimientos de Depresión en el Dolor Crónico, los profesionales clínicos deben ser conscientes de que sus explicaciones pueden ser percibidas por algunos pacientes como despectivas, causando potencialmente enfado u ofensa. La mayoría de las veces, se sienten incomprendidos, aunque la comunicación del profesional clínico presupone buenas intenciones, puede ser difícil comprender qué lleva al dolor a hacerse crónico, y eso también nos concierne a nosotros como profesionales clínicos. Por lo tanto, esta publicación de Fülöp et al. (2025) pretendía ampliar nuestros conocimientos sobre la conexión estrés-dolor y sobre cómo el malestar psicosocial puede inducir dolor crónico.
Métodos
Este artículo está escrito como una "revisión breve" que resume la literatura reciente. Es importante saber que no se trata de una revisión sistemática. En cambio, los autores sintetizaron la investigación existente para presentar su perspectiva de investigación sobre las interacciones entre el dolor crónico, el estrés y los trastornos comórbidos del estado de ánimo. La revisión se centra en la fibromialgia como parte del dolor primario crónico, definido por la Asociación Internacional para el Estudio del Dolor(Nicholas et al. 2019).

Los datos se obtuvieron a partir de una revisión bibliográfica de:
- Estudios clínicos relacionados con el DOLOR CRÓNICO, ESTRÉS Y TRASTORNOS DEL ESTADO DE ÁNIMO, incluyendo resultados de imagen magnética funcional (IRMf) y examen postmortem de tejido cerebral.
- Experimentos con animales de relevancia traslacionalespecíficamente centrados en modelos de dolor primario crónico en roedores, en particular los que utilizan paradigmas de estrés crónico como factor etiológico.
Con un enfoque específico en la fibromialgia, los autores categorizaron y presentaron hallazgos relacionados con:
- Datos clínicos sobre las interacciones estrés-dolor en la fibromialgia.
- Modelos preclínicos utilizados para investigar el dolor primario crónico y los mecanismos del dolor relacionados con el estrés, con un resumen de varios modelos de roedores (por ejemplo, estrés repetido por natación, estrés intermitente por frío, estrés repetido por sonido, estrés crónico por restricción, modelos inducidos por reserpina e inducidos por solución salina ácida) y sus alteraciones observadas en el comportamiento (dolor y estado de ánimo) y moleculares (mecanismos neuroinflamatorios e inflamatorios).
- La relación entre los trastornos del estado de ánimo (ansiedad, depresión) y el DOLOR CRÓNICO.
- El papel de la la neuroinflamación y los cambios en la neuroplasticidad como mecanismos comunes, integrando hallazgos clínicos y preclínicos.
- Mecanismos potenciales y nuevas dianas terapéuticas
Su objetivo es ofrecer una visión global de los conocimientos actuales en este campo para poner de relieve la necesidad de nuevos enfoques terapéuticos y explorar la relación entre estrés y dolor.
Resultados
La revisión encontró evidencias que apoyan una compleja interacción entre el malestar psicosocial crónico, la neuroinflamación, los cambios en la neuroplasticidad y el dolor primario crónico, especialmente en la fibromialgia.
El malestar psicosocial crónico como factor etiológico y agravante del dolor primario crónico
Los datos clínicos hallaron correlaciones positivas entre los niveles basales de Estrés y las puntuaciones de intensidad del Dolor en la Fibromialgia y otras afecciones de Dolor Crónico Generalizado en un estudio Longitudinal. Tanto el Estrés como la Catastrofización del Dolor mostraron fuertes correlaciones positivas con la Gravedad del Dolor y la co-ocurrencia de múltiples enfermedades dolorosas. Los estresores psicosociales influyen en la patogénesis del dolor lumbar, y se sugieren como valores predictivos la citocina inflamatoria IL-6, la norepinefrina y la Frecuencia cardiaca en reposo. Se confirma el impacto del dolor crónico en los niveles de estrés, ansiedad y depresión, y se asocian los perfiles psicopatológicos, el estrés y los mecanismos de afrontamiento con los síntomas de fibromialgia y la disminución del umbral del dolor. El Test de Estrés Social de Trier (una tarea de estrés psicosocial agudo) disminuyó los umbrales termo y mecanonociceptivos, dando lugar a hiperalgesia (aumento de la sensibilidad al dolor) y alodinia (dolor provocado por estímulos no dolorosos) en pacientes con fibromialgia.
Los trastornos del estado de ánimo son comorbilidades frecuentes
Los datos clínicos indican que los pacientes con fibromialgia presentan porcentajes más elevados de trastornos del estado de ánimo (depresión y ansiedad) en comparación con la población sana. Se sospecha que la depresión como comorbilidad empeora los resultados del tratamiento en pacientes con fibromialgia. La gravedad del dolor y la catastrofización en las mujeres se asociaron con mayores niveles de depresión y ansiedad. Rasgos de personalidad como el neuroticismo, la conciencia y la extraversión se asocian a síntomas de la fibromialgia como el dolor, la depresión, la ansiedad y el nivel de estrés.
Neuroinflamación y cambios de neuroplasticidad como mecanismos comunes del dolor primario crónico
Los estudios clínicos mostraron un aumento de la activación glial (microglía y astrocitos) en el cerebro de pacientes con fibromialgia, que se correlacionaba con la fatiga y el dolor. Estudios preclínicos confirmaron que el estrés crónico induce la activación de la microglía y los astrocitos, y que varios parámetros inflamatorios están elevados en modelos animales de FM. Las citocinas inflamatorias (como IL-6, IL-2, IL-1, TNFα) y los neuropéptidos (Sustancia P, Hemokinin-1) están implicados tanto en entornos clínicos como preclínicos, y algunos muestran correlaciones positivas con la intensidad del Dolor y la angustia psicológica.
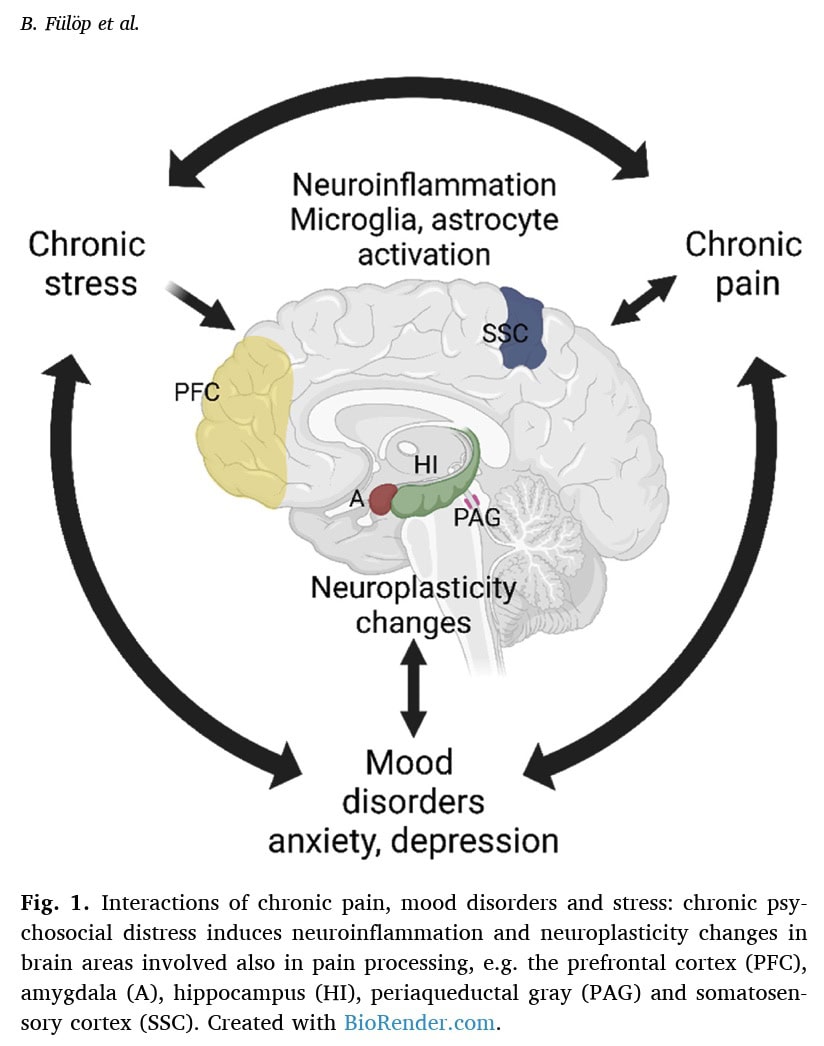
Se observan alteraciones en las redes cerebrales y en los enlaces sinápticos. En pacientes con fibromialgia, la conectividad funcional dentro de las redes de saliencia y modo por defecto está aumentada, correlacionándose con la intensidad del dolor y la catastrofización. Los modelos animales también muestran una conectividad deteriorada de la red de saliencia y una activación alterada de la red de modo por defecto en respuesta al estrés crónico.
- Mecanismos compartidos: Se ha sugerido que tanto el dolor crónico como la depresión inducen neuroinflamación a través de interacciones glía-neurona y alteraciones de la neuroplasticidad, lo que dificulta el tratamiento. Esto acentúa aún más la conexión entre estrés y DOLOR.
Posibles dianas terapéuticas: La revisión señala varias áreas para el futuro desarrollo de drogas, incluyendo:
- Autoinmunidad: Se ha demostrado que los autoanticuerpos de pacientes con fibromialgia inducen síntomas de dolor en ratones.
- Factores neurotróficos: Aunque los niveles de NGF eran más bajos y los de BDNF más altos en pacientes con fibromialgia, el bloqueo de la señalización del BDNF evitó la hiperalgesia en algunos modelos animales, lo que sugiere un papel complejo.
- Mediadores inflamatorios: El tratamiento de citocinas como la IL-1 y la vía del receptor de fractalquina (CX3CR1), que media en la liberación de IL-1 por la microglía, resulta prometedor en modelos animales.
En esencia, el documento concluye que el Estrés, el Dolor y los Trastornos del Estado de Ánimo forman un círculo vicioso, compartiendo estructuras cerebrales, mecanismos y mediadores comunes, siendo la Neuroinflamación y la Neuroplasticidad actores clave en la conexión Estrés-Dolor.
Preguntas y reflexiones
Esta revisión proporciona una valiosa visión general, pero como fisioterapeutas, varias preguntas y pensamientos críticos vienen a la mente con respecto a la conexión de estrés-dolor.
El documento afirma rotundamente que "Se sabe que el malestar psicosocial crónico es el único factor etiológico y/o agravante" del DOLOR CRÓNICO PRIMARIO". Aunque se encuentran correlaciones positivas entre los niveles de estrés y el dolor, y las tareas inducidas por el estrés disminuyen los umbrales de dolor, los datos clínicos que aquí se presentan son en gran medida correlacionales. Sería más exacto decir que es una principal factor contribuyente. La palabra "sólo" podría ser una exageración sin una revisión sistemática de todos los demás factores contribuyentes potenciales y una demostración de que no desempeñan ningún papel etiológico. Lo ideal sería que este tipo de afirmación definitiva en una revisión estuviera respaldada por una búsqueda bibliográfica exhaustiva y una evaluación crítica de toda la literatura pertinente, no sólo de los estudios que apoyan esta perspectiva particular sobre la conexión entre estrés y DOLOR.
Los modelos animales muestran que el DOLOR es inducido por el ESTRÉS, lo que refuerza la relación causal, pero ¿hasta qué punto se puede trasladar esto a la compleja experiencia humana, en la que a menudo convergen múltiples factores? El Estrés es una experiencia multifactorial y multidimensional que puede no ser exactamente similar entre humanos y animales, y ni siquiera entre humanos.
La revisión menciona varios estresores crónicos en modelos animales (natación, frío, sonido, restricción). Mientras que éstos inducen hiperalgesia, ¿son todos los tipos de estrés igual de relevantes o tienen el mismo impacto en el dolor crónico, especialmente en la fibromialgia? El artículo señala que "el Estrés Crónico Variable Leve... no es adecuado para investigar los mecanismos del Dolor Inducido por el Estrés", lo cual es un matiz importante. ¿Qué aspectos específicos del malestar psicosocial son más relevantes en los seres humanos? ¿Es el tipo Estrés, su duración o la duracióno la capacidad capacidad de afrontamiento ¿es lo que más importa?
Los autores reconocen que "ningún modelo animal es adecuado para reflejar todos los aspectos de la compleja sintomatología de las enfermedades humanas". Este es un punto crucial. Mientras que los modelos animales proporcionan información sobre los procesos celulares y moleculares, la experiencia subjetiva del DOLOR CRÓNICO, la catastrofización del DOLOR y el impacto en la función diaria en humanos son difíciles de reproducir. ¿Cómo pueden trasladarse a la práctica clínica los hallazgos de modelos animales, especialmente en lo que respecta a dianas moleculares específicas, para afecciones complejas como la fibromialgia? Esto pone de relieve los retos que plantea la comprensión de la relación entre estrés y DOLOR en todas las especies.
El documento menciona que la psicoterapia puede ser eficaz "a largo plazo después de meses, pero estos tratamientos suelen iniciarse junto con medicamentos en las fases iniciales; lo que sugiere aún más el complejo paradigma del tratamiento: dirigirse al componente psicosocial de estas enfermedades." Aunque el documento se centra en los mecanismos moleculares, esta formulación podría restar importancia al impacto significativo y a menudo inmediato de las intervenciones psicosociales en el afrontamiento, la percepción del dolor y la calidad de vida. ¿La afirmación de "efecto menor" se basa únicamente en la reducción del DOLOR o tiene en cuenta resultados más amplios centrados en el paciente?
Háblame de lo que es un "nerd
Aunque esta publicación responde a varias preguntas, debemos reconocer que no es no es una revisión sistemática y que puede estar sesgada. Por ejemplo, el malestar psicosocial fue mencionado por los investigadores como el "único factor etiológico y/o agravante de las afecciones de dolor primario crónico"como la fibromialgia. Destacan la importancia de la relación entre el DOLOR y el ESTRÉS, y hacen referencia a 3 artículos para respaldar esta afirmación. Aunque el malestar psicosocial desempeña un papel importante en el DOLOR CRÓNICO, ninguno de los tres estudios referenciados indica que el malestar psicosocial sea el único factor que contribuye al dolor experimentado.
- De hecho, la referencia de Barke et al. 2019 es una cita que no conduce a un artículo revisado por pares.
- La referencia de Nicholas et al. 2019 hace hincapié en el modelo biopsicosocial para explicar el dolor crónico y reconoce factores psicosociales como la angustia, pero también menciona factores neurobiológicos y de comportamiento.
- El estudio de Scholz et al. (2019) refuerza la naturaleza multidimensional del dolor crónico y enumera varios posibles factores: disfunción del sistema nervioso, malestar emocional, contexto social, pero, de nuevo, no aísla el malestar psicosocial crónico como única causa. Es más, esta referencia trata del dolor neuropático crónico, y no del dolor crónico generalizado como la fibromialgia.
Por lo tanto, no hay ninguna indicación de que la angustia psicosocial sea el único factor, aunque el documento actual lo diga. Esto puede indicar que los autores simplificaron en exceso el papel de la angustia psicosocial para alinearse con su propia investigación e hipótesis, lo que se denomina encuadre.
Como este artículo pretendía ser una revisión breve, depende de la calidad y solidez de la investigación primaria que resume. Pero hay que tener en cuenta que no se realizó una búsqueda sistemática de bibliografía. El estudio en sí tampoco presenta datos nuevos. Por lo tanto, sus conclusiones son tan sólidas como la base de evidencia de la que se nutren, pero la forma no sistemática en que los autores buscaron la literatura aumenta el riesgo de sesgos. Aunque los autores han hecho un buen trabajo citando una amplia gama de estudios, las limitaciones de los estudios individuales (por ejemplo, el tamaño de la muestra, los modelos animales específicos elegidos, la metodología de inducción del Estrés, las medidas de resultado) influyen en las conclusiones generales, y como no se realizó una valoración de la evidencia, la certeza de la evidencia sintetizada sigue siendo cuestionable y baja.
Mensajes para llevar a casa
El malestar psicosocial crónico no es sólo una cuestión secundaria; es un factor fundamental en el desarrollo y la perpetuación del dolor primario crónico. Explore y reconozca siempre el papel del estrés, la ansiedad y la depresión en la experiencia del dolor de sus pacientes. Su evaluación debe ir más allá de los factores puramente físicos. Incorpore preguntas sobre los niveles de estrés, los mecanismos de afrontamiento, el estado de ánimo y el apoyo social. Esto proporciona una imagen más completa de la afección del paciente y de la conexión entre estrés y DOLOR.
Eduque a sus pacientes sobre la conexión cerebro-cuerpo y sobre cómo el estrés puede influir en el dolor a través de mecanismos como la neuroinflamación y los cambios en el cableado cerebral (neuroplasticidad). Esto puede ayudarles a comprender mejor su dolor y a adoptar estrategias de autocontrol.
Aunque la revisión se centra en objetivos moleculares, recuerde el valor de las intervenciones psicosociales. Técnicas como la atención plena, los ejercicios de relajación y los enfoques cognitivo-conductuales (que pueden integrarse en la fisioterapia) pueden abordar directamente el malestar psicosocial que contribuye al dolor. El ejercicio es una piedra angular de la fisioterapia para el Dolor Crónico. Aunque esta revisión no detalla los mecanismos, se sabe que el ejercicio tiene efectos antiinflamatorios y puede influir en la neuroplasticidad. Fomentar el ejercicio regular y graduado, explicando sus beneficios potenciales para contrarrestar los efectos negativos del Estrés.
A menudo es necesario un enfoque multidisciplinar para abordar eficazmente todas las facetas de la afección del paciente, especialmente cuando se trata de la conexión entre estrés y dolor. Reconocer que la experiencia del dolor crónico y el malestar psicosocial de cada paciente es única. Adapte sus intervenciones a las necesidades, factores estresantes y capacidades de afrontamiento específicos del individuo.
Referencia
Cómo la nutrición puede ser un factor crucial para la sensibilización central - Videoconferencia
Vea esta videoconferencia GRATUITA sobre Nutrición y Sensibilización Central impartida por el investigador número uno de Europa en materia de dolor crónico, Jo Nijs. Los alimentos que los pacientes deben evitar probablemente le sorprenderán.

