¿Influyen las percepciones del Dolor Lumbar en los Resultados del Tratamiento?

Introducción
El Dolor Lumbar es una afección Musculoesquelética altamente Prevalente y Recurrente en la que se cree que los factores Biológicos, Psicológicos y Sociales contribuyen al Dolor y a la Discapacidad. Las recomendaciones clínicas actuales hacen hincapié en la promoción de la autogestión de los pacientes, especialmente mediante intervenciones educativas y de ejercicio. En este contexto las percepciones de enfermedad del dolor lumbar pueden desempeñar un papel importante en los resultados de los pacientes, ya que pueden influir en las estrategias de afrontamiento, las respuestas emocionales a la afección y el compromiso con el tratamiento. Evidencias emergentes sugieren que las percepciones de enfermedad pueden afectar a los resultados en individuos con DOLOR ESPALDA LUMBAR. Es importante destacar que las representaciones de la enfermedad se consideran factores modificables que podrían abordarse mediante una gestión clínica adecuada. El Modelo de Atención BetterBack se desarrolló como un enfoque basado en la fisioterapia para el dolor lumbar, con el fin, entre otros objetivos, de mejorar las la percepción de la enfermedad del DOLOR ESPALDA LUMBAR y promover la capacitación del paciente. Por lo tanto, el presente estudio investiga cómo la aplicación de este modelo de atención influye en los resultados del tratamiento en pacientes con dolor lumbar.
Métodos
Diseño
Este estudio fue un análisis secundario planificado de los datos de un ensayo clínico anterior. El estudio original fue un ensayo controlado aleatorio por conglomerados escalonado simple ciego que evaluó la atención de fisioterapia tras la implementación del Modelo de Atención BetterBack (MdC), en comparación con la atención habitual proporcionada anteriormente.
Participantes y entorno
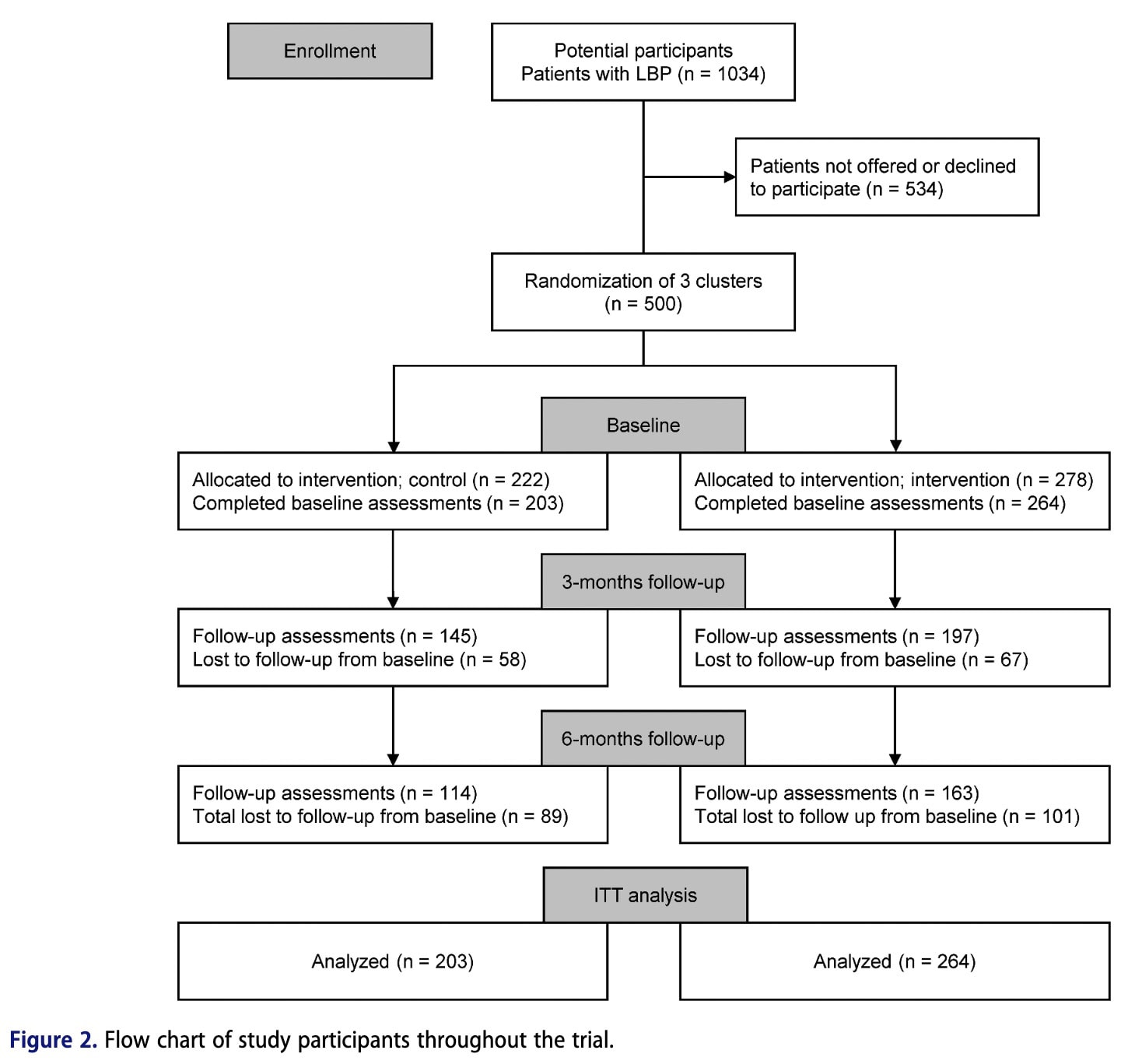
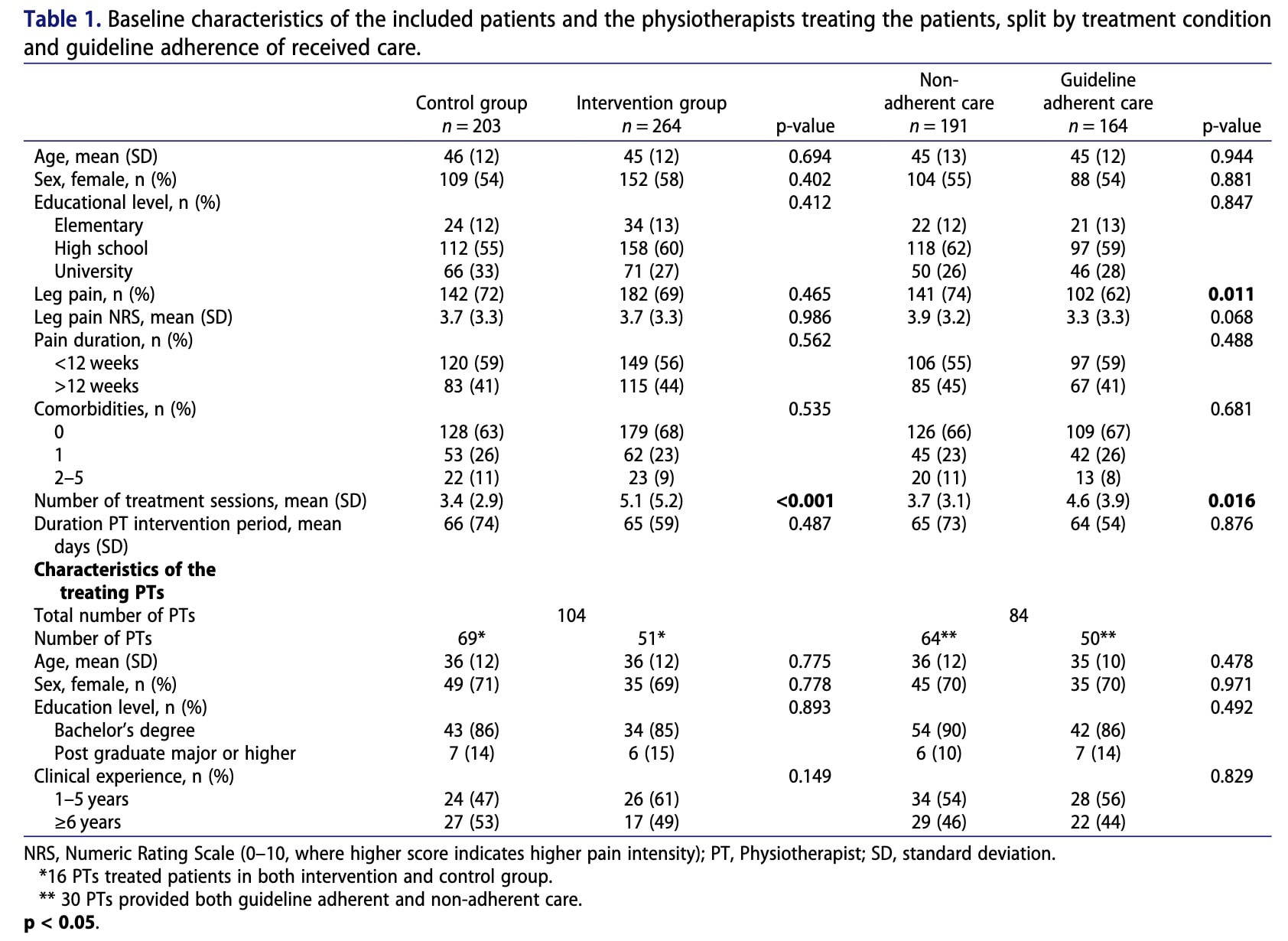
Un total de 467 pacientes que buscaban atención fisioterapéutica para el dolor de espalda lumbar fueron reclutados de forma consecutiva en 15 clínicas de fisioterapia de atención primaria financiadas con fondos públicos. Las clínicas se organizaron en tres grupos en función de su estructura geográfica y organizativa. El estudio utilizó un diseño aleatorio de grupos escalonados, lo que significa que los pacientes no fueron asignados individualmente al azar, sino que recibieron atención rutinaria o el Modelo de Atención BetterBack (MdC) en función del grupo clínico y del momento del ensayo en el que solicitaron atención. Los fisioterapeutas del primer grupo recibieron formación sobre el MdC BetterBack al inicio del estudio y aplicaron la intervención durante todo el ensayo. durante todo el ensayo. Los fisioterapeutas del segundo grupo proporcionaron inicialmente los cuidados habituales y posteriormente recibieron formación a mitad del ensayo, tras lo cual implantaron el MdC BetterBack. Los fisioterapeutas del tercer grupo proporcionaron cuidados rutinarios durante todo el periodo de estudio y sirvieron como grupo de control.
También se realizaron análisis secundarios basados en la atención real recibida, clasificando a los participantes en función de si habían recibido una atención acorde con las directrices o no, independientemente de su asignación original al grupo. La atención adherente a las pautas siguió cinco recomendaciones clave de las directrices clínicas adaptadas localmente para el Dolor Lumbar, entre ellas evitar la obtención innecesaria de imágenes y la derivación a especialistas, proporcionar educación al paciente y ejercicio, y evitar los tratamientos no basados en la evidencia.
El modelo de atención BetterBack se adaptó al contexto sanitario sueco e incluyó varias herramientas de apoyo, tales como herramientas de razonamiento clínico y evaluación, vías de atención centradas en el paciente, materiales educativos para el paciente sobre el dolor lumbar y la autogestión, recursos educativos de grupo y recursos del programa de RESTAURACION FUNCIONAL. El objetivo era promover un tratamiento de fisioterapia coherente con los cuidados recomendados por las directrices. La duración del tratamiento y el número de sesiones se recogieron de las historias clínicas.
Criterios de inclusión
- Edad entre 18 y 65 años
- Sueco fluido
- Búsqueda de atención fisioterápica para un episodio inicial o recurrente de lumbalgia benigna (fase aguda, subaguda o crónica), con o sin radiculopatía.
Criterios de exclusión
- Enfermedad maligna actual o en los últimos 5 años
- Fractura de columna vertebral
- Infección de la columna vertebral
- SÍNDROME DE CAUDA EQUINA
- Espondilitis anquilosante o enfermedad reumática sistémica
- CIRUGÍA DE COLUMNA VERTEBRAL EN LOS ÚLTIMOS 2 AÑOS
- Embarazo actual o embarazo en los 3 meses anteriores
- Rehabilitación multimodal/multiprofesional del dolor complejo de larga duración.
- Trastorno psiquiátrico grave
Análisis de mediación
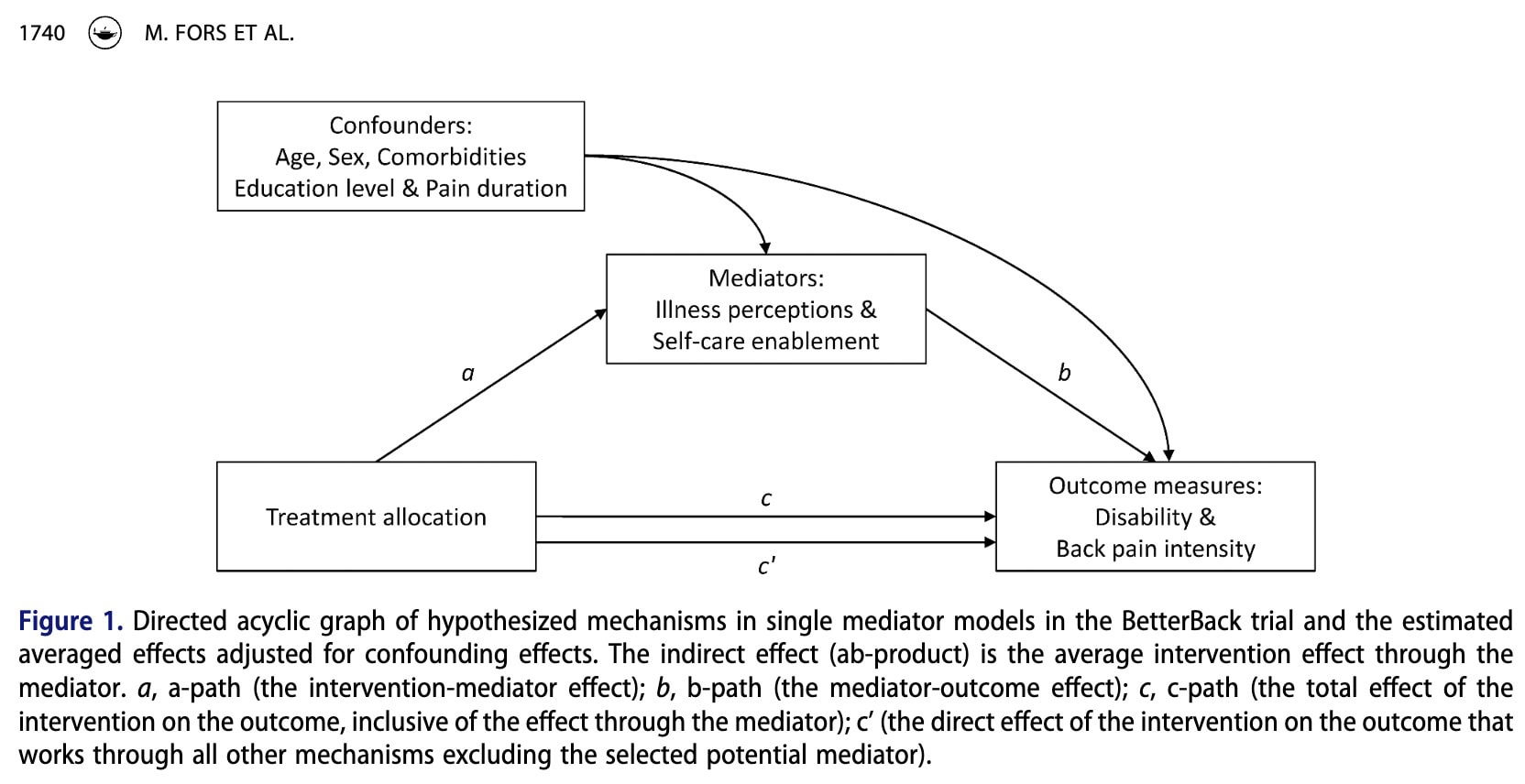
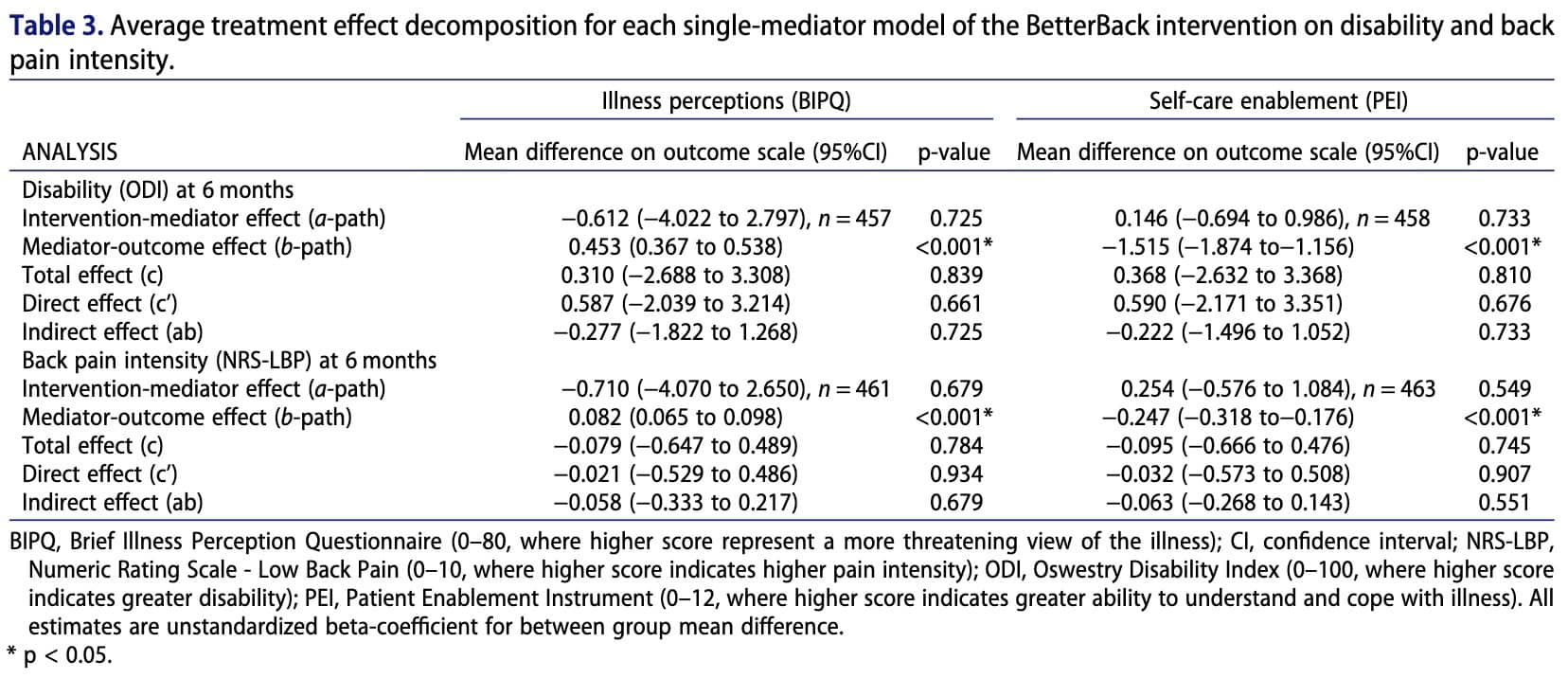
Cuando los mediadores (Percepción de la enfermedad y Capacitación para el autocuidado) y los resultados (Discapacidad y Dolor) son variables continuas, el análisis de mediación puede utilizarse para dividir el efecto total de una intervención en diferentes vías (Figura 1).
La ruta c representa el efecto total de la intervención sobre el resultado, incluido el efecto que se produce a través del mediador.
La trayectoria a representa el efecto de la intervención sobre el mediador potencial. En otras palabras, muestra si la intervención cambia el mediador.
La trayectoria b representa la relación entre el mediador y el resultado. Muestra si los cambios en el mediador influyen en el resultado.
El efecto indirecto (ab) representa la parte del efecto de la intervención que actúa a través del mediador. Se calcula multiplicando la ruta a y la ruta b.
El efecto directo (c′) representa la parte del efecto de la intervención que influye en el resultado a través de otros mecanismos, excluyendo el mediador estudiado.
El efecto indirecto también puede interpretarse desde dos perspectivas teóricas. La teoría de la acción se centra en si la intervención consigue cambiar el mediador (trayectoria a). La teoría conceptual se centra en si el mediador influye realmente en el resultado (camino b).
Si la senda a es fuerte, significa que la intervención se dirige eficazmente al mediador. Si la ruta b es fuerte, significa que el mediador es un factor importante que influye en el resultado.
Medidas de resultado comunicadas por los pacientes
Las medidas de resultado comunicadas por los pacientes (PROM) fueron recogidas al inicio del estudio por el fisioterapeuta tratante durante la primera visita. Los datos de seguimiento a los 3 y 6 meses se recogieron mediante cuestionarios postales enviados a los pacientes.
En este estudio, los mediadores se evaluaron al inicio y en el seguimiento de 3 meses, mientras que los resultados se midieron al inicio y en el seguimiento de 6 meses. Estos puntos temporales se planificaron para garantizar el orden temporal correcto entre el tratamiento, los mediadores y los resultados. Las características de los participantes y los posibles factores de confusión se evaluaron antes del tratamiento.
RESULTADOS
Los resultados primarios de este análisis secundario fueron las diferencias de grupo en la discapacidad y la intensidad del dolor lumbar a los 6 meses después del inicio del estudio.
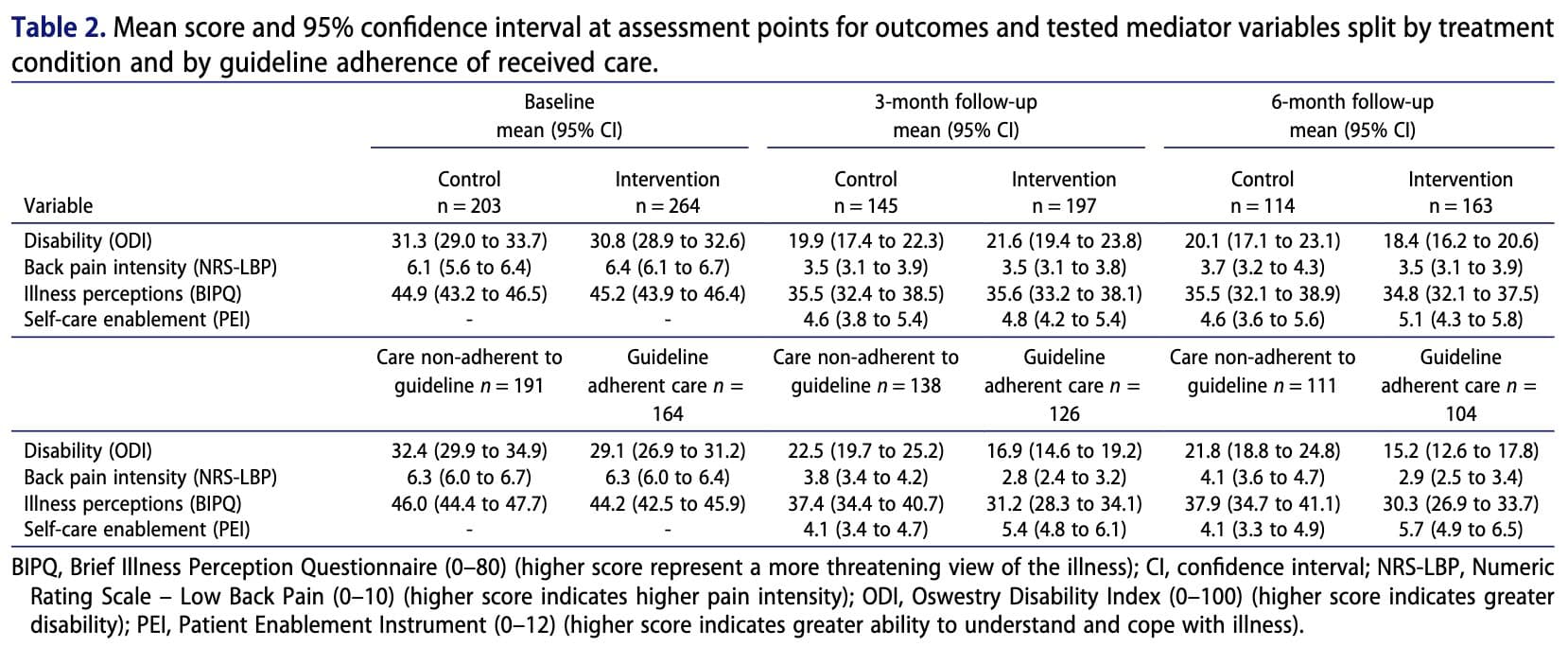
La discapacidad se midió mediante el Índice de Discapacidad de Oswestry (ODI).. La intensidad del Dolor se evaluó mediante la Escala de Calificación Numérica para el dolor lumbar (NRS-LBP), que oscila entre 0 (ausencia de dolor) y 10 (el peor dolor imaginable).
Los cambios en el ODI y la NRS-LBP a lo largo de 6 meses son medidas comúnmente recomendadas para evaluar las mejoras en el dolor y la función en pacientes con Dolor lumbar. Forman parte de los dominios de resultados básicos recomendados para los ensayos clínicos en el dolor lumbar inespecífico.
Mediador potencial
El estudio hipotetizó que el Modelo de Cuidados BetterBack (MdC) reduciría la discapacidad y el dolor al influir en dos mediadores potenciales: las percepciones de enfermedad de los pacientes y la habilitación para el autocuidado.
La percepción de enfermedad del DOLOR ESPALDA LUMBAR se midió mediante el Cuestionario Breve de Percepción de la Enfermedad (BIPQ), basado en el Modelo de Autorregulación del Sentido Común. El cuestionario incluye nueve ítems que evalúan las representaciones cognitivas y emocionales de la enfermedad. Ocho ítems se puntúan de 0 a 10 y se suman para obtener una puntuación total de 0 a 80, en la que las puntuaciones más altas indican una percepción más amenazadora de la enfermedad.
La capacitación para el autocuidado se evaluó mediante el Instrumento de Capacitación del Paciente (PEI), que mide la capacidad percibida por los pacientes para comprender y afrontar su enfermedad. Las puntuaciones oscilan entre 0 y 12, y las más altas indican una mayor capacitación. El PEI es una medida de transición y, por lo tanto, no se evalúa al inicio del estudio.
Posibles factores de confusión
Para que los análisis de mediación apoyen la interpretación causal, deben cumplirse varios supuestos, incluida la ausencia de factores de confusión no medidos en las relaciones entre tratamiento, mediadores y resultados.
En el ensayo principal, la aleatorización ayudó a garantizar que los grupos de tratamiento fueran comparables al inicio del estudio, lo que probablemente redujo los factores de confusión en las relaciones entre el tratamiento y los mediadores, y entre el tratamiento y los resultados. Sin embargo, es posible que aún existan factores de confusión en la relación entre los mediadores y los resultados.
Para ello, se consideraron varias covariables previas al tratamiento como posibles factores de confusión, basándose en investigaciones previas y en el consenso del grupo de investigación. Entre ellas se incluían la edad, el sexo, las comorbilidades, el nivel educativo y la duración del dolor.
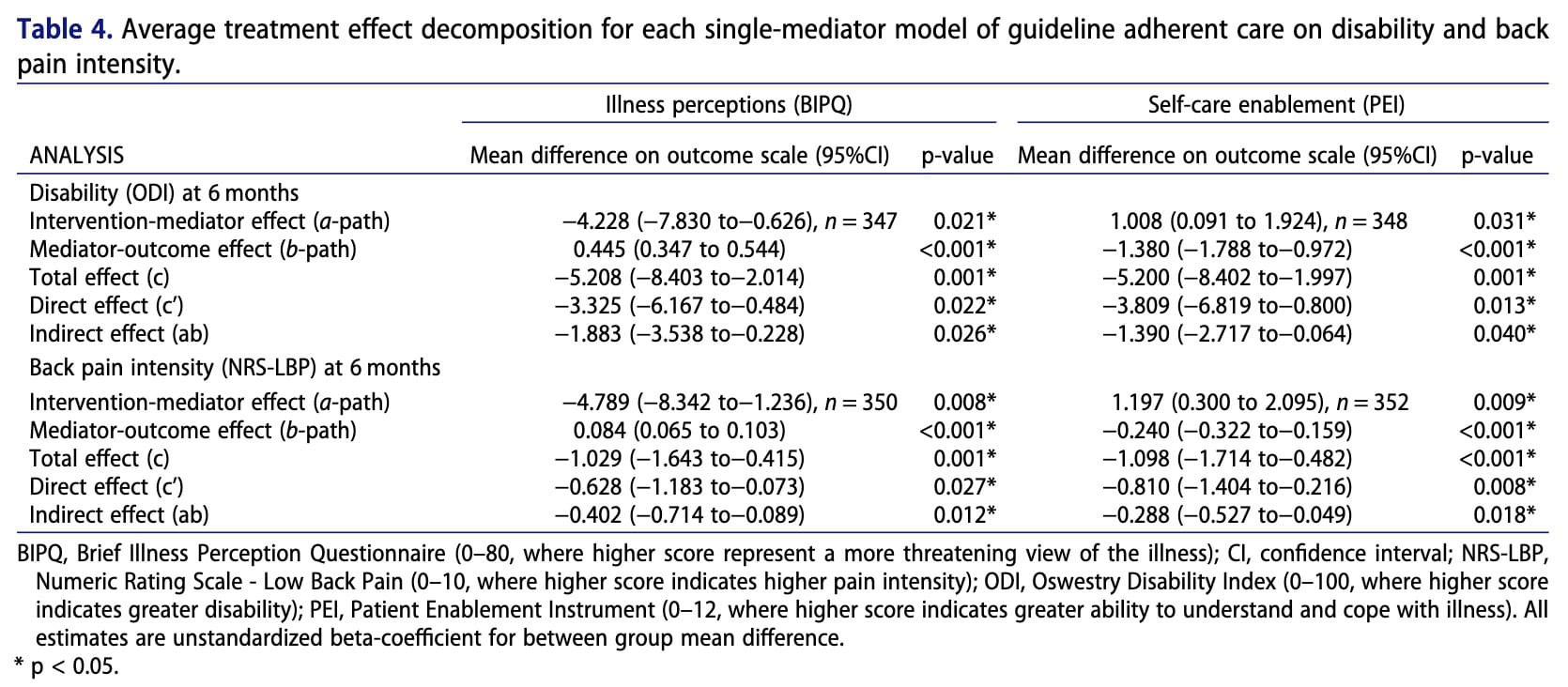
En el análisis exploratorio que comparó la atención adherente a las pautas con la atención no adherente, los pacientes no fueron aleatorizados. Por lo tanto, pueden existir factores de confusión en las relaciones entre el tratamiento, los mediadores y los resultados. Además de las características de los pacientes, también se consideraron factores de confusión potenciales las características de los fisioterapeutas (sexo, edad y experiencia clínica).
Resultados
467 participantes completaron las evaluaciones iniciales. La retención a los 3 meses fue del 71% en el grupo de control y del 75% en el grupo de intervención, mientras que la retención a los 6 meses fue del 56% y del 62%, respectivamente. Las características demográficas de los participantes fueron similares entre los grupos. Por último, los fisioterapeutas tratantes tenían niveles similares de experiencia clínica entre los grupos.
En general, no hubo diferencias significativas entre los grupos de intervención y de control en cuanto a discapacidad, intensidad del dolor de espalda, percepción de la enfermedad o capacidad de autocuidado. Sin embargo, el análisis mostró que los pacientes que tenían creencias más inadaptadas sobre su enfermedad a los tres meses tendían a experimentar una mayor discapacidad y una mayor intensidad del dolor a los seis meses. Por el contrario, una mayor capacitación para el autocuidado a los tres meses se asoció con una menor discapacidad y una reducción del dolor a los seis meses. Aunque la intervención en sí no superó directamente a la atención habitual, los pacientes que recibieron una atención acorde con las directrices clínicas mostraron percepciones más positivas de la enfermedad y una mayor capacidad de autocuidado. Estos factores, a su vez, se relacionaron con mejores resultados a través de efectos indirectos, lo que sugiere que la forma en que la atención influye en las creencias del paciente y la capacidad de autogestión puede ser importante para mejorar los resultados a largo plazo.
Preguntas y reflexiones
Los resultados del análisis de mediación plantean preguntas importantes sobre los mecanismos a través de los cuales las intervenciones de fisioterapia pueden influir en los resultados de los pacientes con Dolor lumbar. Aunque las percepciones de la enfermedad y la capacitación para el autocuidado se asociaron significativamente con los resultados de discapacidad y dolor, el Modelo de Cuidados BetterBack no modificó sustancialmente esos mediadores, mientras que el enfoque de cuidados adherentes a las pautas sí lo hizo. Esto sugiere que, aunque esos factores parecen ser determinantes para la recuperación, las estrategias utilizadas en el MdC de BetterBack -principalmente la educación de los pacientes y el ejercicio- son insuficientes para cambiar de forma significativa las percepciones de enfermedad del dolor lumbar y las estrategias de afrontamiento de los pacientes. percepción de la enfermedad del DOLOR ESPALDA LUMBAR de los pacientes y las estrategias de afrontamiento.
Los enfoques alternativos pueden ofrecer vías prometedoras. Por ejemplo, la Terapia Funcional Cognitiva (TFC) ha mostrado resultados alentadores, como se destacó en una revisión anterior, en la gestión del DOLOR LUMBAR al centrarse en las creencias, los comportamientos y los patrones de movimiento mediante la educación individualizada y la exposición gradual a los movimientos temidos. Al reducir la KINESIOFOBIA y abordar las creencias inadaptadas mediante el aprendizaje experimental, esos enfoques pueden modificar más eficazmente la percepción de la enfermedad del DOLOR LUMBAR.
En general, estos resultados destacan la importancia de seguir explorando y desarrollando intervenciones diseñadas específicamente para abordar los mediadores psicológicos y de comportamiento, como las percepciones de la enfermedad y la habilitación para el autocuidado. En futuras investigaciones se deberá estudiar si las intervenciones que abordan más directamente estos mecanismos pueden producir mayores mejoras en los resultados del DOLOR y la DISCAPACIDAD.
Háblame de lo que es un "nerd
Desde un punto de vista metodológico, el estudio utilizó la modelización de ecuaciones estructurales (SEM) para investigar los mecanismos subyacentes a los efectos del tratamiento. Este enfoque permite a los investigadores modelizar varias vías causales simultáneamente y estimar los efectos directos (vía c′), así como los efectos indirectos (vía ab) a través del análisis de mediación. En este marco, la trayectoria a representa el efecto de la intervención sobre el mediador, mientras que la trayectoria b representa la asociación entre el mediador y el resultado.
Cada vía corresponde a una ecuación de regresión que describe cómo los cambios en una variable se asocian a los cambios en otra variable. Los resultados presentados en el Cuadro 3 muestran que la intervención no influyó significativamente en los mediadores (trayectorias a no significativas). Sin embargo, los mediadores se asociaron de forma significativa con los resultados (trayectorias b significativas), lo que indica que estas variables están relacionadas con los resultados de los pacientes, pero no se vieron muy modificadas por la intervención.
Otra consideración metodológica se refiere a la fidelidad de la intervención. Es importante determinar si los fisioterapeutas del grupo BetterBack MdC aplicaron sistemáticamente el protocolo de intervención durante las consultas. Si el modelo de atención no se aplicó según lo previsto, esto podría haber reducido los efectos observados de la intervención y contribuido a la ausencia de mediación significativa.
Según el protocolo publicado del estudio BetterBack Model of Care protocol, los fisioterapeutas recibieron un programa de formación de dos días, acceso a una plataforma educativa en línea y un taller interactivo de dos horas tres meses después de la implantación del programa. Aunque estas medidas pretendían respaldar la adopción del modelo de atención, el protocolo no informa claramente de las medidas cuantitativas de adhesión a la intervención, como las comprobaciones de fidelidad, las auditorías de consulta o la puntuación de adhesión estandarizada.
Sin un seguimiento sistemático de la fidelidad del tratamiento, sigue siendo difícil determinar si la intervención se ha llevado a cabo de forma coherente entre los profesionales clínicos.
Mensajes para llevar a casa
- Las creencias de los pacientes influyen mucho en los resultados.Las percepciones negativas de la enfermedad de la lumbalgia percepción negativa del dolor lumbar se asocia a una mayor de la lumbalgia se asocian con una mayor intensidad del dolor y discapacidad a lo largo del tiempo. La forma en que los pacientes entienden su afección es importante para la recuperación.
- La confianza en la autogestión es clave.Los pacientes que se sienten capaces de controlar su afección (mayor capacitación para el autocuidado) tienden a manifestar menos dolor e incapacidad meses después.
- La atención basada en pautas puede influir en las creencias.Los pacientes que recibieron una atención adherente a las directrices mostraron percepciones más positivas de la enfermedad y una mayor capacitación para el autocuidado en comparación con los que recibieron una atención no adherente.
- Es posible que la educación por sí sola no modifique lo suficiente las creencias.Los programas tradicionales de educación y ejercicio pueden no modificar suficientemente las percepciones de enfermedad del DOLOR LUMBARlo que sugiere la necesidad de estrategias psicológicas o conductuales más específicas.
- Centrarse en las creencias como partet.Enfoques como la fisioterapia con información psicológica, el entrenamiento conductual y la exposición graduada pueden ayudar a remodelar las creencias de los pacientes y mejorar los resultados a largo plazo.
Referencia
Cómo la nutrición puede ser un factor crucial para la sensibilización central - Videoconferencia
Vea esta videoconferencia GRATUITA sobre Nutrición y Sensibilización Central impartida por el investigador número uno de Europa en materia de dolor crónico, Jo Nijs. Los alimentos que los pacientes deben evitar probablemente le sorprenderán.

