RCRSP Übung oder Ausbildung?

Einführung
Rotatorenmanschettenbedingte Schulterschmerzen (RCRSP) stellen eine erhebliche Belastung dar, da sie mit Funktionseinbußen und Schmerzen verbunden sind. So können Menschen es vermeiden, ihre Arme zu bewegen, Bewegungsangst entwickeln und Katastrophismus entwickeln. Um dem entgegenzuwirken, würde eine gute physiotherapeutische Behandlung mit einer Aufklärung über die Erkrankung beginnen, um falsche Krankheitsvorstellungen und Kinesiophobie zu bekämpfen und die Selbstwirksamkeit zu verbessern. Da die RCRSP jedoch zu Kraft- und Bewegungsbeschwerden führt, ist es möglich, dass die Ausbildung allein nicht ausreicht, um die Bewegungsprobleme zu lösen. Daher wird die Behandlung von RCRSP häufig durch Sport ergänzt. In diesem Spektrum sind die häufigsten Übungsansätze Kräftigungs- und Motorikübungen. Bisher hat sich keiner der Übungsansätze als besser erwiesen als der andere. Das Ziel dieser Studie war es, die Wirksamkeit zu vergleichen, wenn sie mit der Ausbildung kombiniert wird.
Methoden
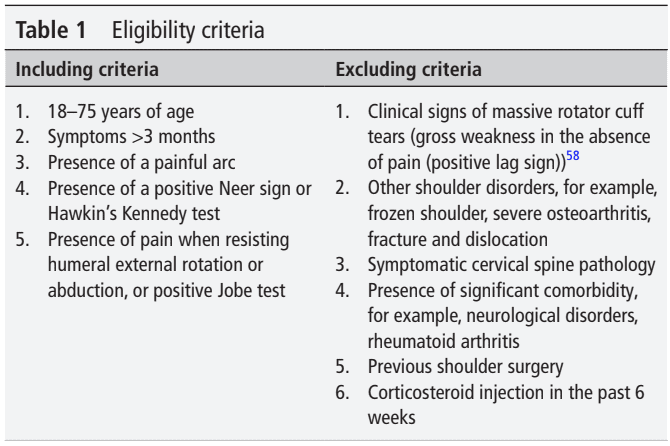
In dieser Studie wurde ein randomisiertes, kontrolliertes Design verwendet, um erwachsene Teilnehmer mit RCRSP im Alter von 18-75 Jahren einzubeziehen. Sie hatten seit mehr als 3 Monaten Schulterbeschwerden und einen schmerzhaften Bogen. Sie wurden mit dem Neer-Zeichen, dem Hawkin-Kennedy-Test, der Außenrotation und Abduktion der Schulter mit Widerstand und dem Jobe-Test untersucht. Mindestens 3 positive Tests waren erforderlich, um RCRSP einzuschließen. Dieses Cluster wurde vorgeschlagen, um die Probanden in dieser Studie einzubeziehen, und wurde von Michener et al. (2009) übernommen.
In der Studie sollten die drei Maßnahmen über einen Zeitraum von 12 Wochen miteinander verglichen werden. Eine Gruppe, die ein Trainingsprogramm erhielt, wurde mit einer Gruppe verglichen, die zusätzlich zum Trainingsprogramm Kräftigungsübungen durchführte, und mit einer Gruppe, die zusätzlich zum Training motorische Kontrollübungen machte. Die Schulungsgruppe erhielt während des 12-wöchigen Zeitraums 2 Schulungssitzungen. Die Übungsgruppen nahmen an 6 Interventionssitzungen über 12 Wochen teil.
Die Ausbildung, die für jede Gruppe angeboten wurde, umfasste grundlegende Anatomie und Funktion der Schulter, Schmerzkunde, Schmerzmanagement und Aktivitätsänderung. Danach mussten sich die Teilnehmer eine Reihe von Aufklärungsvideos ansehen, in denen die Bedeutung von körperlicher Betätigung, gesundem Schlaf und Ernährungsgewohnheiten erörtert und die zuvor besprochene Anatomie sowie die Grundsätze der Schmerzbehandlung näher beleuchtet wurden.
In der Kräftigungsgruppe wurde die unten beschriebene Schulung zusammen mit einem progressiven Schulterstärkungsprogramm durchgeführt. Sowohl konzentrische als auch exzentrische Übungen wurden bei 90 % des 1RM mit freien Gewichten und Widerstandsbändern durchgeführt. Die Übungen zielten auf die Innen- und Außenrotatoren, die Abduktoren und die Skapuliermuskeln ab. Ein Satz mit der maximalen Anzahl von Wiederholungen wurde bis zur Ermüdung der Muskeln durchgeführt. Mit zunehmendem oder abnehmendem Schmerzniveau wurden die erforderlichen Wiederholungen verringert bzw. erhöht.
Die motorische Kontrollgruppe erhielt dieselben pädagogischen Ratschläge und nahm an Verfahren zur Änderung der Schultersymptome teil, um die Symptome bei Schulterbewegungen zu lindern (Lewis et al., 2016). Kurz gesagt ging es darum, symptomverursachende Bewegungen, Aktivitäten oder Haltungen zu identifizieren, von alltäglichen Aktivitäten bis hin zu arbeitsbezogenen und sportlichen Aktivitäten. Als Symptome wurden Schmerzen, Bewegungseinschränkungen, Instabilität und Symptome im Zusammenhang mit neurovaskulären Problemen definiert. Das Verfahren der Symptommodifikation wurde im Wesentlichen wie folgt beschrieben:
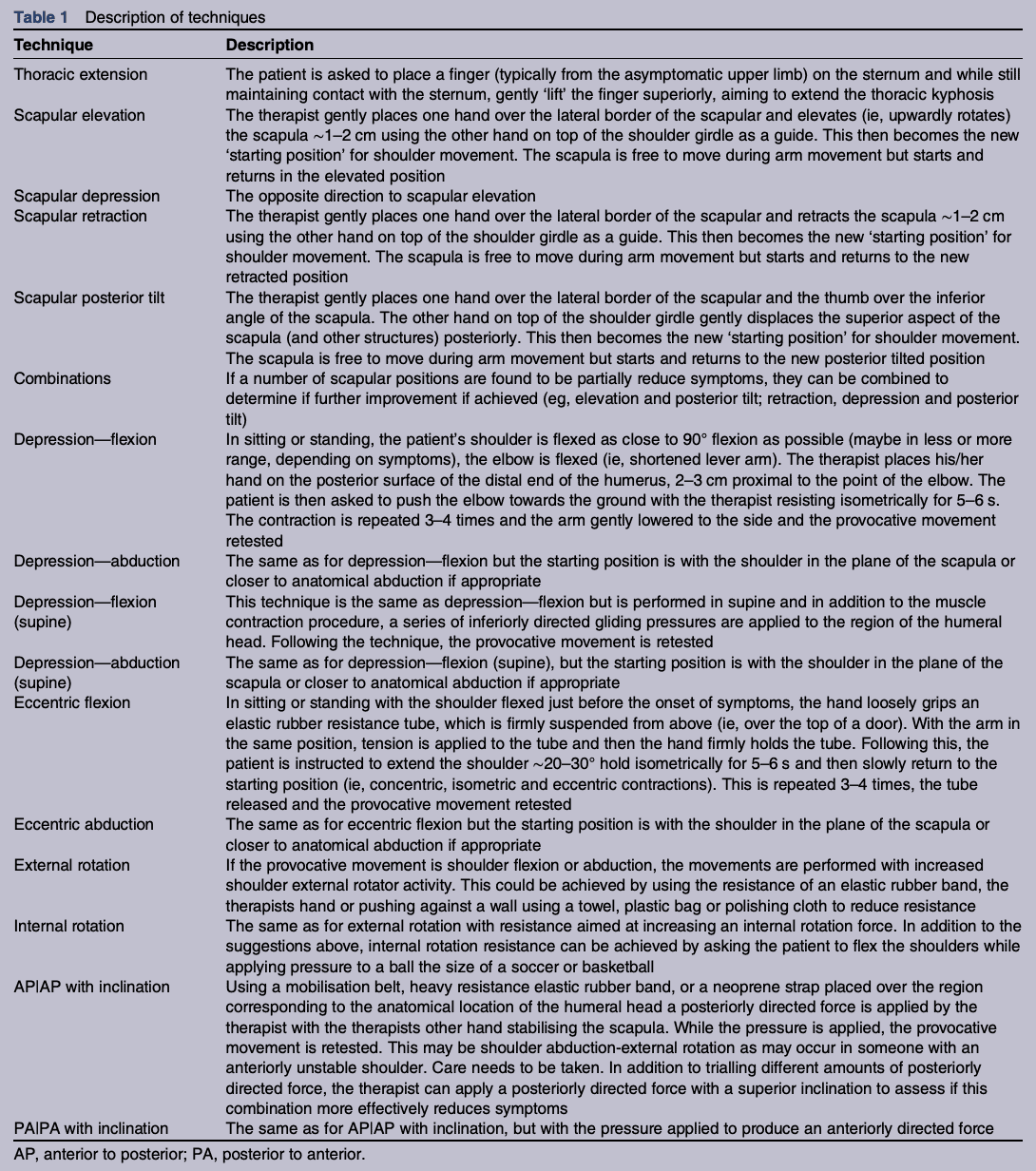
"Eine Reihe von klinischen Tests wurde in einem sequentiellen Format in drei Schlüsselbereichen durchgeführt: thorakale 'Finger-auf-Sternum-Technik', skapuläre Verfahren, 'Humeruskopf'-Verfahren. Wenn eine Technik die Schmerzen reduzierte, wurde diese Technik bei Hebeübungen in drei Ebenen (Flexion, Abduktion, Scaption) angewendet und in die alltäglichen funktionellen Bewegungen der Teilnehmer integriert. MCE während des Armhebens durchlief eine standardisierte sechsstufige Umschulungssequenz, bei der das externe Feedback schrittweise verringert und die externe Belastung langsam erhöht wurde (ohne dass die Belastung 50 % von 1 RM (>15 Wiederholungen) überstieg).
Wenn wir in die Referenzen des Verfahrens zur Symptommodifikation eintauchen, ist dies die Beschreibung der möglichen Modifikatoren.
Der QuickDASH ist ein 11 Punkte umfassender Fragebogen, der die körperliche Funktion und die Symptome im Zusammenhang mit der Schulter misst. Der minimale klinisch bedeutsame Unterschied (MCID) lag bei 8,0 Punkten für den QuickDASH und die minimal nachweisbare Veränderung (MDC) bei 11,2 Punkten.
Ergebnisse
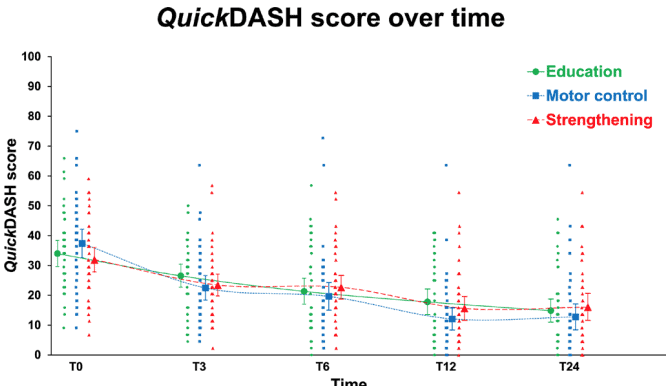
Insgesamt wurden 123 Teilnehmer in die RCT aufgenommen. Sie waren im Durchschnitt 47 Jahre alt und hatten im Durchschnitt seit 2 Jahren RCRSP-Beschwerden. Wie Sie sehen können, hat sich jeder Teilnehmer, unabhängig von der Gruppenzuordnung, verbessert. Der Unterschied zu den Ausgangswerten nach 24 Wochen überstieg bei allen Interventionen den MCID und MDC.
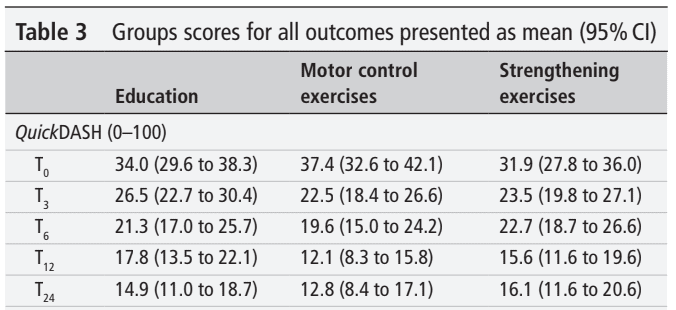
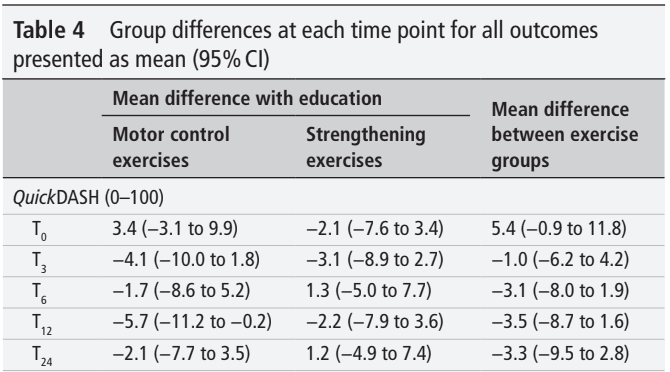
Die Ergebnisse der Analyse des primären Ergebnisses zeigten keine signifikanten Unterschiede zwischen den Gruppen. Das bedeutet, dass keine der Interventionen der Bildung allein überlegen war. Jede Woche verbesserten die Teilnehmer ihren QuickDASH-Score um durchschnittlich 0,8 Punkte bzw. 1,3 Punkte, wenn die Verbesserung über den 24-wöchigen bzw. 12-wöchigen Interventionszeitraum berechnet wurde.
Fragen und Gedanken
Der akromioklavikuläre Abstand wurde ebenfalls bewertet. Obwohl die Aussagekraft dieses Ergebnisses nicht berechnet wurde, ergab die Analyse, dass sich der akromioklavikuläre Abstand trotz der Verbesserungen in jeder Gruppe im Verlauf dieser Studie nicht verändert hat. Dies ist eine weitere Bestätigung dafür, dass die Kompression der Rotatorenmanschettensehnen unter dem Akromion nicht für die RCRSP verantwortlich ist.
Die Einschlusskriterien sahen ein Höchstalter von 75 Jahren vor. So lag das Durchschnittsalter in der Bildungsgruppe bei 47,9 +/- 15,3 Jahren. Je älter der Patient ist, desto wahrscheinlicher ist es, dass degenerative Veränderungen die Ursache des RCRSP-Problems sind. Die Analyse wurde zwar um das Alter bereinigt, aber leider wurden keine weiteren Informationen auf der Grundlage von Untergruppen von Alterskategorien bereitgestellt. Es wäre interessant gewesen, zu sehen, ob es einen Unterschied in der Reaktion bei jüngeren und älteren Erwachsenen gibt.
Eine interessante, aber einfache Methode, um zu überprüfen, ob Ihr Patient die von Ihnen vermittelten Informationen aufgenommen hat, besteht darin, ihn zu bitten, das Gelernte zusammenzufassen. Nach dem Anschauen der Lehrvideos wurden die Teilnehmer gefragt, was die wichtigste Botschaft des Videos selbst war. Auf diese Weise wurde sichergestellt, dass die Teilnehmer die wichtigen Informationen, die sie erhielten, auch wirklich aufnahmen. Eine so einfache Frage, die aber dennoch von Bedeutung ist. Das ist etwas, das ich aus dieser Studie mitnehmen würde, um es selbst in der Praxis anzuwenden.
Talk nerdy to me
Es wurden keine Unterschiede bei den Ergebnissen festgestellt, wenn die Teilnehmer zusätzlich zum Unterricht Belastungsübungen erhielten. Da diese Studie keine echte Kontrollgruppe umfasste, können wir nicht sagen, ob der pädagogische Teil zur Verbesserung der Funktion und der Symptome führt, oder nur der natürliche Verlauf. Dies sollte berücksichtigt werden. Dennoch hatten die eingeschlossenen Patienten seit mehr als 1,5-2 Jahren RCRSP-Symptome, wie aus den Ausgangsdaten hervorging. Daher können wir vorsichtig den Schluss ziehen, dass die Verbesserungen wahrscheinlich nicht auf den natürlichen Verlauf selbst zurückzuführen sind.
Diese RCT wurde nach strengen Kriterien durchgeführt. Interessant waren für mich die Kräftigungsübungen mit hoher Belastung (90 % des 1RM) und vor allem das Fehlen von Nebenwirkungen. Auch dies deutet darauf hin, dass Bewegung sicher ist, selbst wenn sie mit hoher Intensität durchgeführt wird. Es wurde ein sehr guter Ansatz für die Progression gewählt. Bei jeder Krafttrainingssitzung wurde die Kraft des Teilnehmers neu bewertet und das Widerstandsprogramm entsprechend angepasst. Die Autoren wiesen darauf hin, dass die von ihnen ermittelten 90 % des 1RM möglicherweise durch Schmerzen und/oder Kinesophobie beeinflusst wurden und daher möglicherweise nicht die tatsächlichen 90 % des 1RM widerspiegeln. Dies ist meines Erachtens unvermeidlich, und die wöchentlichen Nachmessungen der Kraft zur Anpassung der Belastungsintensität hätten dies beheben können.
Die Einhaltung der Übungen war mit 86 % bzw. 82 % bei den Übungen zur motorischen Kontrolle und den Kräftigungsübungen gut. Es wurden keine unerwünschten Wirkungen gemeldet, so dass wir zu dem Schluss kommen konnten, dass beide Übungsmöglichkeiten durchführbar sind. Die Methodik sah für die motorischen Kontrollübungen vor, dass diese in funktionelle Ganzkörperbewegungen übergingen, sobald eine schmerzfreie Ausführung möglich war. Trotzdem wurden keine Angaben darüber gemacht, wie viel Prozent der Teilnehmer dieses Stadium der Schmerzfreiheit erreicht haben.
Botschaften zum Mitnehmen
Die Verbesserung des QuickDASH-Wertes im Verlauf der Intervention betrug etwa 1 Punkt pro Woche. Der MCID dieses Fragebogens, der von den Patienten selbst ausgefüllt wird, beträgt 8 Punkte. Sie könnten also auf der Grundlage dieser Ergebnisse Ihrem Patienten mit RCRSP die Prognose geben, dass es etwa 8 Wochen dauern wird, bis sich deutliche Veränderungen zeigen. Dieser Rat könnte notwendig sein, um den Patienten dazu zu bringen, sich an den Rehabilitationsplan zu halten (unabhängig davon, ob er allein oder in Kombination mit Kräftigungs- oder Motorikübungen durchgeführt wird), und um zu verhindern, dass er eine "schnelle Lösung" wünscht.
Beide Gruppen verbesserten sich in gleichem Maße wie die Gruppe, die nur eine Ausbildung absolvierte. Die wichtigste Botschaft, die Sie aus dieser Studie mitnehmen können, ist, dass Sie Ihre RCRSP-Patienten sehr gut aufklären müssen, und dass Sie zusätzlich noch Sport treiben können. Sowohl die hohe als auch die niedrige Belastung (mehr bewegungsqualitätsbezogene motorische Kontrollübungen) führten zu einer Verbesserung der QuickDASH-Werte, wenn sie mit dem Unterricht kombiniert wurden.
Referenz
Zusätzliche Referenzen
ZWEI MYTHEN ENTLARVT & 3 WISSENSBOMBEN FÜR LAU
Was Ihnen die Universität nicht sagt über das Schulter-Impingement-Syndrom und die Scapula-Dyskinesis und wie man Ihr Schulterspiel massiv aufwerten ohne einen einzigen Cent zu bezahlen!



