Ist es wichtig, wie Sie die Achillessehnenerkrankung erklären?

Einführung
Bei der Achillessehnen-Tendinopathie handelt es sich um eine Erkrankung, die durch eine längere Phase von Symptomen gekennzeichnet ist, die die Lebensqualität und die Fähigkeit zur Ausübung von Sport oder körperlicher Betätigung beeinträchtigen können. Obwohl die übungsgestützte Rehabilitation das Mittel der Wahl ist, haben viele Menschen nach Beendigung der Rehabilitation weiterhin Symptome. Vor diesem Hintergrund wird häufig an eine Bewegungstherapie in Kombination mit einer Schmerzerziehung gedacht, damit der Betroffene etwas über seine Erkrankung lernt. Das biopsychosoziale Modell ist in der Reha und in der Forschung weit verbreitet, doch wird ihm oft vorgeworfen, den "Bio"-Teil zu vergessen. In dieser Studie versuchten die Autoren, die Schmerzerziehung, die durch eine biopsychosoziale Erklärung vermittelt wird, mit einer eher biomedizinisch ausgerichteten pathoanatomischen Erziehung zu vergleichen, und zwar im Hinblick auf die Ergebnisse von Schmerz und Funktion.
Methoden
In dieser Studie wurde untersucht, ob es wichtig ist, wie man einem Patienten eine Achillessehnenerkrankung erklärt. Daher verglichen sie Teilnehmer mit chronischer Achillessehnenentzündung, die an einem Trainingsprogramm teilnahmen und nach dem Zufallsprinzip entweder eine biopsychosoziale oder eine biomedizinische Schmerzerläuterung zusätzlich erhielten. Das primäre Ziel war der Vergleich der Unterschiede bei den Schmerzen und den funktionellen Ergebnissen nach 8 Wochen.
Sowohl Personen mit Midportion- als auch mit Insertionstendinopathie der Achillessehne konnten eingeschlossen werden, wenn die Achillessehne der primäre Schmerzort war. Die Symptome mussten durch gewichtstragende Aktivitäten ausgelöst werden und beim Gehen, Fersenheben oder Hüpfen auf mindestens 3/10 ansteigen.
Die Teilnehmer nahmen 7 Wochen lang an einem Übungsprogramm teil, bei dem sie 6 bis 7 beaufsichtigte Sitzungen von 30 Minuten Dauer erhielten. Die erste Sitzung hatte eine Dauer von 45 Minuten. Diejenigen, bei denen sich die Schmerzen bei der Dorsalflexion des Knöchels verschlimmerten, bekamen zusätzliche Fersenerhöhungen. In der zweiten Phase zwischen 9 und 12 Wochen wurden die Teilnehmer angewiesen, zu Hause Übungen durchzuführen.
Der einzige Unterschied zwischen den beiden Gruppen war der Inhalt des Bildungsprogramms. Die biopsychosoziale Erklärung basierte auf ausgewählten Inhalten, betonte aber eine biopsychosoziale Perspektive auf die Neurophysiologie des Schmerzes. Außerdem wurden die Auswirkungen von Schmerzkatastrophisierung und Kinesiophobie angesprochen. Es fördert die körperliche Aktivität, um die Schmerzen zu lindern und eine nachhaltige Wirkung zu erzielen. Die Teilnehmer, die eine biomedizinische Erklärung der Achillessehnenerkrankung erhielten, lernten etwas über die Pathophysiologie der Erkrankung und die biomedizinischen Schmerzursachen. Außerdem mussten sie das Wissen bei der Teilnahme am Sehnenbelastungsprogramm anwenden. Ähnlich wie bei der anderen Gruppe förderte das Programm die Teilnahme an sportlichen Aktivitäten als Mittel zur Verbesserung der allgemeinen körperlichen Gesundheit.
Worin bestand das Übungsprogramm? Für beide Gruppen wurde das gleiche Programm durchgeführt. In Phase 1 lag der Schwerpunkt des Programms auf isometrischen Übungen. Die Phasen 2 und 3 konzentrierten sich auf das Anheben der Ferse bzw. die Federfunktion der Achillessehne. Die Progression erfolgte auf der Grundlage von Zeit und vorher festgelegten Kriterien, die auf den Symptomen und der Fähigkeit, die Übungen auszuführen, basierten, wie im Folgenden dargestellt.
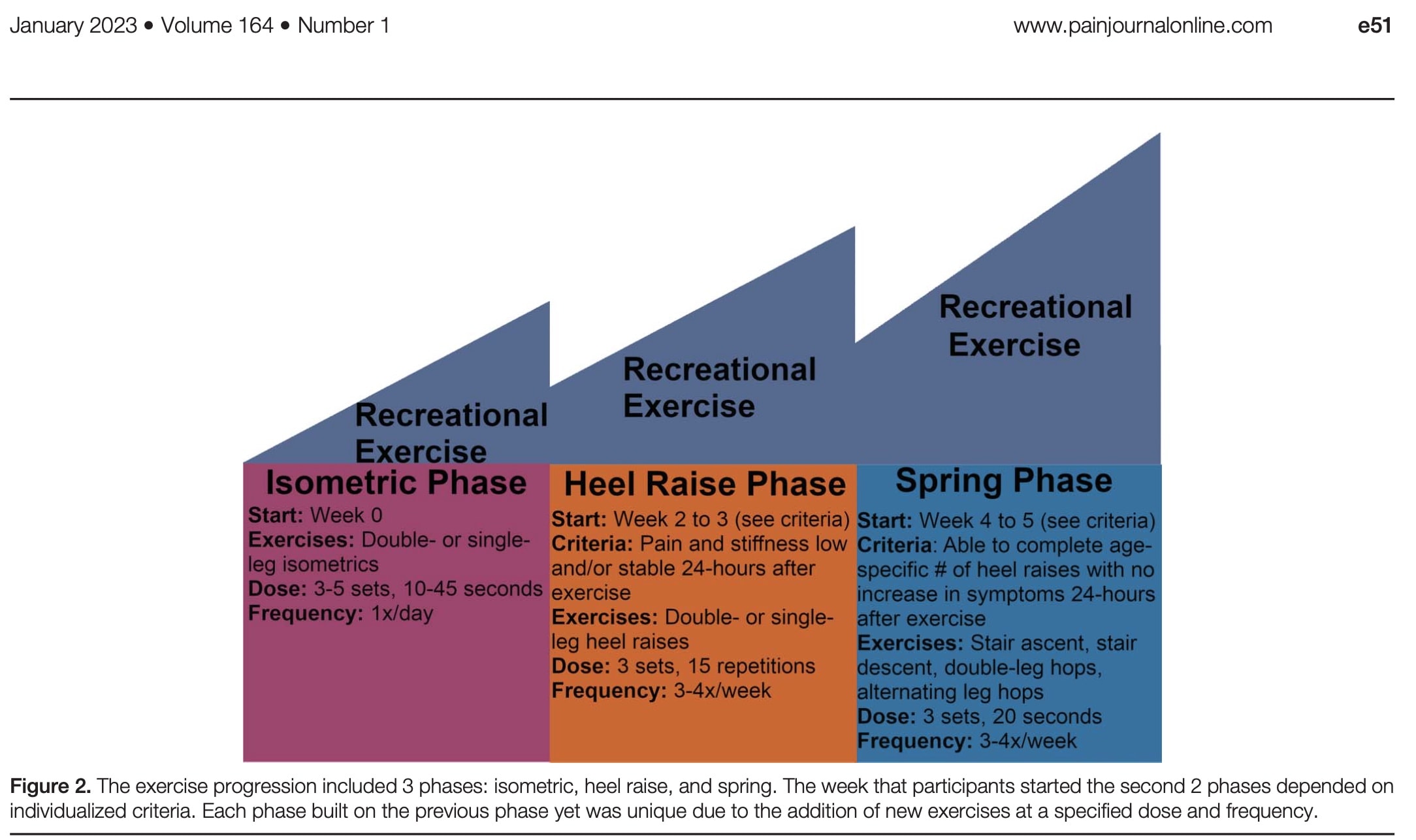
Da sowohl Teilnehmer mit mittlerer als auch mit inserativer Achillessehnen-Tendinopathie in die RCT eingeschlossen waren, wurden die Fersenerhöhungen so standardisiert, dass sie auf ebenem Boden ohne Abwärtsphase durchgeführt wurden. Die Teilnehmer wurden ermutigt, sich in der Freizeit zu bewegen und dies im Laufe der Wochen allmählich zu steigern. Um dies zu fördern, wurden Modifikationen vorgenommen, um die Verschlimmerung ihrer Schmerzen bei der Teilnahme an Freizeitaktivitäten zu minimieren. Beispiele für Modifikationen waren das Anheben der Ferse, kürzere Schrittlängen und die Änderung der Dauer der Aktivität.
Die Ergebnisse wurden bei Studienbeginn und am primären Endpunkt nach 8 Wochen ermittelt. Eine Nachuntersuchung fand nach 12 Wochen statt. Insgesamt wurden 5 Bereiche bewertet:
- Schmerz: durch die Bewegung hervorgerufene Schmerzen beim Anheben der Ferse, gemessen mit dem NPRS unmittelbar nach der Bewegung. Hier beträgt der minimal klinisch wichtige Unterschied 2 Punkte.
- Selbst eingeschätzte Funktion: Das PROMIS-Instrument (Patient-Reported Outcomes Measurement Information System). Dieses Instrument hat einen minimalen klinisch wichtigen Unterschied von 7,6-8,4 Punkten.
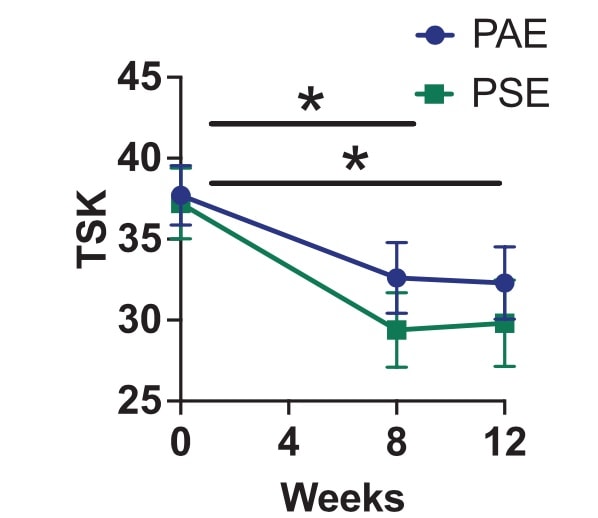
- Psychosoziale Faktoren: gemessen mit der Tampa Scale of Kinesiophobia (TSK-17). Ein Wert von mehr als 37 deutet auf eine erhöhte Bewegungsangst hin, und der minimale klinisch wichtige Unterschied beträgt 5,5 Punkte.
- Leistungsbezogene Funktion: Die leistungsbezogenen Funktionsaufgaben wurden in folgender Reihenfolge durchgeführt: Gehen in einem selbst gewählten Tempo, Gehen in einem schnellen standardisierten Tempo (Froude 471), Fersenheben und Hüpfen. Diese Bewegungen wurden mit Hilfe einer 3D-Bewegungsanalyse auf ihre gute Ausführung hin überprüft.
- Nozizeptive Verarbeitung im zentralen Nervensystem: Zur Bestimmung der Druckschmerzschwelle wurde ein sensorisches Testprotokoll mit einem Druckalgometer durchgeführt.
Ergebnisse
Sechsundsechzig Teilnehmer mit chronischer Achillessehnen-Tendinopathie wurden in diese RCT aufgenommen. In den Gruppen mit biopsychosozialer Ausbildung bzw. biomedizinischer Ausbildung litten sie durchschnittlich 14 bis 18 Monate lang an einer Achillessehnenentzündung. In beiden Gruppen waren etwas mehr Menschen von einer Insertionstendinopathie der Achilles betroffen. Im Durchschnitt hatten sie sich von 2 Anbietern behandeln lassen, von denen die meisten Physiotherapeuten waren. Sie haben im Durchschnitt 5 Behandlungen ausprobiert. Mehr als 60 % von ihnen hatten zuvor versucht, sich zu stärken. Es scheint eine ziemlich therapieresistente Bevölkerung zu sein.
Die Gruppen waren zu Beginn der Studie sehr ausgeglichen, mit Ausnahme der Fersenerhöhung und der Sprunghöhe. Die Fersenhebungsarbeit wurde als Summe der Veränderung der Knöchelhöhe mal Körpergewicht für die maximale Anzahl von Fersenhebungen (n), die sie durchführen konnten, quantifiziert. In der Gruppe, die eine biopsychosoziale Ausbildung erhielt, waren dies im Durchschnitt 619 Nm, in der Gruppe, die eine biomedizinisch orientierte Ausbildung erhielt, waren es 834 Nm. In der Gruppe, die eine biomedizinische Ausbildung erhielt, war die Sprunghöhe bei Studienbeginn um etwa 4 Zentimeter geringer.
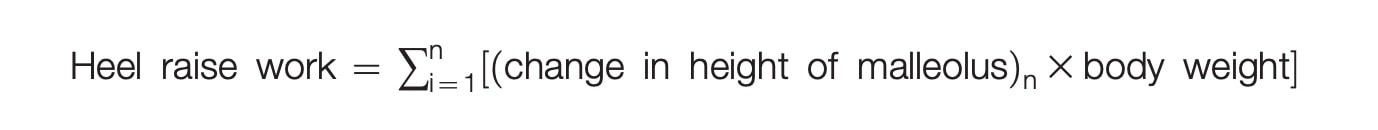
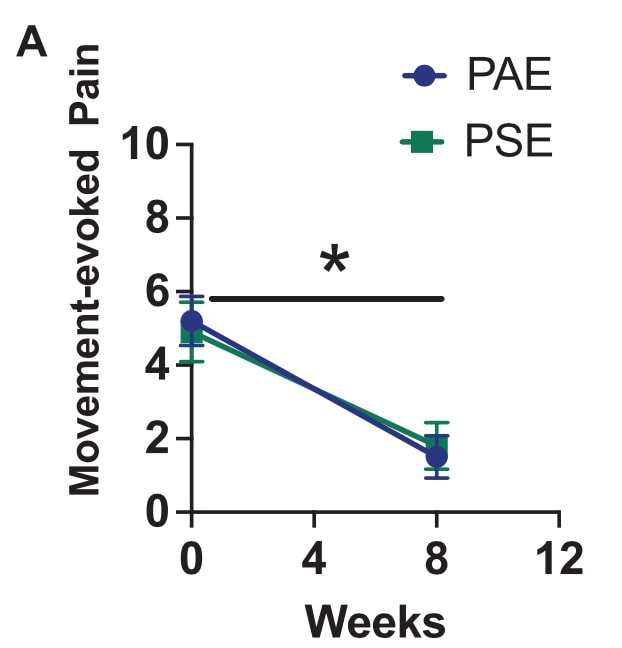
Nach acht Wochen war die biopsychosoziale Schmerzwissenschaft nicht wirksamer als die biomedizinisch orientierte Ausbildung. In beiden Gruppen wurden ähnliche Verbesserungen bei den bewegungsinduzierten Schmerzen festgestellt, ohne dass die eine Gruppe der anderen überlegen war. Im Durchschnitt wurde eine Verringerung um 3 Punkte zwischen dem Ausgangswert und Woche 8 beobachtet.
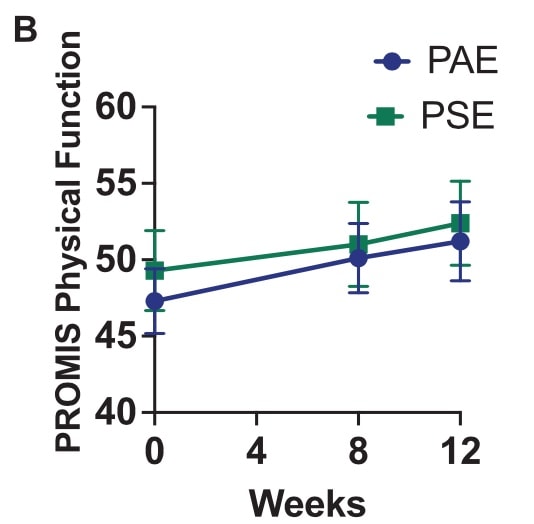
Die Funktion, gemessen mit dem PROMIS Physical Function, nahm im Laufe der Zeit nicht zu.
Beide Gruppen konnten ihre maximale Anzahl von Fersenaufstiegen im Laufe der Zeit verbessern, ohne dass eine Gruppe der anderen überlegen war.
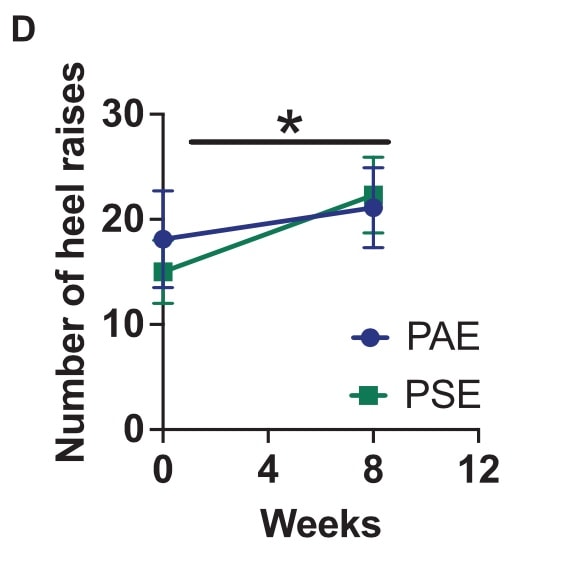
Das berichtete Ausmaß der Kinesiophobie nahm im Verlauf der Studie in beiden Gruppen ab, und diese Verbesserung hielt auch nach 12 Wochen an. Bei der mit dem PPT gemessenen konditionierten Schmerzmodulation wurden keine Verbesserungen festgestellt.
Fragen und Gedanken
- Was wurde unternommen, als die Schmerzen auftraten? Die Übungen aus der Phase, in der sich der Patient befand, wurden reduziert oder durch Übungen aus der vorherigen Phase ersetzt. Wenn beispielsweise die Symptome eines Teilnehmers während der Fersenhebungsphase zunahmen, wurde der Teilnehmer angewiesen, die Höhe der Fersenhebungsbewegung zu verringern, die Anzahl der Wiederholungen zu reduzieren und/oder die Fersenhebungen durch isometrische Übungen zu ersetzen, bis die Verschlimmerung der Symptome zurückging.
- Die PROMIS Physical Function verbesserte sich nicht signifikant, die VISA-A hingegen schon. Es gab keinen Unterschied zwischen Teilnehmern mit Insertionstendinopathie und solchen mit Tendinopathie im mittleren Bereich der Achillessehne. Obwohl beide Instrumente die körperliche Funktion bewerten, gibt es einige Unterschiede zwischen ihnen. Das PROMIS-Instrument für die körperliche Funktion ist eine allgemeinere Messung, die bei verschiedenen Gesundheitszuständen und Bevölkerungsgruppen eingesetzt werden kann, während der VISA-A-Fragebogen speziell auf die Achillessehnenerkrankung zugeschnitten ist.
- Das PROMIS-Tool nutzt computeradaptive Tests, die eine effiziente und präzise Bewertung der körperlichen Funktion ermöglichen, während der VISA-A-Fragebogen aus einer Reihe fester Items besteht.
- Die Autoren erklärten, dass dies möglicherweise auf einen Deckeneffekt des PROMIS-Instruments zurückzuführen sei.
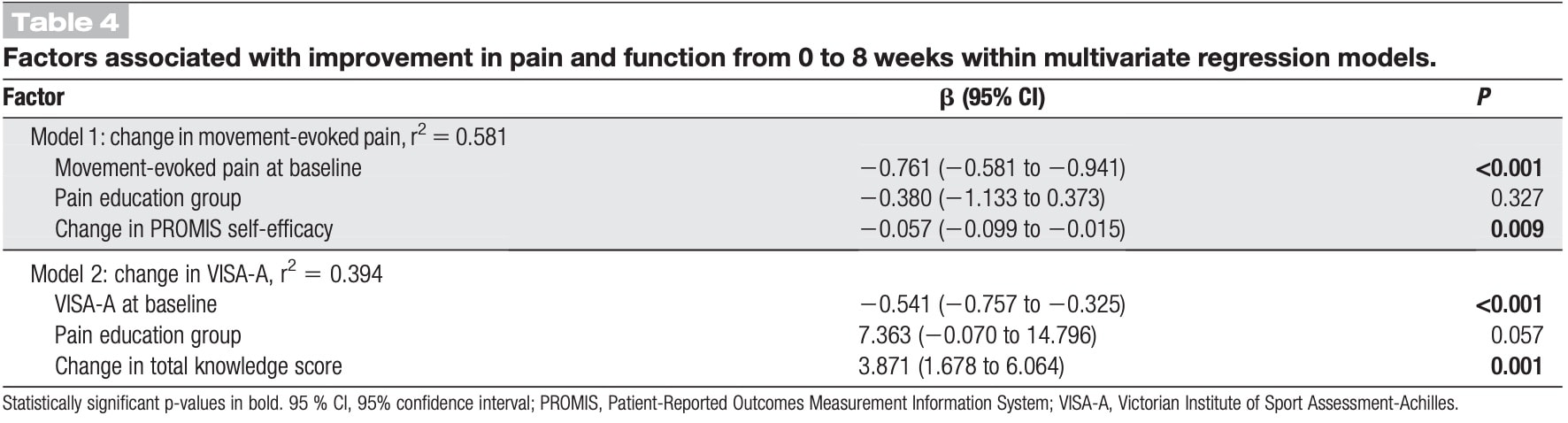
- Welche Faktoren bestimmten die Verbesserung in dieser Bevölkerungsgruppe? Eine multivariate lineare Regressionsanalyse ergab, dass ein höherer Ausgangswert der bewegungsinduzierten Schmerzen und eine größere Zunahme der PROMIS-Selbstwirksamkeit mit einer stärkeren Verringerung der bewegungsinduzierten Schmerzen verbunden waren. Für jeden Anstieg der Selbstwirksamkeit um 10 Punkte verringerte sich der durch Bewegung ausgelöste Schmerz um 0,6 Punkte. Dieses Modell erklärte fast 60 % der Varianz bei der Verbesserung der durch Bewegung ausgelösten Schmerzen. Modell 2, wie unten dargestellt, untersuchte die Veränderung von VISA-A, aber da dies kein primäres Ergebnis war, würde ich sagen, dass es nicht opportun ist, dies zu berücksichtigen.
- Vielleicht braucht nicht jeder eine schmerzwissenschaftliche Ausbildung. Es geht nicht um einen Ansatz, bei dem eine Behandlung für alle gilt. Ich bin zwar die erste, die meinen Patienten etwas erklärt, wenn sie darum bitten, aber ich kläre sie sicher nicht jedes Mal über die Neurophysiologie des Schmerzes auf. Manchmal wird man dem Bio-Teil der Erklärung mehr Aufmerksamkeit schenken. In anderen Fällen sind die psychologischen oder sozialen Aspekte wichtiger. Pragmatische Studien könnten hier einen wichtigen Beitrag leisten.
- In einer kürzlich durchgeführten systematischen Überprüfung und Meta-Analyse stellten Siddall et al. 2022 fest, dass Schmerzen und Behinderungen stärker zurückgingen, wenn die Schmerzerziehung mit Bewegung kombiniert wurde. Warum zeigt diese Studie andere Ergebnisse? Wenn man die Arbeit von Siddall liest, sieht man, dass sie eine andere Population als die mit Achillessehnenentzündung einbezogen haben. Sie sprechen von "chronischen Schmerzen des Bewegungsapparats", aber wenn man sich die Studie genauer ansieht, stellt man fest, dass sie nur Personen mit Nacken-, Rücken- und Wirbelsäulenschmerzen einschloss.
- Was können wir als Physiotherapeuten tun, wenn wir wissen, dass unser Patient bereits bei einem anderen Physiotherapeuten Rat und Behandlung gesucht hat? Generell würde ich sagen: Versuchen Sie zu untersuchen, wie die frühere Rehabilitation aussah, was gemacht wurde, wie lange und wie. Sammeln Sie so viele Informationen wie möglich, um das "fehlende Glied" in dieser früheren Rehabilitation zu finden. Oft höre ich, dass sie in 6 Wochen 18 Physiotherapiesitzungen absolviert haben. Da die Achillessehnen-Tendinopathie bekanntermaßen nicht schnell abheilt, scheint es viel sinnvoller, diese Sitzungen über Monate zu verteilen und dem Patienten beizubringen, wie er sich zwischen den Sitzungen selbst behandeln kann. Die Physiotherapie geht weg von der Behandlung der Patienten und hin zur Anleitung und Befähigung der Patienten.
- Die biomedizinische Ausbildung wurde als Placebo-Behandlung betrachtet. Ich bezweifle, dass es sich dabei um ein echtes Placebo handelt, denn der Patient erfährt mehr über die Erkrankung und erhält eine Erklärung für die mögliche Ursache der Schmerzen. Der Umfang unterscheidet sich von der biopsychosozialen Sichtweise, enthält aber wichtige Informationen über die Pathologie selbst.
Talk nerdy to me
- Ist es möglich, dass ein Übertragungseffekt aufgetreten ist? Das Papier enthielt keine Informationen darüber, ob ein möglicher Übertragungseffekt zwischen den Gruppen aufgetreten war oder nicht. Das war auch gut so, denn mehr als 50 % der Teilnehmer in beiden Gruppen glaubten, dass sie das Schulungsprogramm erhielten, das das Studienteam für am wirksamsten hielt.
- Um die Konsistenz des Programms zu gewährleisten, wurden die Fersenerhöhungsübungen nicht in der Tiefe, sondern auf ebenem Boden durchgeführt. Dies geschah, um Schmerzen und Reizungen bei Personen mit Insertionstendinopathie der Achilles zu vermeiden. Eine Unterteilung in Insertions- und Mittelteil-Achillessehnenerkrankungen wäre vielleicht besser geeignet gewesen.
Botschaften zum Mitnehmen
In dieser Studie wurde untersucht, wie sich eine Schmerzerziehung, die durch eine biopsychosoziale Erklärung vermittelt wird, im Vergleich zu einer pathoanatomischen Erziehung auf die Ergebnisse von Schmerz und Funktion auswirkt. Die Schmerzerziehung wurde in ein Übungsprogramm integriert. Aus den Ergebnissen geht hervor, dass es keine Rolle spielt, wie Sie Ihrem Patienten die Achilles-Tendinopathie erklären. Nach acht Wochen war weder die biomedizinisch ausgerichtete Ausbildung noch die Ausbildung in biopsychosozialer Schmerzforschung von größerem Nutzen. In beiden Gruppen wurde eine ähnliche Verringerung der durch Bewegung ausgelösten Schmerzen beobachtet, ohne dass eine Gruppe eindeutig bevorzugt wurde. Zwischen dem Ausgangswert und Woche 8 wurde ein durchschnittlicher Rückgang um 3 Punkte festgestellt.
Referenz
Zusätzliche Referenz
WORAUF SIE ACHTEN MÜSSEN, UM VERLETZUNGEN DER KNIESEHNE, DER WADE UND DES QUADRIZEPS ZU VERMEIDEN
Unabhängig davon, ob Sie mit Spitzen- oder Amateursportlern arbeiten, sollten Sie diese Risikofaktoren nicht übersehen, die sie einem höheren Verletzungsrisiko aussetzen könnten. Dieses Webinar wird Sie in die Lage versetzen, diese Risikofaktoren zu erkennen und während der Reha an ihnen zu arbeiten!



