Влияние обучения нейробиологии боли на структурные изменения головного мозга при хронической боли в позвоночнике
Введение
Хроническая боль становится все более серьезной проблемой, и ее связывают со структурными изменениями в белом веществе мозга. Обучение неврологии боли - эффективный вариант лечения хронической боли, но неясно, эффективен ли этот подход и в устранении структурных изменений мозга. Это исследование сосредоточено на белом веществе после того, как более раннее исследование не выявило изменений в структурах серого вещества мозга.
Методы
Это исследование представляло собой вторичный анализ рандомизированного контролируемого испытания, проведенного Малфлиет и др. (2018), которые исследовали эффективность обучения неврологии боли в сочетании с когнитивно-целевым тренингом двигательного контроля в сравнении с обычной физиотерапией у людей с неспецифической хронической болью в позвоночнике в возрасте от 18 до 65 лет. Хроническая боль может включать, например, хроническую боль в пояснице, синдром неудачной операции на спине (> 3 лет), хроническую хлыстовую боль или хроническую нетравматическую боль в шее. Чтобы попасть в список, боль должна была присутствовать не менее 3 дней в неделю на протяжении не менее 3 месяцев. Участников попросили продолжать принимать только свои обычные лекарства и не начинать никаких новых вмешательств или терапий во время участия в исследовании и за шесть недель до зачисления в исследование.
Невропатическая боль, недавние операции на спине (< 3 лет), остеопоротические переломы позвонков, ревматологические заболевания, хронические распространенные болевые синдромы (вроде фибромиалгии и синдрома хронической усталости) были исключены.
Вмешательства
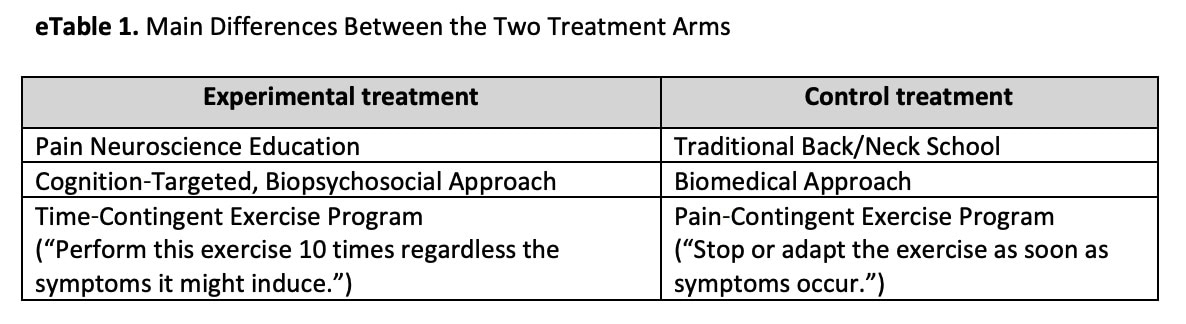
Сравнивались два вмешательства. Экспериментальное вмешательство включало в себя современный подход неврологии боли, описанный Nijs et al. (2014), который состоит из 3 этапов:
- Pain Neuroscience Education: состоялись три сессии, посвященные механизмам боли, центральной сенсибилизации и нейропластичности. Как только адаптивные убеждения о боли были приобретены, началась вторая фаза.
- Когнитивно-целевая нейромышечная тренировка: в зависимости от времени были включены упражнения на сенсомоторный контроль, чтобы улучшить проприоцепцию и мышечную координацию. После этого происходило постепенное воздействие на опасающиеся движения. Если уровень страха слишком высок, можно использовать Graded Motor Imagery.
- Когнитивно-направленные динамические и функциональные упражнения использовались для того, чтобы подвергнуть участников сложным и физически требовательным задачам и боязливым движениям.
Контрольное вмешательство состояло из медико-ориентированного лечения традиционной школы шеи или спины с общей лечебной физкультурой. Вместо того чтобы изучать неврологию, лежащую в основе боли, участники контрольной группы узнали о механических причинах боли в шее и спине, об анатомии, физиологии и биомеханике (например, эргономике, силе в суставах, внутридисковом давлении). Также их проинформировали о важности силы, выносливости, физической подготовки и нагрузках, связанных с изменением осанки. После этого участники контрольной группы получали упражнения, направленные на возможные биомедицинские дисфункции позвоночника (такие как подвижность, сила и т. д.), с переходом к функциональной деятельности и физически сложным заданиям. Участников учили, как держать позвоночник в нейтральном положении во время упражнений. Помимо более биомедицинского подхода, еще одно важное отличие от экспериментального вмешательства заключалось в том, что в контрольной группе использовался симптом-контингентный подход. Это значит, что при появлении симптомов во время или после упражнения интенсивность или частота занятий снижалась.
Оба вмешательства проводились в течение 12 недель, в общей сложности 18 занятий.
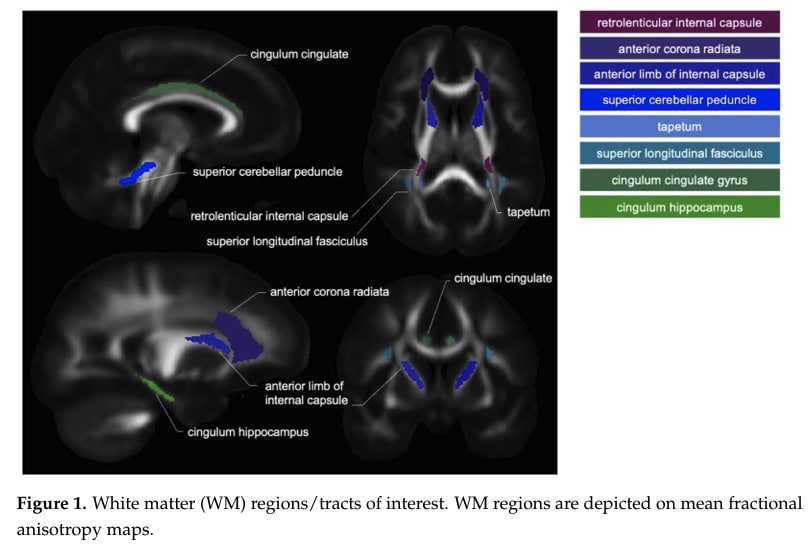
В этом вторичном анализе исследователи углубились в изучение влияния обучения неврологии боли на мозг, в частности на такие структурные компоненты, как белое и серое вещество. Поэтому они сравнили группы из оригинального РКИ по структурным параметрам мозга:
- Передний венчик лучеобразный,
- внутренняя капсула,
- Гиппокамп (cingulum hippocampus),
- Верхняя часть мозжечкового намета,
- верхний продольный фасцикул
Итоги
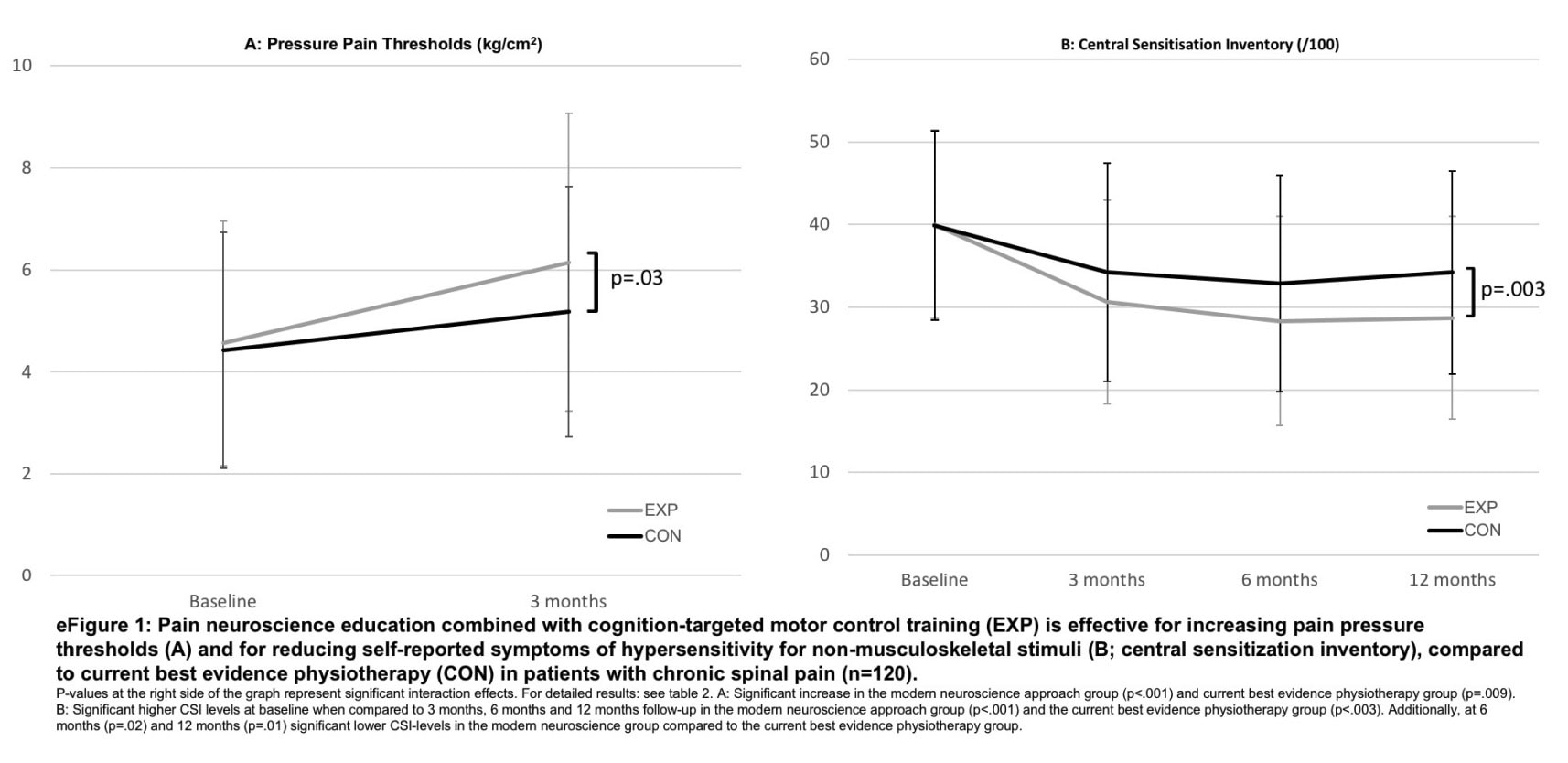
За две недели до начала исследования все участники прошли базовую магнитно-резонансную томографию (МРТ). Пороги болевого давления (ППД) оценивались с помощью цифрового альгометра в другой день. Записывалось среднее значение двух измерений в верхней части трапециевидной мышцы (посередине между C7 и вершиной акромиона), на 5 сантиметров латеральнее остистого отростка L3, и в четырехглавой мышце. В случае двусторонней боли для оценки ППТ выбиралась наиболее болезненная сторона.
Было собрано несколько показателей результатов, связанных с пациентом:
- Для измерения боли в позвоночнике за последние 3 дня использовалась Числовая рейтинговая шкала (NRS) по шкале 0-10.
- Опросник Central Sensitization Inventory (CSI) оценивал соматические и эмоциональные симптомы, связанные с центральной сенсибилизацией
- Шкала катастрофизации боли (Pain Catastrophizing Scale, PCS) измеряла аспекты катастрофических когниций, связанных с руминацией боли.
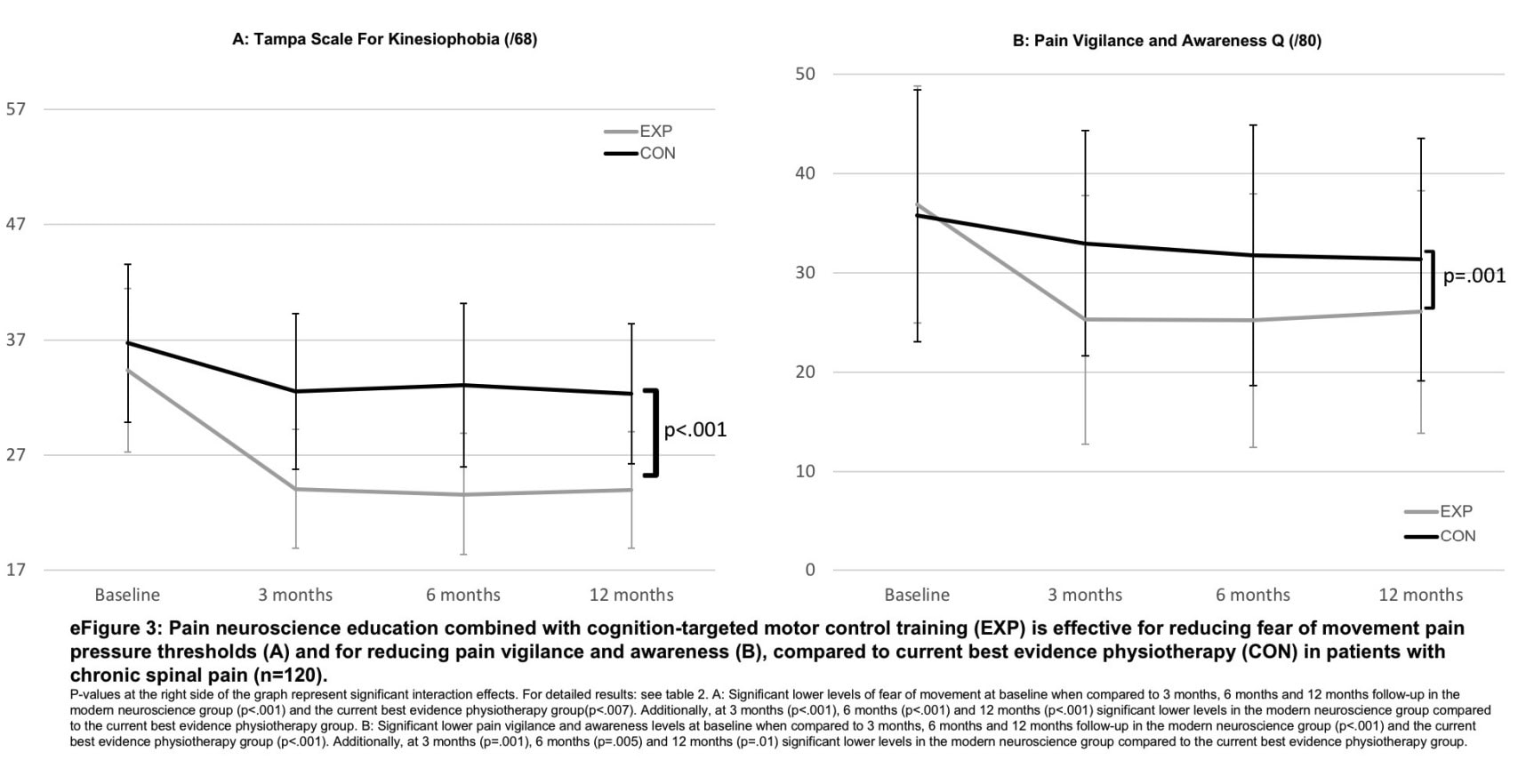
- 17-пунктовая Тампская шкала кинезиофобии (TSK) оценивала страх движения и повторной травмы.
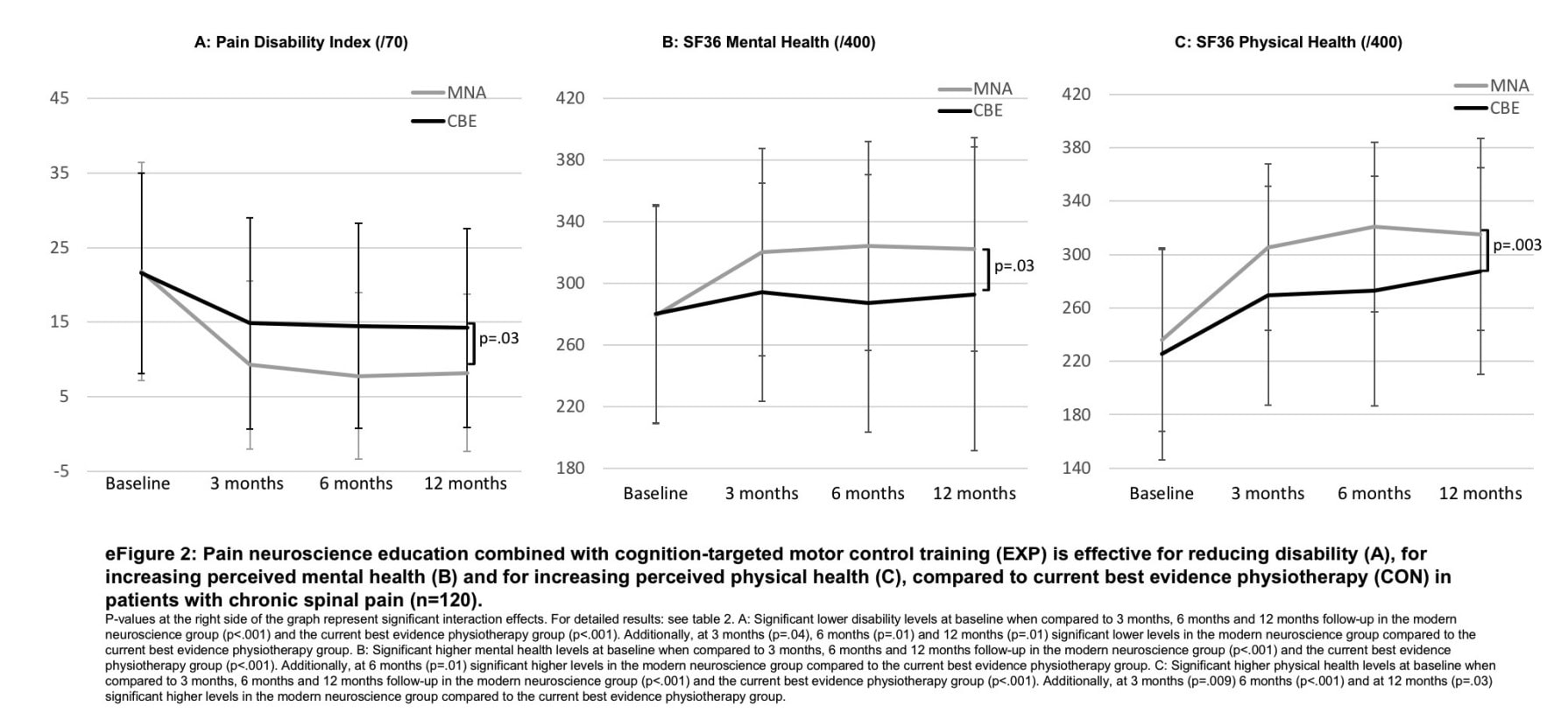
- Индекс болевой инвалидности (PDI) фиксировал инвалидность, связанную с болью, в социальных ролях (семейные/домашние обязанности, отдых, общественная деятельность, профессия, сексуальное поведение, самообслуживание и жизнеобеспечивающая деятельность).
- Опросник Short-Form 36 Health Status Survey (SF-36) измеряет функциональный статус и состояние благополучия, а также качество жизни, связанное со здоровьем, и дает результаты по двум основным субшкалам: физическое здоровье (SFPH) и психическое здоровье (SFMH).
Эти измерения проводились на исходном уровне, после вмешательства и через 1 год. Целью исследования было выявить структурные изменения мозга (белого вещества) и хроническую боль в позвоночнике, а также потенциальный ответ на терапию.
Результаты
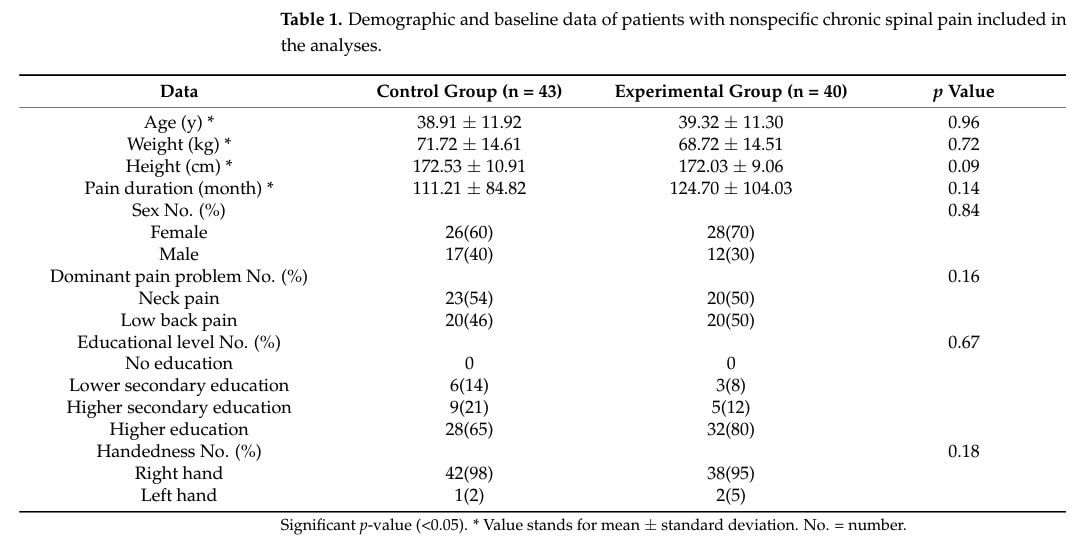
В оригинальное РКИ была включена выборка из 120 участников, которые были поровну разделены на экспериментальное вмешательство по обучению неврологии боли и контрольное вмешательство, ориентированное на биомедицину. В этом вторичном анализе были проанализированы 40 участников экспериментального вмешательства и 43 - контрольной группы, так как имело место низкое качество данных и отсев. Обе группы были сопоставимы по исходному уровню.
Для первичного результата, изменения структуры белого вещества мозга, не наблюдалось значимого основного эффекта лечения или эффектов взаимодействия. Наблюдались различные значимые эффекты времени, что говорит о том, что на протяжении всего исследования в обеих группах происходили изменения в структуре белого вещества мозга, независимо от того, в какой группе лечения они находились.
Оригинальное исследование выявило значительные клинические улучшения в обеих группах, причем большее улучшение было в группе, последовавшей за экспериментальным обучением неврологии боли. Нынешнее испытание показывает, что эти улучшения не были связаны с изменениями белого вещества мозга.
Вопросы и мысли
Оригинальное РКИ от 2018 года смогло показать значимое снижение боли, симптомов, связанных с центральной сенсибилизацией, инвалидности и кинезиофобии. Кроме того, улучшилась функциональность, и у людей повысился порог болевого давления. Однако в текущем исследовании не было отмечено значительного эффекта от лечения в отношении изменений структуры белого вещества мозга. Может быть несколько причин того, что никакого эффекта в мозге не наблюдалось, несмотря на клинические улучшения после обучения неврологии боли в этой популяции.
- Возможно, вмешательство смогло вызвать клинические улучшения, но мозгу нужно больше времени для адаптации. Поэтому более длительные исследования могли бы ответить на вопрос, способствует ли продолжительность обучения неврологии боли проявлению структурных изменений в мозге.
- Другая возможность заключается в том, что визуализация была недостаточно чувствительной, чтобы зафиксировать изменения в белом веществе. Изменения могут быть очень тонкими, и, хотя современная визуализация позволяет запечатлеть много информации, тонкие изменения могли ускользнуть от внимания.
- Кроме того, еще одно возможное объяснение может заключаться в том, что в улучшении боли и функции в большей степени участвуют другие области мозга, нежели те, которые изучались здесь. А может быть, структурных изменений мозга вообще не произошло, а достигнуты функциональные изменения, такие как улучшение связности, или баланса нейротрансмиттеров, или синаптической пластичности.
- Исходная целостность белого вещества также могла повлиять на результаты исследования. Поскольку в популяцию входили люди разного возраста (от 18 до 65 лет), локальные изменения в кровотоке или кровеносных сосудах могут привести к повреждению белого вещества и изменению его функций. Мы знаем, что поражения белого вещества могут быть субклиническими (то есть не вызывать симптомов), а здоровье белого вещества неразрывно связано с сердечно-сосудистым здоровьем. Так, поскольку анализировались эти люди вместе в возрасте от 18 до 65 лет, большая вариативность в состоянии сердечно-сосудистого здоровья (например, наличие атеросклероза) могла повлиять на целостность белого вещества и вызвать несбалансированность групп. Предстоящее исследование направлено на изучение ранних изменений в мозге, связанных с субклиническим атеросклерозом, у здоровых людей среднего возраста (40-54 года), что заставило меня задуматься, могло ли это повлиять на результаты текущего исследования. В анализе учитывался возраст, но субклинические изменения могли оказать влияние на эти результаты.
- Мигрень не исключалась, а у этих людей был показан повышенный риск развития поражения белого вещества и повышенная распространенность поражения белого вещества. Косвенно, исследование показало, что курение может увеличить частоту головной боли при мигрени, а значит, курение может косвенно влиять на белое вещество мозга. Коррекция на статус курения или мигрень не проводилась, и это могло повлиять на результаты.
- Тот факт, что изменения в белом веществе были вторичной переменной результатов оригинального РКИ 2018 года, возможно, стал причиной того, что исследование было недостаточно мощным, чтобы зафиксировать различия
Поговори со мной о ботанике
Это было первое исследование, в котором оценивались структурные изменения мозга в ответ на обучение неврологии боли. В исследование вошли участники из нескольких центров первичной медицинской помощи. Авторы успешно включили подход с поправкой Бонферрони для учета множественных сравнений. Такой подход не позволил исследователям полагаться на кажущиеся статистически значимыми результаты, которые исчезали после коррекции.
Ограничением данного исследования является то, что в него не была включена контрольная группа, не испытывающая боли. Не менее важно и то, что не было включено ни одной группы, которая не получала бы лечения. Пороги болевого давления не измерялись в течение 1 года наблюдения. К сожалению, значительное количество людей (n=37) было потеряно для последующего наблюдения из-за технических трудностей при проведении визуализации (низкое качество изображения из-за чрезмерного движения головы во время получения МРТ).
Также необходимо соблюдать осторожность, так как это был вторичный анализ рандомизированного контролируемого исследования, проведенного в 2018 году с главной целью - изучить влияние обучения неврологии боли на такие клинические результаты, как боль, инвалидность и болевые когниции.
Напутствия на будущее
Обучение неврологии боли в сочетании с подходом к выполнению упражнений с учетом времени смогло улучшить клинические результаты у людей, страдающих от хронической боли в позвоночнике, но при этом не наблюдалось никаких различий в структурных изменениях белого вещества с течением времени.
Ссылка
Как питание может стать решающим фактором для центральной сенсибилизации - видеолекция
Посмотри БЕСПЛАТНУЮ видеолекцию о питании и центральной сенсибилизации от европейского исследователя хронической боли №1 Джо Нийса. То, каких продуктов питания пациентам следует избегать, наверняка удивит тебя!

