Algorithme de traitement de la coiffe des rotateurs - Conçu conjointement par les patients et les cliniciens pour améliorer les soins

Introduction
Les ruptures importantes ou massives du tendon de la coiffe des rotateurs représentent un fardeau considérable pour le système de santé, car il existe une idée fausse au niveau des soins primaires selon laquelle l'imagerie par résonance magnétique (IRM) est nécessaire pour déterminer le parcours de soins à suivre. Cela augmente les temps d'attente des patients et submerge les établissements de soins secondaires et tertiaires avec des personnes qui auraient pu être prises en charge dans le cadre des soins primaires. Dans le même temps, ces délais d'attente entraînant des retards de traitement, le risque de chronicité s'accroît. Étant donné que les ruptures importantes ou massives de la coiffe des rotateurs touchent principalement la population âgée, les limitations fonctionnelles et les activités de la vie quotidienne qui en résultent peuvent entraîner une morbidité et une incapacité importantes.
Comme on sait que l'imagerie est mal corrélée aux symptômes de l'épaule, le recours excessif à l'IRM encourage les interventions chirurgicales, qui ne sont pas significativement plus performantes que les interventions basées sur l'exercice physique chez tous les patients concernés. Certains patients doivent cependant être examinés par un chirurgien. Étant donné qu'il existe encore beaucoup d'incertitudes diagnostiques, ce qui conduit à des soins non optimisés, il est nécessaire d'obtenir davantage d'informations. L'étude actuelle est donc partie de zéro pour concevoir un parcours de soins, en rassemblant les informations et les expériences des cliniciens, des patients et des chercheurs, afin de parvenir à des soins plus efficaces et efficients. Le résultat est un algorithme de traitement de la coiffe des rotateurs qui informe et aide à guider les soins.
Méthodes
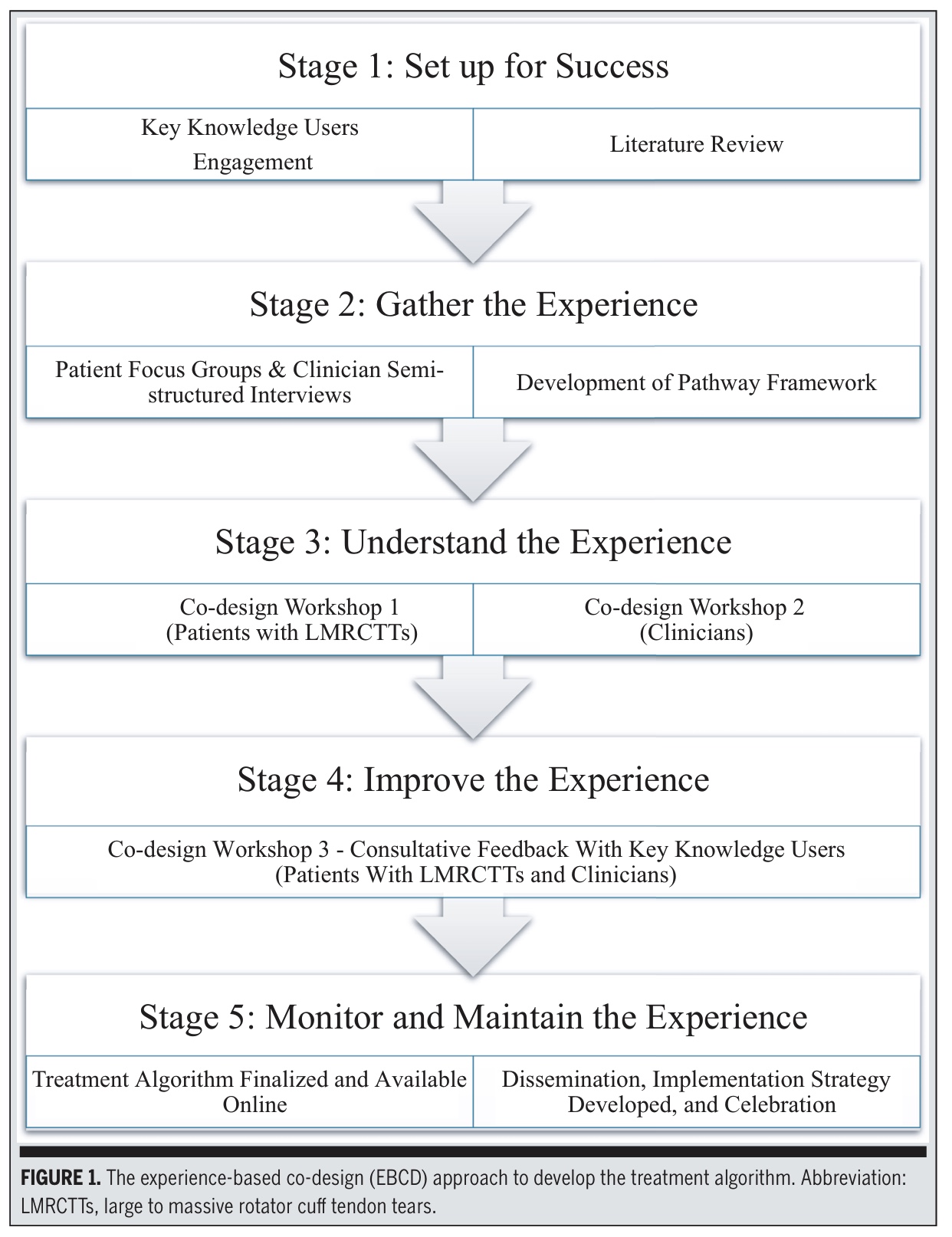
Cette étude a utilisé la COIFFE DESATEURS (Experience-Based Co-Design), qui est une méthodologie participative mixte impliquant des patients souffrant de ruptures massives à larges de la coiffe des rotateurs et des cliniciens en tant que partenaires égaux. Ces ruptures de la coiffe Des Rotateurs ont été définies comme des ruptures impliquant ≥2 tendons et >3 cm de taille. Les étapes 1 à 4 ont été réalisées sur une période de 18 mois.
Étape 1 : Préparer le terrain pour réussir
Un comité de pilotage a été créé, comprenant des kinésithérapeutes, des chirurgiens orthopédiques, des médecins et des chercheurs. Les résultats d'une méta-analyse comparant la chirurgie à l'exercice pour les ruptures de tendon de la coiffe des rotateurs larges à massives, les examens des directives cliniques et les études qualitatives antérieures ont été utilisés pour rédiger le cadre initial. Ce travail fondamental a fourni la structure et l'orientation nécessaires pour commencer à élaborer un cadre préliminaire pour l'algorithme de traitement.
Étape 2 - Recueillir l'expérience
Les chercheurs ont créé un "cadre squelettique" initial en utilisant :
- Groupes de discussion avec les patients
- Entretiens semi-structurés avec des cliniciens
- Cartographie des preuves des meilleures pratiques en matière de douleur musculo-squelettique
Les chercheurs ont créé un "cadre squelettique" en s'appuyant sur plusieurs études antérieures, notamment des recherches qualitatives axées sur les patients et des entretiens avec des cliniciens sur la fourniture de soins à l'Épaule. Ils ont également intégré les idées issues du travail de schématisation conceptuelle sur l'observance et examiné les recommandations des lignes directrices cliniques sur la gestion de la douleur musculo-squelettique. Cette étape a consisté à recueillir et à synthétiser les expériences vécues et les perspectives professionnelles qui allaient façonner la première version du parcours.
Étape 3 - Comprendre l'expérience
Les chercheurs ont invité un échantillon raisonné de patients souffrant de ruptures plus ou moins massives de la coiffe des rotateurs et les cliniciens qui avaient précédemment participé à des entretiens à assister à deux ateliers distincts.
Atelier 1 - Patients (n=8)
Le premier atelier, qui s'est tenu en présence des patients, a permis de présenter le cadre initial. Les patients ont été invités à indiquer ce qui avait facilité ou entravé leur prise en charge à des moments clés du parcours de traitement. Les patients ont parlé de leurs rencontres avec l'évaluation, l'imagerie, les processus de recommandation et la communication. Ils ont également apporté des idées sur l'aspect, la convivialité et le fonctionnement de l'algorithme, et ont décrit les comportements et les approches que les professionnels de la santé devraient éviter. Leurs commentaires ont été consolidés afin de s'assurer que leurs expériences étaient intégrées de manière significative. Ils ont surtout indiqué ce dont ils avaient le plus besoin en matière de communication, d'éducation, de recommandations et de prise de décision.
Atelier 2 - Cliniciens (n=8)
Le deuxième atelier a réuni des cliniciens (chirurgiens, médecins et kinésithérapeutes) qui ont examiné le même cadre. Ils ont évalué les forces et les faiblesses de leurs services actuels, identifié les lacunes en matière de connaissances ou de flux de travail, suggéré des améliorations à apporter à la structure et au contenu du parcours, et affiné les objectifs et les principes clés.
Chirurgiens, médecins et kinésithérapeutes ensemble :
- Identifier ce qui fonctionne dans la pratique actuelle
- Lacunes mises en évidence en matière d'adéquation, de triage et de cohérence
- Affiner la structure et les points de décision essentiels
- Demande de clarté sur les cas où l'IRM est ou n'est pas nécessaire
Les informations des deux ateliers ont été combinées et intégrées dans une version quasi finale.
Étape 4 - Améliorer l'expérience
Un troisième atelier a réuni des patients et des cliniciens pour finaliser l'algorithme de traitement. Trois nouveaux patients ont été ajoutés pour assurer la saturation de l'information. Le groupe :
- Voté sur la mise en page finale et l'ergonomie
- Accentuation ajustée à certains moments
- Ajout de matériel supplémentaire (vidéos avec lien QR, listes de contrôle)
Résultats
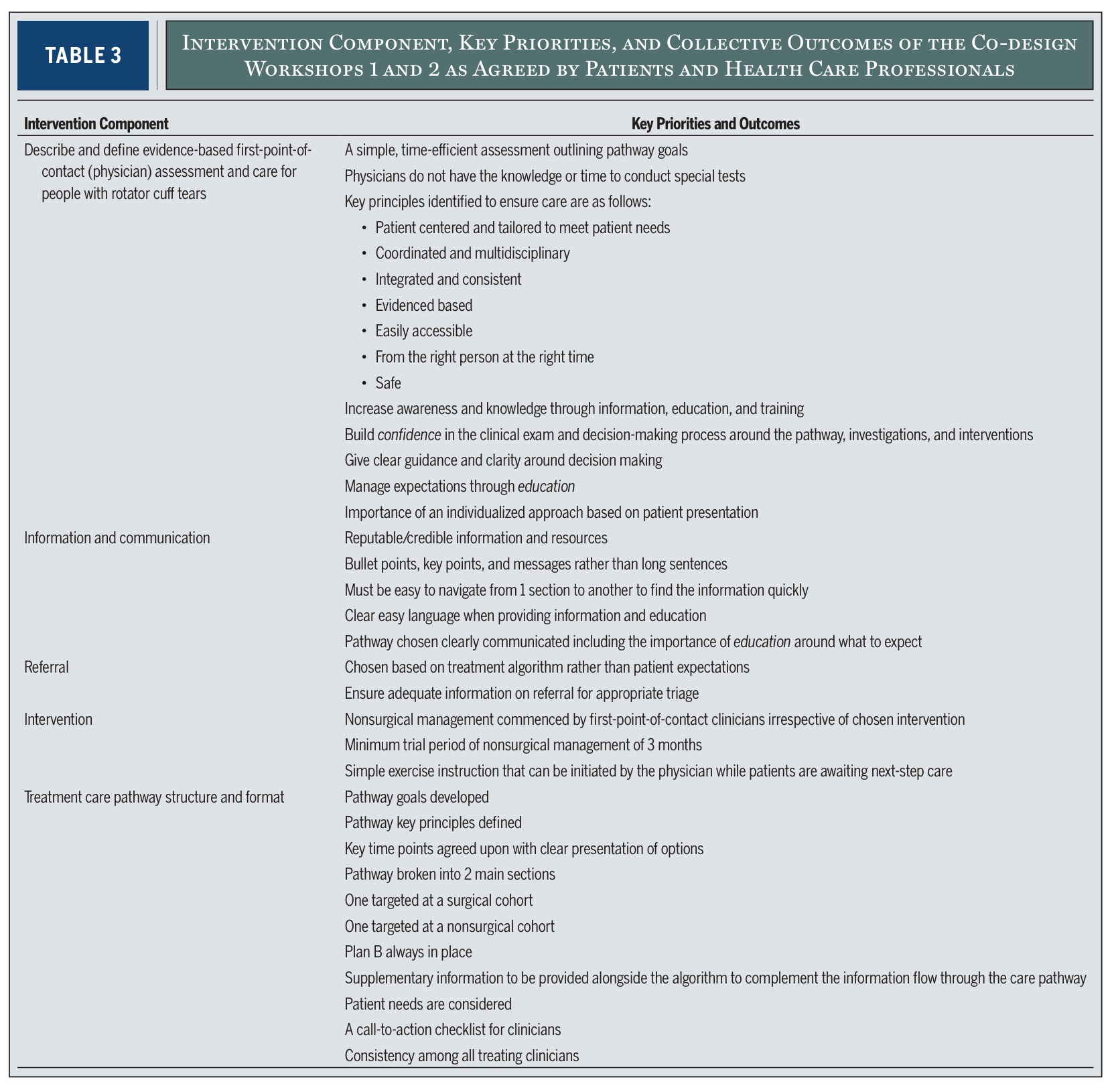
Au cours des deux premiers ateliers, cinq composantes d'intervention ont été identifiées comme étant cruciales pour l'évaluation et le traitement de ces ruptures de la coiffe des rotateurs de grande taille. De leurs discussions, les chercheurs ont dégagé cinq "composantes d'intervention" majeures. Il s'agit essentiellement des cinq grands domaines qui doivent être abordés dans tout parcours de soins efficace.
Ces cinq composantes (présentées dans le tableau 3 de l'étude) comprennent des éléments tels que :
- Comment procéder à la première évaluation clinique ?
- Comment l'information et l'éducation doivent-elles être dispensées ?
- Comment traiter les recommandations ?
- Ce que l'intervention (le traitement) doit comprendre
- Comment le parcours de soins doit-il être structuré et communiqué ?
Trois "moteurs" ont été identifiés comme des influences essentielles sur ces cinq composantes. Un "moteur" est une force ou un thème sous-jacent qui façonne tout le reste.
Ces moteurs sont : Ces moteurs sont : Ces moteurs sont : Ces moteurs sont : Ces moteurs sont : Ces moteurs sont :
- Confiance : Les patients doivent avoir confiance dans le plan et les cliniciens doivent avoir confiance dans leur prise de décision.
- L'éducation : Tout le monde s'accorde à dire que des informations claires, crédibles et cohérentes sont nécessaires pour améliorer la compréhension et les attentes. Les cliniciens et les patients ont exprimé le besoin d'une ressource "unique".
- Le plan : Chaque patient a besoin d'un plan individualisé et bien communiqué, avec une prise de décision partagée.
Ces trois moteurs sont les piliers fondamentaux qui soutiennent les cinq composantes de l'intervention et orientent les priorités et les résultats identifiés par le groupe.
Ainsi, les cinq composantes décrivent ce qui ce qui doit se passer dans un bon parcours de soins. Les trois moteurs expliquent ce qui doit être présent pour que ces éléments fonctionnent efficacement. Ces informations ont été utilisées pour créer 10 points d'action clinique pour soutenir l'évaluation et la prise en charge chirurgicale et non chirurgicale.
Points clés de l'action clinique
Les groupes de cliniciens et de patients ont tous deux souligné la nécessité de :
- Messages cohérents ("les cliniciens doivent parler d'une seule voix")
- Évaluation simple et rapide du premier point
- Une formation claire qui fixe des attentes réalistes
- Essai d'une prise en charge non chirurgicale d'une durée minimale de 12 semaines pour les patients éligibles
- De meilleurs critères de triage pour la recommandation et l'imagerie
- Prise de décision partagée et planification individualisée
- Des options d'exercices simples liées à la réponse à la douleur
- Un "plan B" pour tous les patients, chirurgicaux ou non chirurgicaux
- Une liste de contrôle pour les cliniciens qui appellent à l'action
- Deux parcours distincts mais connectés (chirurgical et non chirurgical)
Le parcours du brassard CALMeR
Enfin, le résultat final a été construit. L'acronyme CALMeR Cuff signifie Comprehensive Approach for Large to Massive Coiffe Des Rotateurs Tears.
L'algorithme de traitement de la coiffe des rotateurs comprend un algorithme d'examen clinique en 4 étapes :
- Sélection des patients et signaux d'alarme : Utilisez les questions clés pour éliminer une instabilité, une raideur de l'épaule ou des signaux d'alarme, conformément au parcours de la Société britannique du coude et de l'épaule (BESS).
- Composants essentiels de l'examen clinique
- Âge, antécédents, exigences fonctionnelles et apparition de la maladie
- ROM active dans 3 plans : flexion, abduction, main derrière le dos/extension
- Documentation des attentes en matière de traitement
- Division des voies d'accès - Chirurgicale ou non chirurgicale
- L'IRM n'est n'est pas recommandée dans le cadre d'un traitement non chirurgical
- L'IRM est réservée à la réflexion du chirurgien lors de la préparation de l'intervention chirurgicale
- Utiliser le mécanisme (traumatique ou persistant/non traumatique) pour déterminer l'urgence.
- Recommandations pour la prise en charge non chirurgicale
- Au moins 12 semaines 12 semaines d'exercices à domicile ou sous surveillance
- Analgésiques selon les besoins
- Exercice de base à l'initiative du médecin s'il existe des temps d'attente
- Recommandation de physiothérapie pour une progression structurée
Les mouvements sont décrits à l'aide de codes QR et comprennent deux mouvements de rotation douce sélectionnés pour leur faible provocation et leur grande sécurité.
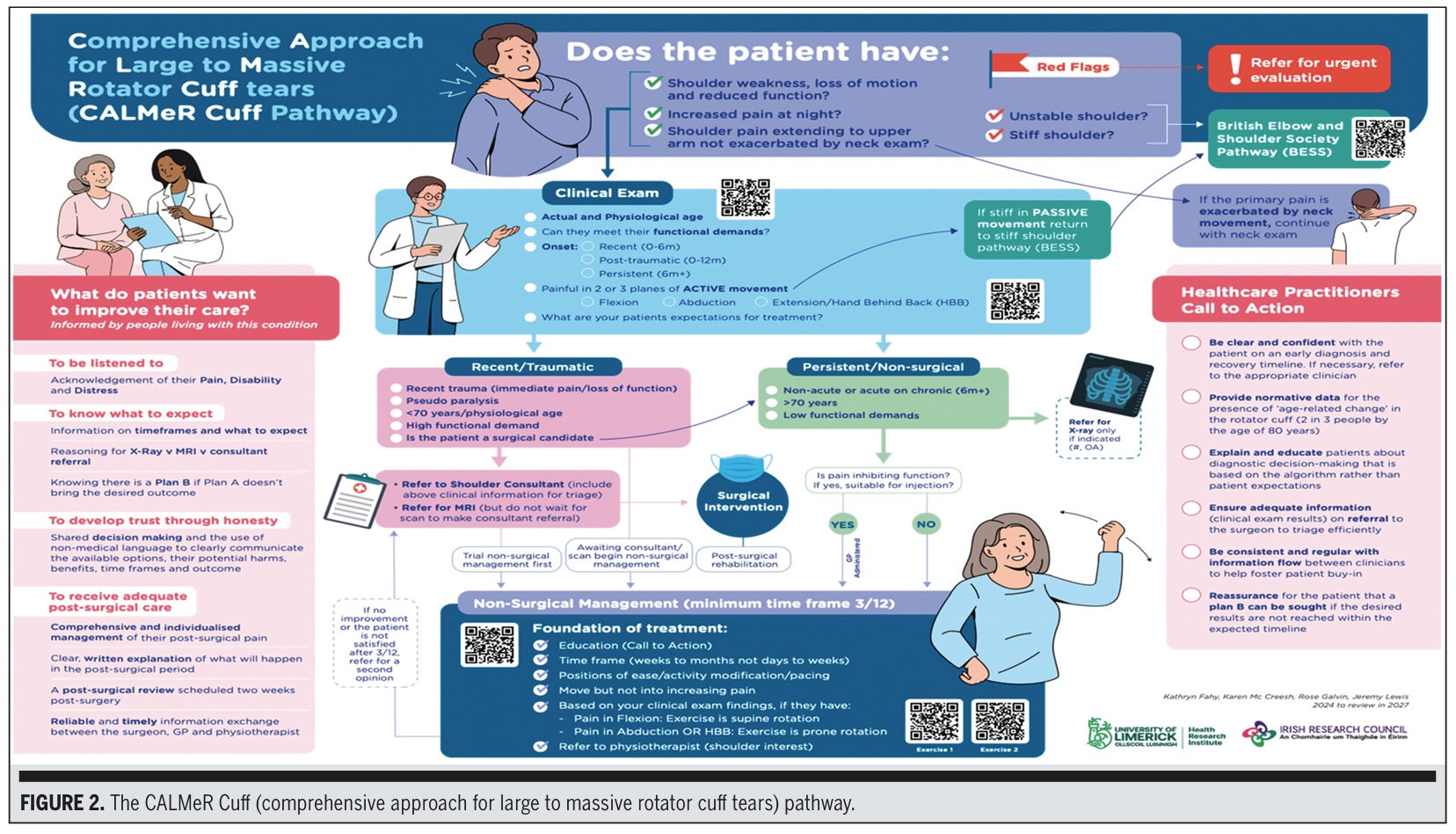
Les patients ont demandé :
- A écouter
- Recevoir des explications simples et claires
- Pour savoir à quoi s'attendre
- Confiance dans le projet
- Pour éviter les messages contradictoires
- Comprendre les options non chirurgicales et les délais
La boîte d'appel à l'action du praticien de santé contient des rappels sur:::::::::::::: :.:
- Fournir un message cohérent
- Exercices et éducation précoces
- Utiliser l'imagerie à bon escient
- Une documentation claire pour les recommandations
Mettre à jour les attentes des patients à un stade précoce
Questions et réflexions
L'algorithme de traitement de la coiffe des rotateurs, tel qu'il est proposé ici, ne propose que deux exercices. Bien que les patients et les cliniciens se soient mis d'accord sur un parcours de soins individualisé, la proposition de deux exercices n'est pas en soi une approche ciblée sur l'individu. Bien que ce cadre soit conçu pour fournir un point de départ pour l'évaluation et les étapes suivantes associées, son efficacité doit encore être validée et peut changer à l'avenir. Il n'est pas injuste de penser qu'un plan de mise en charge plus large et progressif pourrait donner de meilleurs résultats que deux exercices, mais un parcours de soins doit bien commencer quelque part.
Après la conception du parcours de soins "idéal", la prochaine étape logique consisterait à mettre en œuvre cet algorithme de traitement de la coiffe des rotateurs dans des environnements de soins réels. Lorsque ce parcours sera mis en œuvre, son efficacité et son efficience devront être validées. Ainsi, là où ce parcours peut aider à organiser les soins, il ne s'agit pas (encore) d'un "meilleur" algorithme de soins.
L'un des aspects clés est la nécessité d'une cohérence entre les prestataires. Mais les kinésithérapeutes, les médecins généralistes et les chirurgiens peuvent-ils vraiment "parler d'une seule voix" dans différents systèmes de santé ? Il s'agit d'une étape importante qui renforce la confiance des patients et influencera probablement aussi leur adhésion. Si tout le monde est sur la même longueur d'onde et délivre des messages cohérents, il ne fait aucun doute que les patients seront davantage rassurés sur le fait qu'ils sont entre de bonnes mains.
Le parcours indique explicitement que l'IRM de routine n'est pas nécessaire pour une prise en charge non chirurgicale. Un essai de trois mois de physiothérapie peut, même en l'absence d'IRM de l'épaule, produire des différences significatives chez de nombreuses personnes. Les médecins généralistes adhéreront-ils aux recommandations de ne pas orienter les patients vers l'IRM, malgré les attentes des patients et les normes de pratique antérieures ?
Parle-moi comme un intello
L'étude de Fahy et al. a utilisé une méthodologie de conception conjointe basée sur l'expérience (PREUVES), qui est de plus en plus appréciée dans la recherche sur l'amélioration des soins de santé car elle associe des preuves empiriques à l'expérience des utilisateurs dans le monde réel. Contrairement à l'élaboration traditionnelle d'une voie descendante, l'EBCD accorde autant d'importance aux idées des patients qu'à celles des cliniciens. Cette approche est particulièrement intéressante dans le contexte de la douleur de l'épaule, où l'ambiguïté diagnostique, la prise de décision variable et l'incohérence des soins ont été signalées. En intégrant les deux groupes de parties prenantes à de multiples étapes itératives, les chercheurs ont créé une voie façonnée non seulement par la littérature, mais aussi par l'expérience vécue par les personnes qui reçoivent et fournissent des soins. Il s'agit là d'un point fort méthodologique, qui renforce la validité écologique et améliore la probabilité d'adoption clinique. Cependant, son efficacité n'a pas été étudiée à ce jour. Le but ultime de cet algorithme de traitement des ruptures de la coiffe des rotateurs étant d'améliorer l'efficacité et la qualité des soins, des études basées sur la mise en œuvre évaluant son adoption dans le monde réel et sa capacité à modifier les résultats pour les patients doivent être examinées plus avant.
D'un point de vue analytique, l'étude s'est entièrement appuyée sur des données qualitatives. Les enregistrements audio des ateliers ont été transcrits et soumis à une analyse de contenu, une approche qui permet aux chercheurs de détecter des modèles à travers de multiples formes de contribution (discussion, vote, retour d'information et observations comportementales). Le processus de co-conception s'est appuyé sur une synthèse itérative à chaque étape, ce qui signifie que les premières observations ont permis d'orienter les structures et les discussions de l'atelier suivant.
Il est important de noter que l'étude a respecté les normes SQUIRE 2.0 pour les rapports sur l'amélioration de la qualité, ce qui renforce la transparence et la rigueur méthodologique, même en l'absence de statistiques quantitatives. Dans la conception qualitative des soins de santé, un tel échafaudage méthodologique est essentiel, car il permet d'éviter les interprétations sélectives et de garantir que chaque élément thématique inclus dans le parcours final est étayé par de multiples sources de données.
La méthode EBCD a également créé une interaction entre les connaissances fondées sur la théorie et celles fondées sur l'expérience. Les Preuves issues de la revue systématique et de la méta-analyse qui sous-tendent le projet ont guidé le contenu du cadre squelettique, garantissant que les recommandations chirurgicales et non chirurgicales s'appuient sur les meilleures recherches disponibles. Par ailleurs, les patients ont donné un aperçu des aspects émotionnels, comportementaux et pratiques de leur parcours de soins, autant d'éléments que les essais traditionnels ne parviennent souvent pas à appréhender. Par exemple, l'importance accordée à la cohérence des messages, à la clarté des attentes et à la crédibilité du matériel éducatif est directement issue des récits des patients, ce qui montre comment les méthodologies qualitatives enrichissent les parcours cliniques en intégrant des aspects des soins qui influencent profondément l'adhésion et les résultats.
Malgré ses points forts, l'étude présente plusieurs limites méthodologiques. Les ateliers ont recruté des personnes qui étaient probablement plus motivées, plus engagées ou plus au fait des questions de santé que la population générale des patients, ce qui introduit un risque de biais de sélection. Le résultat pourrait être un parcours qui reflète les besoins des patients les plus proactifs tout en sous-représentant ceux qui sont moins confiants dans les systèmes de santé. En outre, bien que l'équipe de recherche ait consciemment tenté d'aplanir la dynamique hiérarchique en séparant d'abord les patients et les cliniciens pour ne les réunir qu'à l'étape 4, l'influence potentielle de l'autorité des cliniciens dans les ateliers d'articulation reste un défi reconnu dans la recherche sur la co-conception. Les structures des systèmes de santé, les comportements en matière de recommandation et les limites professionnelles diffèrent d'un pays à l'autre, de sorte que le parcours pourrait nécessiter une adaptation avant d'être appliqué ailleurs. Enfin, et c'est peut-être le plus important, la filière du brassard CALMeR n'a pas encore fait l'objet de tests de faisabilité ou de mise en œuvre. Bien que la conception soit méthodologiquement solide et fortement ancrée dans l'expérience des parties prenantes, son efficacité dans le monde réel n'a pas encore été testée.
Messages à emporter
Cette étude a permis de créer le premier algorithme de traitement des ruptures de la coiffe des rotateurs conçu en commun, spécifiquement pour les ruptures importantes à massives de la coiffe des rotateurs, en combinant les preuves et l'expérience des patients. Pour la plupart des patients, les soins non chirurgicaux devraient commencer immédiatement, y compris des exercices simples et une éducation. Le parcours précise que l'IRM et la chirurgie ne sont pas automatiquement nécessaires. En outre, le parcours vise à garantir que tous (médecins généralistes, kinésithérapeutes et chirurgiens) fournissent des messages cohérents, un travail coordonné et des soins qui renforcent la confiance. L'algorithme n'a pas encore été testé dans des cliniques réelles. Tant que des études de faisabilité et d'efficacité n'auront pas été réalisées, son impact pratique restera incertain.
Référence
DEUX MYTHES DÉMYSTIFIÉS ET TROIS BOMBES DE CONNAISSANCES GRATUITES
Ce que l'université ne vous dit pas sur le syndrome du conflit de l'épaule et la dyskinésie de l'omoplate et comment améliorer massivement votre jeu d'épaule sans payer un seul centime !

