RCRSP : exercice ou formation ?

Introduction
Les douleurs de l'épaule liées à la coiffe des rotateurs (RCRSP) représentent un fardeau considérable car elles sont associées à une diminution de la fonction et de la douleur. Ainsi, les gens peuvent éviter de bouger leurs bras, adopter une peur liée au mouvement et développer la catastrophisation. Pour y remédier, une bonne séance de kinésithérapie commence par un travail d'information sur la maladie afin de lutter contre les fausses croyances et la kinésiophobie et d'améliorer l'auto-efficacité. Mais comme la condition de RCRSP entraîne des plaintes liées à la force et au mouvement, il est possible que l'éducation en elle-même ne soit pas suffisante pour résoudre les problèmes de mouvement. C'est pourquoi la prise en charge du RCRSP est souvent complétée par de l'exercice physique. Dans ce spectre, les exercices les plus courants sont les exercices de renforcement et de contrôle de la motricité. Jusqu'à présent, aucune des méthodes d'exercice ne s'est avérée supérieure à l'autre. L'objectif de cette étude était de comparer leur efficacité lorsqu'elles sont ajoutées à l'éducation.
Méthodes
Cette étude a utilisé un modèle contrôlé randomisé pour inclure des participants adultes atteints de RCRSP âgés de 18 à 75 ans. Ils présentaient des symptômes à l'épaule depuis plus de trois mois et un arc douloureux. Ils ont été examinés à l'aide du signe de Neer, du test de Kennedy de Hawkin, de la rotation externe et de l'abduction résistantes de l'épaule et du test de Jobe. Au moins trois tests positifs étaient nécessaires pour inclure le RCRSP. Ce groupe a été proposé pour inclure les sujets de cette étude et a été adapté de Michener et al. 2009.
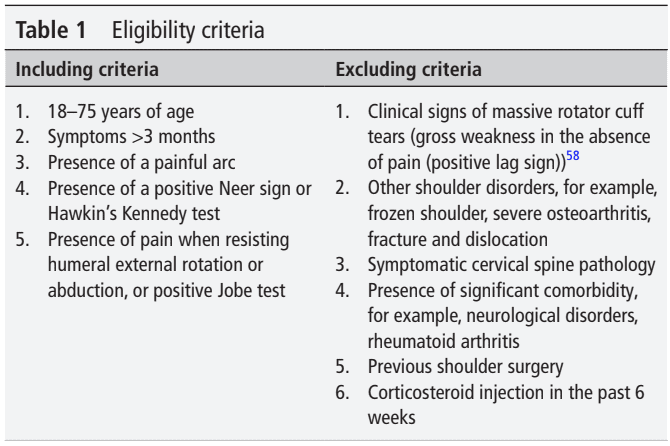
L'étude a été conçue pour comparer les trois interventions sur une période de 12 semaines. Un groupe recevant une éducation a été comparé à un groupe où des exercices de renforcement ont été ajoutés au programme d'éducation et à un groupe effectuant des exercices de contrôle moteur en plus de l'éducation. Le groupe d'éducation a bénéficié de deux séances d'éducation au cours de la période de 12 semaines. Les groupes d'exercice ont participé à 6 séances d'intervention sur 12 semaines.
L'enseignement dispensé à chaque groupe portait sur l'anatomie et la fonction de base de l'épaule, la science de la douleur, la gestion de la douleur et la modification de l'activité. Ces informations ont été fournies au cours des deux sessions éducatives et, par la suite, les participants ont été invités à regarder une série de vidéos éducatives portant sur l'importance de l'activité physique, d'un sommeil sain et d'habitudes alimentaires, et mettant en évidence l'anatomie et les principes de gestion de la douleur abordés précédemment.
Dans le groupe de renforcement, la formation décrite ci-dessous a été dispensée en même temps qu'un programme de renforcement progressif de l'épaule. Les exercices concentriques et excentriques ont été effectués à 90 % du 1RM avec des poids libres et des bandes de résistance. Les exercices visaient les rotateurs internes et externes, les abducteurs et les muscles scapulaires. Une série du nombre maximum de répétitions a été effectuée jusqu'à la fatigue musculaire. Lorsque le niveau de douleur augmentait ou diminuait, les répétitions requises étaient respectivement réduites ou augmentées.
Le groupe de contrôle moteur a reçu les mêmes conseils éducatifs et a participé à des procédures de modification des symptômes de l'épaule pour soulager les symptômes pendant les mouvements de l'épaule, sur la base de Lewis et al. 2016. En bref, il s'agit d'identifier les mouvements, les activités ou les postures qui réduisent les symptômes, qu'il s'agisse d'activités quotidiennes, professionnelles ou sportives. Les symptômes ont été définis comme la douleur, la réduction des mouvements, l'instabilité et les symptômes associés à une atteinte neurovasculaire. Fondamentalement, la procédure de modification des symptômes a été décrite comme suit :
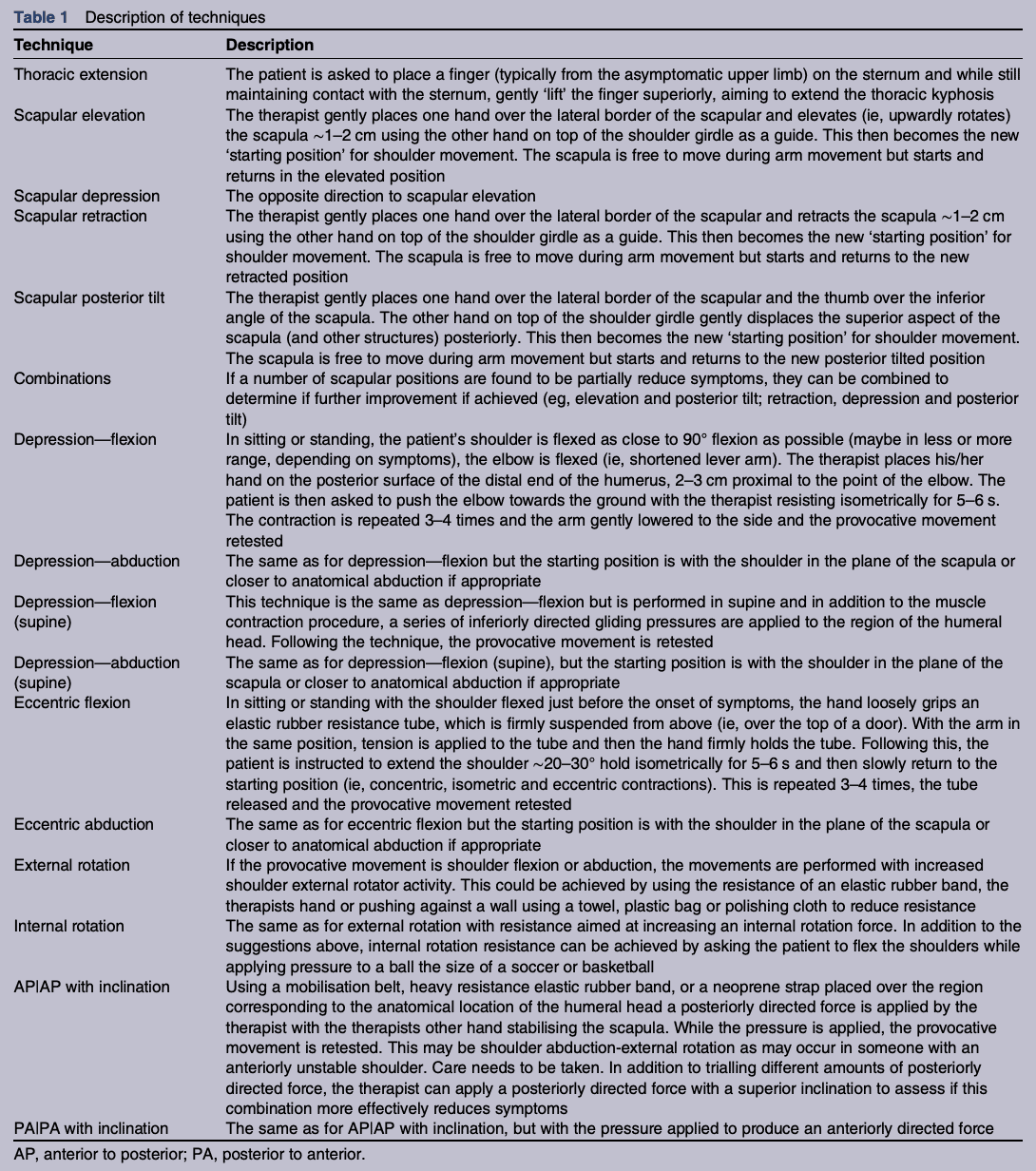
Une série de tests cliniques a été réalisée de manière séquentielle dans trois domaines clés : la technique thoracique "doigt sur le sternum", les procédures scapulaires et les procédures "tête humérale". Si une technique réduit la douleur, elle est alors utilisée lors d'exercices d'élévation dans les trois plans (flexion, abduction, scaption) et incorporée dans les mouvements fonctionnels quotidiens du participant. L'ECM pendant l'élévation du bras a progressé à travers une séquence de réentraînement standardisée en six phases, où la rétroaction externe a été progressivement réduite et la charge externe a été lentement augmentée (sans que la charge ne dépasse 50 % de 1 RM (>15 répétitions))".
Lorsque nous entrons dans les références de la procédure de modification des symptômes, il s'agit de la description des modificateurs possibles.
Le critère d'évaluation était le QuickDASH, un questionnaire en 11 points qui mesure la fonction physique et les symptômes liés à l'épaule. La différence minimale cliniquement importante (MCID) était de 8,0 points pour le QuickDASH et le changement minimal détectable (MDC) était de 11,2 points.
Résultats
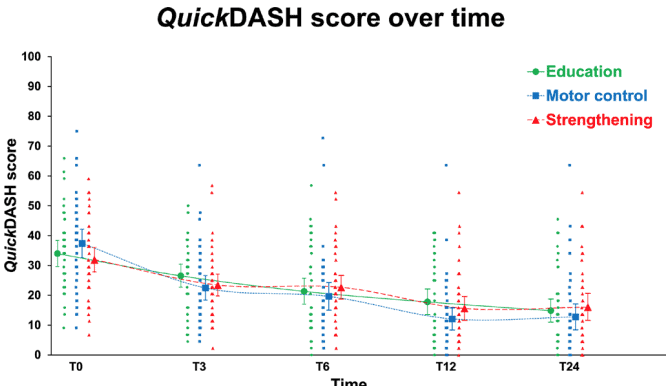
Au total, 123 participants ont été inclus dans l'essai clinique randomisé. Ils étaient âgés en moyenne de 47 ans et se plaignaient du RCRSP depuis 2 ans en moyenne. Comme vous pouvez le constater, tous les participants, indépendamment de la répartition des groupes, ont progressé. La différence par rapport aux scores de base à 24 semaines dépassait la MCID et la MDC pour toutes les interventions.
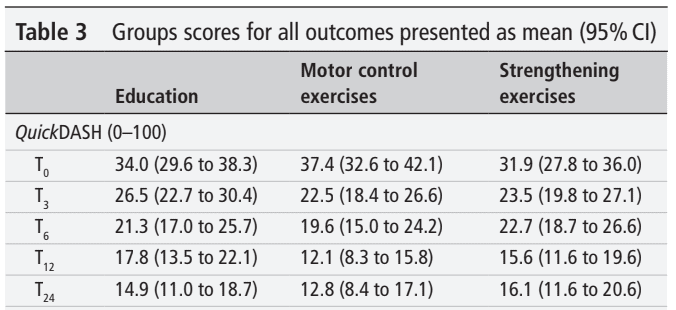
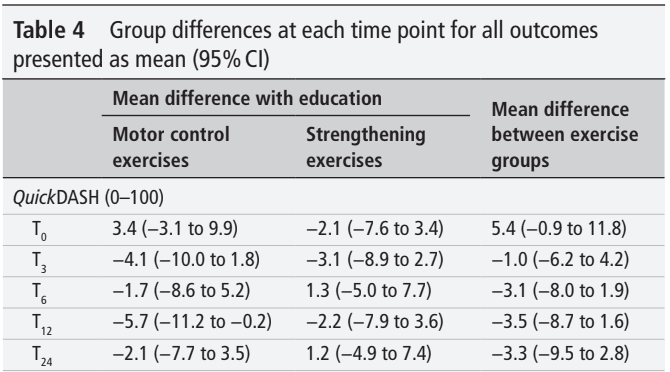
Les résultats de l'analyse du critère de jugement principal n'ont pas révélé de différences significatives entre les groupes. Cela signifie qu'aucune des interventions n'était supérieure à l'éducation seule. Chaque semaine, les participants ont amélioré leur score QuickDASH de 0,8 point ou de 1,3 point en moyenne lorsque l'amélioration a été calculée sur la période d'intervention de 24 semaines ou de 12 semaines respectivement.
Questions et réflexions
La distance acromio-claviculaire a également été évaluée. Bien que la puissance n'ait pas été calculée pour ce résultat, l'analyse a révélé que malgré les améliorations dans chaque groupe, la distance acromio-claviculaire n'a pas changé au cours de l'étude. Cela confirme que la compression des tendons de la coiffe des rotateurs sous l'acromion n'est pas responsable du RCRSP.
Les critères d'inclusion spécifiaient un âge maximum de 75 ans. L'âge moyen dans le groupe éducation, par exemple, était de 47,9 +/- 15,3 ans. Plus le patient est âgé, plus il est probable que des changements dégénératifs soient à l'origine du problème du RCRSP. L'analyse a été ajustée en fonction de l'âge, mais malheureusement, aucune autre information n'a été fournie sur la base de sous-groupes de catégories d'âge. Il aurait été intéressant de voir s'il y avait une différence de réponse entre les jeunes adultes et les adultes plus âgés.
Une manière simple et intéressante de vérifier si votre patient a bien assimilé les informations éducatives que vous lui avez fournies consiste à lui demander de résumer ce qu'il a appris. Après avoir visionné les vidéos éducatives, on a demandé aux participants quel était le message le plus important de la vidéo elle-même. De cette manière, on s'est assuré que les participants saisissaient les éléments d'information importants qui leur étaient fournis. Une question aussi simple que cela, mais qui n'en a pas moins de valeur. C'est une chose que je retiendrais de cette étude pour l'utiliser moi-même dans la pratique.
Parle-moi comme un intello
Aucune différence dans les résultats n'a été observée lorsque les participants ont reçu des exercices de chargement en plus de l'éducation. Comme cette étude n'incluait pas de véritable groupe de contrôle, nous ne pouvons pas affirmer que c'est la partie éducative qui conduit à l'amélioration de la fonction et des symptômes, ou simplement l'histoire naturelle. Il convient d'en tenir compte. Néanmoins, les patients inclus présentaient des symptômes de RCRSP depuis plus de 1,5-2 ans, comme l'indiquaient les caractéristiques de base. Par conséquent, nous pouvons conclure avec prudence que les améliorations ne sont probablement pas dues à l'histoire naturelle elle-même.
Cet essai contrôlé randomisé a été mené de manière rigoureuse. Ce qui m'a paru intéressant, ce sont les exercices de renforcement à forte charge (90 % de 1RM) et, en particulier, l'absence d'effets indésirables. Une fois de plus, cela indique que l'exercice est sans danger, même lorsqu'il est pratiqué à haute intensité. Une très bonne approche des progressions a été faite. A chaque séance de renforcement, la force du participant a été réévaluée et le programme de résistance a été adapté en conséquence. Les auteurs ont noté que, malgré leur détermination de 90% de la 1RM, celle-ci a pu être influencée par la douleur et, ou, la kinésophobie et n'a donc peut-être pas reflété la véritable 1RM à 90%. C'est, à mon avis, inévitable, et les mesures hebdomadaires de suivi de la force pour adapter l'intensité de la charge auraient pu y remédier.
L'adhésion aux exercices a été bonne, avec 86 % et 82 % respectivement pour les exercices de contrôle de la motricité et les exercices de renforcement. Aucun effet indésirable n'a été signalé et nous pouvons donc conclure que les deux options d'exercice sont réalisables. La méthodologie spécifiait que les exercices de contrôle moteur devaient évoluer vers des mouvements fonctionnels du corps entier une fois qu'il était possible de les exécuter sans douleur. Malgré cela, aucune information n'a été fournie sur les pourcentages de participants atteignant ce stade sans douleur.
Messages à emporter chez soi
L'amélioration du QuickDASH au cours de l'intervention a été d'environ 1 point par semaine. La MCID de ce questionnaire rapporté par le patient est de 8 points. Sur la base de ces résultats, vous pourriez donc donner un pronostic à votre patient atteint de RCRSP, à savoir qu'il faudra environ 8 semaines avant que des changements significatifs n'apparaissent. Ce conseil peut s'avérer nécessaire pour amener votre patient à respecter le plan de rééducation (qu'il comprenne l'éducation seule ou combinée à des exercices de renforcement ou de contrôle de la motricité) et éviter qu'il ne souhaite une "solution rapide".
Les deux groupes se sont améliorés dans la même mesure que le groupe "éducation seule". Le message le plus important que vous pouvez tirer de cette étude est que vous devez très bien éduquer votre patient RCRSP, et que vous pouvez ajouter l'exercice à cela. Les deux types d'exercices (plus d'exercices de contrôle moteur liés à la qualité du mouvement) ont permis d'améliorer les scores QuickDASH lorsqu'ils ont été ajoutés à l'éducation.
Référence
Références supplémentaires
DEUX MYTHES DÉMYSTIFIÉS ET TROIS BOMBES DE CONNAISSANCES GRATUITES
Ce que l'université ne vous dit pas sur le syndrome du conflit de l'épaule et la dyskinésie de l'omoplate et comment améliorer massivement votre jeu d'épaule sans payer un seul centime !

