Comment les kinésithérapeutes peuvent-ils rassurer efficacement les patients qui consultent pour des douleurs dorsales ? Une étude qualitative.

Introduction
La réassurance reste l'une des interventions les plus efficaces mais aussi les plus difficiles dans la gestion De La Douleur. Comme le souligne une récente revue des Physiotutors, les attentes des patients concernant le traitement - en particulier l'exercice - influencent considérablement leur douleur et les résultats fonctionnels, à court et à long terme. De nouvelles preuves suggèrent que l'éducation thérapeutique et les soins en collaboration peuvent remodeler les croyances néfastes.
De nombreux cliniciens ont encore du mal à rassurer efficacement. Les contraintes de temps, les priorités concurrentes et les lacunes en matière de communication ne permettent souvent pas de répondre aux préoccupations essentielles des patients, ce qui érode la confiance thérapeutique.
Les recherches soulignent l'intérêt de combiner la réassurance cognitive (explications claires et fondées sur des preuves) et la réassurance affective (empathie et établissement de rapports) pour responsabiliser les patients et promouvoir l'autogestion. Pourtant, la question reste posée : Comment les cliniciens peuvent-ils affiner leur approche de la réassurance dans la pratique quotidienne ?
Cette étude qualitative examine les subtilités d'une réassurance efficace en physiothérapie, fournissant des stratégies exploitables pour améliorer la confiance thérapeutique et la récupération des patients.
Méthodes
Cette étude a analysé les enregistrements vidéo de 20 consultations initiales de physiothérapie (10 thérapeutes, 20 patients) recueillis en 2016 dans le cadre d'une enquête plus large sur la formation à la Thérapie Fonctionnelle Cognitive (TFC). Douze thérapeutes ont été sélectionnés à dessein pour représenter la diversité en termes de sexe, d'âge, d'expérience clinique (4-14+ années), et avaient reçu une formation biopsychosociale post-universitaire (0-12 jours).
Des patients (âgés de 26 à 67 ans) souffrant de lombalgie chronique non spécifique (>3 mois) ont été recrutés dans deux services de physiothérapie britanniques. Les patients ont rempli le questionnaire de dépistage de la douleur musculo-squelettique d'Ørebro (ØMPSQ), le questionnaire d'invalidité de Roland Morris (RMDQ), l'outil de dépistage STarTBack et une échelle numérique d'évaluation de la douleur (NRS) de 0 à 10. Les consultations ont duré de 35 à 60 minutes et ont été enregistrées sur vidéo en présence d'un chercheur chargé de gérer l'équipement. Sept patients initialement recrutés ont été exclus (1 a refusé l'enregistrement, 4 ont résolu leurs symptômes, 2 ne se sont pas présentés), ce qui laisse 20 participants (11 femmes, 9 hommes) pour l'analyse.
Cette étude a utilisé l'analyse de conversation (AC) comme cadre qualitatif pour étudier comment une réassurance efficace en physiothérapie est co-construite pendant les consultations cliniques.
Les consultations enregistrées sur vidéo ont d'abord été transcrites mot à mot par des transcripteurs professionnels afin d'établir un enregistrement de base des interactions. Ces transcriptions ont ensuite été affinées à l'aide de la notation détaillée de Jefferson, qui préserve les caractéristiques fines de la parole - y compris les pauses, l'intonation, les chevauchements et la prosodie - ainsi que les comportements non verbaux pertinents (par exemple, le regard, les gestes, la posture) annotés dans le contexte. Ce niveau de détail est essentiel pour comprendre non seulement ce qui a été dit, mais aussi comment cela a été dit et reçu.
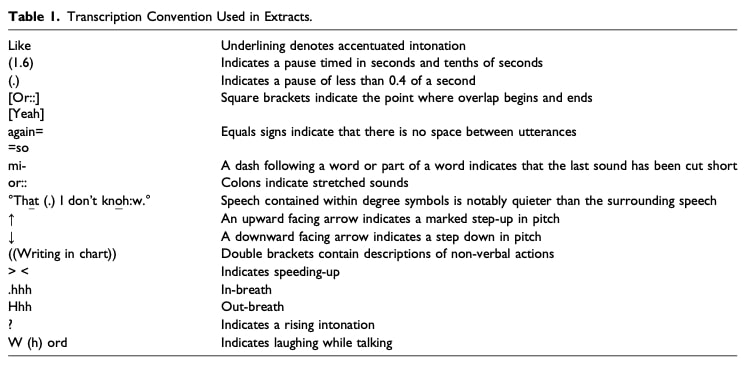
Guidée par les principes de la CEINTURE ABDOMINALE, l'analyse s'est concentrée sur les dimensions abdominales de l'interaction :
- Prise de parole - La manière dont les participants ont organisé les transitions de leur discours, y compris les interruptions, les passages de témoin en douceur ou les chevauchements compétitifs, révélant la dynamique du pouvoir et l'engagement.
- Organisation de la séquence - Comment chaque énoncé conduit au suivant, en particulier comment l'assurance a été initiée, développée et comment on y a répondu à travers plusieurs tours.
- Conception de la tournure - La formulation, le cadrage et les stratégies pragmatiques (par exemple, la couverture, les déclarations emphatiques) utilisés pour rassurer.
- Choix lexical - Sélection de mots spécifiques (par exemple, "normal" par rapport à "commun") et leurs implications pour façonner les perceptions des patients.
- Asymétrie interactionnelle - Comment les rôles institutionnels (clinicien vs. patient) ont influencé la participation, par exemple en contrôlant les changements de sujet ou les schémas de questions-réponses.
- Coordination non verbale - L'alignement (ou le désalignement) entre la parole et le langage corporel, comme le fait de hocher la tête tout en affirmant l'inquiétude d'un patient.
- Structure de la consultation - L'arc plus large de la rencontre, de l'ouverture (par exemple, l'établissement d'un rapport) à la fermeture (par exemple, le résumé des prochaines étapes), et l'endroit où la réassurance est apparue de manière stratégique.
Deux chercheurs ont analysé indépendamment les conversations pour identifier les moments de réconfort, puis ont comparé les résultats pour minimiser les biais. Leur approche a soigneusement équilibré l'observation naturelle des modèles d'interaction et la prise en compte de la manière dont les antécédents cliniques peuvent influencer les interprétations. Grâce à ce processus, l'analyse a permis d'identifier les facteurs manifestes et nuancés qui déterminent le succès ou l'échec d'une réassurance efficace dans les dialogues cliniques en physiothérapie.
Résultats
Les résultats ont révélé un spectre de rassurance efficace dans les pratiques de kinésithérapie lors des consultations pour douleurs dorsales, allant d'approches collaboratives centrées sur le patient à des interactions moins réussies, dominées par le thérapeute.
La réassurance du Kinésithérapeute n'est pas ciblée sur les préoccupations du patient.
La recherche a montré que les kinésithérapeutes peuvent présupposer les principales préoccupations des patients, minimisant souvent les résultats qu'ils rapportent. Parmi les exemples de verbatim, on peut citer " Ce n'est pas... ce n'est pas [quelque chose de majeur] " (Kinésithérapeute discutant des résultats de l'IRM du dos). L'analyse de trois autres cas a révélé cette tendance constante à minimiser les résultats de l'imagerie. Étant donné que les résultats de l'imagerie ne sont souvent pas en corrélation avec la douleur ou les limitations fonctionnelles, ces cas suggèrent que ces résultats ne sont peut-être pas la principale préoccupation des patients - même si les kinésithérapeutes fournissent souvent une éducation non sollicitée à ce sujet.
Les études ont également montré que certains praticiens ont du mal à créer un espace permettant aux patients d'exprimer leurs convictions et leurs préoccupations. Lorsque les patients tentent de réorienter les conversations - par des signaux verbaux tels que des "[Ouais c'est]- c'est" hésitants ou des signaux non verbaux tels que le "o↓yeaho" découragé en regardant vers le bas - les thérapeutes peuvent rater ces occasions. Dans un cas, lorsqu'un patient a précisé que sa principale préoccupation était de reprendre le travail, et non les résultats du scanner, le kinésithérapeute a réagi en le rassurant de manière générale : "Je suis confiant... nous pouvons vous aider à le faire", plutôt que d'explorer ses préoccupations spécifiques.

En outre, les thérapeutes délivrent parfois des messages contradictoires. Un clinicien s'est d'abord intéressé aux problèmes d'arthrite d'un patient ("Nous allons nous pencher sur la question"), mais il s'est ensuite contredit en qualifiant l'arthrite vertébrale d'universelle ("nous en avons tous") et de "processus normal". Les choix linguistiques ont également joué un rôle : des expressions telles que "ne semble pas horrible ou quelque chose dont nous devrions nous inquiéter" ont suscité des inquiétudes inutiles grâce à des termes tels que "horrible".

Confirmer les craintes d'un patient par une expérience comportementale
L'interaction clinique de l'extrait 5 montre une approche efficace pour gérer la peur d'un patient de se pencher en avant ("je vais me faire mal au dos"). Le kinésithérapeute a commencé par explorer le mouvement progressivement, d'abord à partir d'une position assise, tout en fournissant un retour d'information positif : "C'est bon, n'est-ce pas ?" Lors de la progression vers le mouvement spécifiquement redouté par le patient - se pencher, qu'il associait à une "distance" excessive - le thérapeute a astucieusement observé les signaux non verbaux anxieux du patient et a créé un espace de discussion en demandant : "Avez-vous des inquiétudes à ce sujet ?"
La session a ensuite été consacrée à la modification des croyances par le biais de démonstrations physiques. En guidant le patient dans une position couchée sur le côté sans charge, les genoux fléchis jusqu'à la poitrine - une position de flexion totale de la colonne vertébrale que le patient redoutait normalement - et en lui demandant "Vous sentez-vous quelque chose ?", le thérapeute a créé une puissante contradiction expérientielle lorsque le patient a répondu "Non, c'est en fait très confortable". Cette démonstration concrète que la flexion peut être exempte de douleur a conduit à un moment clé de recadrage, lorsque le thérapeute a suggéré que "le problème n'est pas la flexion en soi, mais la façon dont vous vous pliez : C'est le processus qui vous permet de vous mettre dans ces positions". L'accord significatif du patient - "Oui, c'est... c'est une grande partie du problème que j'ai eu" - a confirmé ce changement de compréhension.
L'intervention a débouché sur une application pratique, incorporant des techniques de respiration pendant les mouvements de flexion afin de réduire les protections. Les réactions immédiates du patient - "beaucoup mieux en fait" et "c'est mieux qu'avant" - ont démontré une progression tangible, que le thérapeute a renforcée par une validation réflexive ("je suis tout à fait d'accord avec vous") concernant les mécanismes de protection.
Ce cas illustre comment la combinaison d'une exposition graduelle, d'une démonstration physique de la sécurité, d'un recadrage cognitif et d'un renforcement positif immédiat permet de rassurer efficacement les patients en physiothérapie en s'attaquant aux peurs liées aux mouvements. Il souligne que la réassurance en physiothérapie atteint son plus grand impact lorsque les patients découvrent la sécurité à travers leurs propres expériences de mouvement, soutenus par un thérapeute qui à la fois guide et valide leurs progrès.


Question et réflexions
Comme l'ont constaté les chercheurs, il semble que les kinésithérapeutes discutent systématiquement des résultats d'imagerie, même lorsque les patients n'ont pas soulevé de problème à ce sujet. Cela soulève des questions quant à l'hypothèse sous-jacente selon laquelle les patients sont trop préoccupés par les résultats de l'imagerie. En effet, ces présupposés peuvent conduire à une prise en compte inadéquate des préoccupations réelles des patients, qui se sentent alors incompris.
Nous devons donc examiner cette tendance à fournir aux patients une éducation générique sur l'imagerie. Pourquoi cela se produit-il ? Une explication possible est l'adoption d'une posture d'expert, induisant une relation verticale où le thérapeute assume le rôle de détenteur du savoir qui doit "éduquer" le patient. Bien que probablement inconsciente, cette dynamique peut créer un déséquilibre dans la relation thérapeutique, positionnant le patient comme un récepteur passif de connaissances plutôt que comme un participant actif.
En revanche, une relation thérapeutique horizontale établit l'égalité entre le thérapeute et le patient. Cette approche collaborative permet aux solutions de découler naturellement des expériences vécues par le patient, le thérapeute facilitant l'exploration et offrant un recadrage expert lorsque cela s'avère bénéfique. Une telle dynamique renforce la capacité du thérapeute à entendre véritablement les préoccupations du patient et à y répondre avec précision.
La dernière étude de cas illustre l'efficacité de la réassurance en physiothérapie dans la pratique, en démontrant cette interaction thérapeutique idéale. Grâce à des expériences comportementales telles que l'exposition graduelle à des mouvements redoutés, les patients développent une conscience de soi cruciale et deviennent des participants actifs à leurs soins. Les Preuves indiquent que les patients qui s'engagent physiquement et comprennent leur état - soutenus par le renforcement du thérapeute - sont rassurés de manière plus significative et obtiennent probablement de meilleurs résultats en termes de récupération.
Parle-moi comme un intello
Cette étude qualitative adopte une approche non statistique pour examiner les techniques de réconfort en physiothérapie. Bien qu'il intègre des échelles quantifiables telles que l'ENRS, l'ÖMPSQ et le RMDQ, celles-ci ne sont pas utilisées comme mesures de résultats primaires pour déduire l'efficacité clinique. Au contraire, l'étude se concentre sur les dimensions subjectives des interactions thérapeutiques, ce qui soulève des questions importantes sur la nature des preuves lors de l'étude de phénomènes intrinsèquement qualitatifs.
Le défi de l'étude de l'expérience subjective
La recherche sociale présente des défis méthodologiques uniques, car les outils statistiques traditionnels sont souvent inadéquats pour saisir les nuances des perceptions et des expériences vécues par les patients. Par définition, ces éléments résistent à la quantification, ce qui nécessite des paradigmes alternatifs capables d'explorer la construction du sens dans les interactions sociales. La recherche qualitative apparaît donc comme le cadre le plus approprié pour répondre à ces questions.
Analyse des conversations et fondements ethnométhodologiques
Les auteurs utilisent l'analyse des conversations (AC), une méthodologie profondément influencée par la philosophie phénoménologique et l'ethnométhodologie. Fondé sur la tradition phénoménologique, ce paradigme reconnaît que la réalité est construite subjectivement par l'interprétation individuelle et collective. L'ethnométhodologie prolonge cette perspective en examinant la manière dont l'ordre social est réalisé dans la pratique par le biais des interactions quotidiennes.
Les principaux axes d'analyse sont les suivants :
- Dynamique du tour de parole dans le dialogue
- Communication non verbale (par exemple, gestes, contact visuel)
- Négociation des rôles entre le clinicien et le patient
Dans ce contexte, les relations thérapeutiques ne sont pas prédéfinies mais sont activement co-construites par l'interaction d'un moment à l'autre. Par exemple, le réconfort d'un kinésithérapeute n'est pas simplement "délivré" mais est façonné par des échanges réciproques, où les deux parties contribuent à définir ce qui constitue une "progression" ou un "risque". Cette étude apporte un soutien empirique à la perspective ethnométhodologique, en démontrant que les techniques de réconfort les plus efficaces émergent des interactions thérapeutiques collaboratives. Ces interactions se caractérisent par une expérimentation comportementale (exposition progressive au mouvement redouté), une communication égalitaire et une planification du traitement en commun grâce à l'identification mutuelle des facteurs sous-jacents qui contribuent à l'expérience de la douleur du patient ou qui l'expliquent.
Rigueur scientifique dans les enquêtes qualitatives
Bien que l'objet de l'étude ne soit pas quantifiable, sa rigueur méthodologique est assurée par des protocoles analytiques normalisés. L'AC fournit un cadre systématique pour la transcription et l'interprétation des interactions, garantissant la reproductibilité malgré la nature intrinsèquement subjective des données. En adhérant à ces principes, l'étude fournit des informations empiriques sur le processus de réassurance, en complément de la recherche quantitative axée sur les résultats.
Messages à emporter chez soi
Cette étude redéfinit la réassurance efficace en physiothérapie comme un processus co-construit, et non comme une intervention délivrée par le thérapeute.
1. Écouter avant d'éduquer
- Les préoccupations principales des patients (par exemple, le retour au travail) peuvent différer des priorités cliniques (par exemple, les résultats de l'IRM). Il faut d'abord explorer leur point de vue avant de les rassurer de manière générale.
2. Remplacer la communication verticale par la communication horizontale
- Évitez les monologues d'experts sur les scanners/la Biomécanique. Au lieu de cela, utilisez :
- Questions ouvertes: "Qu'est-ce qui vous préoccupe le plus ?".
- Expériences comportementales: Exposition graduelle aux mouvements redoutés afin de réfuter les craintes par l'expérience.
- Prise de décision partagée: Co-créer des plans de traitement en s'alignant sur les priorités du patient.
3. La langue est importante
Évitez les phrases minimisantes ("Ce n'est pas horrible") ou les messages contradictoires. Au lieu de cela :
- Valider : "J'ai entendu dire que cela limitait votre vie quotidienne - travaillons sur ce point".
- Recadrer : "Votre scanner montre des changements normaux ; concentrons-nous sur ce que votre corps peut faire.
4. Utiliser des indices non verbaux
- L'hésitation, les gestes ou le ton des patients révèlent souvent des craintes inexprimées. Faire une pause et sonder : "Vous sembliez peu sûr de vous lorsque nous avons essayé ce mouvement - pouvez-vous m'en dire plus ?".
En bref : L'assurance n'est pas quelque chose que l'on donne, c'est quelque chose que l'on construit ensemble par le dialogue, l'expérimentation et des objectifs communs.
Référence
AMÉLIORER MASSIVEMENT ET GRATUITEMENT VOS CONNAISSANCES SUR LA LOMBALGIE
5 leçons absolument cruciales que vous n'apprendrez pas à l'université et qui amélioreront vos soins aux patients souffrant de lombalgie immédiatement sans payer un seul centime

