Diagnostic des déchirures du tendon du moyen fessier en pratique clinique à l'aide du signe de l'aile cassée

Introduction
La pathologie du moyen fessier couvre un spectre allant de la tendinopathie et des ruptures partielles aux ruptures massives de pleine épaisseur avec dégénérescence musculaire graisseuse. Elle est fréquente chez les femmes âgées et chez les patients en post-arthroplastie de la hanche ou en post-traumatologie. Les symptômes se manifestent au niveau de la hanche latérale et peuvent entraîner des troubles de la marche et une perte fonctionnelle. Une détection précoce est cruciale pour prévenir une atrophie irréversible. Par conséquent, cette étude examine le signe de l'aile brisée, un test clinique simple en position couchée pour détecter l'insuffisance du moyen fessier lorsque les tests conventionnels en position debout ou l'IRM ne sont pas disponibles. Cette étude était nécessaire car le diagnostic précis des déchirures du moyen fessier reste difficile. L'identification manquée ou tardive de la pathologie du moyen fessier peut entraîner une douleur chronique, une faiblesse et une dégénérescence musculaire irréversible. Les tests cliniques existants, tels que le signe de Trendelenburg, manquent souvent de sensibilité ou ne peuvent pas être réalisés chez les patients souffrant de douleurs, de problèmes d'équilibre ou de restrictions postopératoires, tandis que l'IRM - l'étalon-or actuel - est coûteuse et n'est pas toujours accessible. En introduisant et en validant le signe de l'aile cassée, cette étude fournit un test simple, fiable et sans contrainte de poids pour détecter précocement l'insuffisance de l'abducteur de la hanche, et sa précision est examinée ici.
Méthodes
Une étude prospective a été menée entre 2022 et 2025, et incluait des patients adressés à des soins spécialisés pour une insuffisance présumée des abducteurs. Les patients ont fait l'objet d'une évaluation clinique par l'auteur principal et le chirurgien. L'évaluation a consisté en une anamnèse détaillée (identification des caractéristiques de la douleur, des antécédents de traumatisme ou de chirurgie de la hanche et des signes de faiblesse de l'abducteur) et en un examen physique standard de la fonction de l'abducteur de la hanche. Les évaluations conventionnelles, telles que le signe de Trendelenburg et l'abduction résistante de la hanche, ont été effectuées dans la mesure du possible. Les auteurs ont noté que de nombreux patients ne pouvaient pas tolérer ces évaluations en raison de la douleur, de l'instabilité ou des limitations postopératoires. Le signe de l'aile brisée a alors été appliqué comme une alternative sans mise en charge.
Le signe de l'aile brisée est décrit comme suit :
- Le patient est allongé sur le ventre, le genou de la jambe testée étant fléchi à 90°.
- On demande ensuite au patient d'étendre activement la hanche contre la pesanteur.
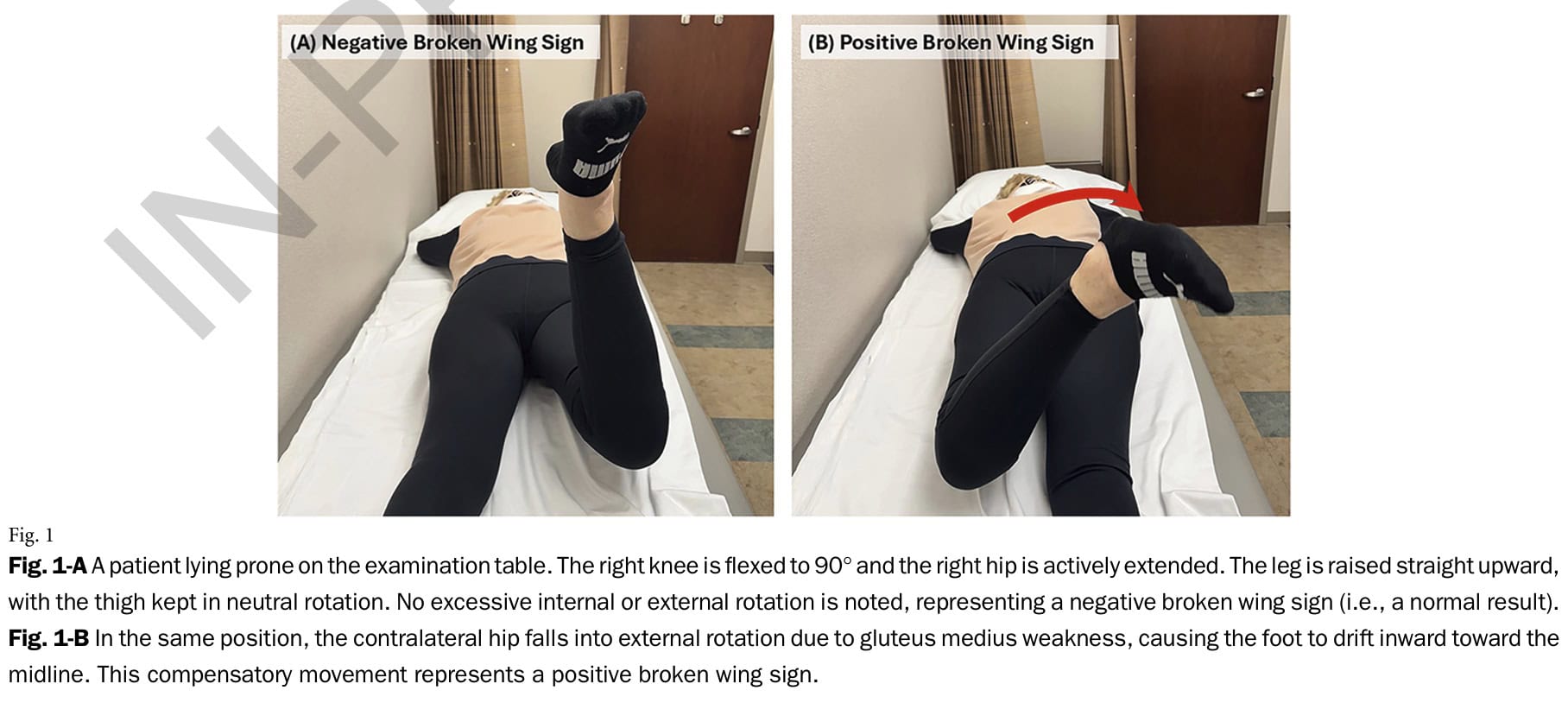
Un signe de l'aile brisée négatif indique que le patient peut soulever la cuisse sans que la hanche ne dérive vers l'extérieur (rotation externe). Cela indique que le moyen fessier (en particulier ses fibres antérieures) fonctionne suffisamment bien pour stabiliser la hanche et maintenir un alignement correct pendant l'extension. Cela suggère que la force et le contrôle des abducteurs sont probablement préservés et qu'une déchirure importante du tendon ou une dégénérescence avancée est peu probable.
Le signe de l'aile cassée est positif lorsque la jambe passe en rotation externe. Cela indique que le moyen fessier - en particulier ses fibres antérieures en rotation interne - a des difficultés à maintenir l'alignement neutre de la hanche, ce qui entraîne une rotation externe compensatoire. Un test positif suggère donc une faiblesse ou une déchirure du tendon du moyen fessier, potentiellement accompagnée d'une dégénérescence graisseuse ou d'une atrophie, et justifie une évaluation ou une imagerie plus poussée pour déterminer l'étendue de l'insuffisance des abducteurs.
Tous les résultats ont ensuite été mis en corrélation avec les résultats de l'IRM, qui a servi de référence pour confirmer la présence, la gravité et l'infiltration graisseuse de la déchirure. Les déchirures ont été classées comme suit : absence de déchirure, déchirure partielle, déchirure de pleine épaisseur ou déchirure massive (rétraction ≥3 cm). L'infiltration graisseuse a été classée selon l'échelle de Goutallier (0-4). En outre, des analyses de la sensibilité, de la Sensibilisation, de la VPP, de la VPN, du rapport de cotes de diagnostic (DOR) et des courbes ROC ont été calculées. Le degré de rotation externe de la hanche en cas de signe de l'aile brisée positif a été analysé comme une variable continue pour déterminer les seuils optimaux.
Résultats
Au total, 59 patients (75 hanches) adressés pour une suspicion d'insuffisance de l'Abducteur ont été inclus.Les indications de la référence comprenaient une évaluation préopératoire de la THA (7 hanches), un traumatisme antérieur de la hanche (9 hanches), une douleur post-THA (28 hanches), ou une douleur chronique latérale de la hanche compatible avec un syndrome de douleur du grand trochanter (GTPS) (24 hanches), et 7 hanches controlatérales asymptomatiques ont également été incluses dans l'analyse.
Un signe positif d'aile cassée a été observé dans 49 hanches (65 % des 75 hanches incluses). L'IRM a identifié 55 déchirures :
- 14 partiel
- 13 pleine épaisseur
- 28 massifs
- 20 sans déchirure
La chirurgie a été pratiquée chez 35 patients ; 11 des 13 déchirures de pleine épaisseur ont été réparées par augmentation du tendon d'Achille, et 24 des 28 déchirures massives ont été réparées par transfert de Gluteus Maximus. Tous les résultats peropératoires correspondent aux conclusions de l'IRM.
Les patients dont le signe de l'aile cassée était positif lors de l'examen présentaient une infiltration graisseuse significativement plus importante que ceux dont le signe de l'aile cassée était négatif (24,1 % +/- 11,2 % contre 14,6 % +/- 7,1 %). L'infiltration graisseuse du moyen fessier était significativement plus importante chez les patients présentant des déchirures massives.
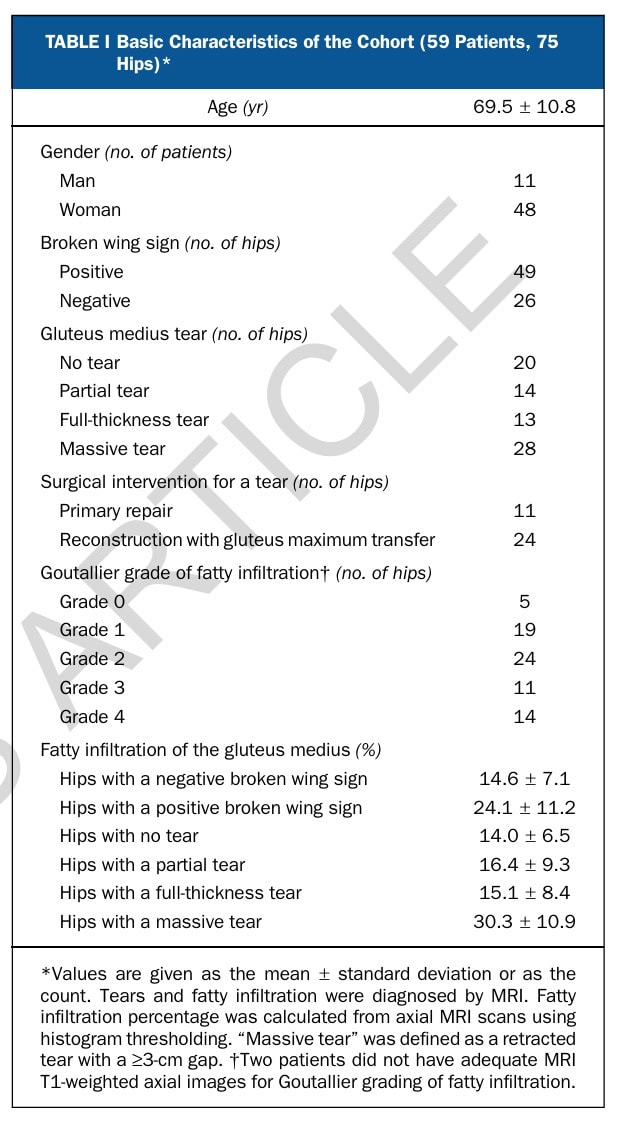
Les performances diagnostiques du signe de l'aile cassée pour le diagnostic des déchirures du tendon du moyen fessier ont été examinées. Le signe de l'aile cassée a montré une forte performance diagnostique pour identifier les déchirures du moyen fessier, avec une sensibilité de 81,8 %, une Sensibilisation de 80,0 % et une valeur prédictive positive de 91,8 %. Son odds ratio diagnostique (17,8) indiquait une discrimination fiable entre les tendons sains et les tendons déchirés. Il s'est également avéré particulièrement utile pour exclure les déchirures massives, avec une valeur prédictive négative de 96,1 %. En outre, un résultat nettement positif - lorsque la hanche subit une rotation externe de 30° ou plus - est toujours lié à une déchirure, ce qui permet d'obtenir une spécificité et une VPP de 100 % pour les lésions importantes du moyen fessier.
Lorsque les chercheurs ont ensuite examiné le lien entre l'angle de rotation externe et la gravité, ils ont constaté que plus l'angle de rotation était grand, plus la pathologie était grave. Les hanches présentant des déchirures présentaient une rotation externe moyenne de 20°, contre 1° pour les hanches ne présentant pas de déchirures. Les hanches présentant des déchirures massives avaient également une rotation externe significativement plus importante lors de l'évaluation de l'aile brisée par rapport aux hanches présentant des déchirures non massives (27° vs 8°). Une rotation de 30° ou plus était toujours associée à une déchirure - atteignant une Sensibilisation et une VPP de 100% - tandis que des angles plus petits autour de 10° capturaient une gamme plus large de sévérités de déchirures avec une plus grande sensibilité.
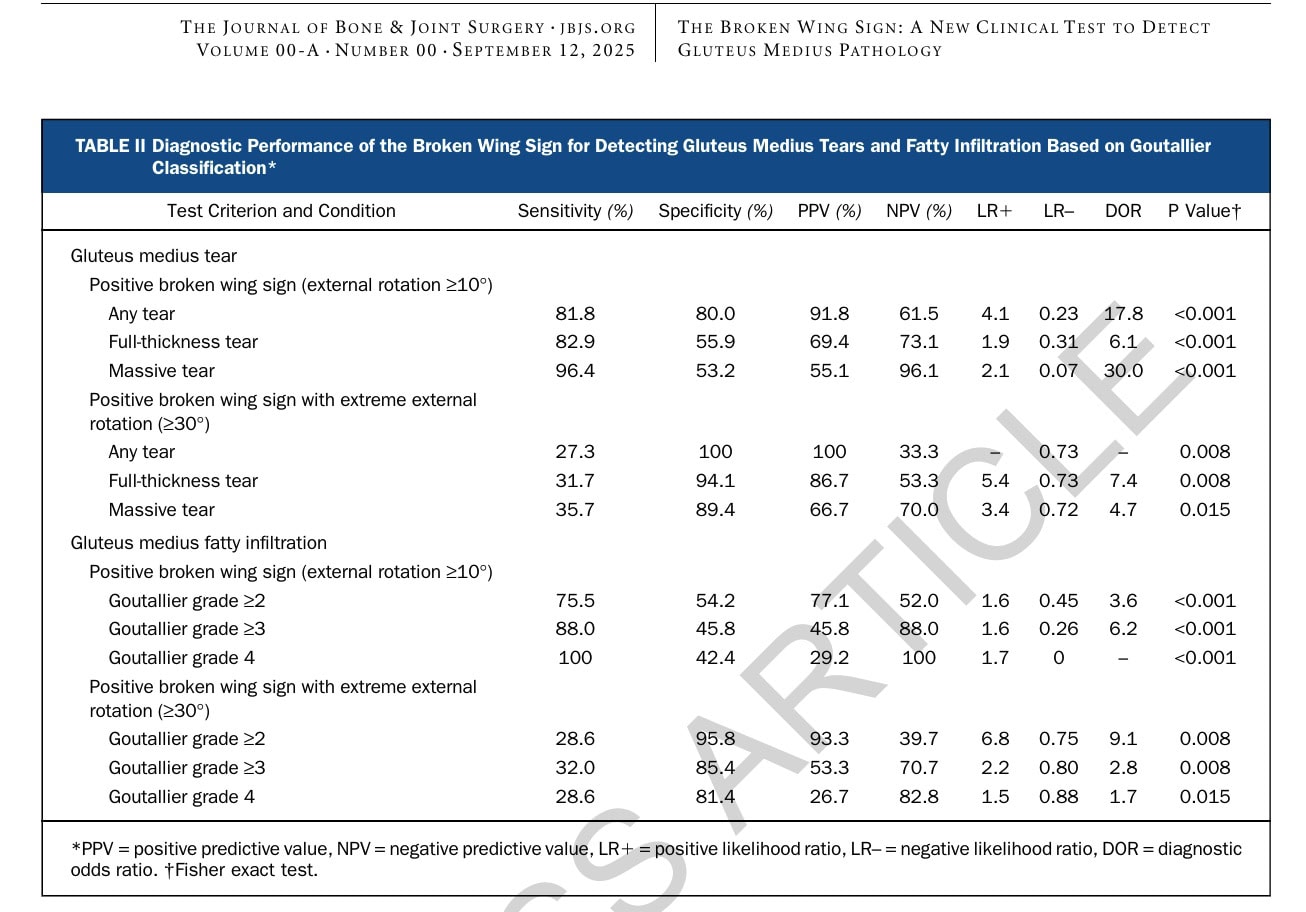
L'analyse de la courbe ROC a confirmé l'excellente performance diagnostique (AUC 0,873 pour toute déchirure et 0,846 pour les déchirures massives). Le seuil optimal déterminé statistiquement était d'environ 12,5°, ce qui a conduit les auteurs à recommander ≥10° comme seuil sensible (pour toute déchirure) et ≥30° comme indicateur hautement spécifique d'une pathologie majeure des abducteurs (déchirures massives).
Les auteurs ont également examiné l'association entre le signe de l'aile brisée et la présence d'une infiltration graisseuse du tendon du moyen fessier. L'angle de rotation externe était en corrélation avec le pourcentage d'infiltration graisseuse (r = 0,498, p < 0,001), ce qui signifie que des angles de rotation plus élevés reflétaient généralement une plus grande atrophie musculaire, bien que de manière non parfaitement linéaire. Un signe de l'aile brisée positif était beaucoup plus fréquent dans les hanches présentant une infiltration graisseuse avancée, montrant une sensibilité de 88 % pour un grade de Goutallier ≥3 et une sensibilité de 100 % pour un grade 4.
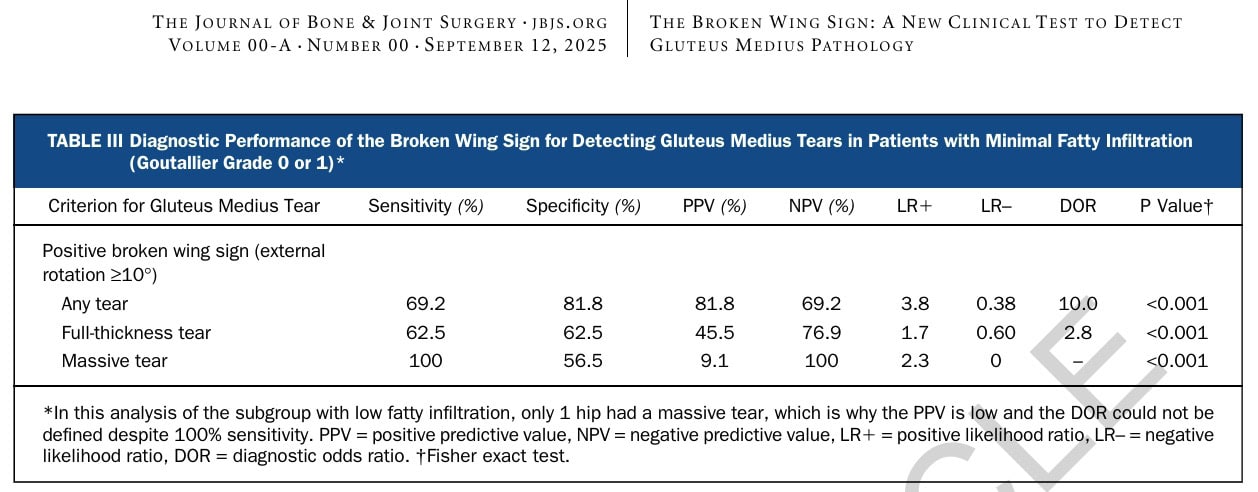
Même chez les patients présentant une infiltration graisseuse minime (Goutallier 0-1), représentant des déchirures plus aiguës, le signe de l'aile cassée a donné des résultats raisonnables. Il a détecté toute déchirure avec une sensibilité de 69,2 % et une Sensibilisation de 81,8 %, ce qui donne un DOR de 10,0. Pour les déchirures de pleine épaisseur, la performance était plus faible (VPP 45,5 %, DOR 2,8), ce qui suggère que les lésions précoces ou plus petites peuvent ne pas encore produire une faiblesse suffisante pour provoquer une rotation externe perceptible. La seule déchirure massive dans ce sous-groupe a également été testée positive, bien que ce résultat isolé doive être interprété avec prudence. Dans l'ensemble, le test reste un outil utile de détection précoce, même s'il est plus performant dans les cas chroniques et dégénératifs.
Questions et réflexions
Pour bien comprendre le signe de l'aile brisée, nous devons examiner le contexte anatomique de l'évaluation. Le moyen fessier naît de la face externe de l'ilion et s'insère sur la face latérale du grand trochanter. Ses fibres peuvent être divisées en fibres antérieures, qui assurent la rotation interne et la flexion de la hanche, en fibres moyennes, qui assurent l'abduction de la hanche, et en fibres postérieures, qui assurent l'extension et la rotation externe de la hanche. Le moyen fessier est donc un abducteur et un stabilisateur clé de la hanche qui contribue également à la rotation interne du fémur par ses fibres antérieures. Le signe de l'aile brisée cible spécifiquement ces fibres antérieures du moyen fessier.
Lorsque le patient est allongé sur le ventre avec le genou fléchi à 90° et qu'il étend activement la hanche contre la gravité, le grand fessier fournit la force d'extension et un couple de rotation externe, tandis que le moyen fessier (en particulier les fibres antérieures) s'oppose à la rotation externe.
- Le fémur reste neutre, le bas de la jambe reste vertical et le mouvement est doux et contrôlé, ce qui représente un signe d'aile brisée négatif. signe d'aile brisée négatif.
Lorsque le moyen fessier est faible ou déchiré, il ne peut plus résister au couple de rotation externe généré par le grand fessier lors de l'extension de la hanche. Sans ce contrôle de la rotation externe, le grand fessier domine le mouvement, entraînant le fémur en rotation externe.
- Le résultat est une rotation visible de la cuisse vers l'extérieur et un mouvement du pied vers l'intérieur, ce qui est la marque d'un signe d'aile cassée positif. signe positif de l'aile cassée.
Étant donné que le signe de Trendelenburg existe déjà et qu'il permet d'évaluer la fonction du moyen fessier, on peut s'interroger sur la nécessité de développer ce nouveau test. Les auteurs mentionnent que dans de nombreux cas, le test de Trendelenburg n'a pas pu être réalisé, car les patients avaient des difficultés d'équilibre et ressentaient trop de douleur lors de cette évaluation en position debout. En outre, le Trendelenburg a une bonne Sensibilisation, mais la sensibilité rapportée est plus faible, ce qui peut conduire à des résultats faussement négatifs. Ce test est utile car il ne nécessite pas d'équilibre et peut être testé chez les patients gravement affectés par la douleur.
Dans un sous-ensemble de l'échantillon (35 Hanches), le test de Trendelenburg et le signe de l'aile brisée ont été effectués. Lorsque le test de Trendelenburg et le signe de l'aile brisée pouvaient être effectués, la précision du diagnostic était presque identique. Chacun a montré une sensibilité de 92,9 %, une Sensibilisation de 100 %, une VPP de 100 % et une VPN de 77,8 % pour la détection d'une déchirure. Lorsque l'un ou l'autre des tests était positif, la sensibilité passait à 100 % sans perte de Sensibilisation. Cependant, plus de la moitié de la cohorte n'a pas pu effectuer le test de Trendelenburg en raison de la douleur, de problèmes d'équilibre ou de l'utilisation d'un appareil d'assistance. Ceci a démontré l'avantage pratique du signe de l'aile cassée, qui peut être réalisé de manière fiable en position couchée même lorsque les tests en position debout ne sont pas possibles.
L'article mentionne que plusieurs patients ont été traités par voie chirurgicale, soit par un transfert de grand fessier, soit par une augmentation du tendon d'Achille. Si vous vous demandez ce qu'englobe la technique de transfert du grand fessier, la vidéo d'Arthroscopy Techniques et l'image ci-dessous l'expliquent bien.
Parle-moi comme un intello
L'auteur principal était également l'évaluateur et l'interprète des résultats de l'étude, ce qui peut être source de biais. La concordance interobservateur pour le classement IRM était substantielle (κ = 0.757), ce qui confirme que le test reflète de véritables changements dégénératifs plutôt qu'un biais de l'observateur.
Une limite est que dans le texte, les auteurs ont mentionné que l'angle de Rotation externe était fortement corrélé avec l'importance de l'infiltration graisseuse. Cependant, l'inspection du coefficient de corrélation r=0,498, p < 0,001 nous indique qu'il s'agit d'une relation positive modérée : lorsque l'angle de rotation externe augmente, l'infiltration graisseuse tend à augmenter également, mais il ne s'agit pas d'une relation parfaite ou étroitement couplée. relation positive modéréeL'infiltration graisseuse a tendance à augmenter avec l'augmentation de l'angle de Rotation Externe, mais il ne s'agit pas d'une relation parfaite ou étroitement liée à l'augmentation de l'angle de Rotation Externe.
Malgré sa grande précision diagnostique, le signe de l'aile cassée n'est pas sans limites. Des faux positifs peuvent survenir chez les patients souffrant d'arthrite de la hanche, de radiculopathie lombaire ou de faiblesse du grand fessier, car ces positions peuvent également limiter la rotation interne et créer des schémas compensatoires. Le test exige également que les patients tolèrent une position couchée avec le genou fléchi, ce qui peut être inconfortable pour les personnes souffrant de problèmes lombaires ou de genou. Une faiblesse sévère du grand fessier peut même masquer une réponse positive.
Le signe de l'aile brisée a montré une grande précision diagnostique pour les déchirures du moyen fessier, avec une sensibilité de 81,8 %, une Sensibilisation de 80,0 %, une VPP de 91,8 %, une VPN de 61,5 %, un odds ratio diagnostique de 17,8 et une AUC de 0,873. Dans un sous-ensemble de patients ayant subi une intervention chirurgicale, les observations peropératoires étaient cohérentes à la fois avec les classifications IRM et les résultats du signe de l'aile brisée, soutenant la précision du test. Cependant, nous devons ajouter une mise en garde ici. Étant donné que cette population a été présélectionnée, la précision du diagnostic a été gonflée par la probabilité élevée du prétest. Il y a donc un risque qu'un patient soit déjà atteint de la pathologie avant que vous n'effectuiez le test. Cette probabilité est déterminée par la prévalence de l'affection dans votre population. L'article indique : "Cette étude prospective, approuvée par notre comité d'examen institutionnel, a inclus 59 patients consécutifs (75 hanches) qui ont été adressés à une clinique spécialisée dans la hanche de décembre 2022 à février 2025 pour une suspicion d'insuffisance de l'abducteur de la hanche."
- Dans un groupe à groupe à probabilité pré-test élevée (comme la cohorte de cette étude, où la plupart des patients étaient déjà suspectés de déchirures des abducteurs), un test positif est beaucoup plus susceptible d'être un vrai positif-la VPP augmente.
- Cependant, la VPN diminuece qui signifie qu'un négatif devient moins fiable pour pour exclure une maladie.
- Inversement, dans une faible probabilité prétest (par exemple, une clinique musculo-squelettique générale où peu de patients présentent réellement des déchirures), la VPP diminue-vous verrez plus de faux positifs- mais la VPN augmenteun test négatif devient donc plus rassurant.
Messages à emporter
Le signe de l'aile cassée est un moyen simple et pratique de diagnostiquer les déchirures ou les faiblesses du tendon du moyen fessier, en particulier chez les patients qui ne supportent pas les tests en position debout comme le signe de Trendelenburg. La rotation externe de la hanche lors de l'extension en décubitus ventral indique que le grand fessier prend le dessus sur un moyen fessier faible ou déchiré, ce qui est un signe évident d'insuffisance des abducteurs.
Ce test permet non seulement de détecter la présence de déchirures, mais aussi d'établir une corrélation avec le degré de dégénérescence musculaire : des angles de rotation externe plus importants sont généralement associés à une infiltration graisseuse plus importante et à des dommages chroniques. Pour les cliniciens, il s'agit d'un outil de dépistage rapide et peu coûteux permettant de décider s'il est nécessaire de recourir à l'IRM ou à une recommandation chirurgicale.
Toutefois, le test n'est pas sans faille. D'autres causes de faiblesse de la hanche (telles que l'arthrite, la radiculopathie lombaire ou le dysfonctionnement du grand fessier) peuvent imiter un résultat positif. Il nécessite également que le patient tolère une position couchée avec le genou fléchi, ce qui peut limiter son utilisation chez les personnes souffrant de douleurs vertébrales ou du genou. Ces facteurs constituent des menaces potentielles pour la spécificité et la généralisation des résultats. Il convient de rappeler que le test a été étudié dans un échantillon à forte prévalence et que la précision diagnostique dépend du contexte dans lequel vous travaillez.
Référence
