RCRSP ¿Ejercicio o educación?

Introducción
El dolor de hombro relacionado con el manguito de los rotadores (RCRSP) supone una carga importante, ya que se asocia a una disminución de la función y al dolor. De este modo, las personas pueden evitar mover los brazos, adoptar miedo al movimiento y desarrollar catastrofización. Para contrarrestar esta situación, una buena sesión de fisioterapia debe comenzar con una sesión educativa en la que se proporcione información sobre la enfermedad para combatir las falsas creencias y la kinesiofobia y mejorar la autoeficacia. Pero como la condición de RCRSP conlleva dolencias relacionadas con la fuerza y el movimiento, es posible que la educación por sí sola no sea suficiente para abordar los problemas de movimiento. Por lo tanto, el tratamiento de la RCRSP suele complementarse con ejercicio. En este espectro, los enfoques de ejercicio más comunes son los ejercicios de fortalecimiento y de control motor. Hasta la fecha, ninguno de los enfoques de ejercicio ha demostrado ser superior al otro, el objetivo de este estudio era comparar la eficacia cuando se añade a la educación.
Métodos
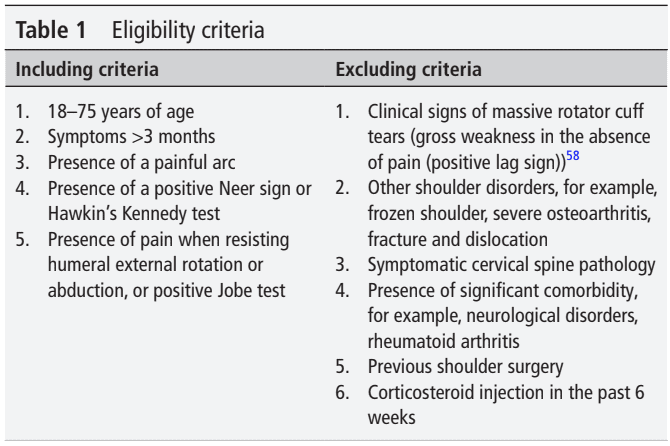
Este estudio utilizó un diseño controlado aleatorizado para incluir a participantes adultos con RCRSP con edades comprendidas entre los 18 y los 75 años. Tuvieron síntomas en el hombro durante más de 3 meses y un arco doloroso. Se les examinó con el signo de Neer, la prueba de Kennedy de Hawkin, la rotación externa y abducción resistidas del hombro y la prueba de Jobe. Se requerían al menos 3 pruebas positivas para incluir la RCRSP. Este conglomerado se propuso para incluir a los sujetos de este estudio y se adaptó de Michener et al., 2009.
El estudio se estableció para comparar las tres intervenciones a lo largo de 12 semanas. Se comparó un grupo que recibía educación con otro en el que se añadían ejercicios de fortalecimiento al programa educativo y con un grupo que realizaba ejercicios de control motor además de la educación. El grupo de educación recibió 2 sesiones educativas durante el periodo de 12 semanas. Los grupos de ejercicio participaron en 6 sesiones de intervención a lo largo de 12 semanas.
La formación que se impartió a cada grupo consistió en anatomía y función básicas del hombro, ciencia del dolor, tratamiento del dolor y modificación de la actividad. Esta información se proporcionó en las dos sesiones educativas y, a continuación, los participantes tuvieron que ver una serie de vídeos educativos en los que se hablaba de la importancia de la actividad física, el sueño saludable y los hábitos alimentarios, y se hacía hincapié en la anatomía y los principios de tratamiento del dolor tratados anteriormente.
En el grupo de fortalecimiento, la educación descrita a continuación se proporcionó junto con un programa progresivo de fortalecimiento del hombro. Los ejercicios concéntricos y excéntricos se realizaron al 90% de 1RM utilizando pesos libres y bandas de resistencia. Los ejercicios estaban dirigidos a los rotadores internos y externos, los abductores y los músculos escapulares. Se realizó una serie del número máximo de repeticiones hasta la fatiga muscular. Al aumentar o disminuir los niveles de dolor, las repeticiones requeridas se reducían o aumentaban respectivamente.
El grupo de control motor recibió el mismo asesoramiento educativo y participó en procedimientos de modificación de los síntomas del hombro para aliviar los síntomas durante los movimientos del hombro, basados en Lewis et al., 2016. En pocas palabras, se trataba de identificar los movimientos, actividades o posturas que reproducían los síntomas, desde las actividades cotidianas hasta las relacionadas con el trabajo y el deporte. Los síntomas se definieron como dolor, reducción del movimiento, inestabilidad y síntomas asociados al compromiso neurovascular. Básicamente, el procedimiento de modificación de los síntomas se describía del siguiente modo:
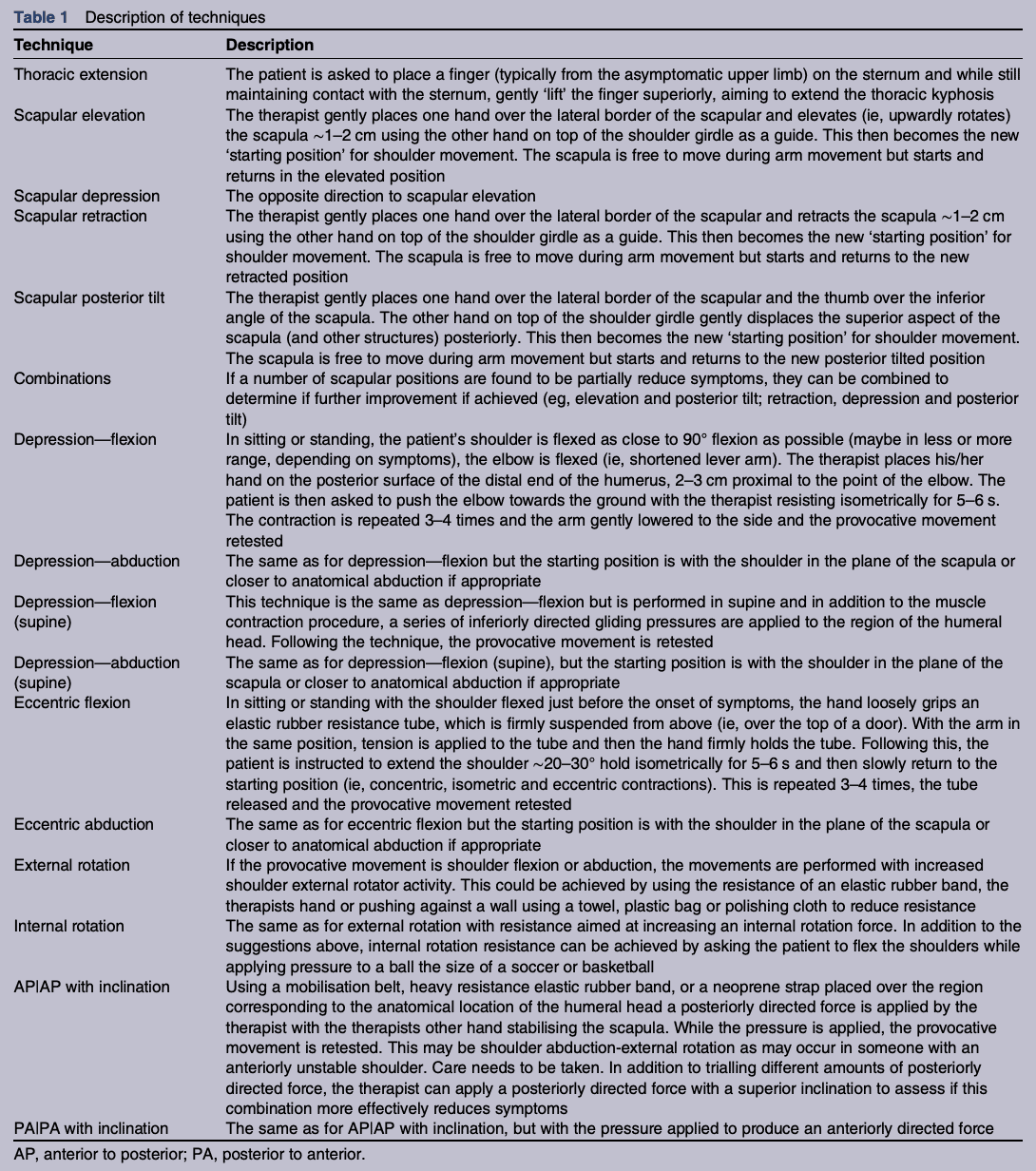
"Se realizaron una serie de pruebas clínicas en formato secuencial a través de tres áreas clave: torácica 'técnica del dedo en el esternón', procedimientos escapulares, procedimientos de 'cabeza humeral'. Si una técnica reducía el dolor, se utilizaba durante los ejercicios de elevación en tres planos (flexión, abducción y escapulación) y se incorporaba a los movimientos funcionales cotidianos del participante. La ECM durante la elevación del brazo progresó a través de una secuencia de reentrenamiento estandarizada de seis fases, en la que la retroalimentación externa disminuyó progresivamente y la carga externa aumentó lentamente (sin que la carga superara el 50% de 1 RM (>15 repeticiones))."
Cuando nos sumergimos en las referencias del procedimiento de modificación de los síntomas, ésta es la descripción de los posibles modificadores.
El resultado de interés fue el QuickDASH, que es un cuestionario de 11 ítems que mide la función física y los síntomas relacionados con el hombro. La diferencia mínima clínicamente importante (MCID) fue de 8,0 puntos para el QuickDASH y el cambio mínimo detectable (MDC) fue de 11,2 puntos.
Resultados
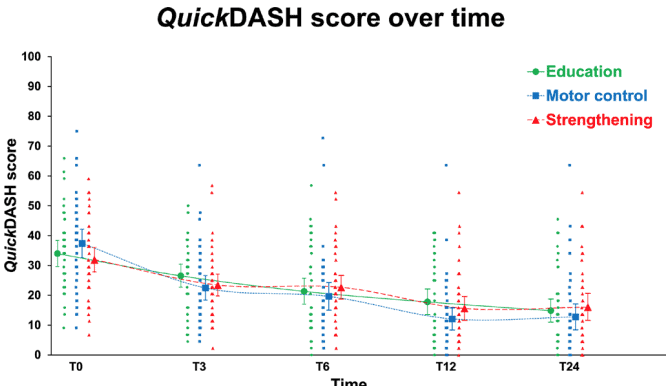
En el ECA se incluyó a un total de 123 participantes. Tenían una edad media de 47 años y sufrían de RCRSP desde hacía una media de 2 años. Como se puede ver, todos los participantes, independientemente de la asignación de grupo, mejoraron. La diferencia con respecto a las puntuaciones iniciales a las 24 semanas superó la MCID y el MDC para todas las intervenciones.
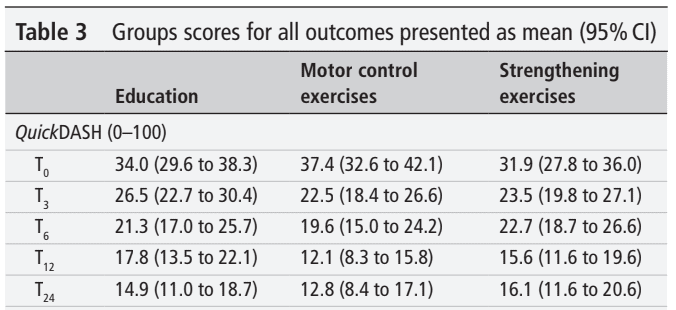
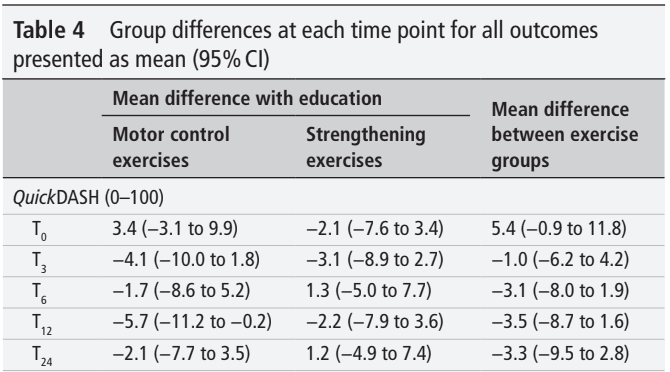
Los resultados del análisis de la medida de resultado primaria no revelaron diferencias significativas entre los grupos. Esto significa que ninguna de las intervenciones fue superior a la educación por sí sola. Cada semana, los participantes mejoraron su puntuación QuickDASH en una media de 0,8 puntos o 1,3 puntos cuando la mejora se calculó a lo largo del periodo de intervención de 24 o 12 semanas, respectivamente.
Preguntas y reflexiones
También se evaluó la distancia acromioclavicular. Aunque no se calculó la potencia de este resultado, el análisis reveló que, a pesar de las mejoras en todos los grupos, la distancia acromioclavicular no cambió a lo largo del estudio. Esto confirma aún más que la compresión de los tendones del manguito rotador bajo el acromion no es responsable del RCRSP.
Los criterios de inclusión especificaban una edad máxima de 75 años. La edad media en el grupo de educación, por ejemplo, era de 47,9 +/- 15,3 años. Cuanto mayor sea el paciente, más probable es que los cambios degenerativos sean la causa del problema del RCRSP. El análisis sí se ajustó por edad, pero lamentablemente no se proporcionó más información basada en subgrupos de categorías de edad. Habría sido interesante ver si había diferencias en la respuesta de los adultos jóvenes frente a los mayores.
Una forma interesante, aunque sencilla, de comprobar si el paciente ha captado la información educativa que usted le ha proporcionado es pedirle que resuma lo que ha aprendido. Tras ver los vídeos educativos, se preguntó a los participantes cuál era el mensaje más importante del propio vídeo. De este modo, se garantizaba que los participantes captaran la información importante que se les proporcionaba. Una pregunta así de simple, pero no por ello menos valiosa. Es algo que sacaría de este estudio para ponerlo en práctica yo mismo.
Háblame de lo que es un "nerd
No se observaron diferencias en los resultados cuando los participantes recibieron ejercicios de carga además de educación. Como este estudio no incluyó un verdadero grupo de control, no podemos afirmar que sea la parte educativa la que conduce a la mejora de la función y los síntomas, o sólo la historia natural. Esto debe tenerse en cuenta. No obstante, los pacientes incluidos presentaban síntomas de RCRSP desde hacía más de 1,5-2 años, según se desprendía de las características basales. Por lo tanto, podríamos concluir con cautela que es probable que las mejoras no se deban a la propia historia natural.
Este ECA se llevó a cabo de forma rigurosa. Lo que me pareció interesante fueron los ejercicios de fortalecimiento de alta carga (90% de 1RM) y, en particular, la ausencia de acontecimientos adversos. De nuevo, esto apunta a que el ejercicio es seguro, incluso cuando se realiza a alta intensidad. Se hizo un muy buen planteamiento de las progresiones. En cada sesión de fortalecimiento, se volvía a evaluar la fuerza del participante y se adaptaba el programa de resistencia en consecuencia. Los autores señalaron que, a pesar de su determinación del 90% de 1RM, esto puede haber sido influenciado por el dolor y, o, kinesophobia y por lo tanto puede no haber reflejado el verdadero 90% 1RM. En mi opinión, esto es inevitable, y las medidas semanales de seguimiento de la fuerza para adaptar la intensidad de la carga podrían haberlo solucionado.
La adherencia a los enfoques de ejercicio fue buena, con un 86% y un 82% respectivamente para los ejercicios de control motor y los ejercicios de fortalecimiento. No se notificaron efectos adversos, por lo que se pudo concluir que ambas opciones de ejercicio eran viables. La metodología especificaba para los ejercicios de control motor que éstos progresaran a movimientos funcionales de todo el cuerpo una vez que fuera posible una ejecución sin dolor. A pesar de ello, no se facilitó información sobre los porcentajes de participantes que alcanzaron esta fase sin dolor.
Mensajes para llevar a casa
Las mejoras en QuickDASH a lo largo de la intervención fueron de aproximadamente 1 punto por semana. La MCID de este cuestionario informado por el paciente es de 8 puntos. Por lo tanto, basándose en estos resultados, podría pronosticar a su paciente con RCRSP que pasarán unas 8 semanas antes de que aparezcan cambios significativos. Este consejo puede ser necesario para conseguir que el paciente siga el plan de rehabilitación (ya incluya sólo educación o se combine con ejercicios de fortalecimiento o de control motor) y evitar que quiera una "solución rápida".
Ambos grupos mejoraron en la misma medida que el grupo de sólo educación. El mensaje más importante que se puede extraer de este estudio es que hay que educar muy bien al paciente con RCRSP, y además se puede añadir el ejercicio. Tanto los ejercicios de alta carga como los de baja carga (más ejercicios de control motor relacionados con la calidad del movimiento) condujeron a la mejora de las puntuaciones QuickDASH cuando se añadieron a la educación.
Referencia
Referencias adicionales
DOS MITOS DERRIBADOS Y 3 BOMBAS DE CONOCIMIENTO GRATUITAS
¡Lo que la universidad no le dice sobre el síndrome de pinzamiento del hombro y la discinesia de la escápula y cómo subir masivamente el nivel de su juego de hombro sin pagar un solo centavo!



