Más allá del pie: Exploración de asociaciones entre síntomas neuropáticos o catastrofismo y fasciopatía plantar crónica.

Introducción
El dolor plantar crónico o fasciopatía plantar puede ser una afección difícil de tratar. Se ha asumido que la Afección es de naturaleza autolimitada, lo que a menudo ha llevado a la recomendación de enfoques de esperar y ver. Recientemente, un estudio prospectivo puso de relieve la persistencia de síntomas en aproximadamente la mitad de su población estudiada en un seguimiento de 10 (!) años. Parece que no todo el mundo verá desaparecer los síntomas basándose en un curso natural autolimitado, y que las trayectorias de recuperación difieren entre individuos. Entre los factores de influencia conocidos figuran algunos demográficos no modificables, como el IMC o el género. Se sabe poco sobre los factores modificables a los que puede dirigirse el tratamiento. Por lo tanto, este estudio examinó los factores clínicos en un marco biopsicosocial y evaluó cómo se asocian sus cambios con los cambios en el dolor crónico plantar del talón, la función y la calidad de vida a lo largo de 12 meses. De este modo, el estudio actual miró más allá del pie explorando asociaciones entre factores biopsicosociales modificables como la presencia de síntomas neuropáticos, la fuerza del flexor plantar del tobillo, o la catastrofización del dolor, y la fasciopatía plantar crónica.
Métodos
Los investigadores utilizaron un estudio de cohortes prospectivo con seguimiento longitudinal durante 12 meses en un entorno comunitario del sur de Tasmania. Los participantes eran personas con un diagnóstico clínico de dolor crónico en el talón plantar.
Participantes de 18 años o más con dolor debajo del talón agravado por la función de soportar peso que hubiera durado al menos 3 meses. Se evaluó el talón más sintomático en caso de síntomas bilaterales. Se excluyó a los participantes que informaron de antecedentes de fractura previa de pie/tobillo o cirugía ortopédica del pie, dolor de tobillo actual, traumatismo reciente en el pie u otras afecciones que limitaran la movilidad o la actividad en los tres meses anteriores. También se excluyó a los que habían recibido una inyección de corticosteroides o de otro tipo, tratamiento con ondas de choque o iontoforesis con esteroides en los seis meses anteriores.
Resultados y exposiciones evaluados al inicio del estudio y a los 12 meses. Los factores clínicos clave medidos fueron:
- Las Creencias de Catastrofización del Dolor se evaluaron mediante la Escala de Catastrofización del Dolor (PCS). Una puntuación superior a 20 se consideró una catastrofización del dolor clínicamente importante.
- Los Síntomas Neuropáticos se midieron utilizando el cuestionario painDETECT (rango de puntuación de 1 a 38). Una puntuación de 19 o más se utilizó para indicar un componente "probablemente neuropático" del dolor.
- Las medidas físicas obtenidas fueron:
- Índice de masa corporal (IMC, kg/m²) y perímetro de cintura (centímetros).
- Fuerza isométrica máxima del plantarflexor del tobillo (kilogramos), medida en posición sentada con el miembro inferior sujeto por un cinturón no elástico alrededor de la rodilla a una báscula digital.
- Movilidad en dorsiflexión (grados) del tobillo y la primera articulación metatarsofalángica (MTPJ), medida con un inclinómetro de gravedad en la espinilla media anterior y mediciones goniométricas con el pie plantígrado en posición supina, respectivamente.
- Descriptores Psicológicos/Sintomáticos capturados fueron:
- Depresión: Evaluada con el Cuestionario de Salud del Paciente de 9 ítems (PHQ-9).
- DOLOR MULTISITULAR: DOLOR EN VARIOS LUGARES: Dolor registrado en la lista de comprobación como la suma de los puntos de dolor de la región corporal distintos del talón, con un intervalo de 0 a 7.
- Síntomas de Rigidez Matutina y Comorbilidades (diabetes, enfermedad reumatológica).
- Actividad Física: Medida con un acelerómetro uniaxial que se lleva en la cintura durante 7 días consecutivos, informando de los pasos dados al día y de los minutos dedicados a actividades de moderadas a intensas, ligeras y sedentarias.
Los principales resultados fueron los siguientes DOLOR Y FUNCIÓN DEL PIE, que se evaluaron mediante los dominios de dolor y función del Cuestionario del Estado de Salud del Pie (FHSQ). Las puntuaciones van de 0 a 100, donde las más altas representan menos dolor y mejor funcionamiento. Se consideró que una mejora de al menos 13 puntos alcanzaba o superaba la diferencia mínima importante en el ámbito del DOLOR. La CALIDAD DE VIDA se midió con la Escala de Evaluación de la Calidad de Vida de 6 dimensiones (AQoL-6D). Las puntuaciones van de 0 a 100, siendo mejor cuanto más altas.
Resultados
El estudio recogió datos de 220 participantes al inicio del estudio, de los cuales 210 devolvieron las encuestas, y 202 acudieron a la reevaluación clínica al menos un año después. La mediana del tiempo de seguimiento fue de 406 días desde la evaluación inicial (intervalo intercuartílico de 373 a 430 días). La evolución de las puntuaciones medias de dolor del FHSQ observó un aumento de 48,8/100 a 75,9/100, lo que indica una disminución del dolor. La función del pie mejoró un 31%, de 65,7 a 86,13, y la calidad de vida mejoró de 76,4 a 81,6, es decir, un 7%.
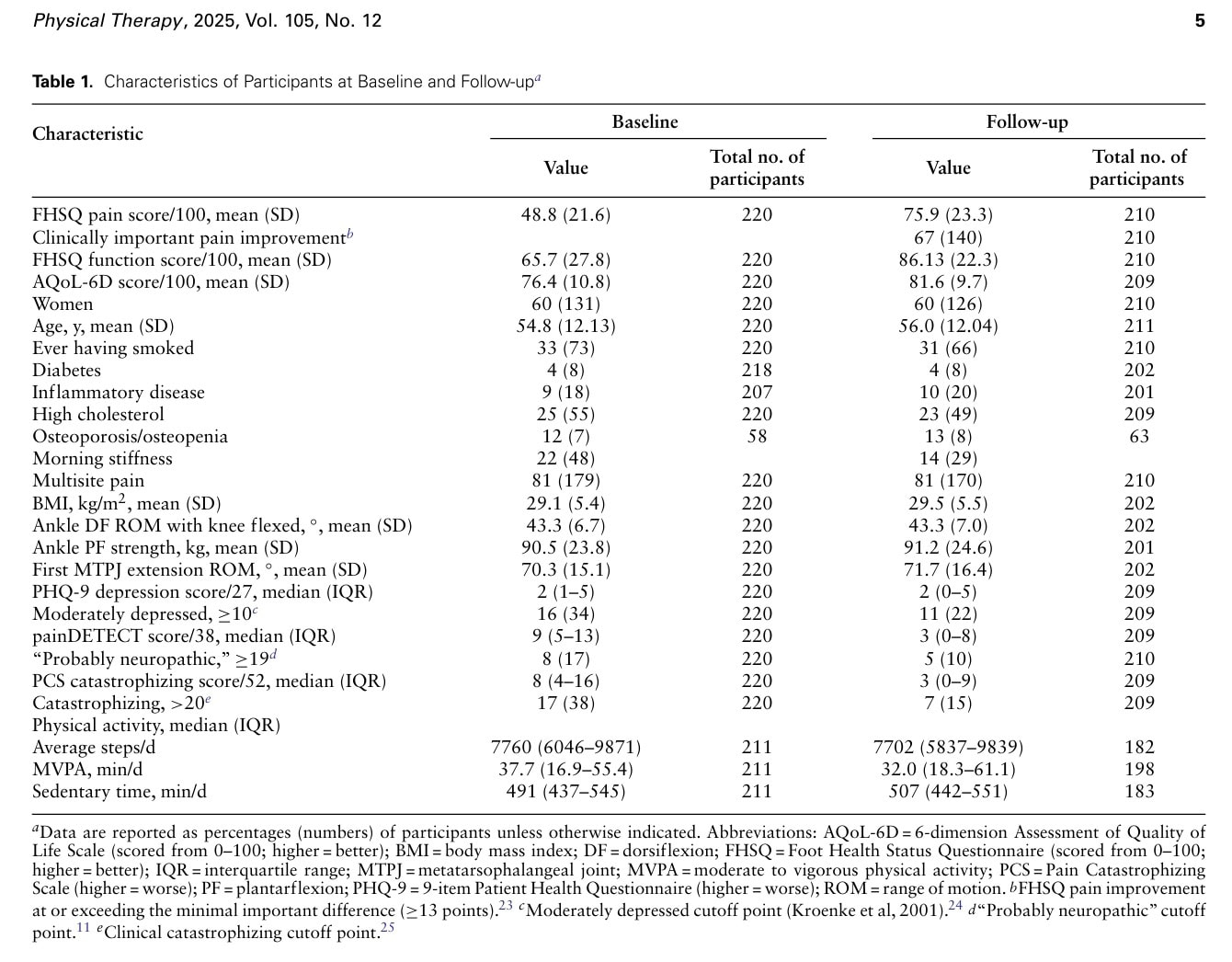
En el seguimiento, el 21% de los participantes informó de que ya no experimentaba dolor plantar del talón, y el 67% indicó que el dolor había mejorado en al menos la diferencia mínima clínicamente importante de 13 puntos. Los autores observaron que, al inicio del estudio, el 21% de los participantes informó haber recibido tratamiento, en comparación con el 7% durante el seguimiento.
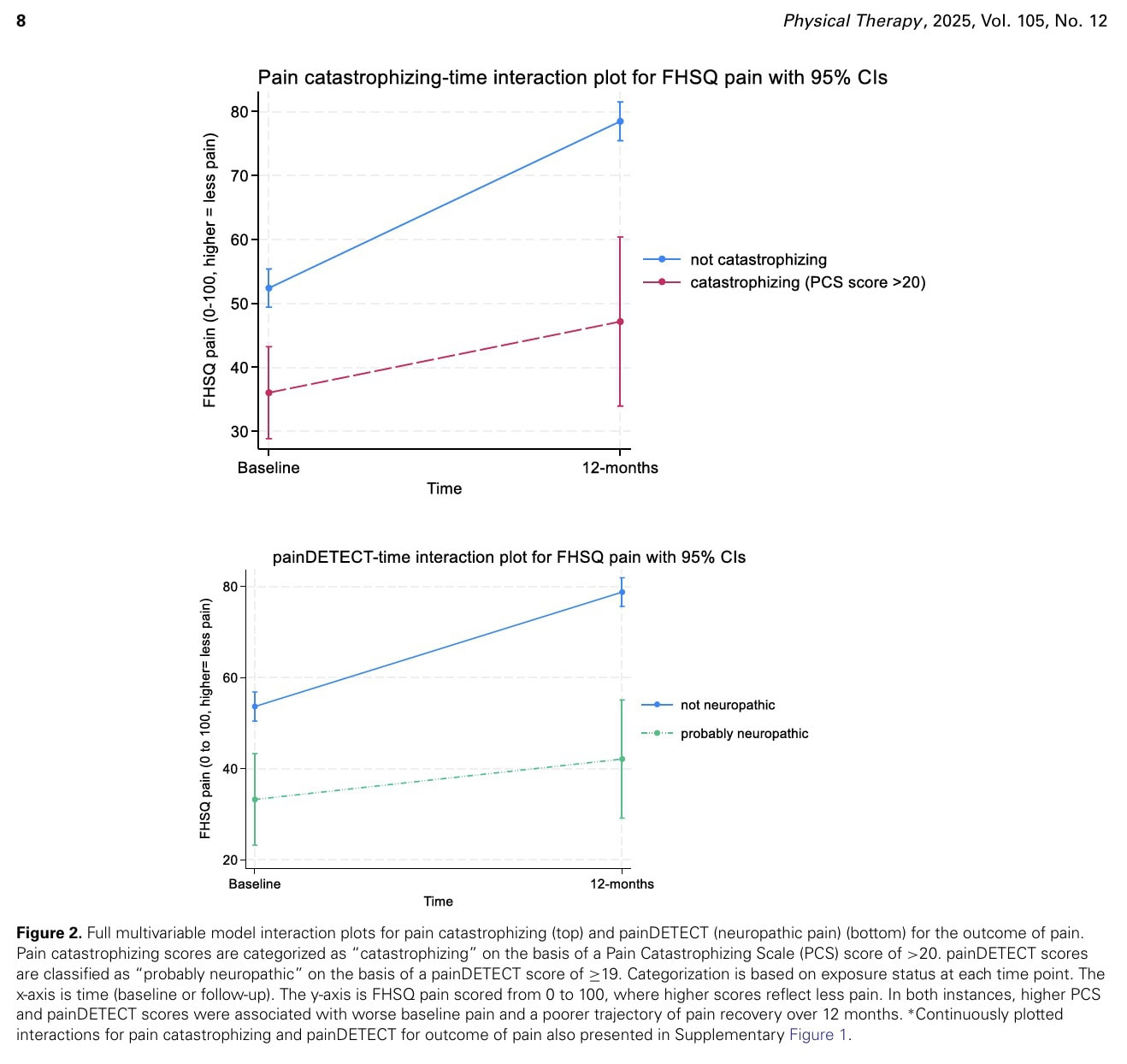
En los modelos multivariables totalmente ajustados, un aumento tanto en la puntuación de painDETECT como en la de catastrofización del dolor se asoció con una menor mejoría del dolor a lo largo de 12 meses (interacción β = -,79 [IC del 95% = -0,10 a -1,48] e interacción β = -,39 [IC del 95% = -0,01 a -0,77], respectivamente).
Las puntuaciones más altas en estos resultados se asociaron con peores puntuaciones basales de dolor que mejoraron menos en 12 meses cuando los resultados indicaban la presencia de creencias catastróficas (PCS > 20) (interacción β = -15 [IC del 95% = -28,5 a -1,4]) o como "probablemente neuropático" (painDETECT ≥ 19) (interacción β = -15,8 [IC del 95% = -29,9 a -1,7]).
Los catastrofistas tuvieron menos resolución del dolor que los no catastrofistas. Las personas con una presentación del dolor "probablemente neuropática" también presentaron una menor mejoría del dolor en 12 meses en comparación con las personas sin síntomas neuropáticos.
Ninguna otra variable (IMC, perímetro de cintura, fuerza plantarflexora del tobillo, dolor multisitio, actividad física) mostró una asociación significativa con la trayectoria del dolor. Los autores también examinaron las asociaciones entre sus exposiciones propuestas y la función del pie o la calidad de vida, pero estas asociaciones fueron inexistentes o sólo débiles (pasos por día con la función y el tiempo sedentario con la calidad de vida).
Preguntas y reflexiones
Al tratarse de un estudio de cohortes, no pueden establecerse vínculos causales. No obstante, el estudio merece elogios por mirar más allá del pie. Al integrar los factores modificables en un marco biopsicosocial, las asociaciones observadas constituyen un punto de partida práctico para futuras investigaciones. Dado que podemos influir en estos factores, por ejemplo, aplicando la educación sobre el Dolor para abordar creencias desadaptativas como la catastrofización, los ensayos controlados aleatorios pueden diseñarse eficazmente para confirmar o refutar las observaciones. Los estudios anteriores no se han centrado tanto en los factores modificables, por lo que resulta menos práctico para los profesionales clínicos estar seguros de su influencia.
Los participantes incluidos padecían dolor plantar crónico en el talón desde hacía al menos 3 meses, lo que puede limitar la generalizabilidad de las observaciones a casos más agudos. Sin embargo, el hallazgo de que la presencia de síntomas neuropáticos al inicio o la catastrofización y la fasciopatía plantar crónica pueden estar entrelazadas abre nuevas perspectivas para el tratamiento inicial de estos individuos. Dado que en este estudio se ha observado que las personas que tendían a catastrofizar no experimentaban tanta mejoría del dolor como las que no lo hacían, y que los pacientes cuyo dolor parecía "probablemente neuropático" no obtenían tanto alivio al cabo de un año en comparación con los que no presentaban esos signos neuropáticos, esto indica que debería darse prioridad a la clasificación inicial correcta de estas personas. Probablemente, estos pacientes son los que deberían ser atendidos en un entorno de atención más multidisciplinar.
No se encontraron asociaciones entre las exposiciones y la función del pie y la calidad de vida relacionada con el pie. Esto puede deberse al hecho de que las medidas de función y calidad de vida comenzaron en un nivel basal relativamente bueno y cambiaron menos que el dolor, lo que sugiere posibles efectos techo y una variabilidad reducida, que podrían dificultar la detección de cambios en estos resultados.
Háblame de lo que es un "nerd
Los datos se analizaron mediante modelos lineales de efectos mixtos. Este enfoque estadístico se utilizó para estimar cómo los cambios en cada exposición clínica a lo largo de 12 meses afectaban a los cambios en los resultados (dolor, función, CALIDAD DE VIDA) durante el mismo periodo. Estos modelos incluyen una intercepción aleatoria de los individuos para tener en cuenta el hecho de que las mediciones repetidas en la misma persona están correlacionadas. Los investigadores incluyeron en sus modelos un término de interacción entre exposición y tiempo. Básicamente, este plazo era para probar su objetivo principal: ver si el efecto de la exposición sobre el resultado cambiaba entre el inicio y el seguimiento. Esto les permite comprobar el cambio dependiente del tiempo en el resultado cuando cambia la exposición. Dada la naturaleza observacional de este estudio de cohortes, los resultados sólo pueden demostrar una asociación entre factores como la catastrofización del dolor y peores resultados; no pueden establecer una relación causal.
Los individuos categorizados como catastrofistas mostraron una resolución del dolor menos favorable en comparación con sus homólogos no catastrofistas. Además, los participantes que presentaban síntomas de dolor "probablemente neuropático" experimentaron una mejoría del dolor menos significativa a lo largo de los 12 meses en comparación con los que no presentaban síntomas neuropáticos. Estas trayectorias de dolor observadas se destacaron como lo suficientemente amplias como para ser clínicamente relevantes, ya que superaban las MCID, aunque los intervalos de confianza eran amplios, lo que indica que esto puede ser cierto para algunos, pero no para todos. El documento menciona que los efectos se consideraron en relación con la MCID para cada resultado (cuando se conocía), pero no indica explícitamente los valores numéricos de la MCID para los otros resultados principales, que fueron la función FHSQ y la Escala de Evaluación de la Calidad de Vida de 6 dimensiones (AQoL-6D).
Una limitación es el uso del cuestionario painDETECT, que se validó originalmente en una población con dolor lumbar y que trata de diferenciar el dolor nociceptivo del neuropático. En primer lugar, esta herramienta se desarrolló antes del reconocimiento del dolor nociplásico. En segundo lugar, cabe preguntarse si la puntuación de corte propuesta de 19 para clasificar el dolor como "probablemente neuropático" es el umbral óptimo para esta población. Los autores reconocen que es posible que esto también refleje características del dolor nociplásico.
Otra limitación reside en el seguimiento de los datos de actividad física, que se midió llevando un acelerómetro uniaxial, lo que puede conllevar un mayor riesgo de que se realicen actividades no medidas en otras direcciones (tenis, jardinería, baile, etc.). Aunque la actividad física se midió con acelerometría, los autores observan que las cantidades más elevadas de pasos medios al día y de actividad física moderada a vigorosa se asociaron con una mejor función/calidad de vida al inicio del estudio, pero la interacción estadística sugirió una peor recuperación de la función/calidad de vida. Los autores sugieren que puede tratarse de una "regresión a la media", pero podría estar justificado un análisis más profundo de las consecuencias conductuales del dolor y la catastrofización en los niveles de actividad.
Mensajes para llevar a casa
Este estudio realizó un seguimiento de personas con dolor plantar crónico en el talón durante un año y descubrió que su recuperación del dolor era significativamente peor si referían un empeoramiento de los pensamientos negativos sobre su dolor (catastrofización) o un empeoramiento de los síntomas relacionados con los nervios (dolor neuropático). Esto sugiere que la mentalidad y el perfil neurogénico del paciente son mucho más importantes para la resolución del dolor a largo plazo que factores tradicionales como el IMC, la fuerza del tobillo o el dolor general multisitio. La mayor amenaza para la validez de las conclusiones es que el estudio es observacional. Sólo muestra que estos factores están asociados a malos resultados, pero no demuestra que sean la causa.
Referencia
Cómo la nutrición puede ser un factor crucial para la sensibilización central - Videoconferencia
Vea esta videoconferencia GRATUITA sobre Nutrición y Sensibilización Central impartida por el investigador número uno de Europa en materia de dolor crónico, Jo Nijs. Los alimentos que los pacientes deben evitar probablemente le sorprenderán.

