Cómo los Fisioterapeutas Tranquilizan Eficazmente en las Consultas de Dolor de Espalda. Un estudio cualitativo.

Introducción
La reafirmación sigue siendo una de las intervenciones más potentes, aunque difíciles, en la gestión del Dolor de Espalda. Como se destaca en una reciente revisión de Physiotutors, las expectativas de los pacientes sobre el tratamiento -especialmente el ejercicio- influyen significativamente en sus resultados funcionales y de dolor, tanto a corto como a largo plazo. Evidencias emergentes sugieren que la educación terapéutica y la atención colaborativa pueden remodelar creencias poco útiles.
Muchos profesionales clínicos siguen teniendo dificultades para tranquilizar a sus pacientes. Las presiones de tiempo, las prioridades contrapuestas y las lagunas en la comunicación a menudo dejan sin abordar las preocupaciones centrales de los pacientes, erosionando la confianza terapéutica.
La investigación subraya el valor de combinar la tranquilidad cognitiva (explicaciones claras y basadas en evidencias) con la tranquilidad afectiva (empatía y establecimiento de relaciones) para empoderar a los pacientes y promover la autogestión. Sin embargo, la pregunta sigue en el aire: ¿Cómo pueden los profesionales clínicos perfeccionar su enfoque de la reafirmación en la práctica diaria?
Este estudio cualitativo examina las sutilezas de la reafirmación efectiva en fisioterapia, proporcionando estrategias procesables para mejorar la confianza terapéutica y la recuperación del paciente.
Métodos
Este estudio analizó grabaciones de vídeo de 20 consultas iniciales de fisioterapia (10 terapeutas, 20 pacientes) recogidas en 2016 como parte de una investigación más amplia sobre el entrenamiento en terapia funcional cognitiva (CFT). Doce terapeutas fueron seleccionados intencionadamente para representar la diversidad de género, edad, experiencia clínica (4-14+ años), y habían recibido una formación biopsicosocial de postgrado (0-12 días).
Se reclutaron pacientes (de 26 a 67 años) con dolor lumbar crónico inespecífico (>3 meses) en dos departamentos de fisioterapia del Reino Unido. Los pacientes cumplimentaron el Cuestionario de Cribado del Dolor Musculoesquelético de Ørebro (ØMPSQ), el Cuestionario de Discapacidad de Roland Morris (RMDQ), la Herramienta de Cribado STarTBack y una Escala de Calificación Numérica del Dolor (NRS) de 0-10 puntos. Las consultas duraban entre 35 y 60 minutos y se grababan en vídeo con un investigador presente para gestionar el equipo. Siete pacientes reclutados inicialmente fueron excluidos (1 rechazó el registro, 4 síntomas resueltos, 2 no se presentaron), quedando 20 participantes (11 mujeres, 9 hombres) para el análisis.
En este estudio se empleó el análisis de la conversación (AC) como marco cualitativo para investigar cómo se co-construye la reafirmación efectiva en fisioterapia durante las consultas clínicas.
En primer lugar, las consultas grabadas en vídeo fueron transcritas literalmente por transcriptores profesionales para establecer un registro de referencia de las interacciones. A continuación, las transcripciones se depuraron utilizando la notación detallada del Jeffersonian, que conserva los rasgos más precisos del habla (pausas, entonación, superposiciones y prosodia), así como los comportamientos no verbales relevantes (mirada, gestos, postura, etc.) anotados en contexto. Este nivel de detalle era esencial para entender no sólo lo que se decía, sino también cómo se decía y cómo se recibía.
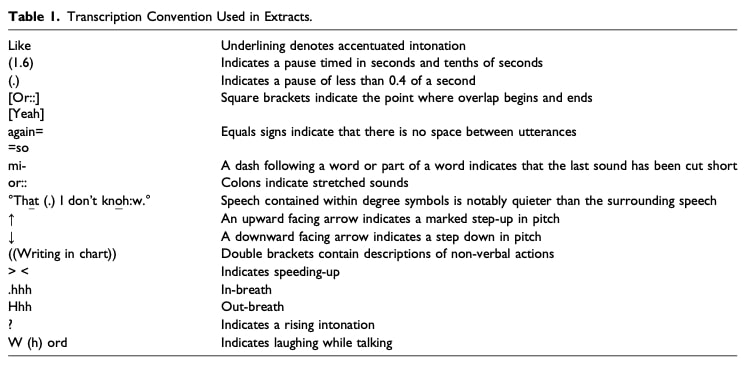
Guiado por los principios del AC, el análisis se centró en las dimensiones centrales de la interacción:
- Toma de turnos: cómo organizan los participantes las transiciones de sus intervenciones, incluidas las interrupciones, los traspasos fluidos o los solapamientos competitivos, lo que revela la dinámica del poder y el compromiso.
- Organización secuencial: cómo cada enunciado lleva al siguiente, en particular cómo se inicia, desarrolla y responde a la seguridad en varios turnos.
- Diseño del turno - La formulación, el encuadre y las estrategias pragmáticas (por ejemplo, coberturas, declaraciones enfáticas) utilizadas para tranquilizar.
- Elección léxica: selección de palabras específicas (por ejemplo, "normal" frente a "común") y sus implicaciones para la percepción del paciente.
- Asimetría interaccional: cómo influyeron los roles institucionales (profesional clínico frente a paciente) en la participación, por ejemplo, quién controlaba los cambios de tema o los patrones de pregunta-respuesta.
- Coordinación no verbal - La alineación (o desalineación) entre el habla y el lenguaje corporal, como asentir con la cabeza mientras se afirma la preocupación de un paciente.
- Estructura de la consulta - El arco más amplio del encuentro, desde las aperturas (por ejemplo, establecimiento de la relación) hasta los cierres (por ejemplo, resumen de los pasos siguientes), y dónde apareció estratégicamente la reafirmación.
Dos investigadores analizaron de forma independiente las conversaciones para identificar los momentos tranquilizadores y, a continuación, compararon los resultados para minimizar los sesgos. Su enfoque equilibró cuidadosamente la observación natural de los patrones de interacción con la conciencia de cómo los antecedentes clínicos podrían dar forma a las interpretaciones. Mediante este proceso, el análisis identificó factores tanto manifiestos como matizados que determinan el éxito o el fracaso de la reafirmación eficaz en fisioterapia en los diálogos clínicos.
Resultados
Los hallazgos revelaron la existencia de un espectro de prácticas de fisioterapia eficaces para tranquilizar a los pacientes durante las consultas por dolor de espalda, desde enfoques colaborativos centrados en el paciente hasta interacciones menos fructíferas dominadas por el terapeuta.
El fisioterapeuta no tranquiliza al paciente en función de sus preocupaciones
La investigación ha identificado que los fisioterapeutas pueden presuponer las principales preocupaciones de los pacientes, minimizando a menudo los hallazgos que comunican. Algunos ejemplos literales son: "No es... no es [algo importante]" (fisioterapeuta hablando de los resultados de la IRM de espalda). El análisis de otros tres casos reveló este patrón consistente de restar importancia a los hallazgos de imagen. Dado que los resultados de las pruebas de imagen a menudo no se correlacionan con el dolor o las limitaciones funcionales, estos casos sugieren que estos hallazgos pueden no ser la principal preocupación de los pacientes, aunque los fisioterapeutas a menudo proporcionan información no solicitada sobre ellos.
Los estudios también revelaron que algunos profesionales se esfuerzan por crear un espacio para que los pacientes expresen sus creencias y preocupaciones. Cuando los pacientes intentan redirigir la conversación -mediante señales verbales como un vacilante "[Sí, eso es]-eso es", o señales no verbales como el abatido "o↓yeaho" mientras miran hacia abajo-, los terapeutas pueden perder estas oportunidades. En un caso, cuando un paciente aclaró que lo que más le preocupaba era volver al trabajo, no los resultados de la exploración, el fisioterapeuta respondió tranquilizándolo de forma genérica: "Estoy seguro de que... podemos ayudarle a hacerlo", en lugar de explorar sus preocupaciones concretas.

Además, a veces los terapeutas transmiten mensajes contradictorios. Un profesional clínico se interesó inicialmente por las preocupaciones de un paciente sobre la artritis ("Lo estudiaremos"), pero más tarde lo contradijo calificando la artritis vertebral de universal ("todos tenemos alguna") y de "proceso normal". La elección del lenguaje también fue importante: frases como "no parece horrible ni nada de lo que debamos preocuparnos" introdujeron una alarma innecesaria a través de términos como "horrible".

Desconfirmación de los temores del paciente mediante un experimento conductual
La interacción clínica del extracto 5 muestra un enfoque eficaz para tratar el miedo de un paciente a inclinarse hacia delante ("me voy a hacer daño en la espalda"). El fisioterapeuta comenzó explorando el movimiento gradualmente, primero desde una posición sentada mientras proporcionaba una retroalimentación positiva: "Está bien, ¿no?" Al progresar hacia el movimiento que el paciente temía específicamente -inclinarse de pie, que asociaba con una "distancia" excesiva-, el terapeuta observó astutamente las señales no verbales de ansiedad del paciente y creó un espacio para la discusión preguntando: "¿Le preocupa eso?".
A continuación, la sesión pasó a la modificación de creencias mediante demostraciones físicas. Al guiar al paciente a una posición lateral sin carga con las rodillas flexionadas hacia el pecho -una posición de la columna vertebral totalmente flexionada que el paciente normalmente temía- y preguntarle "¿Siente algo?", el terapeuta creó una poderosa contradicción experiencial cuando el paciente respondió: "No, en realidad es muy cómodo." Esta demostración concreta de que la flexión podía ser indolora condujo a un momento clave de replanteamiento, en el que el terapeuta sugirió: "el problema no es la flexión en sí, sino cómo te flexionas: es el proceso de cómo llegas a estas posiciones". El acuerdo significativo del paciente - "Sí, ése es... ése es gran parte del problema que he tenido"- confirmó este cambio en la comprensión.
La intervención culminó con la aplicación práctica, incorporando técnicas de respiración durante los movimientos de flexión para reducir las protecciones. La respuesta inmediata del paciente - "Mucho mejor en realidad" y "Es mejor de lo que era"- demostró un progreso tangible, que el terapeuta reforzó mediante la validación reflexiva ("Estoy totalmente de acuerdo contigo") en relación con los mecanismos de protección.
Este caso ejemplifica cómo la combinación de exposición gradual, demostración física de seguridad, replanteamiento cognitivo y refuerzo positivo inmediato proporciona una tranquilidad eficaz en fisioterapia al abordar los miedos relacionados con el movimiento. Subraya que la seguridad en fisioterapia alcanza su mayor impacto cuando los pacientes descubren la seguridad a través de sus propias experiencias de movimiento, con el apoyo de un terapeuta que les guía y valida su progresión.


Preguntas y reflexiones
Como han señalado los investigadores, parece existir un patrón en el que los fisioterapeutas discuten sistemáticamente los hallazgos de las imágenes incluso cuando los pacientes no los han planteado como motivo de preocupación. Esto plantea dudas sobre la suposición subyacente de que los pacientes se preocupan demasiado por los resultados de las pruebas de imagen. De hecho, estas suposiciones pueden llevar a un tratamiento inadecuado de las preocupaciones reales de los pacientes, haciendo que se sientan incomprendidos.
Por lo tanto, debemos examinar esta tendencia a proporcionar a los pacientes una educación genérica sobre el diagnóstico por imagen. ¿Por qué ocurre esto? Una posible explicación es la adopción de una postura de experto, que induce una relación vertical en la que el terapeuta asume el papel de poseedor de conocimientos que debe "educar" al paciente. Aunque probablemente inconsciente, esta dinámica puede crear un desequilibrio en la relación terapéutica, posicionando al paciente como un receptor pasivo de conocimientos en lugar de un participante activo.
Por el contrario, una relación terapéutica horizontal establece la igualdad entre terapeuta y paciente. Este enfoque colaborativo permite que las soluciones surjan de forma natural a partir de las experiencias vividas por el paciente, y el terapeuta facilita la exploración y ofrece un reencuadre experto cuando resulta beneficioso. Esta dinámica mejora la capacidad del terapeuta para escuchar de verdad y abordar con precisión las preocupaciones del paciente.
El estudio de caso final ejemplifica la reafirmación efectiva de la fisioterapia en la práctica, demostrando esta interacción terapéutica ideal. Mediante experimentos de comportamiento como la exposición gradual a movimientos temidos, los pacientes desarrollan una autoconciencia crucial y se convierten en participantes activos en su cuidado. Evidencia indica que los pacientes que se involucran físicamente con su afección y la comprenden, apoyados por el refuerzo del terapeuta, experimentan una tranquilidad más significativa y probablemente mejores resultados de recuperación.
Háblame de lo que es un "nerd
Este estudio cualitativo adopta un enfoque no estadístico para examinar las técnicas de tranquilización en fisioterapia. Aunque incorpora escalas cuantificables como la NRS, el ÖMPSQ y el RMDQ, éstas no se emplean como medidas de resultado primarias para inferir la eficacia clínica. En cambio, el estudio se centra en las dimensiones subjetivas de las interacciones terapéuticas, planteando importantes cuestiones sobre la naturaleza de la evidencia cuando se investigan fenómenos inherentemente cualitativos.
El reto de estudiar la experiencia subjetiva
La investigación social presenta retos metodológicos únicos, ya que las herramientas estadísticas tradicionales suelen ser inadecuadas para captar los matices de las percepciones y experiencias vividas por los pacientes. Por definición, estos elementos se resisten a la cuantificación, lo que requiere paradigmas alternativos capaces de explorar la construcción de significado dentro de las interacciones sociales. Así pues, la investigación cualitativa se perfila como el marco más adecuado para abordar tales cuestiones.
Análisis de la conversación y fundamentos etnometodológicos
Los autores emplean el Análisis de la Conversación (AC), una metodología profundamente influida por la filosofía fenomenológica y la etnometodología. Basado en la tradición fenomenológica, este paradigma reconoce que la realidad se construye subjetivamente a través de la interpretación individual y colectiva. La etnometodología amplía esta perspectiva examinando cómo se consigue en la práctica el orden social a través de las interacciones cotidianas.
Entre los focos analíticos clave figuran:
- Dinámica de turnos en el diálogo
- Comunicación no verbal (por ejemplo, gestos, contacto visual)
- Negociación de roles entre el profesional clínico y el paciente
En este contexto, las relaciones terapéuticas no están predefinidas, sino que se co-construyen activamente a través de la interacción momento a momento. Por ejemplo, la tranquilización de un fisioterapeuta no se limita a "darla", sino que está conformada por intercambios recíprocos, en los que ambas partes contribuyen a definir lo que constituye "progresión" o "riesgo". Este estudio proporciona apoyo empírico a la perspectiva etnometodológica, demostrando que las técnicas de tranquilización más eficaces surgen de las interacciones terapéuticas colaborativas. Estas interacciones se caracterizan por: experimentación conductual (exposición gradual al movimiento temido), comunicación igualitaria y planificación conjunta del tratamiento mediante la identificación mutua de los factores subyacentes que contribuyen o explican la experiencia de dolor del paciente.
Rigor científico en la investigación cualitativa
Aunque el objeto del estudio no es cuantificable, su rigor metodológico se mantiene mediante protocolos analíticos normalizados. El AC proporciona un marco sistemático para transcribir e interpretar las interacciones, garantizando la reproducibilidad a pesar de la naturaleza intrínsecamente subjetiva de los datos. Al adherirse a estos principios, el estudio aporta información empírica sobre el proceso de reaseguro, complementando la investigación cuantitativa centrada en los resultados.
Mensajes para llevar a casa
Este estudio redefine la reafirmación eficaz en fisioterapia como un proceso co-construido, no como una intervención administrada por el terapeuta.
1. Escuchar antes de educar
- Las principales preocupaciones de los pacientes (por ejemplo, volver al trabajo) pueden diferir de las áreas de interés clínico (por ejemplo, los hallazgos de la IRM). Explore primero su perspectiva antes de ofrecer tranquilidad genérica.
2. Sustituir la comunicación vertical por la horizontal
- Evitar monólogos de expertos sobre exploraciones/biomecánica. En vez de eso, úsalo:
- Preguntas abiertas: "¿Qué es lo que más le preocupa?"
- Experimentos de comportamiento: Exposición graduada a los movimientos temidos para refutar los miedos de forma experimental.
- Toma de decisiones compartida: Co-crear planes de tratamiento alineados con las prioridades del paciente.
3. La lengua importa
Evite frases minimizadoras ("No es horroroso") o mensajes contradictorios. En su lugar:
- Valide: "He oído que esto limita tu vida diaria: trabajemos en ello".
- Reformular: "Tu exploración muestra cambios normales; centrémonos en lo que tu cuerpo puede hacer".
4. Utilizar señales no verbales
- Las vacilaciones, los gestos o el tono de los pacientes suelen revelar temores tácitos. Haz una pausa y sondea: "Parecías inseguro cuando probamos ese Movimiento, ¿puedes contarme más?".
Conclusión: La seguridad no es algo que se da, sino que se construye juntos a través del diálogo, la experimentación y los objetivos compartidos.
Referencia
MEJORE MASIVAMENTE SUS CONOCIMIENTOS SOBRE LA LUMBALGIA DE FORMA GRATUITA
5 lecciones absolutamente cruciales que no aprenderás en la universidad y que mejorarán tu atención a los pacientes con lumbalgia de forma inmediata y sin pagar un solo céntimo

