Αστάθεια ώμου | Διάγνωση & θεραπεία για φυσικοθεραπευτές

Αστάθεια ώμου | Διάγνωση & θεραπεία για φυσικοθεραπευτές
Η άρθρωση του ώμου έχει τεράστιο βαθμό κινητικότητας, γεγονός που την καθιστά επιρρεπή σε αστάθεια. Ενώ οι μυϊκές δυνάμεις ελέγχουν τη σταθερότητα στα μεσαία εύρη της κίνησης, η κλινική αστάθεια παρουσιάζεται στο τελικό εύρος της κίνησης(Doukas et al. 2001). Ορίζεται ως ανώμαλη κίνηση της κεφαλής του βραχιονίου στο γληνοειδές, η οποία παρουσιάζεται ως πόνος και/ή ως αίσθηση φόβου μετατόπισης. Η λειτουργική σταθερότητα, η οποία μπορεί να οριστεί ως η διατήρηση της κεφαλής του βραχιονίου στο κέντρο της γληνοειδούς μοίρας κατά τη διάρκεια της κίνησης του ώμου, επιτυγχάνεται μέσω του συγχρονισμένου συντονισμού των στατικών και δυναμικών συνιστωσών. Σε αυτές περιλαμβάνονται η αρνητική ενδοαρθρική πίεση, η γεωμετρία του γληνοβραχιόνιου οστού, το σύμπλεγμα της κάψουλας και η συνεργική μυϊκή ισορροπία(Doukas et al. 2001).
Οι μύες του στροφικού πετάλου χρησιμεύουν για να κεντράρουν την κεφαλή του βραχιονίου στο γληνοειδές, εξουδετερώνοντας έτσι τις μεταφορικές δυνάμεις που δημιουργούνται από τους κύριους κινητήρες του ώμου. Το γληνοειδές χείλος είναι γνωστό ότι αυξάνει το βάθος της γληνοειδούς υποδοχής κατά περίπου 50% προς όλες τις κατευθύνσεις και αυξάνει επίσης την επιφάνεια.
Η τραυματική αστάθεια μπορεί να κυμαίνεται από βίαιες δυνάμεις που μπορούν να εξαρθρώσουν ειλικρινά την άρθρωση μέχρι πιο ανεπαίσθητες δυνάμεις που οδηγούν σε πλαστική παραμόρφωση των στατικών συγκρατήσεων.
Ο μηχανισμός του πρόσθιου εξαρθρήματος είναι συνήθως μια απότομη δύναμη απαγωγής/εξωτερικής περιστροφής γύρω από τον ώμο, ενώ το οπίσθιο συμβαίνει συχνότερα λόγω επιληπτικών κρίσεων, κρίσεων ή ηλεκτροπληξίας. Παρατηρείται επίσης σε αθλήματα με πτώσεις στον αγκώνα, καθώς και σε μαρκάρισμα με τεντωμένο χέρι και δύναμη προς την οπίσθια κατεύθυνση, όπως συμβαίνει στο μαρκάρισμα στο ράγκμπι.
Σε περίπτωση εξάρθρωσης, παρατηρούνται συνήθως οι ακόλουθες κακώσεις:
- Κατάγματα γληνοειδούς στο 15-21% των περιπτώσεων(Kraeutler et al. 2018, Griffith et al. 2008)
- Βλάβη Bankart: Αποκόλληση του IGHL από το πρόσθιο γληνοειδές και το χείλος του χείλους στο 84-97% των πρόσθιων εξαρθρώσεων(Kraeutler et al. 2018, Sedeek et al. 2014)
- Βλάβη Hill-Sachs: Εντύπωση στη ραχιαία πλευρά της κεφαλής του βραχιονίου μετά από πρόσθιο εξάρθρημα σε ποσοστό 41-83%(Kraeutler et al. 2018, Ozaki et al. 2014)
- Ρήξη του στροφικού πετάλου στο 1,2% των ασθενών σε μια μελέτη με μέση ηλικία 24 ετών(Kraeutler et al. 2018) έως και 33,4% επιπολασμό για ρήξεις στροφικού πετάλου και/ή κατάγματα του μείζονος κονδύλου σε μια μελέτη με μέση ηλικία 47,6 ετών(Robinson et al. 2012)
- Νευρική κάκωση του μασχαλιαίου νεύρου ή/και άλλων τμημάτων του βραχιόνιου πλέγματος σε ποσοστό 13,5%(Robinson et al. 2012)
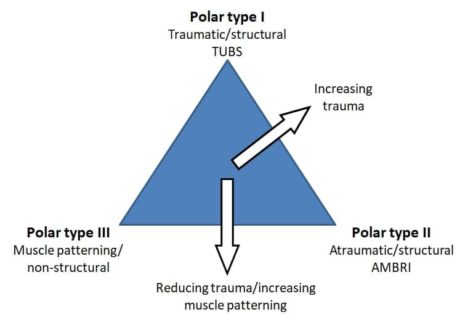 Jaggi et al. (2017) προτείνουν την ταξινόμηση Stanmore για την αποκατάσταση της αστάθειας του ώμου. Αναφέρουν ότι τόσο δομικές (στροφικό μανίκι, επιφάνεια επαφής, καψουλόχειλο σύμπλεγμα) όσο και μη δομικές (κεντρικό και περιφερικό νευρικό σύστημα) συνιστώσες συμβάλλουν στην αστάθεια του ώμου και τονίζουν ότι υπάρχει μια συνέχεια μεταξύ των παθολογιών.
Jaggi et al. (2017) προτείνουν την ταξινόμηση Stanmore για την αποκατάσταση της αστάθειας του ώμου. Αναφέρουν ότι τόσο δομικές (στροφικό μανίκι, επιφάνεια επαφής, καψουλόχειλο σύμπλεγμα) όσο και μη δομικές (κεντρικό και περιφερικό νευρικό σύστημα) συνιστώσες συμβάλλουν στην αστάθεια του ώμου και τονίζουν ότι υπάρχει μια συνέχεια μεταξύ των παθολογιών.Τα δομικά στοιχεία μπορεί να είναι εκ γενετής ανώμαλα, να περιλαμβάνουν ανώμαλο κολλαγόνο, να έχουν αποκτήσει μικροτραυματικές βλάβες με την πάροδο του χρόνου (ατραυματικές δομικές) ή να έχουν υποστεί βλάβη από εξωγενείς παράγοντες (τραυματικές δομικές). Τα μη δομικά στοιχεία μπορεί να είναι συγγενώς ανώμαλα ή να έχουν αποκτηθεί με την πάροδο του χρόνου ως διαταραχές του νευρομυϊκού ελέγχου.
Η ταξινόμηση του Stanmore έχει ως εξής:
Πόλος I: Τραυματική (TUBS = Τραυματική, μονόπλευρη, βλάβη Bankart, χειρουργική επέμβαση)
Πόλος II: Ατραυματική (AMBRI = ατραυματική, πολυκατευθυντική, αμφίπλευρη, αποκατάσταση, κατώτερη καψική μετατόπιση)
Πόλος III: Νευρομυϊκή
Επιδημιολογία
Shields et al. (2017) εξέτασαν αναδρομικά τις συλλεγμένες βάσεις δεδομένων τραυμάτων και διαπίστωσαν ποσοστό επίπτωσης 21,9 εξαρθρώσεων ανά 100.000 άτομα σε αστικό πληθυσμό. Αναφέρουν μέγιστη επίπτωση 42,1 και 50,9 στην ηλικιακή ομάδα 15-24 και ≥85 ετών για τους άνδρες και μέγιστη επίπτωση 45,7 για τις γυναίκες στην ηλικιακή ομάδα μεταξύ 65 και 74 ετών.
Finhoff et al. (2004) συνιστούν ότι πάνω από το 75% των περιπτώσεων αστάθειας του ώμου οφείλονται σε τραύμα, ενώ το υπόλοιπο 25% χαρακτηρίζεται ως μη τραυματικό.
Blomquist et al. (2012) αναφέρουν ότι περίπου το 75% των ασταθειών είναι στην πρόσθια κατεύθυνση, οι περισσότερες από αυτές ως αποτέλεσμα αθλητικών τραυματισμών ή τραυμάτων.
Οι οπίσθιες αστάθειες αποτελούν περίπου το 20% και οφείλονται συχνότερα σε κρίσεις, επιληπτικές κρίσεις ή ηλεκτροπληξίες, αν και οι αθλητικοί τραυματισμοί ή τα τραύματα μπορούν επίσης να διαδραματίσουν κάποιο ρόλο.
Το υπόλοιπο 5% της πολυκατευθυντικής αστάθειας παρατηρείται συχνότερα σε άτομα με υπερκινητικότητα.
Ακολουθήστε μια πορεία
- Μάθετε από οπουδήποτε, όποτε και με το δικό σας ρυθμό
- Διαδραστικά διαδικτυακά μαθήματα από μια βραβευμένη ομάδα
- Διαπίστευση CEU/CPD στην Ολλανδία, το Βέλγιο, τις ΗΠΑ και το Ηνωμένο Βασίλειο
Κλινική εικόνα & εξέταση
Είναι σημαντικό να αξιολογήσετε τα ακόλουθα στοιχεία στο ιστορικό του ασθενούς σας:
- Ηλικία: κάτω ή άνω των 25 ετών;
- Μηχανισμός τραυματισμού: σχισμένος (TUPS), φθαρμένος (AMBRI) ή γεννημένος (μυϊκή διαμόρφωση / μη δομική)
- Η κατεύθυνση της αστάθειας: πρόσθια, οπίσθια ή πολλαπλή
- Σοβαρότητα: εξάρθρωση ή εξάρθρωση;
- Συχνότητα: πρωτογενής ή υποτροπιάζουσα
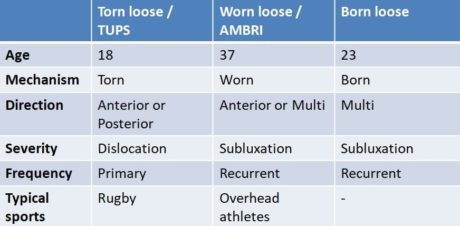
Ανάλογα με τις απαντήσεις, μπορείτε να τοποθετήσετε τον ασθενή σας κάπου στο συνεχές μεταξύ των 3 πόλων, όπως περιγράφηκε νωρίτερα από τους Jaggi et al. (2017).
Είναι σημαντικό να συνειδητοποιήσουμε ότι ψυχολογικές συνιστώσες όπως ο φόβος, το άγχος και η αποφυγή παίζουν ρόλο και πρέπει επίσης να αξιολογούνται.
Εξέταση
Μετά από ένα λεπτομερές ιστορικό που περιλαμβάνει την έναρξη, τις συνθήκες, την κατεύθυνση, τη συχνότητα και το μέγεθος, η κλινική εξέταση είναι το βασικό πρώτο βήμα για τον προσδιορισμό του προτύπου και του βαθμού αστάθειας.
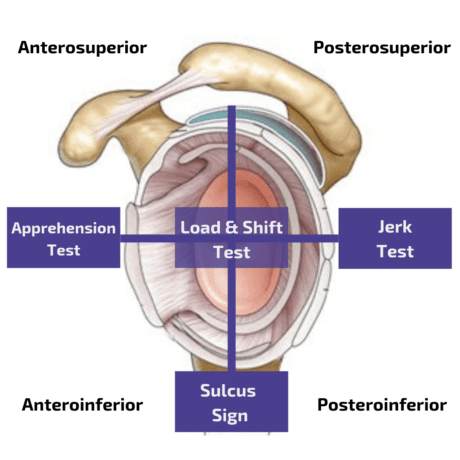
Πρόσθια αστάθεια
Για την αξιολόγηση της πρόσθιας αστάθειας, ο συνδυασμός της δοκιμασίας σύλληψης και της δοκιμασίας μετατόπισης αποδίδει ευαισθησία 67% με ειδικότητα 98%, επιβεβαιώνοντας έτσι ουσιαστικά την παρουσία πρόσθιας δομικής αστάθειας(Hegedus et al. 2012).
Το τεστ σύλληψης συνήθως ακολουθείται αμέσως από το τεστ μετεγκατάστασης:
Μια πρόσθετη ορθοπεδική δοκιμασία που συχνά εκτελείται σε συνέχεια της δοκιμασίας σύλληψης και μετατόπισης είναι η δοκιμασία απελευθέρωσης.
Οπίσθια αστάθεια
Η μεταεροϊερή αστάθεια αξιολογείται καλύτερα με τη δοκιμασία Jerk Test, η οποία είναι μια πολύ ακριβής δοκιμασία με ευαισθησία 90% και ειδικότητα 85%(Kim et al. 2004). Οι συγγραφείς περιγράφουν επίσης ότι το επώδυνο Jerk Test ήταν προγνωστικός παράγοντας αποτυχίας της συντηρητικής θεραπείας. Ταυτόχρονα, στην ομάδα των ανώδυνων σπασμών (με θετικό τεστ λόγω κρότου) το 93% ανταποκρίθηκε στο πρόγραμμα αποκατάστασης μετά από 4 μήνες κατά μέσο όρο.
Άλλες ορθοπεδικές εξετάσεις για την οπίσθια αστάθεια είναι:
Κατώτερη αστάθεια
Για να αξιολογήσετε την κατώτερη αστάθεια, μπορείτε να εκτελέσετε τη δοκιμή Sulcus Test ή Sulcus Sign. Ωστόσο, δεν είναι γνωστές τιμές ευαισθησίας ή ειδικότητας για τη δοκιμή αυτή. Ταυτόχρονα, η δοκιμασία πέτυχε μόνο μέτρια αξιοπιστία μεταξύ των βαθμολογητών με τιμή Kappa к=0,43 σε μια μελέτη των Eshoj et al. (2018).
Μια άλλη ορθοπεδική δοκιμασία για την κατώτερη αστάθεια είναι η δοκιμασία Gagey. Για να αξιολογηθεί η πολυκατευθυντική αστάθεια, μπορεί να εκτελεστεί η δοκιμή φορτίου και μετατόπισης.
Σε περίπτωση που ο ασθενής σας ανήκει στην κατηγορία "Born Loose", θα πρέπει επίσης να αξιολογήσετε την υπερκινητικότητα. Η βαθμολογία Beighton σε συνδυασμό με τα κριτήρια του Brighton είναι μια μέθοδος για να προσδιορίσετε αν ο ασθενής σας πάσχει από σύνδρομο συγγενούς υπερκινητικότητας.
ΔΎΟ ΜΎΘΟΙ ΚΑΤΑΡΡΊΠΤΟΝΤΑΙ & 3 ΒΌΜΒΕΣ ΓΝΏΣΗΣ ΔΩΡΕΆΝ

Ακολουθήστε μια πορεία
- Μάθετε από οπουδήποτε, όποτε και με το δικό σας ρυθμό
- Διαδραστικά διαδικτυακά μαθήματα από μια βραβευμένη ομάδα
- Διαπίστευση CEU/CPD στην Ολλανδία, το Βέλγιο, τις ΗΠΑ και το Ηνωμένο Βασίλειο
Θεραπεία
Ο στόχος της φυσικοθεραπείας στη θεραπεία της αστάθειας του ώμου είναι η αποκατάσταση του ανώδυνου και φυσιολογικού κινητικού ελέγχου του πάσχοντος ώμου με τη χρήση διαφόρων τεχνικών που εφαρμόζονται με κατάλληλο και έγκαιρο τρόπο, προσαρμοσμένο στον εκάστοτε ασθενή. Η επιτυχής θεραπεία εξαρτάται σε μεγάλο βαθμό από τη σωστή κλινική διάγνωση, τον εντοπισμό των ανατομικών δομικών ελαττωμάτων και των ανώμαλων κινητικών προτύπων, ώστε να μπορούν να σχεδιαστούν ανάλογα προγράμματα αποκατάστασης(Jaggi et al. 2017).
Τα εξαρθρήματα του ώμου έχουν υψηλά ποσοστά υποτροπής που φτάνουν σχεδόν το 90% σε ορισμένους πληθυσμούς και χαμηλό ποσοστό επιστροφής στη δραστηριότητα, μερικές φορές κάτω του 50%. Ενώ η χειρουργική επέμβαση φαίνεται να είναι αποτελεσματική σε νεαρούς άνδρες που συμμετέχουν σε σωματικά απαιτητικές αθλητικές δραστηριότητες, οι Eljabu et al. (2017) αναφέρουν ανώτερα αποτελέσματα της συντηρητικής θεραπείας σε σύγκριση με τη χειρουργική επέμβαση σε πολλές άλλες περιπτώσεις.
Ο θεραπευτικός στόχος στη μη οξεία αντιμετώπιση της αστάθειας του ώμου είναι η ελαχιστοποίηση του κινδύνου υποτροπής και η βελτίωση του πόνου και της λειτουργικότητας. Η φυσιοθεραπεία ξεκινά συνήθως μετά από 4-12 εβδομάδες, αλλά μπορεί να ξεκινήσει μόλις ο ασθενής μπορέσει να ανεχθεί την άσκηση.
Σε αυτό το παρακάτω βίντεο θα σας παρουσιάσουμε παραδείγματα ασκήσεων για το πρώιμο και μεσαίο στάδιο αποκατάστασης και στο μέρος 2- θα σας δείξουμε ασκήσεις και ασκήσεις για το τελικό στάδιο αποκατάστασης και την επιστροφή στον αθλητισμό. Οι ασκήσεις κλειστής κινητικής αλυσίδας παρέχουν πολλά οφέλη για τους ασθενείς που πάσχουν από αστάθεια του ώμου: Μειώνουν τη διάτμηση και τη μετατόπιση των αρθρώσεων, αυξάνουν την ιδιοδεκτικότητα των αρθρώσεων μέσω της συμπίεσης των αρθρώσεων και βελτιώνουν την ενεργοποίηση των μυών.
Στο μέρος 1 αυτής της σειράς βίντεο, παρουσιάσαμε ασκήσεις κλειστής και ημίκλειστης κινητικής αλυσίδας για την αποκατάσταση της αστάθειας του ώμου στην πρώιμη και μεσαία φάση της αποκατάστασης. Στο επόμενο βίντεο θα συνεχίσουμε με πιο προχωρημένες ασκήσεις κλειστής αλυσίδας και με ασκήσεις ανοιχτής αλυσίδας και δυναμικές ασκήσεις.
Σε περίπτωση που ο ασθενής σας είναι σε θέση να αντέξει τις ασκήσεις κλειστής και ημίκλειστης κινητικής αλυσίδας, μπορεί να προχωρήσει σε πιο προχωρημένες ασκήσεις κλειστής κινητικής αλυσίδας και διαταραχές ανοικτής αλυσίδας. Αυτό συμβαίνει συνήθως μετά από περίπου 2 μήνες.
Πότε λοιπόν ξέρετε αν ο ασθενής σας είναι έτοιμος να επιστρέψει στο παιχνίδι;
Γενικά, οι ασθενείς θα πρέπει να είναι σε θέση να έχουν ένα πλήρες εύρος κίνησης χωρίς πόνο και να αισθάνονται ψυχολογικά έτοιμοι να επιστρέψουν στα αθλήματα. Επιπλέον, η αντοχή σε όλα τα επίπεδα θα πρέπει να είναι τουλάχιστον 90% σε σύγκριση με την υγιή πλευρά. Μια δοκιμασία που μπορείτε να χρησιμοποιήσετε για να βοηθήσετε στη λήψη αποφάσεων σχετικά με την επιστροφή στο παιχνίδι είναι η δοκιμασία y-balance για το άνω τέταρτο.
Τέλος, η ιδιοδεκτικότητα είναι συχνά μειωμένη στον ασταθή ώμο σε σύγκριση με την αβλαβή πλευρά. Η Αξιολόγηση της αίσθησης τοποθέτησης των αρθρώσεων του ώμου μπορεί να σας βοηθήσει να εντοπίσετε και να αποκαταστήσετε τις βλάβες.
Θέλετε να μάθετε περισσότερα για την αστάθεια ώμου; Στη συνέχεια, ελέγξτε τους ακόλουθους πόρους:
- Physiotutors Podcast επεισόδιο 50: Ο ασταθής ώμος με την Anju Jaggi
- Πρόβλεψη της υποτροπιάζουσας αστάθειας του ώμου (PRIS) μετά από πρώτο τραυματικό πρόσθιο εξάρθρημα
- Νευρομυϊκές ασκήσεις για το πρόσθιο εξάρθρημα του ώμου
- Βραχυπρόθεσμη αποτελεσματικότητα της ενδυνάμωσης υψηλού φορτίου σε ασθενείς με υπερκινητικούς ώμους
Αναφορές
Ακολουθήστε μια πορεία
- Μάθετε από οπουδήποτε, όποτε και με το δικό σας ρυθμό
- Διαδραστικά διαδικτυακά μαθήματα από μια βραβευμένη ομάδα
- Διαπίστευση CEU/CPD στην Ολλανδία, το Βέλγιο, τις ΗΠΑ και το Ηνωμένο Βασίλειο
Είναι καιρός να σταματήσουμε τις ανοησίες θεραπείες για τον πόνο στον ώμο και να αρχίσουμε να παρέχουμε φροντίδα που βασίζεται σε στοιχεία


Τι λένε οι πελάτες για αυτό το μάθημα
- Robert van Leeuwen26/05/25de zoveelste topcursus Mijn 3e cursus via Physiotutors en wederom een succes.
Helder, overzichtelijk en zeer informatief.Dominik Meier27/04/25ΈΝΑ ΜΆΘΗΜΑ ΚΛΙΝΙΚΆ ΣΧΕΤΙΚΌ ΚΑΙ ΚΑΘΟΔΗΓΟΎΜΕΝΟ ΑΠΌ ΣΎΓΧΡΟΝΕΣ ΓΝΏΣΕΙΣ! Αυτό το σπουδαίο μάθημα είναι κλινικά σχετικό και καθοδηγείται από τις σύγχρονες γνώσεις. Ο ώμος είναι ένα δύσκολο θέμα το οποίο έχει περιγραφεί με περιεκτικό και λογικό τρόπο. Το συνιστώ ανεπιφύλακτα. Μου αρέσει η θεωρία και η περίπτωση. Σας ευχαριστώ! - Tineke De Vries26/01/25Goede cursus. Goede cursus, gericht op de praktijk Veel geleerd. Με όνομα που εξυπηρετεί την τοποθέτηση των αντικειμένωνDempsey Thiele02/01/25Overzichtelijk και πρακτικό! Έχω το μάθημα με τους φοιτητές που το παρακολούθησαν. Νομίζω ότι αυτό είναι ένα σημαντικό μάθημα για κάθε φυσιοθεραπευτή που θέλει να μάθει περισσότερα για τα σημαντικά στοιχεία σχετικά με την αποκατάσταση των ασθενών. Όλες οι πληροφορίες είναι πλήρως ενημερωμένες.
Μπορώ να βοηθήσω τους ασθενείς μου στην εργασία μου! - Carlijn Duursma27/12/24Goede cursus Veel verdieping. duidelijke uitleg. misschien wat tekeningen toevoegen voor extra verduidelijking. Πολύ ωραία.Vanessa Burnet22/12/24Leerzame cursus Opfrissing van kennis wat is weg gezakt.
- Paul Mensink15/12/24Paul Mensink Συντεταγμένο μάθημα λογοτεχνίας υψηλού επιπέδου, τα βίντεο είναι τέλεια παραδείγματα για τις χρησιμοποιούμενες τεχνικές και ασκήσειςFrank Kleyn12/12/24CRSP I can bovengenoemde cursus zeer aanbevelen , nieuwste inzichten , zin en onzin van Subacromiale ruimte , de duidelijke vertaling naar de praktijk en de behandeltafel .
- Marty26/11/24RCRSP CURSUS Niet heel veel nieuws maar wel een goed overzicht en duidelijke uitleg over biomechanica.
Πολύ καλές ταινίες από τον Filip και οι τεχνικές είναι επίσης πολύ καλές.
Καλές πληροφορίες που το διαμέρισμα είναι πολύ καλά μελετημένο..
Ο ιστότοπος δεν λειτουργεί για μένα καλά. Nogal onoverzichtelijk...
Vergt wat tijd om er mee om te gaan maar voordeel van de cursus is de gunstige prijs per accreditatie punt. Netjes.maria Kramer01/11/24goede cursus voor rcrsp Goede cursus met veel praktische vaardigheden en oefeningen die je direct kunt toepassen, aanrader.  Erik Versluis13/08/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP από τον Filip Struijf
Erik Versluis13/08/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP από τον Filip Struijf
Μαθήματα τελευταίας τεχνολογίας και πολύ χρήσιμα για φυσιοθεραπευτές με εξειδίκευση στον ώμο ή που θέλουν να αναπτύξουν περαιτέρω τις δεξιότητές τους στην έρευνα και τη θεραπεία ασθενών με ενοχλήσεις στον ώμο. Μια ωραία προσθήκη είναι μια θήκη ώμου στην οποία μπορείτε να επεξεργαστείτε τις γνώσεις που αποκτήσατε πρόσφατα.
Ένα σημαντικό πλεονέκτημα είναι η δυνατότητα να διαβάσετε το προσφερόμενο υλικό των μαθημάτων και να παρακολουθήσετε ξανά το υλικό των βίντεο. Birgit Schmitz28/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP
Birgit Schmitz28/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP
Ik vond het een waardevolle cursus met onderbouwd wetenscahppelijk onderzoek dat ondersteunt in mijn praktisch handelen. Έχω ήδη ξεκινήσει μια νέα σειρά μαθημάτων. 🙂 . Thijs de Jager22/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο GOEDE RCRSP CURSUS.
Thijs de Jager22/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο GOEDE RCRSP CURSUS.
Κατά τη διάρκεια αυτής της περιόδου ένα καλό μάθημα, στο οποίο έχω πολύ καλή εμπειρία. Καλή, τεκμηριωμένη πληροφόρηση με εδώ ένα βίντεο που είναι πολύ χρήσιμο. Είναι επίσης ωραίο που μπορείς να κάνεις τις ερωτήσεις σου για τα μαθήματα και να δεις εδώ ένα αντίγραφο που μπορεί να επιβεβαιώσει ο ίδιος ο Filip. 4 sterren i.p.v. 5 ώρες, ώστε να θέλω να έχω μεγαλύτερη ευελιξία και ευχρηστία σε μορφή βίντεο πάνω από τα γεγονότα. Έχουν δημιουργηθεί μια μεγάλη σειρά από προγράμματα, αλλά αυτό είναι μόνο για την πρακτική εξάσκηση, για να καταλάβετε τι πρέπει να κάνετε στην πράξη. Larson de Neve16/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο ΚΑΛΗ ΜΑΘΗΜΑ
Larson de Neve16/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο ΚΑΛΗ ΜΑΘΗΜΑ
Καλό θεωρητικό και πρακτικό μάθημα με ασκήσεις που μπορείτε να χρησιμοποιήσετε άμεσα στην πράξη. Beppeke Molenaar13/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο ΣΥΝΟΛΙΚΑ ένα εξαιρετικό μάθημα
Beppeke Molenaar13/04/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο ΣΥΝΟΛΙΚΑ ένα εξαιρετικό μάθημα
Πρόκειται για ένα πολύ κατατοπιστικό και ολοκληρωμένο μάθημα.
Ορισμένες από τις σωστές απαντήσεις του κουίζ υπολογίζονται ως λανθασμένες, πράγμα που είναι κρίμα.
(Σχόλιο Physiotutors: Αυτή τη στιγμή κάνουμε μια αναθεώρηση του συστήματος κουίζ μας και έχουμε διορθώσει αυτό το ζήτημα τώρα.) Willem Zee28/01/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο PRIMA CURSUS!
Willem Zee28/01/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο PRIMA CURSUS!
Πολύ καλό να το κάνεις, πολύ πρακτικό Jason Pearson11/01/24Πόνος στον ώμο που σχετίζεται με το στροφικό πέταλο RCRSP COURSE
Jason Pearson11/01/24Πόνος στον ώμο που σχετίζεται με το στροφικό πέταλο RCRSP COURSE
Πολύ ικανοποιημένος με αυτό το μάθημα. Παρέχει ένα εξαιρετικό πλαίσιο με το οποίο μπορείτε να οικοδομήσετε τις στρατηγικές αξιολόγησης και αποκατάστασης. Michal Wajdeczko09/01/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο Είμαι πολύ χαρούμενος.
Michal Wajdeczko09/01/24Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο Είμαι πολύ χαρούμενος.
Ήταν μια πολύ ενδιαφέρουσα εκπαίδευση. Το μάθημα ήταν πλούσιο σε ενημερωμένες πληροφορίες, όλα είναι πλήρη και διαφανή. Θα ήθελα επίσης να σας πω ότι η επιλογή από τα nuttige sets oefeningen είναι εξαιρετική! Πολλές χρήσιμες συμβουλές και συνδυασμοί για να αποφύγετε τις παθήσεις του στροφικού πετάλου και να προπονηθείτε αποτελεσματικά. Έχω την επιθυμία να μάθω τις γνώσεις και τις ικανότητές μου και να προσφέρω στους ασθενείς μου μια επαγγελματική αντιμετώπιση των σύνθετων παθήσεων.
Super bedankt!! Ante Houben30/12/23Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP
Ante Houben30/12/23Πόνος στον ώμο που σχετίζεται με το περιστροφικό πέταλο RCRSP
Αυτό το μάθημα είναι καλά σχεδιασμένο και βασίζεται σε αξιόπιστα στοιχεία. Οι πληροφορίες παρουσιάζονται με δομημένο τρόπο, χρησιμοποιώντας κείμενο, εικόνες και βίντεο για την καλύτερη κατανόηση. Επιπλέον, εκτίμησα την έμφαση του μαθήματος στην αποτελεσματική μετάδοση αυτών των πληροφοριών στους ασθενείς. Ωστόσο, θα ήθελα η θεραπεία με άσκηση να ήταν πιο εκτεταμένη.
 Naomi Tiller20/12/23Πόνος στον ώμο που σχετίζεται με το στροφικό πέταλο RCRSP COURSE
Naomi Tiller20/12/23Πόνος στον ώμο που σχετίζεται με το στροφικό πέταλο RCRSP COURSE
Φανταστικό μάθημα που είναι εύκολο στην παρακολούθηση, ενημερωμένο και τεκμηριωμένο. Αμέσως μπόρεσα να εφαρμόσω αυτά που έμαθα στη δική μου δουλειά, πράγμα που μου έδωσε πολύ περισσότερη αυτοπεποίθηση και το έκανε πιο ευχάριστο! Μια καλή ανανέωση για μένα σχετικά με το πώς λειτουργεί το περιστροφικό μανίκι, μια καλύτερη κατανόηση του τρόπου αντιμετώπισης αυτών των προβλημάτων και καλύτερη επικοινωνία με τους ασθενείς μου, καθώς και έμπνευση για άσκηση (πάντα εκτιμώ!). Συνολικά πολύ χαρούμενος που έκανα αυτό το μάθημα!
Super bedankt!!