Beurteilung der sensomotorischen Funktionsstörung nach einer VKB-Verletzung
Einführung
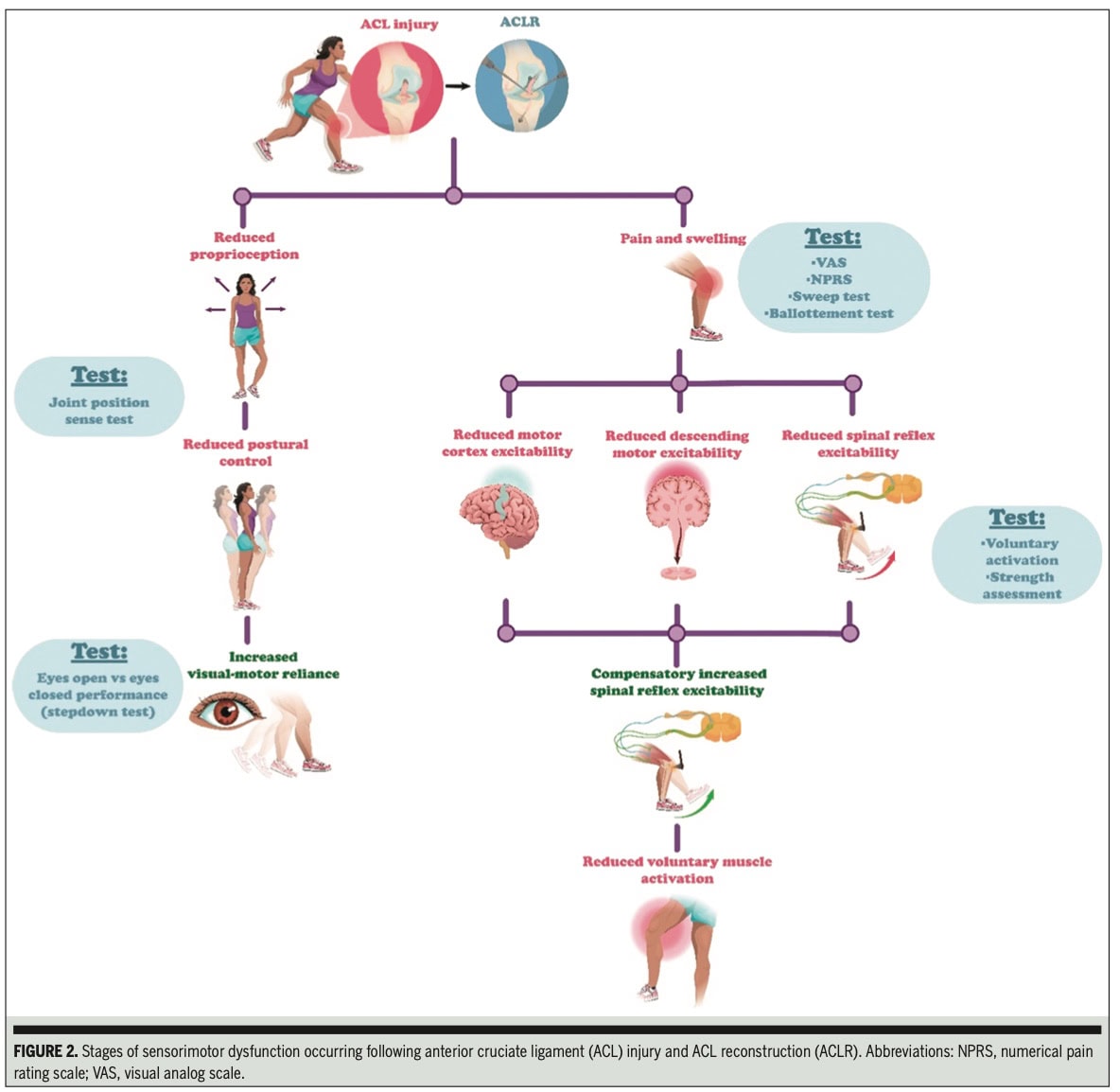
Verletzungen des muskuloskelettalen Systems führen zu Störungen des sensomotorischen Systems. Das sensomotorische System integriert afferente Informationen aus der Peripherie, die dann im sensomotorischen Kortex verarbeitet werden, woraufhin eine efferente (motorische) Aktion ausgeführt wird. Menschen, die Verletzungen des vorderen Kreuzbandes (VKB) erleiden, sind in erster Linie im Bereich der Kniestabilität betroffen, da das gerissene VKB ein entscheidender Hemmschuh gegen eine übermäßige tibiale anteriore Translation, Innenrotation und Knievalgus ist. Dabei wird die wichtige sensorische Funktion des VKB deutlicher. Afferente Informationen werden vom VKB an den sensomotorischen Kortex gesendet, wo sie mit anderen Reizen von sensorischen Systemen wie dem visuellen und vestibulären System integriert werden. Diese Integration ermöglicht die Planung und Ausführung einer motorischen Handlung. Eine der größten Frustrationen in der VKB-Forschung und Rehabilitation ist das hohe Risiko einer erneuten Verletzung. Es werden immer mehr Anstrengungen unternommen, um das Wie und Warum dieses hohen Risikos zu ergründen. Dieser Forschungsbericht beschreibt einen klinischen Kommentar, der von Vitharana et al. (2025), der darauf abzielt, das Wissen über sensomotorische Funktionsstörungen nach einer VKB-Verletzung zu erweitern.
Methoden
Dieses Papier ist geschrieben als klinischer Kommentar der einen systematischen Ansatz zur Überprüfung der Literatur, um die klinische Praxis zu informieren. Es handelt sich jedoch nicht um eine formale systematische Übersichtsarbeit mit einer Meta-Analyse von Primärstudien, die strengeren statistischen und methodischen Kriterien unterliegt.
Die Autoren wollen zwei Schlüsselfragen beantworten:
- Welche Funktionsstörung tritt innerhalb des sensomotorischen Systems nach einer VKB-Verletzung auf?
- Wie können Therapeut/inn/en das beurteilen?
Sie untersuchten die Veränderungen, die nach einer VKB-Verletzung in den afferenten (sensorischen) und efferenten (motorischen) Bahnen sowie in der zentralen Verarbeitungsebene auftreten. Ein Schwerpunkt ihrer Untersuchung war die Ermittlung von Beurteilungsmethoden, die für Therapeut/inn/en in der Praxis zugänglich sind, wobei die Grenzen von Spezialgeräten in typischen klinischen Umgebungen berücksichtigt wurden.
Ihre Überprüfung hat sich speziell mit folgenden Themen befasst:
- Veränderungen des somatosensorischen Systems: Untersuchung von Veränderungen der Propriozeption, des Schmerzes und des Ergusses nach einer Verletzung des VKB.
- Veränderungen des visuellen Systems: Untersuchung der Auswirkungen auf die visuell-motorische Abhängigkeit und die Fähigkeit zur Verarbeitung.
- Veränderungen im efferenten System: Erforschung der Auswirkungen auf die Muskelkraft und die willentliche Aktivierung, insbesondere des Quadrizeps.
Durch die Durchsicht von Studien zu diesen Bereichen versuchten die Autoren, das derzeitige Verständnis sensomotorischer Funktionsstörungen zusammenzufassen und praktische, evidenzbasierte Möglichkeiten für Therapeut/inn/en zur Beurteilung dieser Defizite zu identifizieren.
Ergebnisse
Die Arbeit bestätigt, dass nach einer VKB-Verletzung eine Funktionsstörung im sensomotorischen System weit verbreitet ist, die sich auf afferente Bahnen (somatosensorisches und visuelles System), efferente Bahnen und die zentrale Verarbeitung auswirkt.
Spezifisch:
- Afferente Funktionsstörung:
- Somatosensorisches System: Die Durchsicht der Literatur durch die Autoren deutet auf verstärkte Schmerzen und Schwellungen, eine verstärkte zentrale kortikale Verarbeitung (obwohl dies in der Praxis schwer zu beurteilen ist) und eine konsistente Feststellung von reduzierte Propriozeptioninsbesondere beim Kniegelenk-Positions-Sinn (JPS). Dies führt zu einem größeren Fehler bei der Wahrnehmung der Position des Körpers.
- Visuelles System: Die Autoren fanden Evidenz für eine erhöhte visuell-motorische Abhängigkeit und zentrale kortikale Verarbeitung. Dies deutet darauf hin, dass sich Personen mit VKB-Verletzungen bei der Bewegung stärker auf das Sehvermögen verlassen, wodurch sich die kognitiven Anforderungen erhöhen und die Reaktionszeit verkürzt.
- Funktionsstörung der efferenten Leitungsbahnen: Die Autoren wiesen auf eine verringerte Erregung des motorischen Kortex und der absteigenden motorischen Bahnen sowie auf eine veränderte reflexive Erregbarkeit der Wirbelsäule hin. Diese Veränderungen äußern sich in einer verminderten Aktivierung der Muskeln, einer beeinträchtigten Koordination und einer anhaltenden Schwäche der Muskeln, insbesondere im Quadrizeps.
Nach Durchsicht der Literatur kamen die Autoren zu dem Schluss, dass die Bewertung der Propriozeption, der Schmerzen, der Schwellung, des visuell-motorischen Vertrauens, der visuell-motorischen Verarbeitungsfähigkeit, der Muskelkraft und der willentlichen Aktivierung die wichtigsten praktischen Möglichkeiten zur Objektivierung des Ausmaßes der sensomotorischen Funktionsstörung nach einer VKB-Verletzung darstellen.
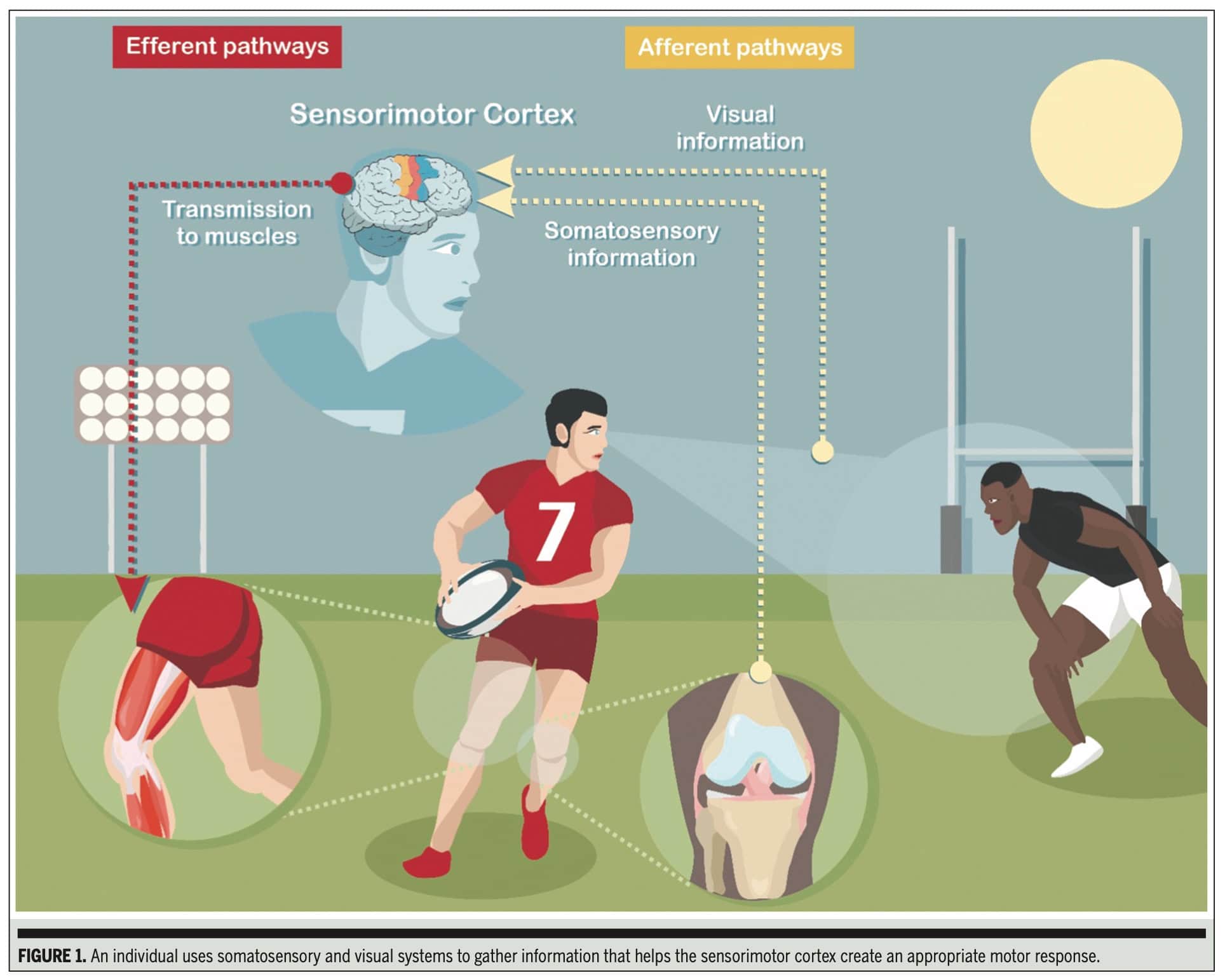
Der klinische Kommentar beschreibt dann die Einzelheiten, wie diese Bewertungen durchzuführen sind:
Bewertung der Funktionsstörung der afferenten Leitungsbahnen
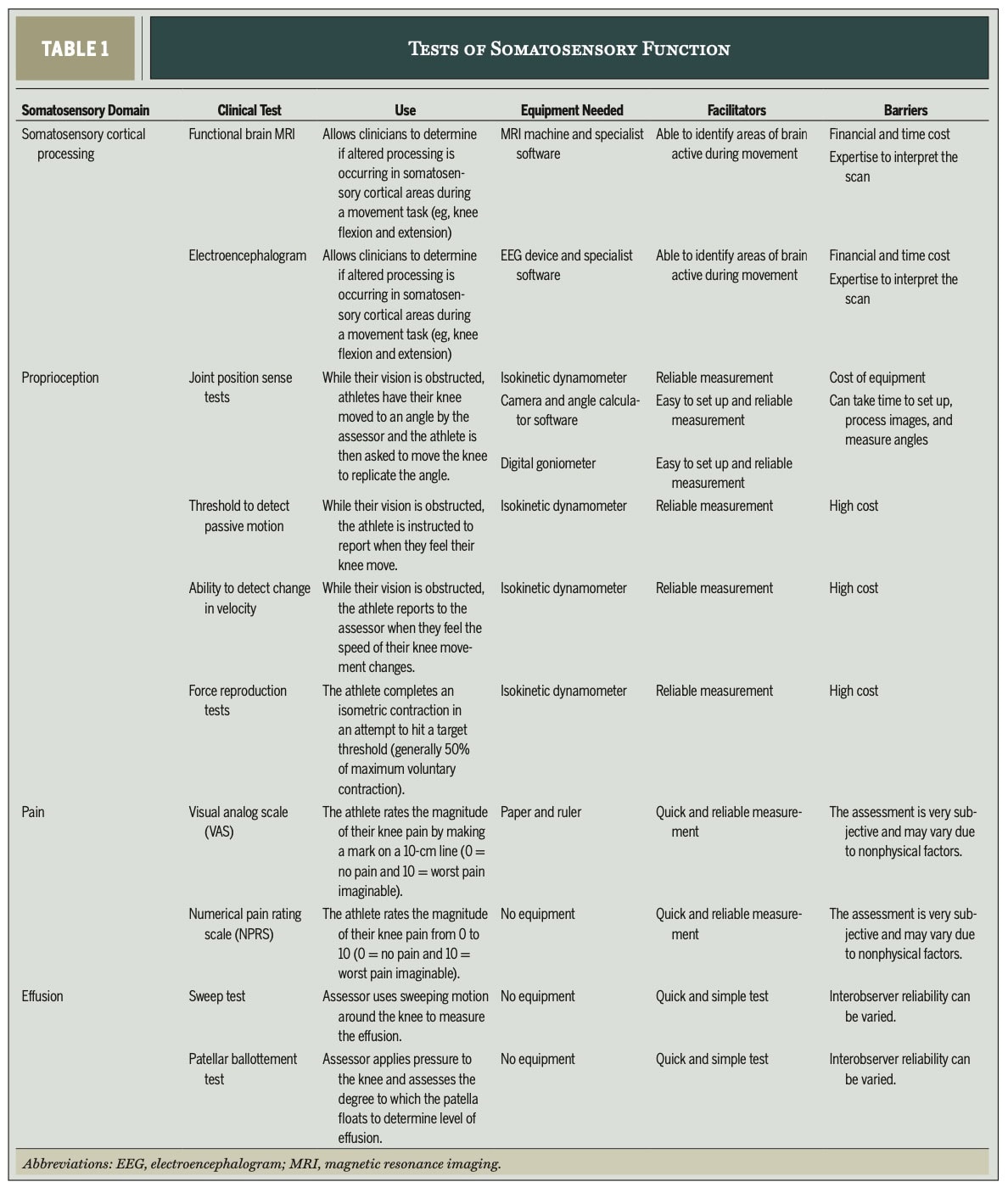
Für somatosensorische Beurteilunglegt das Papier den Schwerpunkt auf Propriozeption, Schmerzen und Erguss.
Propriozeption umfasst den Sinn für die Position des Gelenks, die Kinästhesie, den Sinn für die Geschwindigkeit der Bewegung und den Kraftsinn. Da für die drei letztgenannten Tests spezielle Geräte erforderlich sind, empfiehlt der klinische Kommentar den Gelenk Position Sense Test für den Einsatz in der klinischen Praxis.
- Verfahren: Der Sportler sitzt mit dem Knie über der Kante eines Sockels und ist geblendet. Es werden drei Marker gesetzt: am lateralen Femurkondylus, am lateralen Malleolus und an einem Punkt entlang der Linie zwischen Trochanter major und lateralem Femurkondylus. Eine Kamera wird in 3 m Entfernung in Höhe des lateralen Oberschenkelkondylus aufgestellt. Der/die Therapeut/in streckt das Knie passiv bis zu einem zufälligen Zielwinkel (30-60 Grad), hält es 5 Sekunden lang und bringt das Bein dann in eine entspannte Position zurück. Der Sportler streckt dann aktiv sein Knie, um den wahrgenommenen Zielwinkel nachzubilden.
- Datenerhebung: Bei jedem der 5 aktiven Replikationsversuche wird ein Foto des Zielwinkels gemacht, oder es kann ein Goniometer am Unterschenkel angebracht werden, um die Winkel zu kontrollieren. Die Winkel werden anhand von Fotos mit Hilfe von Digitalisierungssoftware (z. B. Kinovea, ImageJ) gemessen. Die durchschnittliche Differenz zwischen dem Ziel- und dem nachgebildeten Winkel quantifiziert die propriozeptive Fähigkeit.
- Auswertung: Ein Unterschied von mehr als 5,3° zwischen der VKB-Gliedmaße und der unverletzten Gliedmaße deutet auf eine schlechte propriozeptive Fähigkeit der verletzten Gliedmaße hin, aber dies wurde aus einer Studie abgeleitet, an der nur 10 Sportler nach einer REKONSTRUKTION teilnahmen. Die Autoren empfehlen, die Propriozeption während der Rehabilitation alle 4-6 Wochen neu zu messen.

SCHMERZEN
Die Autoren empfehlen die Verwendung der Numerischen Schmerzbewertungsskala (NPRS) oder der Visuellen Analogskala (VAS). Für muskuloskelettale und chronische Schmerzen werden Veränderungen von 1,4 cm bis 2 cm empfohlen. Es wird empfohlen, die Schmerzen in jeder Sitzung zu beurteilen, bis sie abgeklungen sind.
Erguss
Der Sweep-Test und der Ballottement-Test sind zur Beurteilung der Menge des Ergusses im Bereich des Kniegelenks durchzuführen. Die Autoren wiesen darauf hin, dass der Erguss wie die Schmerzen in jeder Sitzung beurteilt werden sollte, bis er abgeklungen ist.
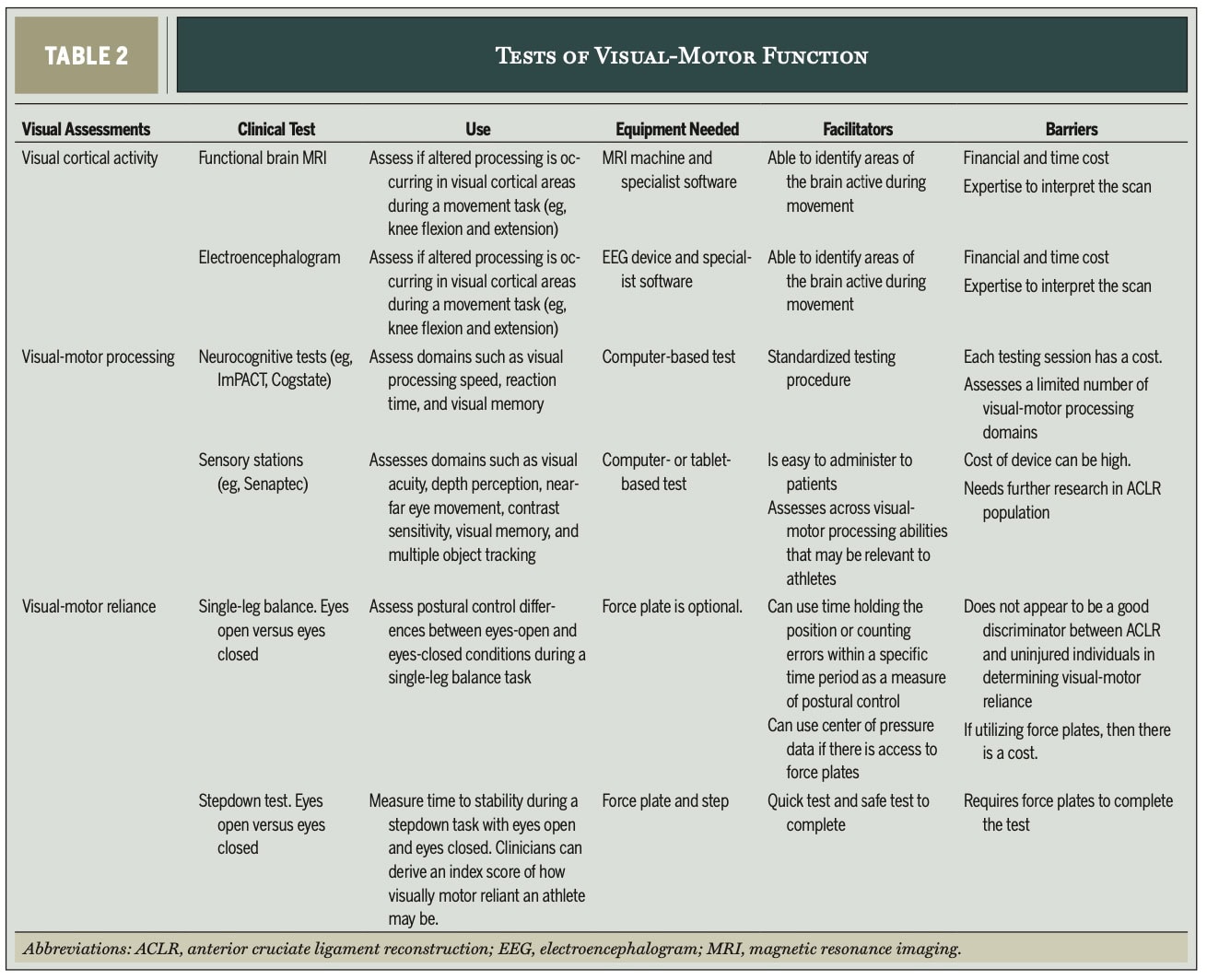
Für Beurteilung des visuellen Systemsliegt der Schwerpunkt auf der visuell-motorischen Verlässlichkeit und der FÄHIGKEIT:
Visuell-motorisches Vertrauen (über Gleichgewichtstests)
In der Arbeit wird ein 20-cm Stepdown-Test mit offenen und geschlossenen Augen angepasst. Wenn der Athlet steht barfuß auf einer 20-cm-Stufe, die Hände in die Hüften gestemmt, und stellt sich mit einem Bein auf eine Kraftmessplatte, wobei er eine schnelle Stabilisierung anstrebt und die Haltung bei der Landung 20 Sekunden lang beibehält. Für jedes Bein werden drei Studien durchgeführt, beide mit offenen Augen und dann mit verbundenen oder geschlossenen Augen wiederholt.

- Die Zeit bis zur Stabilität (TTS) wird für die medial-laterale und die anterior-posteriore Richtung berechnet.
- Der Index der visuell-motorischen Abhängigkeit (VR) wird anhand der oben dargestellten Formel berechnet. Es wurde gezeigt, dass sich die TTS gesunder Sportler bei geschlossenen Augen um 17 % verbessert. Wenn die TTS eines Sportlers verschlechtert mit geschlossenen Augen verschlechtert, ist dies ein Anzeichen für Sehschwäche.
- Wenn keine Kraftmessplatten zur Verfügung stehen, kann eine subjektive Bewertung der Haltungskontrolle vorgenommen werden. Bei der subjektiven Beurteilung wird auf die Kontrolle Der Ebene, das Schwanken des Rumpfes, die Bewegung der Hüfte, die Adduktion des Knies und die Pronation und Supination des Fußes geachtet. Es ist wichtig, die Beurteilung alle 6 Wochen zu wiederholen.
Visuell-motorische Verarbeitungsfähigkeit
Die Autoren empfehlen die Verwendung von computergestützten neurokognitiven Tests (z. B. ImPACT, Cogstate) oder "Sensory Stations" (z. B. Senaptec). Dabei werden Bereiche wie visuelle Verarbeitungsgeschwindigkeit, Reaktionszeit, visuelles Gedächtnis, Sehschärfe, Tiefenwahrnehmung, Bewegung der Augen in der Nähe und in der Ferne, Sensibilisierung für Kontraste und die Verfolgung mehrerer Objekte bewertet.
- Praktisch: Computergestützte Tests sind relativ kostengünstig und einfach zu handhaben. Sensorische Stationen bieten abwechslungsreiche Aufgaben und sofortige prozentuale Ergebnisse.
- Vorsicht: Die Zuverlässigkeit in ACLR-Populationen und normative Werte sind Bereiche, die noch weiter erforscht werden müssen. Basisinformationen sind von entscheidender Bedeutung, aber oft nicht verfügbar, da der Sportler Sie wahrscheinlich erst aufsucht, wenn die Verletzung bereits eingetreten ist, und nicht präventiv.
Bewertung des efferenten Systems
Zur Beurteilung des efferenten Systems werden die Muskelkraft und die willentliche Aktivierung des Quadrizeps empfohlen. Andere Bereiche wie die Aktivität der motorischen Kortikalis, die absteigenden motorischen Bahnen und die Wirbelsäulenreflexe sind ebenfalls Teil der efferenten motorischen Bahn, erfordern jedoch spezielle Geräte, die dem/der Therapeut/in häufig nicht zur Verfügung stehen.
MUSKELKRAFT
Empfohlen wird der Einsatz von Wiederholungsmaximaltests (mit 1, 3 oder 5 RM), Handdynamometrie oder isokinetischer Dynamometrie.
- Die isokinetische Dynamometrie gilt als Goldstandard, erfordert jedoch eine spezielle Ausrüstung, die nicht immer verfügbar ist. In sitzender Position mit fixiertem Oberkörper und Gliedmaßen werden drei Sätze mit fünf konzentrischen Wiederholungen der Knie-Flexion/Streckung durchgeführt, wobei der erste Satz submaximal ist und zwischen den Sätzen eine einminütige Ruhe eingelegt wird. Der Bewegungsumfang reicht von 0 bis 100° bei 60°/s. Das Spitzendrehmoment für Quadrizeps und Hamstrings wird gemessen, mit Zielwerten von 240-270% der Körpermasse für Quadrizeps und 150-160% der Körpermasse für Hamstrings.
- Die handgehaltene Dynamometrie bietet eine kostengünstige Alternative für die Bewertung der isometrischen Quadrizeps-Kraft mit nichtelastischen Bändern, obwohl sie keine bereichsspezifischen Defizite erkennen kann.
- Kraftmessungen mit diesen Methoden sollten alle 6-8 Wochen durchgeführt werden.
Freiwillige Aktivierung des Quadrizeps
Der Einsatz von Oberflächen-Elektromyographie (EMG)-Biofeedback-Geräten wird befürwortet
Zur Beurteilung der willentlichen Aktivierung des Quadrizeps werden zwei Elektroden über dem Vastus medialis und zwei über dem Vastus lateralis angebracht. Der Sportler sitzt aufrecht mit dem Knie in neutraler Position und führt eine maximale Quadrizeps-Kontraktion durch, die so lange wiederholt wird, bis ein konsistentes EMG aufgezeichnet wird. Anschließend führen die Probanden in Rückenlage mit gestrecktem Bein eine maximale Quadrizeps-Kontraktion mit geradem Bein aus, die ebenfalls wiederholt wird, bis ein konsistentes EMG aufgezeichnet wird. Ein Rückgang der EMG-Aufzeichnungen um 20-30 % oder mehr an der ACLR-Gliedmaße im Vergleich zur unverletzten Gliedmaße wird als Anzeichen für eine verminderte willentliche Aktivierung gewertet. Diese Bewertung sollte alle zwei Wochen durchgeführt werden, bis kein signifikanter Unterschied mehr festzustellen ist.

Fragen und Gedanken
Die Autoren betonen zwar die praktischen Hilfsmittel, räumen aber ein, dass diese Hilfsmittel im Vergleich zu den "Goldstandard"-Geräten (wie isokinetische Dynamometer für die Kraft oder MRT für die kortikale Aktivität) ihre Grenzen haben. Wie viel Sensitiviät geht bei den eher praktischen Tests verloren? Und ab welchem Punkt wird die praktische Prüfung zu unempfindlich, um bedeutsame Funktionsstörungen zuverlässig zu erkennen? Ist zum Beispiel eine subjektive Beurteilung der Haltungskontrolle wirklich ausreichend, wenn keine Kraftmessplatten zur Verfügung stehen, oder entgehen ihr subtile, aber wichtige Defizite? Videoaufzeichnungen in Zeitlupe können dem Untersucher helfen, subtilere Unterschiede zu erkennen, können aber auch zu Fehlinterpretationen führen.
In dem Papier wird darauf hingewiesen, dass für visuell-motorische Vertrauens- und Verarbeitungstests weitere Untersuchungen erforderlich sind, um normative Werte zu ermitteln und festzustellen, ob sie mit einer erneuten Verletzung in Zusammenhang stehen. Dies ist eine entscheidende Lücke. Wie selbstvertrauend können wir ohne eindeutige normative Daten für VKB-Verletzte und einen nachgewiesenen Zusammenhang mit einer erneuten Verletzung sein, wenn wir diese Beurteilungen als Entscheidungshilfe für die Rückkehr in den Sport verwenden? Bei einigen dieser visuellen Beurteilungen scheinen wir uns noch in einem frühen Stadium zu befinden.
Die Arbeit konzentriert sich auf die VKB-Verletzung und ihre Auswirkungen auf das sensomotorische System, vor allem im Bereich des Knies. Sensomotorische Funktionsstörungen äußern sich jedoch häufig globaler und können mehr als nur das Kniegelenk betreffen. Die Arbeit hebt zwar Veränderungen in der zentralen Verarbeitung hervor, geht aber nicht näher darauf ein, wie sich diese auf andere Gelenke oder globale Bewegungen auswirken können.
Rede mit mir über Nerds
Obwohl die Forscher große Anstrengungen unternommen haben, um eine klinisch anwendbare Stellungnahme zu verfassen, sollten Sie sich darüber im Klaren sein, dass diese Informationen nicht aus einer systematischen Überprüfung stammen. Es handelt sich eher um eine Veröffentlichung von Expertenmeinungen, die jedoch für den Leser sehr informativ ist, da sie für die einfache Umsetzung in die klinische Praxis geschrieben wurde. Als klinischer Kommentar ist das Papier selbst von geringerer Evidenz. Seine Stärke liegt in der Synthese vorhandener Forschungsergebnisse und der Bereitstellung klinischer Anwendungen.
Verlässlichkeit der Bewertungen
In der Studie werden ICCs von 0,96-0,98 für die Inter- und Intra-Rater-Zuverlässigkeit des bildgestützten Tests zum Erfassen der Gelenk POSITION genannt. Es handelt sich um ausgezeichnete Zuverlässigkeitswerte, die auf eine hohe Konsistenz hinweisen. Die kleinste nachweisbare Veränderung (SDC) von 1,10° für die Knie-Flexion und 1,35° für die Knie-Streckung wird ebenfalls angegeben, was für die Interpretation der tatsächlichen Veränderung gegenüber dem Messfehler entscheidend ist. Die Interpretation einer Differenz von >5,3° zwischen den Gliedmaßen als "schlechte propriozeptive Fähigkeit" basiert auf einer spezifischen Studie mit 10 Spitzensportlern. Auch wenn dies einen Richtwert darstellt, könnte die Verallgemeinerbarkeit auf eine breitere ACLR-Population aufgrund der kleinen Stichprobengröße und des Schwerpunkts der ursprünglichen Studie auf Spitzensportler begrenzt sein.
In dem Papier wird eine "gute Übereinstimmung zwischen den Beobachtern" für den Durchlauf und Ballottement Tests. Dies ist zwar positiv, aber es fehlen spezifische statistische Maße (z. B. Kappa-Koeffizienten, spezifische ICCs), die eine genauere Quantifizierung der Übereinstimmung ermöglichen würden. Dies ist eine übliche Einschränkung für klinische Untersuchungstests.
Die Autoren berichten von "guter Zuverlässigkeit (ICCs=0,71-0,96)" für ihre angepasste Stepdown-Aufgabe. Dies ist ein breiter Bereich, und spezifische ICCs für den VR-Index wären informativer. Die Interpretation, dass "gesunde Athleten ihre Zeit bis zur Stabilisierung mit geschlossenen Augen um 17 % verbessert haben", und die daraus folgende Schlussfolgerung, dass sich die TTS eines Athleten verschlechtert mit geschlossenen Augen verschlechtert, setzt einen klaren Maßstab. Die Daten für gesunde Sportler sind jedoch "unveröffentlicht", was eine methodische Schwäche darstellt, da sie nicht von Fachkollegen geprüft wurden.
FÄHIGKEIT der visuell-motorischen Verarbeitung (neurokognitive Tests, sensorische Stationen): Die Zuverlässigkeit wird für unverletzte Athleten als "gut" bezeichnet, aber es wird ein kritischer Vorbehalt angebracht: "Keine Studie hat ihre Zuverlässigkeit bei ACLR-Populationen untersucht". Dies ist eine erhebliche Einschränkung für die Verwendung dieser Tests speziell in der ACLR Rehabilitation, da die Zuverlässigkeit bei verletzten Personengruppen unterschiedlich sein kann. Das Fehlen normativer Werte und nachgewiesener Zusammenhänge mit dem Wiederverletzungsrisiko werden ebenfalls als Bereiche hervorgehoben, in denen weitere Forschung erforderlich ist.
Isokinetische Dynamometrie: Beschrieben als der "Goldstandard" mit "hoher Zuverlässigkeit (ICC=0,74-0,93)" [1, p. 9]. Diese Spanne wird im Allgemeinen als gut angesehen. Die Zielwerte (Quadrizeps 240-270 % Körpermasse, Hamstrings 150-160 % Körpermasse) sind angegeben.
Handgehaltene Dynamometrie: Zuverlässig und valide bei der Messung der isometrischen Quadrizeps-Kraft unter Verwendung nicht elastischer Bänder". Dies schafft Selbstvertrauen in die Verwendung als praktische Alternative.
Freiwillige Aktivierung (Oberflächen-EMG): Das Papier schlägt eine "Differenz von mehr als oder gleich 20 % bis 30 %" als klinisch relevant vor, basierend auf den Referenzen. Dies stellt einen praktischen Grenzwert für die Interpretation von EMG-Befunden dar.
Risiko der Voreingenommenheit
Da es sich um einen klinischen Kommentar handelt, ist eine formale Bewertung des Verzerrungsrisikos für das Papier selbst nicht erforderlich. Die Auswahl der Bewertungsmethoden wird jedoch von der klinischen Praxis der Autoren bestimmt, was zu einer Verzerrung der Auswahl führen kann. Obwohl sie sich um evidenzbasierte Methoden bemühen, ist die Evidenz für die einzelnen vorgeschlagenen Tests unterschiedlich, wie oben erwähnt.
Die Stärke dieses klinischen Kommentars liegt in seinem Fokus auf die praktische klinische Anwendung. Die Autoren haben eine lobenswerte Arbeit bei der Zusammenfassung der Forschung geleistet, um umsetzbare Bewertungsstrategien zu liefern. Es ist jedoch wichtig, dass der Leser erkennt, dass dieser praktische Fokus manchmal auf Kosten der strengen statistischen Analyse und der Einhaltung strenger evidenzbasierter Hierarchien geht, die in systematischen Übersichten oder groß angelegten Primärstudien zu finden sind. Der Kommentar dient als wertvolle Brücke zwischen Forschung und Praxis, unterstreicht aber auch den anhaltenden Bedarf an qualitativ hochwertiger Forschung, insbesondere zur Zuverlässigkeit und Validität praktischer Tests in der ACLR-Population und deren direktem Zusammenhang mit aussagekräftigen Ergebnissen wie dem Wiederverletzungsrisiko.
Botschaften zum Mitnehmen
Es ist seit langem bekannt, dass sich Verletzungen des VKB auf die Stabilität des Knies auswirken, aber es wird immer deutlicher, dass die Auswirkungen auf das sensomotorische System, das die Planung und Ausführung von Bewegungen beeinflusst, umfassender sind.
Sensomotorische Funktionsstörungen nach einer VKB-Verletzung sind vielschichtig. Betroffen ist nicht nur das KNIEGELENK, sondern das gesamte afferente (somatosensorische, visuelle) und efferente System, einschließlich der zentralen Verarbeitung. Wir müssen uns nicht nur auf Kraft und Stabilität beschränken. In diesem Papier werden die empfohlenen Beurteilungen für die klinische Praxis beschrieben. Auch wenn es spezielle Geräte gibt, können Therapeut/inn/en wichtige Aspekte der sensomotorischen Funktionsstörung mit leicht zugänglichen Instrumenten wie dem Gelenk Position Sense Test, Schmerz-/Effusionsskalen, angepassten Step-Down-Tests für visuelles Vertrauen und Handdynamometrie oder maximalen Wiederholungstests für die Kraft beurteilen.
Dieses Dokument legt den Grundstein für das Verständnis, was und wie man bewertet. Bleiben Sie dran für Teil 2, um zu erfahren, wie diese Funktionsstörungen rehabilitiert werden können!
Referenz
WORAUF SIE ACHTEN MÜSSEN, UM VERLETZUNGEN DER KNIESEHNE, DER WADE UND DES QUADRIZEPS ZU VERMEIDEN
Unabhängig davon, ob Sie mit Spitzen- oder Amateursportlern arbeiten, sollten Sie diese Risikofaktoren nicht übersehen, die sie einem höheren Verletzungsrisiko aussetzen könnten. Dieses Webinar wird Sie in die Lage versetzen, diese Risikofaktoren zu erkennen und während der Reha an ihnen zu arbeiten!

