HSR für die Tendinopathie des lateralen Ellbogens

Einführung
Für die Tendinopathie des lateralen Ellbogens, auch laterale Epikondylalgie genannt, gibt es verschiedene Behandlungen. Für Therapeut/inn/en ist es schwierig, die Menschen über die beste verfügbare Behandlung zu informieren, sowohl im Hinblick auf Schmerzen und Funktionsverbesserung als auch im Hinblick auf die strukturelle Integrität, da Unklarheit über die besten Behandlungskombinationen herrscht. Zu den in der physiotherapeutischen Praxis am häufigsten anzutreffenden Behandlungsmöglichkeiten gehören das Training mit schwerem, langsamem Widerstand (HSR) und das Dry Needling der Sehnen. Diese Optionen werden häufig durch Kortikosteroid-Injektionen ergänzt.
Während Studien über isoliertes progressives Widerstandstraining wie HSR bei Patella- und Achilles-Tendinopathie überlegene kurz- und langfristige Wirkungen gezeigt haben, waren die Ergebnisse für laterale Ellbogen-Tendinopathie widersprüchlich. Ebenso bleibt unbekannt, ob eine Kortikosteroid-Injektion oder Dry Needling in Kombination mit einem HSR-Programm bei lateraler Tendinopathie des Ellbogens einem HSR-Programm allein überlegen ist. Daher wurde die vorliegende Studie durchgeführt.
Methoden
Diese Studie befasst sich mit einer kritischen Frage bei der Behandlung der Tendinopathie des lateralen Ellbogens: ob das Hinzufügen von Kortikosteroid-Injektionen (CSI) oder Dry Needling (TN) zu einem Trainingsprogramm mit schwerem, langsamem Widerstand (HSR) im Vergleich zu HSR allein bessere Ergebnisse bietet.
In Dänemark wurde eine dreiarmige, randomisierte, doppelt verblindete, placebokontrollierte Studie durchgeführt, um die Auswirkungen von schwerem, langsamem Widerstandstraining (HSR) in Kombination mit entweder einer Kortikosteroid-Injektion (CSI), Sehnen-Trockennadelung (TN) oder Placebo-Nadelung (PN) bei chronischer einseitiger lateraler Ellbogen-Tendinopathie zu untersuchen.
An der Studie nahmen Erwachsene im Alter von 18 bis 70 Jahren teil, die seit mindestens drei Monaten Symptome einer lateralen Tendinopathie des Ellbogens aufwiesen. Zu den wichtigsten Diagnosekriterien gehörten klinische Symptome von Schmerzen im lateralen Ellbogen und/oder im Unterarm sowie Empfindlichkeit bei der Palpation des lateralen Humerusepikondylus. Diese klinischen Symptome mussten in mindestens zwei von drei spezifischen Tests reproduzierbar sein:
- Cozen-Test
- Maudsley-Test
- RÜCKENLAGE DES UNTERARMES
Außerdem wurde zu Beginn der Studie der DASH-Score (Disabilities of the Arm, Schulter and Hand) ausgefüllt. Voraussetzung für die Aufnahme war ein DASH-Score von mehr als 30 Punkten. Neben den klinischen Anforderungen war ein ultrasonographischer Nachweis einer erhöhten Sehnendicke, hypoechoischer Signale oder pathologischer Power-Doppler-Aktivität im Bereich des gemeinsamen Streckmuskelursprungs erforderlich, bevor jemand für die Aufnahme in die Studie in Frage kam.
Ausgeschlossen wurden Patienten mit früheren Frakturen, Arthrosen, beidseitigen Symptomen, systemischer Arthritis, Diabetes oder Patienten, die in den letzten drei Monaten eine CSI oder Dry Needling erhalten hatten.
Das primäre Ergebnis war der DASH-Score, der die Funktion der oberen Extremitäten und die Symptome nach 52 Wochen (1 Jahr) bewertet. Dieser Fragebogen enthält 30 Fragen zu Funktion und Symptomen in der letzten Woche, die mit 1 bis 5 bewertet werden. Die Gesamtpunktzahl reicht von 0 (keine Beeinträchtigung) bis 100 (schwere Beeinträchtigung).
- Ein DASH-Wert unter 15 Punkten deutet auf kein Problem hin, während 16-40 Punkte auf ein Problem hindeuten, die Person aber noch arbeitsfähig ist. Werte über 40 Punkte bedeuten Arbeitsunfähigkeit und erhebliche funktionelle Schwierigkeiten. Es wurde vorgeschlagen, dass ein DASH-Score unter 30 Punkten bedeutet, dass die Patienten ihre Erkrankung der oberen Extremitäten nicht mehr als Problem betrachten. Ein Wert zwischen 10 und 29 Punkten ist ein Richtwert für die Rückkehr an den Arbeitsplatz, bei dem die Patienten sich ihrer Einschränkungen bewusst sind, sie aber nicht als problematisch ansehen. Der minimale klinisch bedeutsame Unterschied für den DASH-Score liegt bei 12 Punkten.
Zu den sekundären Ergebnissen gehörten der verkürzte QuickDASH-Score, die Intensität der Schmerzen, gemessen mit einer 11-stufigen numerischen Bewertungsskala (NRS), die schmerzfreie Griffkraft (gemessen mit einem digitalen Handdynamometer) und die Hypervaskularisierung (bewertet mit Power-Doppler-Ultraschall). Diese Werte wurden bei Studienbeginn, nach 12, 26 und 52 Wochen gemessen.
Interventionen
Jeder eingeschlossene Teilnehmer erhielt eine "Injektion", auf die ein 12-wöchiges HSR-Protokoll folgte.
Da es 3 Gruppen gab, wurden drei verschiedene "Injektionen" verwendet
- Kortikosteroid-Injektion (CSI): 1 ml Depo-Medrol (40 mg/ml) und 1 ml Lidocain (10 mg/ml) werden unter Ultraschallkontrolle unter die betroffene Sehne injiziert.
- Sehne Needling (TN): DRY NEEDLING (TN): Die Nadel wird an 2-3 Stellen in die betroffene Sehne eingestochen, kombiniert mit einer Injektion von 1 ml 0,9%iger isotonischer Kochsalzlösung, geführt durch Ultraschall.
- Placebo Needling (PN): 1 ml 0,9%ige isotonische Kochsalzlösung, die direkt unter die Haut injiziert wird, wobei darauf zu achten ist, dass die Sehne nicht berührt wird, unter Ultraschallkontrolle.
Wichtiger Hinweis: Bei allen Injektionen wurde die Spritze abgedeckt und der Ultraschallbildschirm vor den Teilnehmern verborgen, um die Verblindung zu wahren.
Anschließend begann jeder Teilnehmer nach der Injektion mit dem Trainingsprogramm Schwerer Langsamer Widerstand (HSR), mit einer obligatorischen zweitägigen Ruhezeit nach der Injektion. Das Programm wurde dreimal pro Woche zu Hause durchgeführt, mit mindestens einem Tag Ruhe zwischen den Sitzungen.
Übungen: Das Programm bestand aus drei verschiedenen Übungen, die auf die Streckung, Flexion und Supination/Pronation der Hand abzielten und an die Prinzipien der Patella- und Achilles-Tendinopathie angepasst waren. Die Trainingsbelastung wurde schrittweise mit elastischen Bändern mit unterschiedlichem Widerstand erhöht:
- Woche 1: 3 Sätze mit 15 maximalen Wiederholungen (RM) für jede Übung.
- Wochen 2-3: 3 Sätze à 12 RM.
- Wochen 4-5: 3 Sätze à 10 RM.
- Wochen 6-8: 3 Sätze à 8 RM.
- Nach Woche 8: 3 Sätze à 6 RM.
Alle Übungen wurden langsam ausgeführt, mit drei bis vier Sekunden in jede Richtung (konzentrische und exzentrische Phasen). Zwischen den einzelnen Sätzen wurden jeweils zwei Minuten Ruhe eingelegt.
Die Patienten wurden angewiesen, dass Schmerzen bis zu 5 von 10 auf der NRS während und nach der HSR akzeptabel sind, wenn sie kurz nach der Übung abklingen oder die Belastung angepasst wird. Die Teilnehmer wurden auch angewiesen, andere Aktivitäten oder Übungen zu vermeiden, die die Schmerzen über dieses Niveau hinaus verstärken. Die Progression wurde mit Hilfe eines Trainingstagebuchs verfolgt. Ein Kontrollbesuch bei einem Physiotherapeuten/einer Physiotherapeutin in Woche 4 gewährleistete die korrekte Ausführung der Übungen und die Progression.
Ergebnisse
Es wurde eine Gesamtstichprobe von 58 Teilnehmern analysiert, davon 21 in der CSI-Gruppe, 17 in der Dry Needling-Gruppe und 20 in der Placebo Needling-Gruppe. Bei Studienbeginn waren die Gruppen nach Angaben der Autoren hinsichtlich Demografie, Dauer der Symptome, Aktivitätsniveau sowie primärer und sekundärer Ergebnisse gleich.
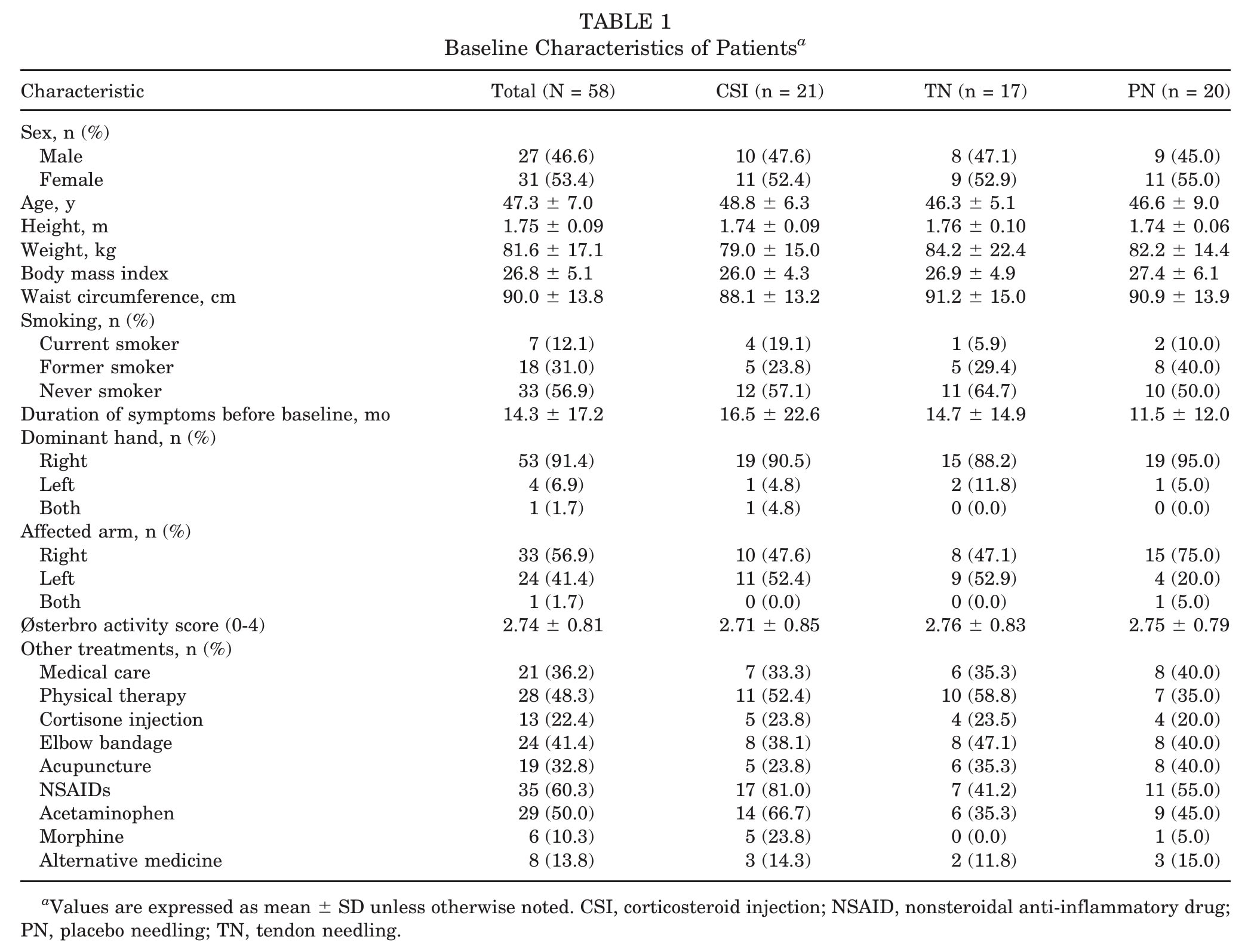
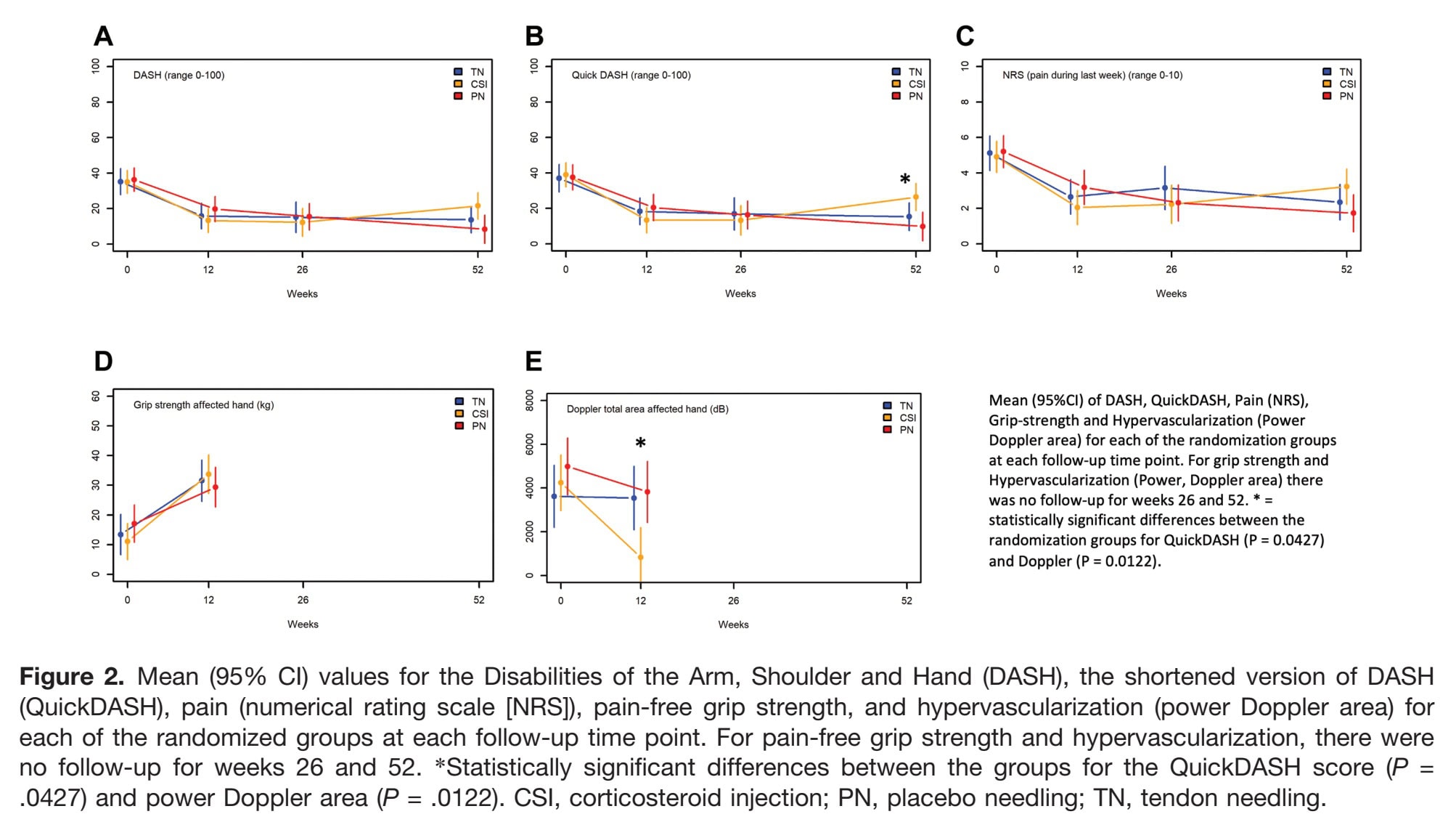
Vergleiche innerhalb der Gruppen zeigten, dass sich alle Gruppen nach 12, 26 und 52 Wochen bei allen von den Patienten berichteten Ergebnissen (DASH, QuickDASH, NRS) verbesserten. Die schmerzunempfindliche Griffstärke verbesserte sich bei allen Gruppen vom Ausgangswert bis zu 12 Wochen, und die Hypervaskularisation nahm in der CSI-Gruppe deutlich ab, nicht aber in der PN- und TN-Gruppe.
Die Effekte zwischen den Gruppen ergaben keine signifikanten Gesamtunterschiede bei den DASH-Verbesserungen nach 12 oder 26 Wochen. Nach 52 Wochen erreichte der Gesamtvergleich immer noch keine statistische Signifikanz (p=.0581), aber paarweise Analysen (Tabelle 2) zeigten, dass die CSI-Gruppe im Vergleich zur PN-Gruppe signifikant höhere (schlechtere) DASH-Werte aufwies (p=.0176).
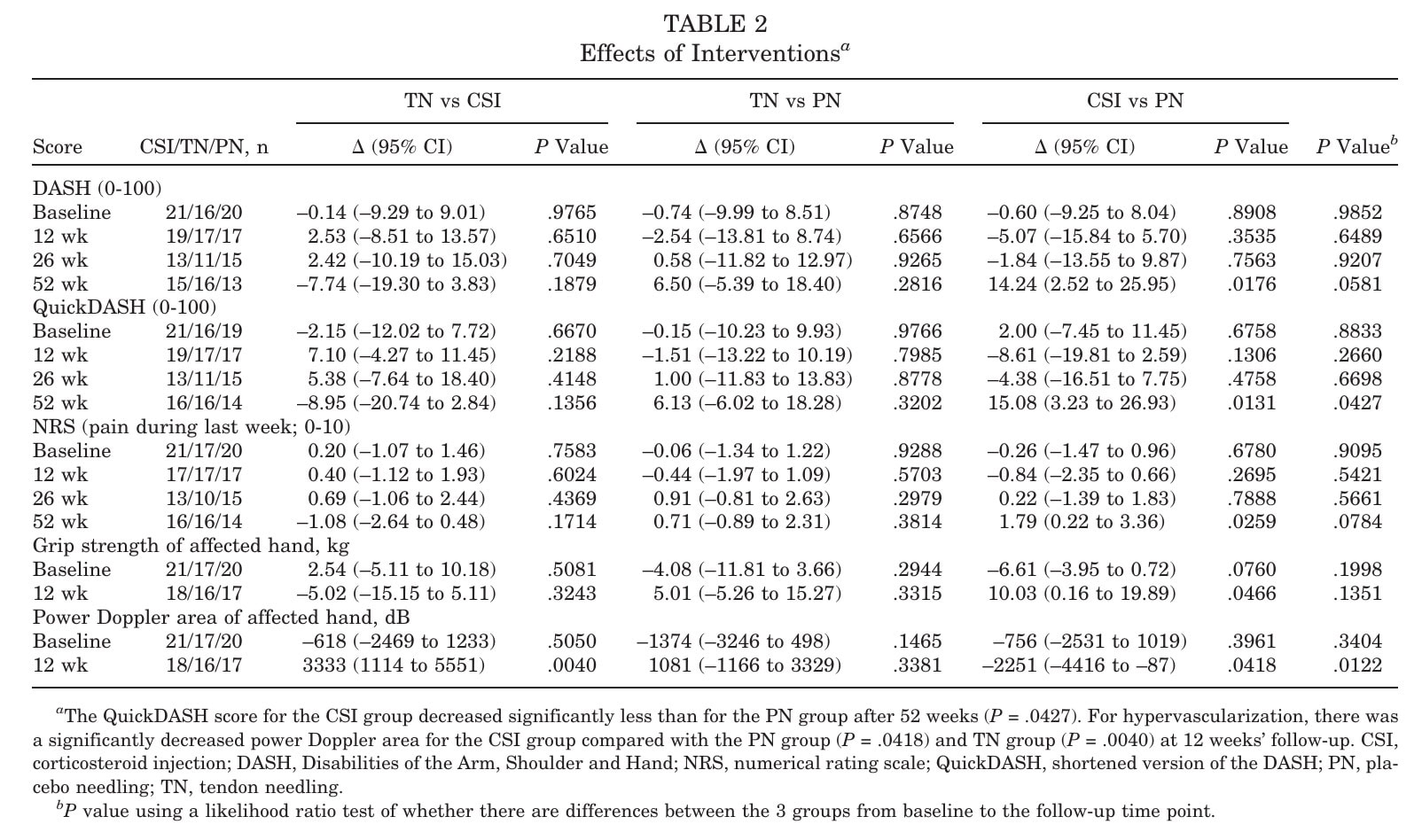
Sekundäre Ergebnisse
Der QuickDASH zeigte nach 52 Wochen dasselbe Muster wie der DASH, wobei die CSI-Gruppe im Vergleich zu PN signifikant schlechter abschnitt (p=.0427).
Bei den Schmerzen (NRS) wurden nach 12 oder 26 Wochen keine Unterschiede zwischen den Gruppen festgestellt. Nach 52 Wochen berichtete die CSI-Gruppe über mehr Schmerzen als die PN-Gruppe (paarweise p=.0259), obwohl der Gesamttest über alle drei Gruppen hinweg nicht signifikant war. Dies legt nahe, dass die langfristige Wirkung von CSI im Vergleich zu HSR plus Placebo nachteilig sein könnte.
Kurzfristige Vorteile wurden in der CSI-Gruppe nach 12 Wochen beobachtet, mit einer signifikant höheren Griffstärke im Vergleich zu PN (p=.0466), neben einem starken Rückgang der Hypervaskularisation. Diese strukturellen und kraftbezogenen Veränderungen führten jedoch nicht zu einem anhaltenden klinischen Nutzen.
Die Autoren analysierten auch die Fläche unter der Kurve (AUC) für DASH über alle Zeitpunkte (Ausgangswert, 12, 26, 52 Wochen) und stellten insgesamt keine Unterschiede zwischen den Gruppen fest. Dies erklärt, warum sie trotz der paarweisen 52-Wochen-Effekte die allgemeine Ähnlichkeit zwischen den Gruppen betonen. Wichtig ist, dass die in der CSI-Gruppe beobachtete Verschlechterung nicht nur statistisch signifikant war, sondern auch klinisch bedeutsam (≥MCID-Schwellenwerte).
Zusammenfassend lässt sich sagen, dass die HSR bei lateraler Tendinopathie des Ellbogens bei allen Teilnehmern zu einer Verbesserung führte, unabhängig von der zusätzlichen Intervention. CSI wurde jedoch mit einer schlechteren selbstberichteten Funktion und Schmerzen auf lange Sicht in Verbindung gebracht.
Fragen und Gedanken
Sollten wir jetzt jedem Patienten eine HSR bei lateraler Tendinopathie des Ellbogens verschreiben? Diese STUDIE unterstützt nachdrücklich die HSR als Strategie der ersten Wahl: Sie führte zu konsistenten, klinisch bedeutsamen Verbesserungen bei allen Ergebnissen. Dennoch kann es sein, dass Patienten mit akuten Schmerzen nach einer "schnellen Lösung" verlangen. Kortikosteroid-Injektionen können zwar die Hypervaskularisation reduzieren und kurzfristige Veränderungen bewirken, doch zeigte diese Studie, dass CSI nach 52 Wochen zu einer Verschlechterung der Schmerzen und der Funktion führte. Die Patienten sollten über dieses Risiko aufgeklärt werden, wenn sie eine CSI in Erwägung ziehen.
Alle Teilnehmer verbesserten sich innerhalb der Gruppen, was den Wert der HSR bei lateraler Tendinopathie des Ellbogens unterstreicht. Dennoch hat die Studie keine Korrektur für Mehrfachvergleicheeine Einschränkung, die von den Autoren eingeräumt wird. Dies bedeutet, dass einige statistisch "positive" paarweise Ergebnisse (z. B. die Greifkraft nach 12 Wochen) mit Vorsicht zu interpretieren sind.
Ein weiterer Punkt ist die Hypervaskularisierung: Nur die CSI-Gruppe zeigte eine deutliche Verringerung, die sich jedoch nicht in den funktionellen Ergebnissen widerspiegelte. Dies wirft ein breiteres Licht auf die Tatsache, dass Veränderungen in der strukturellen Bildgebung nicht notwendigerweise mit den von den Patienten berichteten Ergebnissen übereinstimmen und dass die Funktionalität wichtiger sein kann als die Auflösung der Pathologie.
Die Einhaltung des HSR-Programms war ausgezeichnet: Die Teilnehmer beendeten 83 % der Sitzungen (durchschnittlich 269/324). Dies ist bemerkenswert für ein Programm mit hoher Belastung, was darauf hindeutet, dass die sorgfältige Anleitung und Überwachung durch die Physiotherapeut/inn/en entscheidend war. Im Gegensatz dazu wurde in einer Machbarkeitsstudie von Sveinall et al. (2024) berichteten über nur 32 % Compliance bei unbeaufsichtigter HSR aufgrund einer Verschlimmerung der Schmerzen. Dies unterstreicht, dass die HSR gut funktionieren kann, aber nur, wenn die Patienten unterstützt und aufgeklärt werden.
Talk nerdy to me
Die Randomisierung erfolgte stratifiziert nach Geschlecht und DASH-Ausgangswert. Teilnehmer, Statistiker, Forschungsassistenten und Physiotherapeuten/innen waren verblindet; nur die Ärzte der STUDIE kannten die Zuteilung. Auch die Verblindung war nicht perfekt: 52 % der CSI- und 58 % der PN-Teilnehmer tippten richtig, also mehr als die 33 %, die zufällig erwartet wurden. Dies könnte die von den Patienten gemeldeten Ergebnisse verfälscht haben.
Obwohl die Gruppen bei Studienbeginn als gleich eingestuft wurden, war die Einnahme von Medikamenten gegen Schmerzen uneinheitlich. Zum Beispiel betrug der Morphinverbrauch in der CSI-Gruppe 23,8 %, in der PN-Gruppe jedoch nur 5 %. Auch die Einnahme von NSAR und Paracetamol war bei CSI höher. Dieses Ungleichgewicht bedroht interne validitätDie Einnahme von Morphium könnte die Wahrnehmung oder Angabe von Schmerzen durch die Teilnehmer verändern und damit möglicherweise die Auswirkungen der Intervention verschleiern oder verstärken. Während die Randomisierung darauf abzielt, solche Faktoren auszugleichen, können zufällige Ungleichgewichte in kleinen Studien die Ergebnisse verfälschen.
Ich habe einige offensichtliche Widersprüche zwischen Gesamt- und paarweisen Vergleichen festgestellt. Zur Klärung:
- Gesamttests (wie ANOVA oder gemischte Modelle für alle Gruppen) fragen danach, ob alle drei Gruppen zusammen unterschiedlich sind. Hier wurden nach 52 Wochen keine Gesamtunterschiede für DASH, QuickDASH oder NRS festgestellt.
- Paarweise Tests betrachten spezifische Gegensätze (CSI vs. PN, CSI vs. TN, TN vs. PN). Diese ergaben signifikante Unterschiede, z. B. CSI vs. PN nach 52 Wochen.
- Diese Diskrepanz ist darauf zurückzuführen, dass Gesamttests eine geringere Aussagekraft haben, um isolierte Gruppenunterschiede zu erkennen, und dass mehrere paarweise Tests das Risiko eines Fehlers vom Typ I erhöhen. Die Autoren haben nicht für Mehrfachvergleiche adjustiert, was die Interpretation weiter erschwert.
Das Problem bei der Berichterstattung besteht darin, dass im Text manchmal "keine Unterschiede" betont werden, während die Tabellen signifikante paarweise p-Werte zeigen (z. B. CSI vs. PN-Griffstärke nach 12 Wochen, p=.0466). Ohne Klarstellung, ob Anpassungen vorgenommen wurden, kann dies irreführend sein. Gemäß CONSORT sollten alle signifikanten Ergebnisse transparent berichtet werden. Die Autoren räumten das Risiko eines überhöhten Typ-I-Fehlers ein, überließen es aber dem Leser, diesen zu korrigieren - keine ideale Vorgehensweise.
Schließlich stellten die Autoren selbst in Frage, ob DASH für diesen Zustand sensitiv genug ist. Sie stellten fest, dass die patientenbewertete Bewertung des Tennisarms ein spezifischeres Instrument gewesen wäre, aber es fehlte eine validierte dänische Version. Diese Einschränkung könnte ihre Fähigkeit beeinträchtigt haben, subtile, aber reale Unterschiede zwischen den Gruppen zu erkennen.
Botschaften zum Mitnehmen
Bei Personen mit Tendinopathie des lateralen Ellbogens scheint ein häusliches Trainingsprogramm mit schwerem, langsamem Widerstand (Heavy Slow Widerstand, HSR) unter Verwendung einfacher Übungen mit elastischen Bändern sowohl kurz- als auch langfristig zu einer Verbesserung der Symptome und der Funktion zu führen. Die Hinzufügung von Kortikosteroid-Injektionen (CSI) oder Dry Needling der Sehnen (TN) zu diesem HSR-Programm führte nicht zu einer Verbesserung des Nutzens und schien sich im Falle der CSI langfristig negativ auf die von den Patienten berichteten Ergebnisse auszuwirken. Daher könnte die Konzentration auf das HSR-Training zusammen mit einer guten Anleitung zum Umgang mit Schmerzen und Progression am vorteilhaftesten sein.
Referenz
Sehen Sie sich zwei 100 % kostenlose Webinare über Schulterschmerzen und Ulna-Side Wrist Pain an
Verbessern Sie Ihre klinische Begründung für die Verschreibung von Übungen bei aktiven Personen mit Schulterschmerzen mit Andrew Cuff und navigieren Sie durch klinische Diagnose und Management mit einer Fallstudie eines Golfspielers mit Thomas Mitchell

