Синдром грудного виходу | Діагностика та лікування для фізіологів
Синдром грудного виходу | Діагностика та лікування для фізіологів
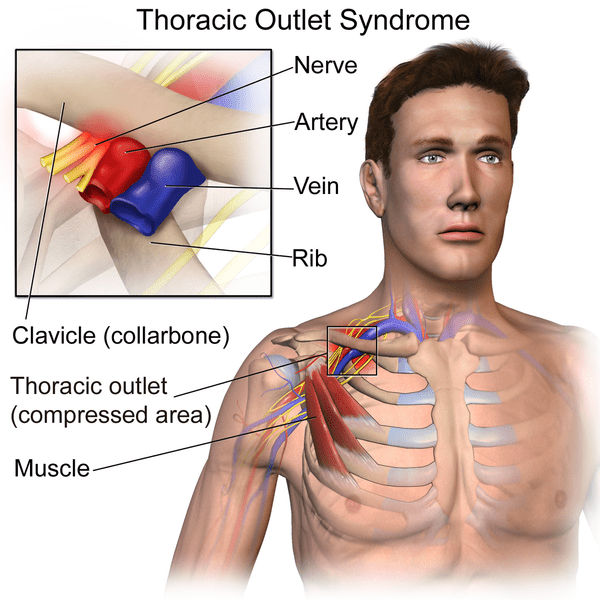
Термін "синдром грудного виходу" (СГВ) був вперше введений Пітом в 1956 році і став однією з найбільш суперечливих тем в медицині опорно-рухового апарату та реабілітації (Hooper et al. (2010). Синдром грудного виходу визначається як здавлення нервів або кровоносних судин біля основи шиї. Зокрема, може виникнути компресія плечового нервового сплетення, підключичної артерії, підключичної вени або будь-якої комбінації цих судин(Levine et al. 2018). Біль і дискомфорт при TOS зазвичай пов'язані з компресією підключичної вени, підключичної артерії та нижнього стовбура плечового сплетення при проходженні через грудний отвір(Watson et al. 2009).
У наступному відео ви дізнаєтесь про різні форми ТОС, а також про патофізіологію, що лежить в їх основі:
Хоча різниця між tnTOS і sTOS була поширеною в минулому, Illig et al. (2016) Товариства судинної хірургії опублікували стандарти звітності щодо НС і зазначають, що слід уникати термінів "істинний, спірний або неспецифічний НС", оскільки різниця між "істинним" і "спірним/неспецифічним" НС ґрунтується лише на об'єктивних симптомах, які спостерігаються при порушеннях нервової провідності або атрофії м'язів кисті. Крім того, слід уникати терміну "судинний TOS", оскільки він не дає достатньої деталізації, щоб охарактеризувати пацієнтів з венозним TOS (vTOS) або артеріальним TOS (aTOS).
Епідеміологія
Синдром грудного виходу зазвичай діагностується в ранньому дорослому віці (20-40 років) і частіше зустрічається у тих, хто більшу частину робочого дня проводить у зігнутому положенні, має повторні травми плечового суглоба, а також у тих, хто демонструє неправильну поставу, включаючи пози, необхідні для гри на смичкових інструментах (Levine et al.). 2018).
Найпоширенішою причиною TOS вважається маховий рух, який може призвести до нестабільності в атлантоаксіальному суглобі, внаслідок чого навколишні м'язи (наприклад, грудинно-ключично-соскоподібна та лопаткова) вкорочуються, щоб компенсувати розхитаність суглоба.
Захворюваність на ТОС становить приблизно 8% населення, а співвідношення жінок до чоловіків оцінюється від 2:1 до 4:1, тоді як Urschel et al. (2008) повідомляють, що судинний TOS більш рівний між чоловіками та жінками, які не займаються спортом, але виявилося, що він ще більший у чоловіків, які займаються спортом, порівняно з жінками(Melby et al. 2008). 98% всіх пацієнтів з TOS підпадають під категорію нейрогенного TOS (nTOS) і лише 2% мають судинний TOS. Хоча неврологічні симптоми проявляються більш помітно, більшість з них не можуть бути об'єктивно оцінені через порушення нервової провідності або атрофію і, таким чином, підпадають під раніше названу "симптоматичну або спірну" класифікацію TOS(Davidovic et al.). 2003).
Пройдіть курс
- Навчайтеся будь-де, будь-коли та у власному темпі
- Інтерактивні онлайн-курси від відзначеної нагородами команди
- Акредитація CEU/CPD в Нідерландах, Бельгії, США та Великобританії
Клінічна картина та обстеження
Важливо, щоб лікар ретельно зважив і принаймні спробував клінічно диференціювати, де це можливо, який саме компонент нервово-судинного комплексу уражений і де саме він стискається. Це не тільки визначить, які подальші дослідження необхідні, але й може вплинути на те, яка стратегія лікування є найбільш прийнятною. Насправді це часто легше сказати, ніж зробити(Watson et al. 2009). На жаль, не існує тесту або дослідження, яке може достовірно підтвердити діагноз ТОС.
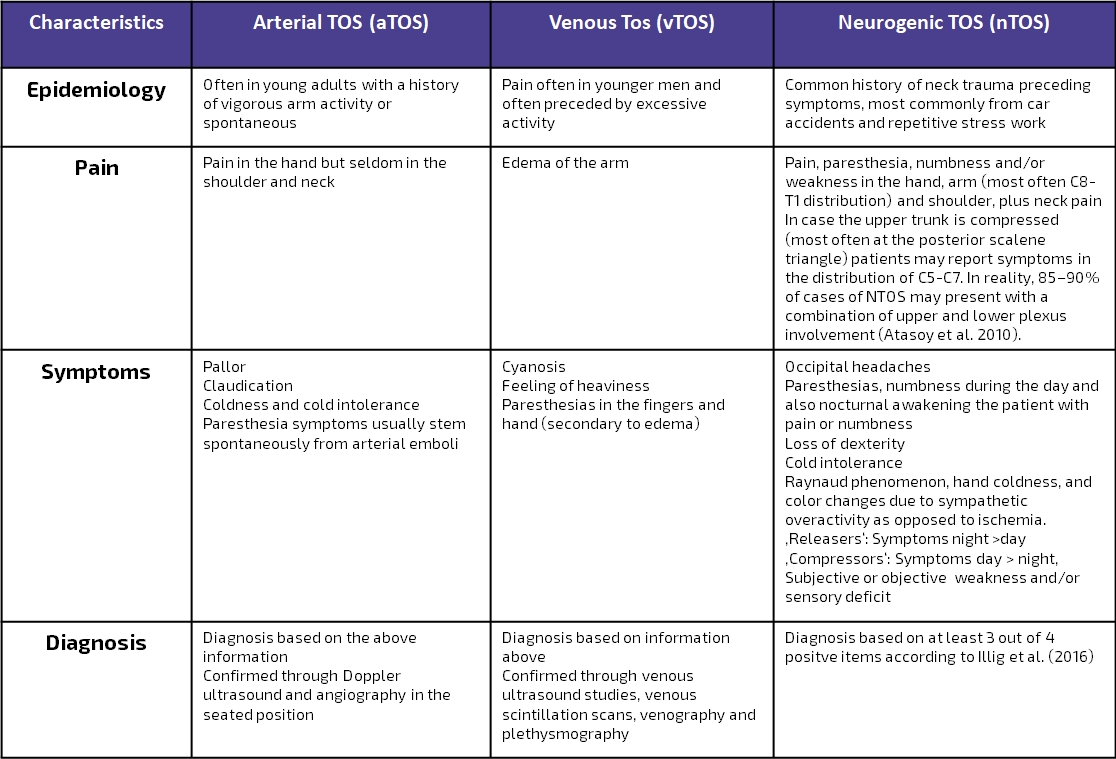
Наступна таблиця є сучасною адаптацією Hooper et al. (2010) і представляє огляд презентації венозного, артеріального та неврологічного TOS:
Через плутанину навколо чіткого визначення nTOS, Illig et al. (2016) Товариства судинної хірургії опублікували стандарти звітності щодо НС з основною метою забезпечити чітке і послідовне розуміння і визначення того, що являє собою діагноз НС. Перегляньте відео нижче, щоб дізнатися більше про критерії консенсусу:
Обстеження
Далі ми пояснимо, як використовувати фізикальне обстеження для підтвердження або відхилення 3 критеріїв, які ви могли виявити під час збору анамнезу пацієнта, слідуючи рекомендаціям від Ілліг та ін. (2016). Четвертий критерій - пробна ін'єкція - виходить за рамки і не може бути виконаний фізіотерапевтом. Діагноз нТОС підтверджується, якщо всі 3 пункти, що залишилися, позитивні:
1) Локальні знахідки можуть бути підтверджені болючістю при пальпації трикутника скальпа та малого грудного м'яза.
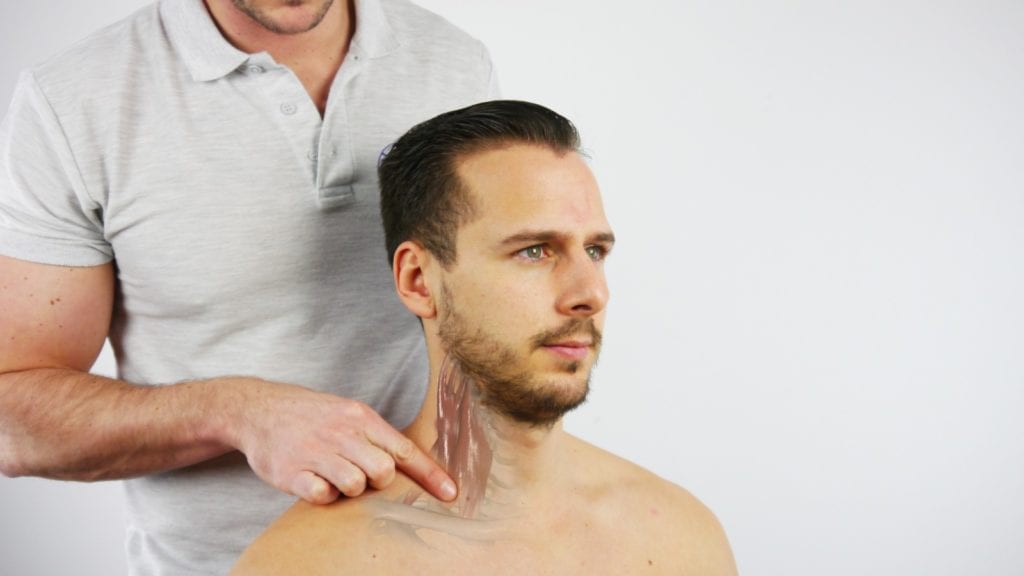
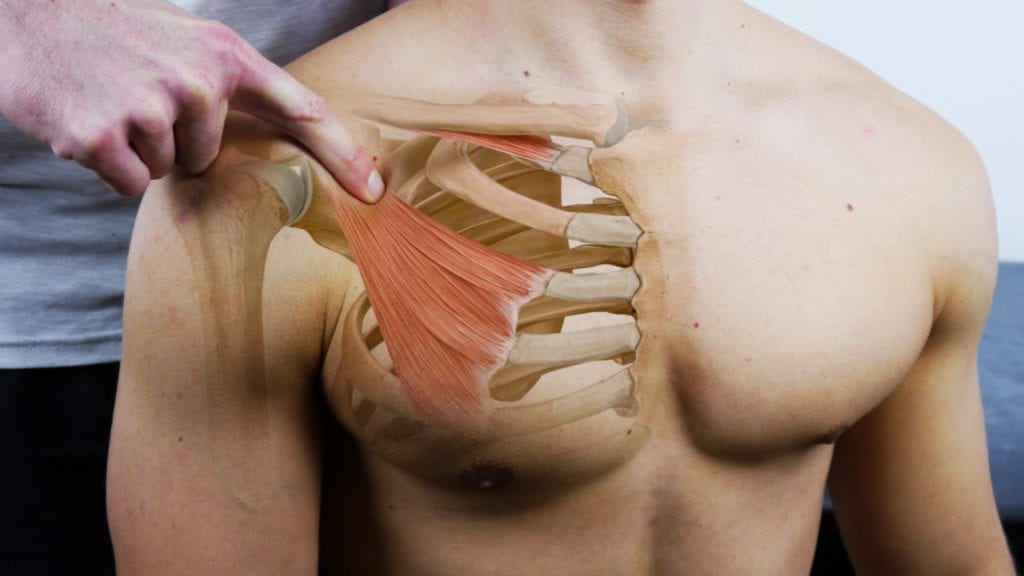
2) Позитивні периферичні результати
Тест на розтягнення верхньої кінцівки чутливий до подразнення нервової тканини, включаючи шийні корінці, плечове сплетіння та периферичні нерви, а також для пацієнтів з больовим синдромом у руці. Його рекомендують для діагностики нейрогенного ТОС з високою чутливістю. Тест чудово підходить для скринінгу сенсибілізації нервової тканини в шийному відділі хребта, плечовому сплетінні та верхніх кінцівках, але не є специфічним для якоїсь однієї ділянки. Тест рекомендується як частина обстеження та з огляду на його корисність у лікуванні, що включає нейронну мобілізацію(Hooper et al. 2010).
Існує кілька провокаційних тестів для TOS, які призначені для того, щоб підкреслити один з 3 можливих інтервалів для захоплення. Це вони:
- Тест Roos / Стрес-тест з піднятою рукою (всі 3 інтервали)
- Тест на вивільнення циріакса (всі 3 інтервали)
- Тест Адсона (трикутник задньої шкали)
- Тест Едена (костоключично-соскоподібний простір)
- Тест Райта на 180° (костоклавікулярний простір)
- Тест Райта в положенні 90° (малий ромбовидний проміжок)
3) Відсутність інших ймовірних діагнозів
Фізичне обстеження при TOS часто є тривалим і складним, оскільки лікарю необхідно оглянути всю верхню кінцівку і шийний відділ хребта. Необхідно не тільки пройти неврологічне обстеження, але й часто проводити тести на защемлення периферичних нервів. У значної кількості пацієнтів з початковим діагнозом ТОС діагностують або радикулопатію, або нейропатію. У понад 60% пацієнтів, яких судинні хірурги скеровували на операцію TOS, був встановлений альтернативний діагноз(McGillicuddy et al. 2004). Тому діагноз ТОС слід розглядати лише після виключення шийного корінцевого синдрому та периферичної нейропатії. Якщо ви не знаєте, як діагностувати шийний корінцевий синдром і як відрізнити його від защемлення периферичних нервів, ми рекомендуємо вам ознайомитися з розділом про шийний корінцевий синдром.
Існує багато причин подібних больових симптомів, включаючи розриви ротаторної манжети, субакроміальний бурсит, адгезивний капсуліт (так зване заморожене плече), синдроми утиску гленоплечового суглоба та латеральний епікондиліт (тенісний лікоть). Однак жоден з них не проявиться неврологічними відхиленнями. Таким чином, неврологічне обстеження звузить цей діагноз до радикулопатії, невропатії або TOS(McGillicuddy et al. 2004). У наступному відео ми пояснимо, які характеристики відрізняють ТОС від схожих діагнозів, таких як шийний корінцевий синдром С6-8 та невропатія серединного або ліктьового нерва:
БЕЗКОШТОВНО ПОКРАЩИТИ СВОЇ ЗНАННЯ ПРО БІЛЬ У ПОПЕРЕКУ

Пройдіть курс
- Навчайтеся будь-де, будь-коли та у власному темпі
- Інтерактивні онлайн-курси від відзначеної нагородами команди
- Акредитація CEU/CPD в Нідерландах, Бельгії, США та Великобританії
Лікування
Якщо у людини діагностовано артеріальний або венозний TOS, хірургічне втручання, як правило, є єдиним варіантом через тяжкість травми(Aligne et al. 1992). Систематичний огляд та мета-аналіз Peek et al. (2017) показали, що хірургічне лікування ТОС є корисним для більшості пацієнтів і відносно безпечним.
Найбільшою проблемою залишається діагностика ТОС, особливо нейрогенного ТОС. Це одна з причин, чому фізичні вправи повинні бути першим варіантом лікування справжнього нейрогенного та симптоматичного ТОС. Ло та ін. (2011) провели систематичний огляд ефективності фізичного лікування ТОС. Хоча немає чітких доказів у вигляді контрольованих досліджень, більшість оглянутих статей показують, що консервативне лікування здатне зменшити біль при ТОС. Автори також рекомендують продовжувати лікування щонайменше 6 місяців, щоб забезпечити достатній ефект.
Лікування повинно бути орієнтоване на позитивні результати обстеження. Спільною ознакою осіб з ТОС є зігнуте положення голови, вдавлене і зміщене вперед плече та витягнута лопатка(Laulan et al.). 2011). Таке аномальне положення плеча в поєднанні з відведенням або згинанням на 90° (як це часто спостерігається у тих, чия професія вимагає дотягування, особливо над головою, і багаторазового навантаження) може призвести до зменшення ключично-соскоподібного простору, посилення тертя судинно-нервового пучка в субпекторальному пучку і вкорочення грудинно-ключично-соскоподібного відростка. Вправи з опором можна виконувати як з гумовими стрічками, так і з гантелями, з метою досягнення м'язової витривалості (тобто з невеликою вагою і великою кількістю повторень). Однак самі по собі зміцнювальні вправи не змінять патофізіологію ТОС; для того, щоб спостерігалося поліпшення, необхідно поєднувати зміцнення, розтяжку і корекцію постави Watson et al. (2010).
Укорочення грудинно-ключично-соскоподібної кістки може спричинити вкорочення лусочкових і грудних м'язів, що призводить до неправильного вирівнювання голови та шиї і порушення постави(Vanti et al.). 2007). Наступні вправи на розтяжку можна виконувати з метою декомпресії грудного отвору в задньому скалярному трикутнику, костоключичному просторі та підкоракоподібному тунелі:
Оскільки фактори, що сприяють виникненню ТОС, є багатофакторними, розгляд усіх варіантів лікування виходить за рамки цієї вікі. Якщо вам сподобалася ця публікація і ви хочете дізнатися, як лікувати ТОС більш детально, ознайомтеся з нашим курсом " Ортопедична фізіотерапія хребта ".
Посилання
Пройдіть курс
- Навчайтеся будь-де, будь-коли та у власному темпі
- Інтерактивні онлайн-курси від відзначеної нагородами команди
- Акредитація CEU/CPD в Нідерландах, Бельгії, США та Великобританії
Нарешті! Як навчитися лікувати захворювання хребта всього за 40 годин, не витрачаючи на це роки життя і тисячі євро - гарантовано!


Що клієнти говорять про цей курс
- Ybe Boesveld17/06/25Erg informatieve cursus Vorig jaar opleiding manueel afgerond en deze cursus sluit goan aan op het niveau hiervan. veel artikelen weer op kunnen halen. Zeker aan te bevelen!Martijn17/06/25Подвійний шрифт Гарний, легкий та правильний почерк. Enige nadeel vond ik soms de vertaling van engels naar nederlands. Для відпочинку було написано цілий прекрасний курс онлайн!
- Луїс Умберто дос Сантос Суарес16/04/25Фізіотерапія хребта " Зрозумілі та практичні пояснення - мої знання значно поглибилися! Допоміг мені пройти курс з впевненістю".Мішель Веерман16/04/25Top Super cursus. Alles mooi op een rijtje gezet over de wervelkolom.
- Orkun Buyukyilmaz06/04/25Пройдіть всі курси з Physiotutors! Ці знання зроблять вас більш спокійним фізіотерапевтом. Тому що ви знаєте більше!Рууд31/03/25Ортопедична фізіотерапія для шийного відділу хребта - це найкращий курс, який можна знайти в Інтернеті, навіть якщо ви не знаєте.
- Робін28/03/25Top Cursus Perfecte cursus om je kennis op te frissen. Інформація подається прямо по суті, доповнена зручними відеоматеріалами.Емре Кескін02/01/25Дуже хороший курс! Завдяки цьому курсу я з більшою впевненістю можу обстежувати та лікувати пацієнтів зі скаргами, пов'язаними з хребтом. Це було гарне підвищення кваліфікації для мене.
- Базовий31/12/24Leerzame cursus Een hele hele fijne en leerzame cursus waarbij mijn kennis is uitgebreid door de behandelde stof. Поділіться з іншими колегами
 Алекс Плуймерт30/12/24Курс "Ідеальний хребет " допоможе вам розібратися з фактами, спираючись на найновіші докази.
Алекс Плуймерт30/12/24Курс "Ідеальний хребет " допоможе вам розібратися з фактами, спираючись на найновіші докази.  Том Велленс29/12/24Ортопедична фізіотерапія хребта Zeer uitgebreide en duidelijke cursus.
Том Велленс29/12/24Ортопедична фізіотерапія хребта Zeer uitgebreide en duidelijke cursus.
Goed om het geheugen nogmaals op te frissen. Aanrader voor iedereen die werkt met patiënten met wervelkolom gerelateerde klachten!Хайме ван дер Люгт27/12/24Ортопедія Фізіотерапія хребта Добре організований і зрозумілий курс, щоб відновити і дізнатися нові знання про хребет. Однозначно рекомендую!- Ерік Пландсен26/12/24Курс: 'The Хребет' Fijne opfrissingscursus en met momenten zeker ook vernieuwend. Для мене, як фізіотерапевта, дехто вважає, що мобілізаційні технології для мануальної терапії розроблені, але при цьому не менш важливі!Rud Raymakers24/12/24Вивчайтекурс Хребет Fijne cursus! Подивіться, навчіться та підведіть підсумки на заняттях з лікувальної фізкультури!
- Саліх Кузал23/12/24Курсив Хребет De cursus was zeer behulpzaam voor mijn vaardigheden en handelingen om mijn patienten effectiever te behandelen.
Я хочу, щоб ви знали, як це зробити.Штеффі ван дер Ніт22/12/24Ортопедична фізіотерапія хребта Ook voor ervaren therapeuten een leerzame Online course, waarbij soms wat heilige huisjes van fysiotherapie uit de "oude" tijd omver geschopt worden. - Штефан Вербрюгген17/12/24Cursus Goed opgezette cursus met een quiz aan het eind van elke onderdeel.
Heel overzichtelijk en leerzaam.Джорді17/12/24Цінний і добре організований Я дуже задоволений цим курсом. Постановка була чіткою і добре структурованою, що зробило матеріал легким для сприйняття. Відео були корисними та якісними, з чіткими поясненнями, які дійсно допомогли краще зрозуміти зміст. Поєднання теорії та практичних прикладів забезпечило безпосереднє застосування інформації. Загалом, це цінний і добре організований курс, який я б однозначно рекомендував іншим! - Тодд А. Бейкер15/12/24Ґрунтовний і всебічний курс Добре виконаний і організований курс.Роланд Цвіггелаар08/12/24Хороший навчальний курс Я знайшов цей курс дуже хорошим, тому що він оновлює мої загальні знання про хребет. Також він показує вам інформацію з останніми статтями, які є на даний момент.