หมอนรองกระดูกฉีกขาด | การวินิจฉัยและการรักษาสำหรับนักกายภาพบำบัด
หมอนรองกระดูกฉีกขาด | การวินิจฉัยและการรักษาสำหรับนักกายภาพบำบัด
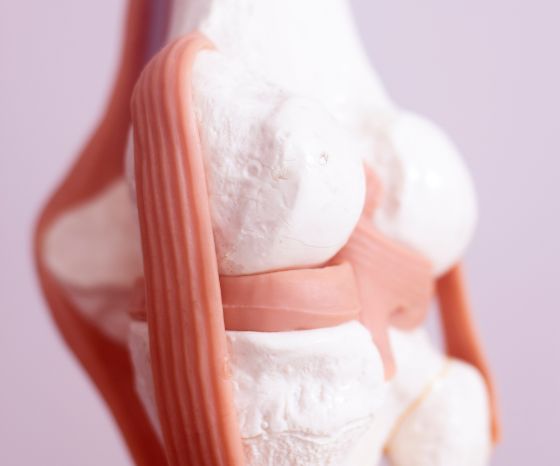
หมอนรองกระดูกมีความสำคัญต่อความมั่นคง การดูดซับแรงกระแทก การกระจายแรง การหล่อลื่นในหัวเข่า รวมถึงการรับรู้ตำแหน่งของร่างกาย ( เอ็งกลันด์ และคณะ 2552 )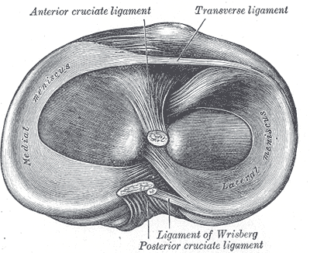
หมอนรองกระดูกด้านข้าง มีลักษณะเป็นครึ่งวงกลมและมีพื้นที่ผิวหน้าแข้งมากกว่าหมอนรองกระดูกด้านใน มีขนาดกว้างประมาณ 3 ซม. ยาว 3-4 ซม. ติดกับกระดูกแข้งด้านหน้าและด้านหลัง จุดยึดของเอ็นหมอนรองกระดูกด้านข้างมีการพัฒนาน้อยกว่า ซึ่งทำให้เคลื่อนไหวได้อิสระมากกว่าหมอนรองกระดูกส่วนกลาง
อาการบาดเจ็บของหมอนรองกระดูกส่วนใหญ่เกิดจากการหมุนของข้อเข่าที่งอเข้าด้านใน ( Bansal et al. 2545 ).
การเคลื่อนไหวทั้งหมดที่อาจนำไปสู่การบาดเจ็บของเอ็นหัวเข่าก็สามารถทำให้เกิดการบาดเจ็บของหมอนรองกระดูกได้เช่นกัน ( Solomon et al. 2545 ). ด้วยเหตุนี้ การฉีกขาดของหมอนรองกระดูกมักเกิดขึ้นร่วมกับการฉีกขาดของเอ็นไขว้หน้า (ACL) ในการบาดเจ็บเฉียบพลัน หมอนรองกระดูกอ่อนด้านข้างจะฉีกขาดมากกว่าหมอนรองกระดูกอ่อนด้านใน ( Smith et al. 2544 ). ในทางกลับกัน หมอนรองกระดูกส่วนกลางฉีกขาดบ่อยกว่าในผู้ป่วยที่มี ACL เรื้อรัง - เข่าที่ไม่เพียงพอซึ่งได้รับบาดเจ็บใหม่ ( Murrel et al. 2001 , Keene และคณะ 1993 เออร์ไวน์และคณะ 1992 ).
สถานการณ์ที่แตกต่างกันเหล่านี้ยังนำไปสู่การระบุตำแหน่งและประเภทของการแตกที่แตกต่างกัน: ในกรณีของการฉีกขาดของหมอนรองกระดูกอ่อนใน (ร่วมกับการฉีกขาดของ ACL เรื้อรัง) การแตกของส่วนปลายในส่วนหลังของฮอร์นจะพบได้บ่อยขึ้น และในกรณีของการฉีกขาดของหมอนรองกระดูกอ่อนในด้านข้าง (ในกรณีที่มีการฉีกขาดของ ACL เฉียบพลัน) การแตกจะพบได้มากขึ้นในส่วนหลังของฮอร์นหรือส่วนกลางด้านข้างหนึ่งในสาม ( เชลเบิร์นและคณะ 1991 ทอมป์สันและคณะ 1993 สมิธและคณะ 2544 ).
หมอนรองกระดูกอาจได้รับความเสียหายจากการบาดเจ็บเฉียบพลันหรือการใช้งานมากเกินไปเป็นเวลานาน การฉีกขาดบางส่วนหรือทั้งหมดในหมอนรองกระดูกส่วนกลางหรือส่วนข้างสามารถแบ่งประเภทเพิ่มเติมได้ดังนี้:
– รอยฉีกขาดในแนวตั้ง/ตามยาวอาจพัฒนาเป็นรอยฉีกขาดที่ด้ามจับถัง
– การฉีกขาดในแนวรัศมี/แนวขวางอาจพัฒนาเป็นน้ำตาของนกแก้ว
– การฉีกขาดในแนวนอนอาจพัฒนาเป็นรอยฉีกขาดของแผ่นพับ
ระบาดวิทยา
อุบัติการณ์ของการบาดเจ็บหมอนรองกระดูกที่รายงานโดยแพทย์ทั่วไปนั้นประเมินว่าอยู่ที่ 2 ใน 1,000 คนต่อปี โดยมีอัตราส่วนชาย:หญิงคือ 2.5:1 ( Belo et al. 2553 ). ในการศึกษากลุ่มตัวอย่างล่วงหน้าในสถานพยาบาลปฐมภูมิในประเทศเนเธอร์แลนด์ พบว่าผู้ป่วยร้อยละ 35 ระหว่างอายุ 18 ถึง 65 ปีที่มีอาการบาดเจ็บที่หัวเข่าเฉียบพลัน ได้รับการวินิจฉัยว่ามีอาการฉีกขาดของหมอนรองกระดูก ในการศึกษาเดียวกันนี้ พบว่า 11% มีการฉีกขาดของ ACL และหมอนรองกระดูกอ่อนร่วมกัน ในขณะที่ 9% มีการฉีกขาดของเอ็นข้างด้านในและการฉีกขาดของหมอนรองกระดูกอ่อนร่วมกัน ( Kastelein et al. (2551).
ในขณะที่การฉีกขาดที่เกิดจากการบาดเจ็บมักเกิดขึ้นที่ส่วนปลายของหมอนรองกระดูกและพบได้ในผู้ป่วยที่มีอายุน้อยกว่า 30 ปี แต่รูปแบบที่ซับซ้อนและเสื่อมสภาพมากกว่ามีแนวโน้มที่จะเกิดขึ้นในผู้สูงอายุ (Poehling et al. (1990) .
ควรกล่าวถึงว่าความผิดปกติของหมอนรองกระดูกที่เห็นใน MRI ดูเหมือนว่าจะพบได้บ่อยมากในกลุ่มประชากรที่ไม่มีอาการด้วยเช่นกัน
ในการศึกษาวิจัยโดย Beattie et al. (2548) ผู้ป่วยที่ไม่มีอาการ 43 รายจากทั้งหมด 44 ราย โดยมีอายุเฉลี่ย 41.1 ปี (ช่วงอายุ 20-68 ปี) มีภาวะผิดปกติของหมอนรองกระดูกอย่างน้อย 1 อย่าง
บุคคล 27 ราย (61.4%) มีความผิดปกติในอย่างน้อยสามในสี่บริเวณของข้อเข่า
เป็นเรื่องสำคัญที่จะต้องกล่าวเพิ่มเติมว่าการฉีกขาดของหมอนรองกระดูกสามารถนำไปสู่ โรคข้อเข่าเสื่อม (OA) ได้ แต่โรค ข้อเข่าเสื่อม ยังสามารถนำไปสู่การฉีกขาดของหมอนรองกระดูกได้เองโดยเกิดจากการสลายและการอ่อนแอของโครงสร้างของหมอนรองกระดูก ( Englund et al. 2552 ). แม้ว่าอัตราการเกิดการฉีกขาดของหมอนรองกระดูกจะสูงมากในบุคคลที่ไม่มีอาการ แต่ Bhattacharyya และคณะ (2003) พบว่าอัตราการฉีกขาดของหมอนรองกระดูกมีอัตราสูงขึ้นอย่างมีนัยสำคัญในบุคคลที่มีอาการ OA ยิ่งไปกว่านั้น ยังมีการศึกษาวิจัยของ Hunter et al. (2006) พบว่า มีความสัมพันธ์ ที่ชัดเจนระหว่างความเสียหาย ของหมอนรองกระดูก และ การสูญเสีย กระดูกอ่อน
ติดตามหลักสูตร
- เรียนรู้จากที่ไหน เมื่อใดก็ได้ และตามจังหวะของคุณเอง
- หลักสูตรออนไลน์แบบโต้ตอบจากทีมงานที่ได้รับรางวัล
- การรับรอง CEU/CPD ในเนเธอร์แลนด์ เบลเยียม สหรัฐอเมริกา และสหราชอาณาจักร
ภาพทางคลินิกและการตรวจร่างกาย
อาการบาดเจ็บที่หมอนรองกระดูกอาจทำให้เกิดอาการปวดและบวม และเข่าล็อคในขณะงอและเหยียด
โอกาสเกิดโรคหมอนรองกระดูกมีมากขึ้นในกรณีที่คนไข้มีอายุมากกว่า 40 ปี และได้รับบาดเจ็บจากการหมุนขณะรับน้ำหนักของเข่า ซึ่งทำให้ไม่สามารถทำกิจกรรมต่อเนื่องได้ ยิ่งไปกว่านั้น ความรู้สึกป๊อปในระหว่างการบาดเจ็บทำให้มีโอกาสเกิดการฉีกขาดของหมอนรองกระดูกได้มากขึ้น ( Wagemakers et al. 2551 ).
อาการและอาการแสดงทางคลินิกเพิ่มเติม ได้แก่ ( Décary et al. 2018, Wagemakers และคณะ 2551 ), :
– มีอาการปวดบริเวณหัวเข่าส่วนกลางหรือปวดแบบกระจาย
– อาการเจ็บเข่าที่เริ่มมีอาการหมอนรองกระดูกเสื่อมฉีกขาด
– ปวดเล็กน้อยถึงรุนแรงเมื่อหมุนเข่าขณะทำกิจกรรมในชีวิตประจำวันหรือเล่นกีฬา
– ข้อบวม 12-24 ชั่วโมงหลังได้รับบาดเจ็บ
– ความอ่อนโยนของเส้นข้อต่อ
– ลด AROM
– ปวดบริเวณปลายการเคลื่อนไหวของข้อ
การตรวจร่างกาย
Shrier และคณะ (2010) โต้แย้งว่าการตรวจร่างกายเพื่อหาการฉีกขาดของหมอนรองกระดูกเคลื่อนนั้นแตกต่างจากการทดสอบการวินิจฉัย เนื่องจากการฉีกขาดของหมอนรองกระดูกเคลื่อนมีลักษณะที่แตกต่างกัน เช่น การฉีกขาดด้านหลังเทียบกับด้านหน้า ดังนั้น ผู้เขียนจึงให้เหตุผลว่าไม่ควรพึ่งพาค่าความไวและความจำเพาะสำหรับการบาดเจ็บของหมอนรองกระดูก แต่การเลือกการทดสอบทางกายภาพควรขึ้นอยู่กับตรรกะที่อยู่เบื้องหลังว่าการทดสอบแต่ละแบบจะเน้นที่ส่วนต่างๆ ของหมอนรองกระดูกอย่างไร
การทดสอบที่พบบ่อยอีกอย่างหนึ่งในการวินิจฉัยการฉีกขาดของหมอนรองกระดูกคือการทดสอบ Appley:
การทดสอบกระดูกและข้ออื่น ๆ เพื่อประเมินอาการปวดกระดูกสะบ้าหัวเข่า ได้แก่:
- ความอ่อนโยนของเส้นข้อต่อ
- ป้ายกระโดด/ทดสอบฟิโนคิเอตโต
- เทสซาลี ...
- การทดสอบของเอเกะ
- ทดสอบการเดินเป็ด
- ทดสอบการเด้งกลับบ้าน
บทบาทของ VMO และ QUADS ใน PFP
ติดตามหลักสูตร
- เรียนรู้จากที่ไหน เมื่อใดก็ได้ และตามจังหวะของคุณเอง
- หลักสูตรออนไลน์แบบโต้ตอบจากทีมงานที่ได้รับรางวัล
- การรับรอง CEU/CPD ในเนเธอร์แลนด์ เบลเยียม สหรัฐอเมริกา และสหราชอาณาจักร
การรักษา
การผ่าตัดตัดหมอนรองกระดูกหรือการซ่อมแซมหมอนรองกระดูกบางส่วน ถือเป็นศัลยกรรมกระดูกและข้อที่พบบ่อยที่สุดทั่วโลก อย่างไรก็ตามในช่วงหลายทศวรรษที่ผ่านมา ขั้นตอนนี้ถูกวิพากษ์วิจารณ์เนื่องจากการทดลองแบบสุ่มที่มีการควบคุมหลายรายการแสดงผลลัพธ์ที่น่าพอใจเท่าๆ กันกับการจัดการแบบอนุรักษ์นิยม นอกจากนี้ Sihvonen และคณะยังได้ทำการทดลองแบบสุ่มโดยเปรียบเทียบการผ่าตัดตัดหมอนรองกระดูกบางส่วนด้วยกล้องกับการผ่าตัดหลอก ซึ่งแสดงให้เห็นว่าไม่มีความแตกต่างกันและมีความเสี่ยงในการเกิดโรคข้อเข่าเสื่อมสูงขึ้นเล็กน้อย 5 ปีหลังการผ่าตัด ให้จมลงไปสักครู่
ดังนั้น การจัดการแบบอนุรักษ์นิยมต่อการฉีกขาดของหมอนรองกระดูกที่อธิบายไว้ในเอกสารต่างๆ มักเกี่ยวข้องกับการวอร์มอัพ ช่วงการเคลื่อนไหว ความแข็งแรง และการควบคุมข้อต่อ/การออกกำลังกายรับความรู้สึกทางกายภาพ ซึ่งทำเป็นเวลา 2-3 ครั้งต่อสัปดาห์ตลอดระยะเวลา 12 สัปดาห์ เซสชันเหล่านี้ได้รับการดูแลหรือดำเนินการโดยอิสระโดยผู้ป่วย ผู้ป่วยได้รับการประเมินโดยใช้มาตรการผลลัพธ์ที่ได้รับการตรวจสอบ เช่น KOOS, คะแนน Lysholm Knee, มาตราส่วนกิจกรรม Tegner และการวัดความแข็งแรงแบบไอโซคิเนติก
เราจะนำเสนอความก้าวหน้าของแบบฝึกหัดสองสามแบบสำหรับแต่ละโดเมน:
ตรวจสอบให้แน่ใจว่าคุณระบุความต้องการเฉพาะของผู้ป่วยของคุณได้ ตัวอย่างเช่น สำหรับบางคน ท่าลันจ์อาจจำเป็นสำหรับกิจวัตรประจำวันหรือการทำงาน ดังนั้น คุณควรนำท่าเหล่านี้เข้าไปในการฝึกของคุณด้วย นี่เป็นรายการแบบฝึกหัดที่ยาวมาก และเราไม่ควรให้ผู้ป่วยของเราต้องทำแบบฝึกหัดมากเกินไป ให้ทำเพียง 3-5 แบบฝึกหัดเท่านั้น
แล้วผู้ป่วยที่มีอาการทางกล เช่น เข่าล็อคหรือข้อติดล่ะ?
ซิห์โวเนน และคณะ (2016) เปรียบเทียบผลลัพธ์ของผู้ป่วย 900 รายติดต่อกันที่เป็นโรคข้อเข่าเสื่อมที่มีอาการและหมอนรองกระดูกฉีกขาดที่เข้ารับการผ่าตัดหมอนรองกระดูกบางส่วนโดยการส่องกล้อง จากนั้นพวกเขาจึงเปรียบเทียบผลลัพธ์ของผู้ป่วยที่มีข้อเข่าเทียมติดหรือล็อคกับผู้ป่วยที่ไม่มีอาการทางกล สิ่งที่น่าประหลาดใจและแตกต่างอย่างเห็นได้ชัดจากฉันทามติที่ได้รับการยอมรับโดยทั่วไปและคำแนะนำในแนวปฏิบัติส่วนใหญ่ คือ การศึกษาระบุว่าการรายงานอาการทางกลด้วยตนเองก่อนผ่าตัดนั้นแท้จริงแล้วเกี่ยวข้องกับผลลัพธ์ที่ไม่ดีของการผ่าตัดมากกว่าการไม่มีอาการเหล่านี้ ในผู้ป่วยที่มีอาการทางกลทั้งหมด อาการล็อคหรือติดขัดได้รับการบรรเทาเพียง 53% เท่านั้น ในเวลาเดียวกัน ผู้ป่วย 11% ที่ไม่มีอาการทางกลมาก่อนจะเกิดอาการล็อคหรือติดขัดหลังการผ่าตัด
ผลการศึกษาที่สำคัญประการหนึ่งก็คือ อาการทางกลเกิดขึ้นบ่อยในผู้ป่วยโรคข้อเข่าเสื่อม ข้อมูลนี้ชี้ให้เห็นว่าอาการทางกลศาสตร์นั้นแท้จริงแล้วมีสาเหตุมาจากความเสื่อมของข้อเข่าโดยทั่วไป มากกว่าที่จะเกิดจากรอยโรคที่ชัดเจน เช่น การฉีกขาดของหมอนรองข้อเข่าเสื่อม
การบำบัดด้วยการออกกำลังกายแบบก้าวหน้าที่ประกอบด้วยการออกกำลังกายเพื่อระบบประสาทและกล้ามเนื้อและความแข็งแรงสำหรับขาส่วนล่าง โดยเฉพาะกล้ามเนื้อต้นขาด้านหน้า และทำสัปดาห์ละ 2-3 ครั้งเป็นระยะเวลา 12 สัปดาห์ ได้รับการพิสูจน์แล้วว่ามีประสิทธิผลในผู้ป่วยวัยกลางคนที่มีการฉีกขาดของหมอนรองกระดูกเสื่อม ( Kise et al. 2559 ). แม้ว่าประสิทธิผลของโปรแกรมการออกกำลังกายสำหรับผู้ป่วยอายุน้อยที่มีอายุต่ำกว่า 40 ปีที่มีอาการฉีกขาดของหมอนรองกระดูกจากอุบัติเหตุยังต้องพิสูจน์กันต่อไป แต่จุดเน้นทั่วไปของการออกกำลังกายนั้นก็ไม่แตกต่างไปจากการรักษาภาวะฉีกขาดจากการเสื่อม
อ้างอิง
ติดตามหลักสูตร
- เรียนรู้จากที่ไหน เมื่อใดก็ได้ และตามจังหวะของคุณเอง
- หลักสูตรออนไลน์แบบโต้ตอบจากทีมงานที่ได้รับรางวัล
- การรับรอง CEU/CPD ในเนเธอร์แลนด์ เบลเยียม สหรัฐอเมริกา และสหราชอาณาจักร
เพิ่มความสำเร็จในการรักษาของคุณสำหรับผู้ป่วยที่มีอาการปวดเข่า


สิ่งที่ลูกค้าพูดเกี่ยวกับหลักสูตรออนไลน์นี้
- Esra06/02/25Leuk en nuttig! Leuke cursus. Leuke afwisseling tussen tekst, video en toetsjes. Prettig dat de tekst in het Nederlands was.Linda Valk01/01/25Pfp syndroom cursus Hele fijne cursus, met duidelijke uitleg, zowel theoretisch als praktisch duidelijk.
- Erik Plandsoen31/12/24PFP & Hoffa fat pad syndrome Hele fijne cursus, met duidelijke uitleg, zowel theoretisch als praktisch duidelijke oefeningen.แอนเนลีน พีเตอร์ส22/12/24Great! Super interesting and insightful. Definitely a great tool to freshen up and expand on previous knowledge.
- Ronald Dols13/12/24Top cursus Mooie holistische benadering van een veelvoorkomend probleem.Olivier21/11/24Goede cursus! Hele goede cursus!
- Berfin Karagecili03/09/24Patellafemoraal pijn en fat pad syndroom Patellafemoraal pijn en fat pad syndroom
Hele duidelijke uitleg met instructie video’s. de tussentijdse toetsen waren ook handig om zo 100% uit je stof te kunnen halen. มาร์ติน เดอ บรูยน์24/05/24PATELLOFEMORAL PAIN & FAT PAD SYNDROME เป็นหลักสูตรที่ยอดเยี่ยมโดยแคลร์!! คำอธิบายที่ดีมากเกี่ยวกับการตรวจและการรักษา
มาร์ติน เดอ บรูยน์24/05/24PATELLOFEMORAL PAIN & FAT PAD SYNDROME เป็นหลักสูตรที่ยอดเยี่ยมโดยแคลร์!! คำอธิบายที่ดีมากเกี่ยวกับการตรวจและการรักษา
นอกจากนี้ ส่วนเฉพาะของกีฬาก็มีประโยชน์มากเช่นกัน  ฌอง-คริสตอฟ ดิ รูเจริโอ04/03/24PATELLOFEMORAL PAIN & FAT PAD SYNDROME หลักสูตรสุดยอดกับผู้เชี่ยวชาญด้านเข่า!
ฌอง-คริสตอฟ ดิ รูเจริโอ04/03/24PATELLOFEMORAL PAIN & FAT PAD SYNDROME หลักสูตรสุดยอดกับผู้เชี่ยวชาญด้านเข่า! เซ็ปเป้ ฟาน เดน ออเดนาร์เด09/12/23อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน หลักสูตรดีๆ ที่ช่วยเปิดมุมมองของฉันเกี่ยวกับอาการปวดเข่า
เซ็ปเป้ ฟาน เดน ออเดนาร์เด09/12/23อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน หลักสูตรดีๆ ที่ช่วยเปิดมุมมองของฉันเกี่ยวกับอาการปวดเข่า
เพราะวิธีที่แคลร์มองข้อเข่าและข้อต่อโดยรอบ ฉันจึงได้เรียนรู้อะไรมากมายและเปิดตาฉันด้วย จะลองดูหลักสูตรอื่นของเธออย่างแน่นอน! อัลวิน ชี24/07/23อาการปวดกระดูกสะบ้าและกระดูกต้นขาและกลุ่มอาการแผ่นไขมัน แหล่งข้อมูล PFPS ที่ดีที่สุดที่ฉันพบ
อัลวิน ชี24/07/23อาการปวดกระดูกสะบ้าและกระดูกต้นขาและกลุ่มอาการแผ่นไขมัน แหล่งข้อมูล PFPS ที่ดีที่สุดที่ฉันพบ
ฉันไม่สามารถแนะนำหลักสูตรนี้ได้มากไปกว่านี้ ฉันบังเอิญไปเจอหลักสูตรนี้จากพอดแคสต์ PhysioTutors และตอนของ Claire ในนั้นทำให้ฉันสนใจจนต้องซื้อหลักสูตรนี้ เนื่องจากฉันเป็นผู้รักษาอาการ PFPS ทุกวัน ฉันจึงยังไม่พบแหล่งข้อมูลที่พยายามปรับการรักษาให้เหมาะกับผู้ป่วยแต่ละราย แทนที่จะรักษาผู้ป่วยทุกคนเหมือนกันหมด แคลร์ให้รายละเอียดว่าผลการตรวจร่างกายนำไปสู่ทางเลือกการรักษาที่แตกต่างกันอย่างไร ฉันหวังว่าหลักสูตรนี้จะเปิดให้บริการเมื่อ 10 ปีที่แล้ว ฉันขอแนะนำหลักสูตรนี้เป็นอย่างยิ่ง และหวังว่า Claire จะยังคงเขียนหลักสูตรเกี่ยวกับนักกายภาพบำบัดเพิ่มเติมอีก! เซซาเร คัมบิ, นักกายภาพบำบัด15/06/23ลึกซึ้งมาก, ปฏิบัติได้จริง และเต็มไปด้วยคำแนะนำทางคลินิก. หลักสูตรที่จำเป็นต้องทำสำหรับทุกคนที่รักษาอาการปวดเข่า กลยุทธ์การประเมินและการสาธิตการพัน/การพยุงเป็นประโยชน์อย่างยิ่งและสามารถนำไปใช้ได้ทันที
เซซาเร คัมบิ, นักกายภาพบำบัด15/06/23ลึกซึ้งมาก, ปฏิบัติได้จริง และเต็มไปด้วยคำแนะนำทางคลินิก. หลักสูตรที่จำเป็นต้องทำสำหรับทุกคนที่รักษาอาการปวดเข่า กลยุทธ์การประเมินและการสาธิตการพัน/การพยุงเป็นประโยชน์อย่างยิ่งและสามารถนำไปใช้ได้ทันที ลอร์น่า ธอร์นตัน-แม็กคัลลาห์14/06/23อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน ขอบคุณพระเจ้าสำหรับแคลร์ กระดูกสะบ้าหัวเข่า
ลอร์น่า ธอร์นตัน-แม็กคัลลาห์14/06/23อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน ขอบคุณพระเจ้าสำหรับแคลร์ กระดูกสะบ้าหัวเข่า
หลักสูตรที่ยอดเยี่ยมมาก เพื่อนร่วมงานคนหนึ่งเคยเข้าเรียนหลักสูตรของเธอและแนะนำให้ฉันเรียน ฉันไม่เคยคิดที่จะไปเรียนที่ลอนดอนเลย ดังนั้นเมื่อมีหลักสูตรออนไลน์ ฉันก็คว้าโอกาสนี้ไว้ แคลร์ พี มักจะนำเสนอเนื้อหาที่ซับซ้อนได้อย่างชัดเจนและละเอียดถี่ถ้วนโดยไม่ต้องอาศัยความโอ่อ่าและความมีศิลปะแบบนักกายภาพบำบัดทั่วไป หลักสูตรนี้ได้รับการค้นคว้ามาเป็นอย่างดี มีหลักฐานที่ทันสมัย และถ่ายทอดออกมาได้ดี ขอบคุณพระเจ้าสำหรับแคลร์ ปาเทลลา จอร์จ ฮิลล์05/12/23อาการปวดกระดูกสะบ้าและภาวะแผ่นไขมันผิดปกติ หลักสูตรที่ยอดเยี่ยมโดย Claire Robertson ฉันสนุกกับมันมาก ได้เรียนรู้มากมาย! ทำได้ดีมาก เหล่านักกายภาพบำบัด ขอให้ทำงานดีๆ แบบนี้ต่อไปนะ
จอร์จ ฮิลล์05/12/23อาการปวดกระดูกสะบ้าและภาวะแผ่นไขมันผิดปกติ หลักสูตรที่ยอดเยี่ยมโดย Claire Robertson ฉันสนุกกับมันมาก ได้เรียนรู้มากมาย! ทำได้ดีมาก เหล่านักกายภาพบำบัด ขอให้ทำงานดีๆ แบบนี้ต่อไปนะ ฮันนาห์ ท็อปเพ็ต06/12/22อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน PFP และกลุ่มอาการแผ่นไขมัน
ฮันนาห์ ท็อปเพ็ต06/12/22อาการปวดกระดูกสะบ้าหัวเข่าและกลุ่มอาการแผ่นไขมัน PFP และกลุ่มอาการแผ่นไขมัน
หลักสูตรที่ยอดเยี่ยมพร้อมวิดีโอที่ดีและข้อมูลที่ชัดเจนเกี่ยวกับวัตถุ นอกจากนี้ก็เป็นเรื่องดีที่จะมีคำถามเล็ก ๆ น้อย ๆ หลังจากแต่ละบท เป็นเรื่องดีที่จะรู้วิธีการบันทึกและการฟื้นฟูเฉพาะกีฬา
