Presvedčenie o biopsychosociálnych faktoroch prispievajúcich k chronickej bolesti muskuloskeletálneho pôvodu

Úvod
Napriek desaťročiam výskumu a čoraz častejšiemu prijímaniu biopsychosociálneho rámca sú výsledky ľudí s chronickou muskuloskeletálnou bolesťou stále zlé a prevalencia naďalej stúpa. Lekári si často povzdychnú kvôli ťažkostiam pri práci s ľuďmi s chronickou bolesťou. Jednou z ťažkostí je, že sa treba zamerať na biopsychosociálne faktory namiesto na lokálne tkanivové faktory.
Hoci si fyzioterapeuti dobre uvedomujú, že psychologické a sociálne faktory ovplyvňujú bolesť, väčšina existujúcich výskumov sa zameriavala na biomedicínske presvedčenia pacientov (napr. "poškodenie", "degenerácia") alebo skúmala psychosociálne faktory skôr ako dôsledky bolesti než jej prispievateľov. Kritické je, že v žiadnej z predchádzajúcich kvalitatívnych štúdií sa ľudí s chronickou muskuloskeletálnou bolesťou výslovne nepýtali, či si myslia, že k jej vzniku prispeli psychologické alebo sociálne faktory. rozvoju alebo pretrvávaniu ich bolesti. To predstavuje veľkú medzeru, pretože presvedčenia pacientov výrazne ovplyvňujú zapojenie do cvičenia, otvorenosť k psychologicky informovanej starostlivosti, vyhýbanie sa strachu a katastrofizáciu a v konečnom dôsledku dlhodobú invaliditu. Táto štúdia preto skúmala vysvetľujúce modely pacientov týkajúce sa chronickej muskuloskeletálnej bolesti s cieľom osobitne preskúmať presvedčenia o psychologických a sociálnych faktoroch, ktoré k nej prispievajú, nielen o biologických. Cieľom tejto štúdie bolo pochopiť, aké faktory podľa ľudí prispievajú k ich chronickej muskuloskeletálnej bolesti.
Metódy
Štúdia je zakorenená v kvalitatívny predbežný dizajn, ktorý slúži ako rozhodujúci prvý krok v širšej výskumnej iniciatíve. Súčasná štúdia je prieskumnou analýzou rozhovorov s pacientmi.
K účasti bola prizvaná vzorka šiestich účastníkov s chronickou muskuloskeletálnou bolesťou, ktorá trvá najmenej 3 mesiace. Títo účastníci boli získavaní zo širokej verejnosti prostredníctvom reklamy na zoznamoch pacientov a verejnosti na Birminghamskej univerzite, v špecializovaných záujmových skupinách a v sociálnych médiách.
Údaje sa zbierali prostredníctvom individuálnych pološtruktúrovaných rozhovorov. Rozhovory v rámci štúdie sa uskutočnili na diaľku prostredníctvom služby Zoom s účastníkmi v ich domovoch. Každý rozhovor trval 50 až 70 minút a uskutočnil sa do troch týždňov od informovaného súhlasu. Rozvrh rozhovoru, ktorý vychádzal z biopsychosociálneho modelu a podnetov pacientov, bol navrhnutý tak, aby účastníci vyjadrili úprimné, neovplyvnené presvedčenie o všetkých faktoroch, ktoré prispievajú k ich chronickej muskuloskeletálnej bolesti. Výskumník nemal s účastníkmi žiadny predchádzajúci vzťah.
Údaje z rozhovorov boli interpretované pomocou Interpretačnej fenomenologickej analýzy (IPA), čo je systematický kvalitatívny prístup vhodný na získanie hĺbkového porozumenia osobných skúseností. V tomto prípade sa zameriava na to, ako jednotlivci chápu svoju pretrvávajúcu bolesť prostredníctvom analýzy životných skúseností malej skupiny účastníkov so zameraním na ich subjektívne vnímanie a interpretácie.
IPA obsahuje štyri iteračné fázy:
- Podrobné čítanie a úvodné kódovanie každého prepisu
- Rozvoj nadradených tém
- Krížové porovnanie prípadov
- Naratívna syntéza podporená doslovnými citátmi

Výsledky
Zahrnutých bolo šesť účastníkov: dvaja muži a štyri ženy. Štyria účastníci pracovali na plný úväzok, 1 bol na dôchodku a 1 nebol schopný pracovať z dôvodu pociťovania chronickej bolesti pohybového aparátu.
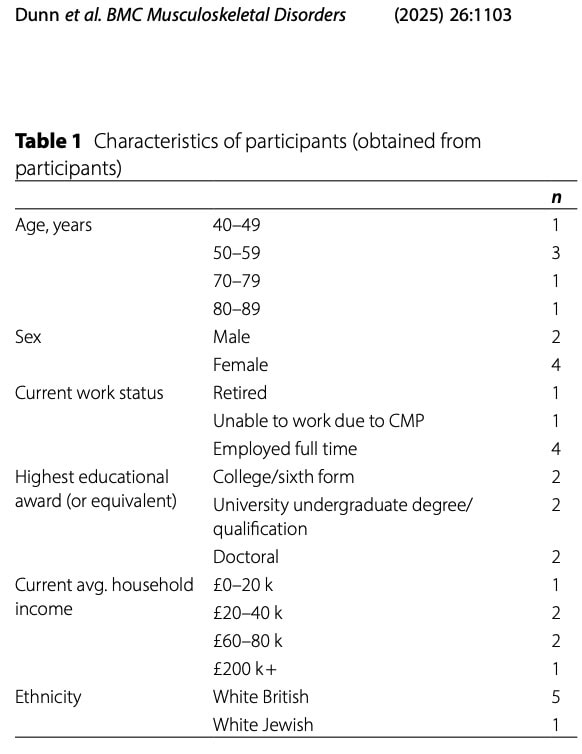
Ich prejavy bolesti boli rôznorodé; všetci účastníci pociťovali bolesť na viacerých miestach, ako je uvedené v tabuľke nižšie.

Autori rozdelili účastníkov do 3 skupín podľa toho, aký vplyv mala ich chronická muskuloskeletálna bolesť na ich život:
- Dvaja účastníci pociťovali vysoký vplyv svojej chronickej muskuloskeletálnej bolesti na svoj život. Uviedli, že výrazne obmedzili alebo zmenili svoje aktivity vrátane prerušenia práce: Tony, Bethany
- Mierny vplyv uviedli dvaja účastníci, ktorí zmenili niektoré činnosti (modifikácia činnosti): Catherine, Hannah
- Poslední dvaja účastníci uviedli nízky vplyv svojej chronickej muskuloskeletálnej bolesti a mali svoje aktivity do značnej miery zachované: Charlotte, Edward
Výsledky z rozhovorov ukázali, že sa objavilo šesť nadradených tém, štruktúrovaných okolo psychologických, sociálnych a biologických presvedčení.
Nadradená téma 1: Negatívne psychologické skúsenosti neprispievajú k chronickej muskuloskeletálnej bolesti
Postihnutí jedinci, ktorí mali vysoký alebo stredný vplyv chronickej muskuloskeletálnej bolesti na svoj život, opísali negatívne psychologické faktory vrátane psychologického stresu, straty vlastnej identity, stresu a negatívnych myšlienok a emócií v súvislosti s ich chronickou bolesťou.

Keď sa ich pýtali na ich presvedčenie o tom, či tieto faktory prispeli k ich chronickej bolesti, všetci popreli, že by tieto psychologické zážitky prispeli k vzniku alebo pretrvávaniu ich bolesti. Pre nich to bol len distres ako reakcia na bolesť, a nie jej hnacia sila.
Nadradená téma 2: Neuspokojivá zdravotná starostlivosť prispieva k chronickej muskuloskeletálnej bolesti
Dvaja zo šiestich účastníkov opísali negatívnu skúsenosť so zdravotnou starostlivosťou ako prispievajúcu. Obaja mali vysoký vplyv svojej chronickej bolesti na svoj život.

Nadradená téma 3: Maladaptívne stratégie zvládania neprispievajú k chronickej muskuloskeletálnej bolesti
Všetci účastníci s vysokým a stredným vplyvom hovorili o svojich myšlienkach, postojoch a správaní k zvládaniu chronickej muskuloskeletálnej bolesti, ktoré boli v súlade so známymi "maladaptívnymi stratégiami zvládania". To zahŕňalo katastrofizáciu, vyhýbanie sa a vonkajší lokus kontroly.

Keď sa ich opýtali, či tieto maladaptívne stratégie zvládania ovplyvnili ich chronickú bolesť, všetci sa zhodli na tom, že to neprispieva k ich bolesti. Na otázku, či zastavenie alebo vyhýbanie sa činnostiam mohlo zhoršiť ich chronickú bolesť, uviedli: "Nie: "Veci, ktoré sme spomínali? Nie, nie, pomohlo to. Všetky pomáhali". Tony (profil s vysokým vplyvom) pripustil, že vyhýbanie sa mohlo zhoršiť jeho chronickú bolesť. Naopak, obaja účastníci, ktorí mali nízky vplyv svojej bolesti na svoj život, nepopisovali maladaptívne stratégie zvládania.
Nadradená téma 4: Pozitívne stratégie zvládania zlepšujú chronickú muskuloskeletálnu bolesť
Účastníci s nízkym a stredným vplyvom chronickej muskuloskeletálnej bolesti na svoj život opisovali myšlienky, presvedčenia a správanie v súlade s pozitívnymi stratégiami zvládania a verili, že tieto zlepšili ich bolesť tým, že ju znížili alebo zabránili jej zhoršeniu.

Účastníci s pozitívnymi stratégiami zvládania boli presvedčení, že ich chronická bolesť je vďaka ich prístupu lepšia. Edward to dobre vyjadril v súvislosti s cvičením a pozitívnym prístupom: "Keďže tieto kĺby sú živé veci, pravdepodobne majú silu udržiavať sa v čo najväčšej miere opravené. Takže sa domnievam, že používanie naďalej pomáha procesu opravy a nepoužívanie skôr podporuje to, že sa to neopravuje, a preto sa to zhoršuje". "Myslím si, že najdôležitejší je pozitívny prístup; nie hovoriť si "ach, bože, už nikdy nebudem chodiť", čo pravdepodobne niektorí ľudia hovoria"..
Nadradená téma 5: Historické činnosti prispievajú k chronickej muskuloskeletálnej bolesti
Účastníci opísali minulé skúsenosti vrátane práce, cvičenia a koníčkov, ktoré podľa nich prispeli k ich CMP na základe vnímaného vplyvu činnosti na štrukturálne zmeny.


Nadradená téma 6: Biologické faktory sú hlavnou príčinou chronickej muskuloskeletálnej bolesti
Všetci účastníci vyjadrili biologické faktory, ktoré podľa nich prispeli k ich chronickej muskuloskeletálnej bolesti, vrátane štrukturálnych zmien a držania tela. Účastníci často zakladali iné presvedčenia, ako napríklad psychologické alebo sociálne faktory, na ich schopnosti prepojiť ich s vnímanými biologickými faktormi; napríklad Tony uviedol: "Určite mám artritídu v oboch zápästiach, a to by mohlo súvisieť s, povedal by som, prácou v IT a spôsobom, polohou, v akej sú ruky po celý čas". To naznačuje, že biologické faktory boli zastrešujúcim presvedčením na vysvetlenie chronickej muskuloskeletálnej bolesti. Okrem toho boli účastníci na konci rozhovoru požiadaní, aby určili svoje "hlavné" presvedčenie o príčine svojej chronickej muskuloskeletálnej bolesti, pričom päť účastníkov uviedlo biologické faktory.
Otázky a myšlienky
Ako by sme sa mali pozerať na súčasné výsledky? V prvom rade si musíme uvedomiť, že identifikované témy pochádzajú len od 6 osôb, na konkrétnom mieste, viazaných na určitý systém zdravotnej starostlivosti. V žiadnom prípade nemôžeme tieto zistenia zovšeobecniť na všetkých pacientov trpiacich chronickou bolesťou pohybového aparátu. To však nebolo cieľom výskumníkov. Pri použití metód analýzy IPA sa uprednostňuje hĺbka témy pred šírkou. Cieľom nebolo kvantifikovať prevalenciu prežívania bolesti vo veľkej populácii, ale skôr dosiahnuť hlboké a podrobné pochopenie ako jednotlivci chápu svoju bolesť. Toto zameranie na bohaté, zážitkové údaje je pre IPA zásadné a má poskytnúť pohľad na procesy vytvárania významov, kognitívne, emocionálne a sociálne rozmery života s bolesťou, ktoré by mohli byť čisto kvantitatívnymi metódami prehliadnuté. Príklady, ktoré nám títo jednotlivci predložili, môžeme využiť na to, aby sme lepšie pochopili ich spôsob myslenia o chronickej bolesti. Vďaka týmto informáciám by sme mohli identifikovať vzorce presvedčenia, ktoré môžu pôsobiť ako prekážky účinných fyzioterapeutických intervencií.
Dominantnou, zastrešujúcou témou bolo presvedčenie, že biologické faktory sú príčinou chronickej muskuloskeletálnej bolesti. Všetci účastníci zdôraznili, že ich bolesť spôsobujú štrukturálne zmeny v ich tele. Dokonca aj účastníci, ktorí priznali stres alebo emócie, sa nakoniec vrátili k biologickým vysvetleniam, čo naznačuje, že psychosociálne faktory boli prijateľné len do tej miery, do akej sa dali previesť do štrukturálnych alebo mechanických mechanizmov. Na priamu otázku o hlavnú bolesti, päť zo šiestich účastníkov označilo biologické faktory. Zdá sa, že tento rámec organizuje všetky ostatné presvedčenia, pričom psychologické a sociálne skúsenosti sa interpretujú ako sekundárne, následné alebo nepodstatné.
Účastníci poukazovali na to, že štrukturálne zmeny v ich tele, ktoré viedli k chronickej bolesti, boli spôsobené akýmsi opotrebovaním. Predpokladalo sa, že práca spôsobila kumulatívne opotrebovanie, zlé držanie tela alebo zranenie. Šport a fyzické záľuby sa považovali za "prílišné zaťaženie tela", ktoré viedlo k degenerácii po rokoch.
Zdá sa, že stratégie zvládania boli v kontraste medzi účastníkmi s vysokým a stredným postihnutím v porovnaní s účastníkmi s nízkym alebo stredným postihnutím. Prvá skupina vo všeobecnosti opisovala maladaptívne zvládanie, vrátane katastrofizácie, vyhýbania sa a vonkajšieho lokusu kontroly. Druhá skupina mala viac adaptívnych alebo pozitívnych stratégií zvládania, myslí na správanie zamerané na riešenie, pozitívne postoje, pohyb a cvičenie.
- Osoby s vysokým vplyvom chronickej muskuloskeletálnej bolesti vykazovali viac
- Katastrofické myšlienky, často sústredené na prehnané presvedčenia o štrukturálnom poškodení (napr. "rozpadajúce sa platničky", "kosť na kosti").
- Vyhýbanie sa správaniu zahŕňalo zastavenie cvičenia, zníženie aktivity, zvýšenie odpočinku, zmenu práce alebo úplný odchod z práce.
- Externý lokus kontroly bol zrejmý v spoliehaní sa na lieky alebo lekárske riešenia ako jediný prostriedok úľavy.
- Osoby so stredným až nízkym vplyvom bolesti na svoj život hovorili viac
- Zvládanie zamerané na riešenie: účastníci opísali hľadanie informácií, prehodnotenie svojho stavu, riešenie problémov a prevzatie zodpovednosti za rozhodnutia týkajúce sa zvládania. Bolesť bola vnímaná ako niečo, s čím treba pracovať, a nie proti nej bojovať.
- Pozitívne postoje: zahŕňali sebaistotu, racionalizáciu vzplanutí, vytrvalosť pri hodnotných činnostiach a udržiavanie pocitu kontroly. Títo účastníci sa často implicitne porovnávali s inými, ktorí by to mohli "vzdať" alebo katastrofizovať.
- Cvičenie ako pozitívna stratégia zvládania: účastníci verili, že pokračujúce používanie ich tela je prospešné, často to formulovali v kvázi biologických pojmoch (napr. kĺby, ktoré potrebujú používať, aby zostali zdravé). Aj keď sa bolesť priznala, činnosť sa nevnímala ako ohrozujúca.
Čo je podstatné, väčšina účastníkov neverila, že tieto maladaptívne stratégie zvládania zhoršovali ich bolesť. Naopak, vyhýbanie sa a odpočinok boli často vnímané ako užitočné alebo ochranné pred ďalším poškodením. Aj keď sa účastníci výslovne pýtali, či takéto správanie môže byť faktorom, ktorý prispieva k chronickej bolesti, vo všeobecnosti túto predstavu odmietali.
Celkovo to znamená, že v praxi potrebujeme iný prístup. Namiesto toho, aby sme niekoho bolesť rámcovali prítomnosťou alebo neprítomnosťou štrukturálneho "poškodenia", čo sa často deje v rôznych prostrediach lekárskej starostlivosti, mali by sme skúmať presvedčenie osoby, ktorú máme pred sebou. Keď sa identifikujú distresory a známe maladaptívne faktory, ktoré prispievajú k chronickej bolesti, mohli by sme začať validáciou tejto skúsenosti bez pripisovania kauzality. Zavedením vzdelávania v oblasti neurológie bolesti a vysvetlením, ako môže zvýšiť citlivosť nervového systému, namiesto toho, aby sme poukazovali na niečiu psychiku, sa môžeme pokúsiť dať tejto osobe pocit pochopenia. Napríklad niekoho s nevysvetliteľnou bolesťou, kto si vypočul, že s ňou bude musieť žiť, a komu bolo povedané, že sa s tým "nedá nič robiť", keďže sa vyskúšalo "všetko" (s čím sa ja osobne v praxi často stretávam), by ste mohli potvrdiť jeho skúsenosť tým, že poviete napr: "Vzhľadom na všetko, s čím ste sa zaoberali, dáva zmysel, že váš nervový systém je v stave vysokej pohotovosti, ale to neznamená, že je to "vo vašej hlave".".
Pre tých, ktorí mali negatívne skúsenosti s predchádzajúcimi stretnutiami so zdravotnou starostlivosťou, si musíme uvedomiť, že stále môžu byť otvorené dvere, aby sme získali späť ich dôveru v poskytovateľov zdravotnej starostlivosti, ale treba si uvedomiť, že sa môžu objaviť pocity nedôvery a hnevu voči "systému". Tu by ste sa mali v prvom rade zamerať na zlepšenie terapeutického spojenectva. Uvedomte si, že väčšine týchto pacientov bolo povedané, aby robili A alebo B. "Vyskúšali všetko", ale "všetko zlyhalo". Za týchto okolností mám v klinickej praxi tendenciu presunúť pozornosť a pokúsiť sa nájsť to, čo ešte nebolo "urobené". Niekedy sa môžete pýtať na to, čo bolo doteraz neužitočné v porovnaní s tým, čo bolo užitočné. Alebo čo si myslia, že potrebujú, aby sa toto stretnutie líšilo od predchádzajúcich skúseností. Venujte čas tomu, aby ste sa pokúsili odlíšiť svoj prístup od predchádzajúcich neužitočných stretnutí. A snažte sa ich nechať vyjadriť, čo majú na mysli, namiesto toho, aby ste vypĺňali ticho. Vaše intervencie budú musieť byť dôsledné, transparentné a naplnené empatiou a vytvárať bezpečný priestor. Snažte sa však zaviesť kooperatívne zdôvodnenie, aby sa pacient cítil ako súčasť procesu, a nie ako "objekt, ktorý dostáva určitú liečbu". Vyhnite sa prílišnému optimizmu alebo používaniu všeobecného uisťovania, ako napríklad "ja to za vás vyriešim", "všetko bude v poriadku", ale skúste používať jazyk spolupráce, ako napríklad "poďme to vyriešiť spolu". A čo je najdôležitejšie, vysvetľujte skôr, prečo niečo robíte, než aby ste vysvetľovali, čo robíte. Stupňovaná expozícia sa môže použiť ako stratégia na skúmanie toho, čoho je telo schopné, a môžete ju formulovať ako spôsob testovania reakcií nervového systému.
V téme 3 sa zdôrazňuje, že pacienti s vysokým a stredným stupňom postihnutia si bežne osvojujú správanie zamerané na zvládanie, ako je katastrofizácia, vyhýbanie sa činnosti a vonkajší lokus kontroly, avšak nevnímajú tieto stratégie ako prispievajúce k ich chronickej muskuloskeletálnej bolesti. Vo fyzioterapeutickej praxi to znamená, že vyhýbanie sa a odpočinok môžu byť aktívne obhajované ako ochranné, a nie uznané ako potenciálne prispievajúce k bolesti. Označovaním tohto správania ako maladaptívneho alebo pokusom o nápravu presvedčení sa môže prejaviť odpor, ktorý pravdepodobne podkopáva terapeutické spojenectvo. Preto pri hodnotení uprednostnite pochopenie pacientových dôvodov vyhýbania sa a jeho očakávaní poškodenia, a nie okamžité spochybňovanie týchto názorov. Intervencie môžu byť účinnejšie, ak sa odstupňovaná aktivita a expozícia formulujú ako bezpečné experimenty na získanie dôkazov o (tkanivovej) tolerancii, a nie ako liečba zameraná na zmenu presvedčení. Tento prístup umožňuje fyzioterapeutom podporovať funkčné zmeny a zároveň rešpektovať existujúce vysvetľujúce modely pacientov týkajúce sa ich bolesti.
Hovorte so mnou ako so šprtom
Pri vykazovaní tejto kvalitatívnej štúdie sa prísne dodržiavajú usmernenia COREQ (Consolidated Criteria for Reporting Qualitative Research). Tento záväzok zabezpečuje maximálnu transparentnosť a metodologickú prísnosť, čo umožňuje čitateľom plne posúdiť dôveryhodnosť a prenosnosť zistení. Dodržiavanie COREQ preukazuje záväzok k vysokokvalitným postupom vykazovania kvalitatívneho výskumu.
Obmedzením štúdie je malá veľkosť vzorky (6 účastníkov). Taktiež boli stanovené tri rôzne skupiny stupňov postihnutia podľa klasifikácie týchto ľudí na základe vplyvu ich chronickej muskuloskeletálnej bolesti na ich život. Hoci to môže viesť k širšiemu pochopeniu faktorov prispievajúcich k chronickej bolesti, klasifikácia týchto kategórií nebola založená na štandardizovanej metóde.
Záverečné posolstvá
Tí, ktorí pociťujú najväčšie postihnutie v dôsledku chronickej muskuloskeletálnej bolesti, môžu najmenej podporovať biopsychosociálne vysvetlenia svojho stavu napriek tomu, že sa často stretávajú so silným distresom a maladaptívnym zvládaním.
Pri práci s ľuďmi, ktorí majú chronickú muskuloskeletálnu bolesť, je pred začatím ich rehabilitačného programu dôležité preskúmať ich jedinečnú situáciu. V rámci ich príbehu a obrazu bolesti môžeme preskúmať ich presvedčenie o povahe zranenia alebo bolesti, ktorú prežívajú.
Posúdenie presvedčenia a terapeutické spojenectvo budú pravdepodobne predpokladom účinnej intervencie, najmä u osôb so zakorenenými biomedicínskymi vysvetľovacími modelmi. Pokusy o priamu zmenu presvedčení alebo zavedenie psychosociálnych rámcov bez primeranej dôvery môžu predstavovať riziko odpojenia alebo posilnenia odporu. Na klinike by bolo možno lepšie začať so stratégiami zmeny správania, ako je odstupňovaná aktivita alebo expozícia, než sa pokúsiť zmeniť presvedčenie. To umožňuje pacientom cítiť v bezpečí a schopní skôr, ako začnú inak uvažovať o tom, čo spôsobilo ich problém. Takže je naozaj dôležité používať flexibilnú, na pacienta zameranú komunikáciu, ktorá kladie na prvé miesto funkciu, dôveru a učenie sa prostredníctvom skúsenosti, a nie okamžitú snahu zmeniť ich názor.
Odkaz
Ako môže byť výživa rozhodujúcim faktorom centrálnej senzibilizácie - videoprednáška
Pozrite si túto BEZPLATNÚ videoprednášku na tému Výživa a centrálna senzibilizácia od európskeho výskumníka č. 1 v oblasti chronickej bolesti Jo Nijsa. Ktorým potravinám by sa pacienti mali vyhýbať, vás pravdepodobne prekvapí!

