Reconhecendo a mielopatia cervical degenerativa na prática da Fisioterapia

Introdução
A mielopatia cervical degenerativa, ou mielopatia espondilótica cervical, é uma síndrome clínica na qual o estreitamento progressivo do canal vertebral devido a alterações degenerativas leva à compressão da coluna vertebral. Devido à natureza progressiva (em casos atraumáticos), os primeiros sintomas podem ser leves e fáceis de não serem percebidos na prática clínica. A ausência desses sinais e sintomas precoces dessa condição pode levar a uma piora contínua ao longo do tempo, com alguns casos desenvolvendo sinais graves de compressão da coluna vertebral que podem incluir disfunção da bexiga e do intestino, paralisia etc.
Os fisioterapeutas desempenham um papel importante na identificação precoce, pois encontraremos pessoas que apresentam sinais sutis dessa condição. Este artigo aborda os aspectos que todo fisioterapeuta deve conhecer, uma vez que o reconhecimento precoce da mielopatia cervical degenerativa permite o acompanhamento adequado e a prevenção da ocorrência de danos neurológicos graves e irreversíveis.
Métodos
Este trabalho envolveu uma revisão abrangente da literatura, não sistemática e conduzida por especialistas, com o objetivo de criar um recurso educacional e prático, projetado especificamente para fisioterapeutas. O reconhecimento oportuno da mielopatia cervical degenerativa é difícil, já que não há uma abordagem ou ferramenta de triagem validada disponível. Portanto, os autores tiveram como objetivo resumir e aprimorar o conhecimento essencial dos fisioterapeutas em relação ao diagnóstico diferencial e ao tratamento de pacientes com mielopatia cervical degenerativa.
Resultados
Os autores se aprofundaram na literatura, abrangendo os seguintes aspectos.
Neuroanatomia e etiopatogênese
A coluna vertebral consiste na substância cinzenta, localizada centralmente, e na substância branca que a circunda. A parte anterior da substância branca contém o trato espinotalâmico contralateral ascendente, que é responsável por levar sinais de dor, temperatura e tato fino ao cérebro, e o trato corticoespinhal anterior ipsilateral descendente, responsável pela função motora.
Na mielopatia cervical degenerativa, a causa mais comum é a estenose da coluna cervical. A estenose pode ser congênita ou adquirida, sendo que a última se deve principalmente à degeneração do disco intervertebral e à espondilose. A estenose leva à redução do fluxo sanguíneo local, o que, por sua vez, resulta em isquemia da coluna vertebral. Com essa perfusão reduzida, as fibras nervosas sofrem desmielinização, os axônios degeneram e, em última análise, isso prejudica a transmissão do sinal.
Os sintomas variam de acordo com a localização da compressão da medula. Dor no Pescoço, Ombros, braços e sinais de déficits sensoriais, fraqueza motora, deficiência na marcha e/ou disfunção da bexiga podem estar presentes. Quando a substância branca anterior está envolvida, caracteristicamente, a síndrome do neurônio motor superior ocorre com espasticidade e hiperreflexia. De acordo com os autores, o envolvimento da substância cinzenta parece ser menos grave e tem um prognóstico mais favorável.
Além dos sinais do neurônio motor superior, os pacientes com mielopatia cervical degenerativa também podem ter problemas no neurônio motor inferior devido à compressão da raiz nervosa que ocorre junto com a estenose do canal central.
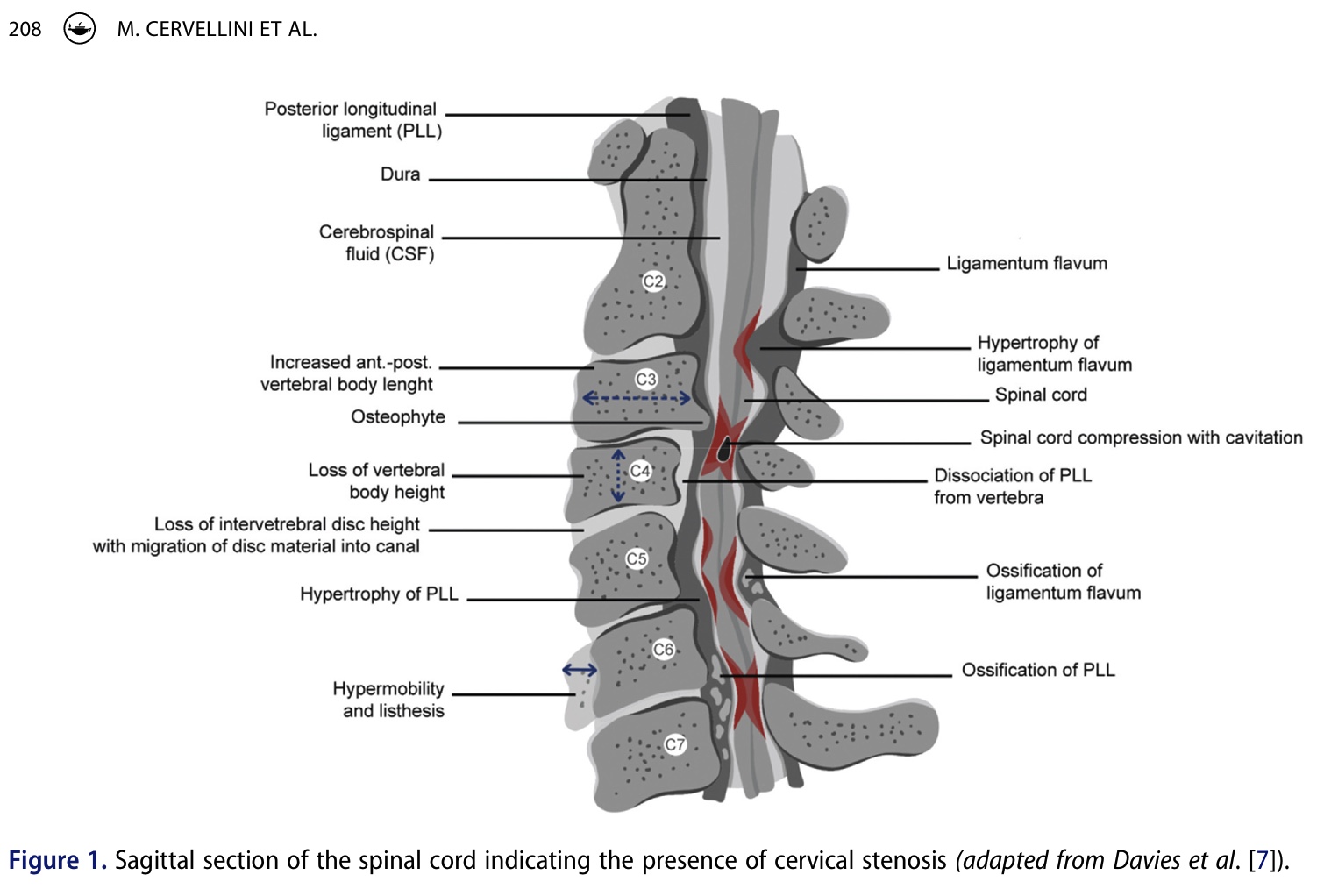
Histórico
Na anamnese, uma grande variedade de sintomas pode estar presente. A tabela abaixo resume as frequências dos sintomas relatados por pessoas com mielopatia cervical degenerativa e os classifica por estágio de ocorrência (em sinais precoces, intermediários e tardios). Idealmente, já deveríamos reconhecer a iniciais sinais e sintomas. Perguntar sobre sinais de DORMÊNCIA nas mãos, parestesia nas mãos, deficiência na marcha, dor no pescoço e/ou no ombro e o impacto nas habilidades motoras finas pode ajudar a reconhecer precocemente a mielopatia cervical degenerativa. Quando um paciente é confrontado com a Síndrome do Túnel do Carpo bilateral, você deve sempre estar ciente de que pode haver uma mielopatia subjacente presente. O sinal de Lhermitte, que é "uma sensação transitória de choque elétrico na coluna e nas extremidades causada pela flexão do pescoço", pode estar presente, mas principalmente em uma minoria de indivíduos. Quando está presente, o sinal de Lhermitte é altamente específico (Sp 97%).

É fundamental perguntar aos pacientes se eles estão apresentando esses sintomas, pois, para eles, os possíveis sintomas podem parecer não estar relacionados à dor no pescoço ou no ombro. Uma avaliação completa das bandeiras vermelhas é essencial.
Testes clínicos
Um exame completo envolve a avaliação do neurônio motor superior e inferior. Para o neurônio motor superior, é essencial concentrar-se nos reflexos hipertônicos. Você deve examinar os seguintes reflexos:
- Sinal de Hoffmann
- Sinal de Tromner
- Sinal de Babinski
- Sinal de Romberg
- hiperreflexia tendinosa profunda dos membros superiores e inferiores
- Sinal do supinador invertido
O sinal de Tromner apresentou a maior utilidade diagnóstica. O sinal de Babinski, embora altamente específico, indica uma pontuação de mJOA ruim e é um indicador clínico importante que justifica o encaminhamento rápido para diagnóstico por imagem e consulta cirúrgica. A hiperreflexia profunda do tendão é altamente sensível, particularmente nas extremidades inferiores. A presença desses sinais está associada à maior gravidade da doença, portanto, a ausência não significa necessariamente que a mielopatia cervical degenerativa esteja ausente. Seu paciente pode estar nos estágios iniciais da condição, em que esses sinais e sintomas (ainda) não estão (sempre) presentes. Uma reavaliação ao longo do tempo pode ser indicada.
Com relação à avaliação do neurônio motor inferior, devemos avaliar a função motora do paciente. Isso inclui a avaliação de:
- Disfunção motora: Os primeiros sinais incluem fraqueza progressiva dos músculos intrínsecos da mão. A força de preensão e a falta de jeito nas mãos são indicadores precoces. Embora a precisão não tenha sido relatada, os testes positivos de preensão e liberação e o sinal de fuga dos dedos podem sugerir deficiência na medula. A fraqueza geralmente não é miotômica, ao contrário da radiculopatia cervical.
- Alterações na marcha: Observa-se redução da cadência, aumento da largura do passo, diminuição do comprimento do passo e maior tempo de passada. Deficiências na marcha são manifestações precoces em 80% dos casos, de acordo com o sistema de classificação de Nurick. O teste de caminhada de 30 metros e a marcha em tandem/andar do calcanhar aos pés podem quantificá-los. O teste de Romberg é outra opção, porém menos sensível, pois um Teste de Romberg positivo pode ser causado por uma variedade de condições. Da mesma forma, as deficiências da marcha não são causadas exclusivamente por mielopatia cervical degenerativa, por isso esses achados devem ser integrados a outros sinais clínicos e achados do histórico do paciente.
Os autores recomendam a realização de uma avaliação da amplitude de movimento cervical em todas as direções para determinar a reprodução dos sintomas e discriminar entre radiculopatia cervical e mielopatia cervical degenerativa.
Nos estágios iniciais da mielopatia cervical degenerativa, os testes clínicos podem ser negativos, e os sinais e sintomas iniciais podem parecer leves ou flutuantes ao longo do tempo. É nesse ponto que seu raciocínio clínico pode fazer a diferença. A estrutura do IFOMPT desenvolveu uma ferramenta de decisão para ajudá-lo a tomar as decisões corretas, dependendo do estágio e da gravidade da apresentação.
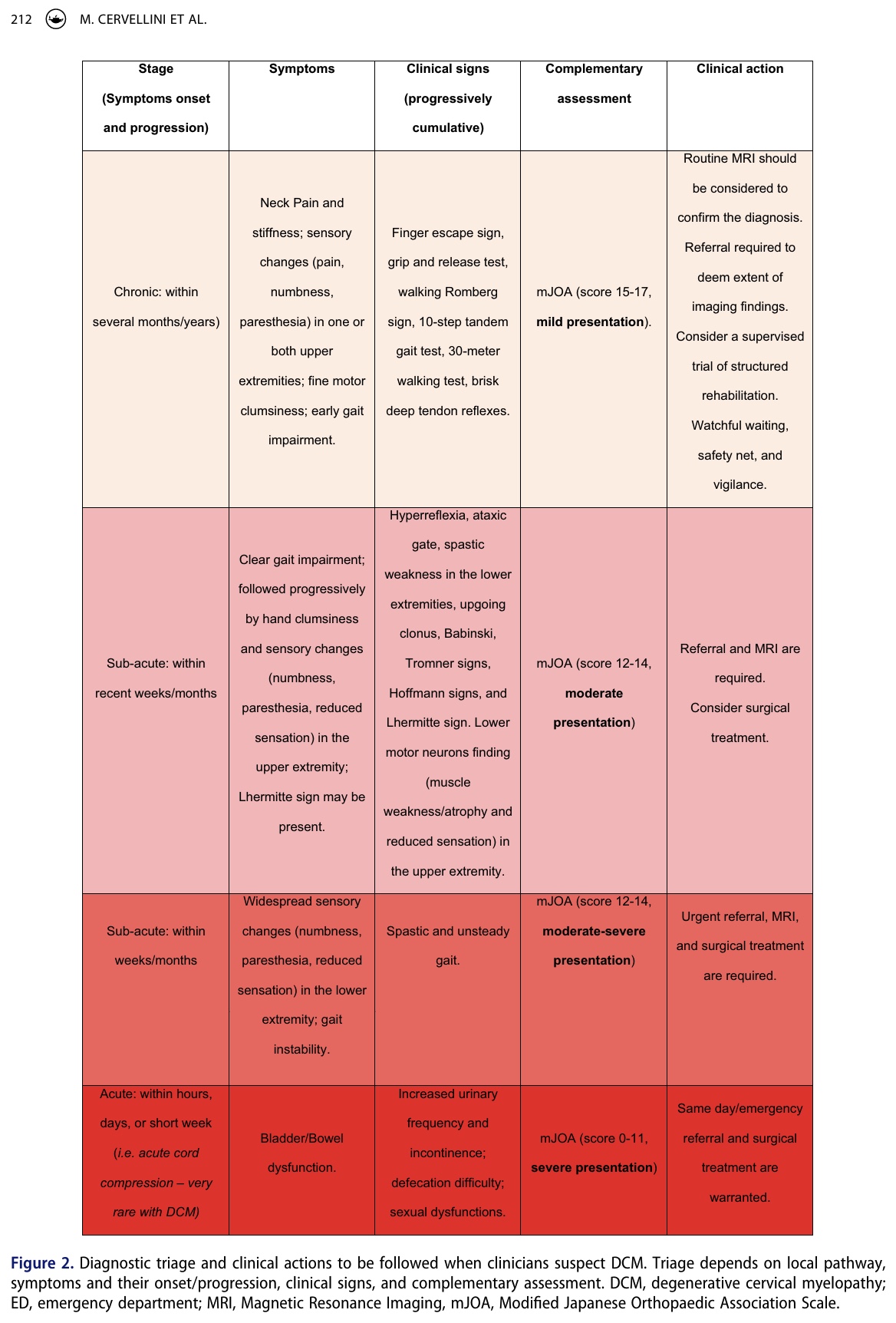
Medidas de resultado e avaliação complementar
As deficiências funcionais e sua gravidade podem ser avaliadas usando o sistema de pontuação da Associação Ortopédica Japonesa modificada (mJOA) ou a classificação de Nurick. Enquanto o mJOA se concentra nas capacidades funcionais, incluindo a função motora dos membros superiores e inferiores, a sensação e a função esfincteriana, o sistema de classificação de Nurick avalia o status funcional, incluindo deficiências na marcha. Pontuações de 12 ou menos no mJOAS estão relacionadas a uma recuperação neurológica pior, em comparação com aquelas com pontuações acima de 12.
Aquisição de imagens
Quando os sinais clínicos apontam para uma possível presença, uma RM padrão ouro ponderada em T2 é necessária para reconhecer a mielopatia cervical degenerativa. Isso demonstra alta especificidade e sensibilidade quando há correlação entre os achados clínicos e os resultados de imagem. Os achados de imagem na ausência de sintomas clínicos não são um diagnóstico válido de mielopatia cervical degenerativa, pois há uma alta prevalência de compressão assintomática da medula espinhal.
A RM é o padrão ouro. Os autores recomendam o encaminhamento para RM, mesmo que a eletromiografia sugira a síndrome do túnel do carpo bilateral.
A tomografia computadorizada pode ajudar no planejamento cirúrgico e na tomada de decisões, ou pode ser usada caso a RM seja contraindicada. A radiografia simples não é diagnóstica, mas radiografias de flexão-extensão podem ser feitas se houver suspeita de instabilidade em uma espondilolistese.
Interpretação dos resultados e gerenciamento da Fisioterapia
Como fisioterapeutas, desempenhamos um papel crucial no reconhecimento da mielopatia cervical degenerativa. Mas pode ser difícil diferenciar entre outras condições, pois a condição pode se disfarçar de radiculopatia cervical ou síndrome do túnel do carpo bilateral. A progressão imprevisível e variável dos sintomas da mielopatia cervical degenerativa significa que os fisioterapeutas devem sempre perguntar sobre o histórico médico completo do paciente. Precisamos ser hábeis em reconhecer pistas sutis durante a anamnese subjetiva que possam apontar para uma hipótese de mielopatia cervical degenerativa. Essa hipótese deve ser confirmada com um exame físico específico. A ação clínica a ser tomada (rede de segurança, espera vigilante, encaminhamento, encaminhamentos urgentes) pode ser auxiliada pela ferramenta de decisão clínica apresentada acima (Figura 2).
Educação e redes de segurança
Os fisioterapeutas são responsáveis por educar os pacientes sobre a possível progressão da mielopatia cervical degenerativa, já que geralmente somos os primeiros da fila a serem confrontados com os pacientes afetados. Isso inclui explicar a natureza da condição e os sintomas a serem observados.
- Redes de segurança: No contexto da mielopatia cervical degenerativa, a rede de segurança se refere às medidas degenerativas tomadas pelos profissionais de saúde para educar os pacientes e minimizar o risco de piora da condição ou de novas lesões. Essencialmente, a rede de segurança capacita os pacientes com o conhecimento para gerenciar sua condição de forma responsável, evitar possíveis danos e saber quando procurar atendimento médico em tempo hábil. Os principais aspectos incluem:
- Educar pacientes, informando-os sobre a possível progressão e os sintomas a serem observados
- Evitar atividades prejudiciais: Um conselho importante, de acordo com os autores, é recomendar enfaticamente que os pacientes evitem lesões por chicotada e manipulação cervical, pois elas podem potencialmente exacerbar a compressão da medula espinhal e levar a outros déficits neurológicos. Embora seja bastante fácil evitar o último, os eventos de chicotada são imprevisíveis. No caso de um paciente que sofreu um whiplash, ele deveria ter recebido informações no "briefing" da rede de segurança sobre como monitorar os sintomas relacionados e quando agir.
- Reconhecendo bandeiras vermelhas garantindo que os pacientes estejam cientes dos sintomas de "bandeira vermelha" que exigem atenção médica urgente, como paraparesia espástica ou disfunção intestinal/bexiga.
Os pacientes geralmente consideram benéfico obter informações sobre o diagnóstico, a terapia, a reabilitação, a incapacidade residual e a adoção de mudanças no estilo de vida. O uso de exames de RM dos pacientes como uma ferramenta de instrução pode melhorar a compreensão da fisiopatologia, promover a necessidade de tratamento e proporcionar uma sensação de validação. Esteja ciente de que a mielopatia cervical degenerativa é um problema gerenciado principalmente por cirurgiões, portanto, os fisioterapeutas devem colaborar com outros profissionais de saúde. Dada a complexidade da condição e o alto potencial de diagnóstico errôneo, deve-se incentivar a comunicação aberta, o acesso oportuno e uma linguagem comum.
Gerenciamento
Embora os casos leves possam ser tratados de forma conservadora, sob a supervisão do médico assistente e do fisioterapeuta, a cirurgia é recomendada para casos moderados a graves de mielopatia cervical degenerativa. Quando o tratamento dessa condição é conservador, o foco é evitar a progressão da condição, mas muitas pessoas que são tratadas de forma conservadora no início acabarão precisando de tratamento cirúrgico. Há relatos de que 23% a 54% dos pacientes progredirão para cirurgia em um período de acompanhamento entre 29 e 74 meses. Nesse sentido, os fisioterapeutas devem tentar evitar a progressão e monitorar os sinais e sintomas ao longo do tempo, retardando a necessidade de cirurgia. No entanto, a cirurgia pode acabar sendo necessária, pois os cuidados conservadores normalmente não produzem efeitos duradouros.
Perguntas e reflexões
A leitura dessa revisão sobre a mielopatia cervical degenerativa certamente me fez pensar... Ela destaca a frequência com que podemos estar vendo esses pacientes em nossas clínicas musculoesqueléticas sem nem mesmo perceber, confundindo seus sintomas com coisas mais comuns, como radiculopatia ou apenas alterações relacionadas à idade.
Considerando os enormes atrasos no diagnóstico de que fala esse artigo, com uma média de mais de dois anos, não posso deixar de me perguntar: será que nós, como fisioterapeutas, poderíamos estar mais bem equipados na linha de frente? Existe uma maneira de desenvolver uma ferramenta de triagem realmente prática e validada especificamente para nós na prática musculoesquelética? Como seria isso? Que critérios essenciais ela precisaria incluir para ser eficaz sem ser excessivamente complexa? Jiang et al. em 2023 realizaram uma meta-análise do valor dos sinais e testes clínicos para o reconhecimento da mielopatia cervical degenerativa, que resumimos no vídeo a seguir.
A revisão enfatiza a importância de trabalhar com outros profissionais de saúde. Os Fatores Que Aumentam A Dor Incluem O Estresse E O Trabalho Em Mesas Baixas Em Uma Postura Curvada Por Mais De Minutos. Mas, honestamente, quais são as maneiras mais eficazes de colaborar com neurologistas, cirurgiões e outros envolvidos? Como podemos garantir uma comunicação tranquila e encaminhamentos oportunos? Parece que às vezes há desconexões, e este documento reforça que precisamos preencher essas lacunas para o bem de nossos pacientes.
Quando se trata de tratar os casos mais leves de forma conservadora, estou sempre buscando orientações mais claras. O artigo menciona exercícios, mas não menciona tipos, intensidades, frequências ou durações específicas que tenham de fato demonstrado funcionar.
De modo geral, este artigo é um ótimo lembrete das complexidades da mielopatia cervical degenerativa e de nosso papel vital na identificação e no auxílio ao seu tratamento, mas também suscita muitas questões práticas sobre como podemos fazer isso ainda melhor em nossa prática diária.
Fale comigo sobre nerdices
Este artigo é uma revisão narrativaou seja, os autores selecionaram e sintetizaram a literatura existente para fornecer uma visão geral da mielopatia cervical degenerativa. Ao contrário de uma revisão sistemática ou meta-análise, não há uma metodologia pré-especificada para a busca na literatura, seleção de estudos ou avaliação crítica de estudos individuais. Isso significa que as informações apresentadas refletem a interpretação dos autores sobre as evidências disponíveis.
Embora seja conveniente para resumir um grande conjunto de conhecimentos, ela apresenta a possibilidade de viés de seleção (os autores podem, sem saber, favorecer estudos que se alinham com suas perspectivas) e uma falta de transparência na forma como as evidências foram ponderadas.
Ao discutir a precisão dos sinais clínicosa revisão fornece valores para sensibilidade (Sn) e especificidade (Sp), juntamente com razões de verossimilhança positivas (+LR+) e razões de verossimilhança negativas (-LR). Vamos detalhar o que isso significa:
- Sensibilidade (Sn): A proporção de pessoas com a condição com teste positivo. Uma alta sensibilidade significa que o teste é bom para excluir a condição quando o resultado é negativo (SNOUT - Sensibilidade Negativa, Fora). Por exemplo, o sinal de Tromner tem alta sensibilidade (93-94%), sugerindo que, se for negativo, a mielopatia cervical degenerativa é menos provável.
- Especificidade (Sp): A proporção de pessoas sem a condição com teste negativo. Uma especificidade alta significa que o teste é bom para detectar condição quando o resultado é positivo (SPIN - Especificidade Positiva, In). O sinal de Lhermitte tem uma especificidade alta (97%), o que significa que, se for positivo, a mielopatia cervical degenerativa é altamente provável.
- Razão de probabilidade positiva (+LR+): Quantas vezes é mais provável que uma pessoa com a condição tenha um resultado positivo no teste em comparação com uma pessoa sem sem a condição. Um LR+ > 10 é considerado evidência forte para descartar um diagnóstico, enquanto um LR+ entre 5-10 é moderado e entre 2-5 é fraco.
- Razão de verossimilhança negativa (-LR+): Quantas vezes mais provável é que uma pessoa com a condição tenha um resultado negativo no teste em comparação com uma pessoa sem sem a condição. Uma -LR+ < 0,1 é considerada evidência forte para descartar um diagnóstico, enquanto uma -LR entre 0,1-0,2 é moderada e 0,2-0,5 é fraca.
Observando os valores fornecidos:
- Sinal de Tromner (Sn 93-94%; Sp 79-100%; +LR+ 4,41; -LR 0,065-0,071): Sensibilidade alta e especificidade moderada a alta. A baixa -LR (forte evidência para descartar) sugere que é um bom teste de triagem, enquanto a moderada LR+ sugere que é útil para descartar, mas não definitivamente.
- Sinal de Babinski (Sn 7-36%; Sp 93-100%; +LR+ 4,50; -LR 0,064-0,093): Sensibilidade baixa, mas especificidade muito alta. Isso significa que ele não é bom para detectar todos os casos (muitas pessoas com mielopatia cervical degenerativa podem ter um Babinski negativo), mas, se for positivo, é altamente sugestivo de mielopatia cervical degenerativa. A LR+ baixa ainda é útil para descartar quando negativa, mas a baixa sensibilidade significa que um resultado negativo não descarta a hipótese com força suficiente por si só.
- Sinal de Hoffmann (Sn 31-89%; Sp 50-100%; +LR+ 1,15-10,50; -LR 0,011-0,095): Esse sinal mostra uma ampla gama de sensibilidade e especificidade em diferentes estudos, indicando menos consistência em sua utilidade diagnóstica em comparação com os sinais de Tromner e Babinski. Os valores de +LR+ e -LR são menos extremos, sugerindo que ele fornece evidências mais fracas tanto para descartar quanto para excluir mielopatia cervical degenerativa.
Embora essa revisão forneça uma visão geral valiosa para os fisioterapeutas, é importante considerar suas possíveis limitações:
- Natureza não sistemática: Como se trata de uma revisão não sistemática, a estratégia de busca dos autores e a seleção da literatura não estão explicitamente definidas. Isso pode introduzir um viés nas informações apresentadas, pois determinados estudos ou perspectivas podem ser favorecidos inadvertida ou intencionalmente. A falta de uma avaliação crítica da qualidade dos estudos individuais também significa que a força da evidência para cada ponto não é avaliada de forma consistente.
- Confiança na literatura existente: A revisão é uma síntese da pesquisa existente. Se a literatura subjacente tiver lacunas, vieses ou limitações (por exemplo, amostras pequenas, falhas metodológicas, falta de populações diversificadas), isso será refletido na revisão.
- Generalização: As descobertas e recomendações são baseadas em uma revisão da literatura, que pode não se traduzir perfeitamente em cada paciente ou ambiente clínico individual. Fatores como comorbidades do paciente, contexto cultural e acesso a recursos podem influenciar a aplicabilidade das informações. Não foram fornecidas informações sobre populações específicas (idades, contextos clínicos, etc.), o que é uma limitação.
- Falta de protocolos de intervenção específicos: Embora a revisão discuta o gerenciamento da fisioterapia em termos gerais, ela não fornece protocolos detalhados e baseados em evidências para intervenções específicas. Os fisioterapeutas que procuram guias passo a passo sobre programas de exercícios ou técnicas de terapia manual para mielopatia cervical degenerativa podem precisar consultar recursos adicionais.
Mensagens para levar para casa
A mielopatia cervical degenerativa é uma condição grave causada pela compressão progressiva da coluna vertebral no pescoço. Muitas vezes, pode ser confundida com problemas musculoesqueléticos mais comuns, o que leva a atrasos significativos no diagnóstico. Esses atrasos podem ter consequências neurológicas graves e irreversíveis.
Os fisioterapeutas desempenham um papel crucial no reconhecimento precoce da mielopatia cervical degenerativa. Com uma sólida compreensão de sua apresentação clínica, dos principais sinais e das limitações das ferramentas de diagnóstico, os fisioterapeutas podem identificar casos potenciais e garantir o encaminhamento oportuno para diagnóstico e tratamento definitivos.
Embora o tratamento conservador possa ser considerado para casos leves, a cirurgia é frequentemente necessária para a mielopatia cervical degenerativa de moderada a grave para evitar maior deterioração neurológica e potencialmente melhorar a função. A colaboração interdisciplinar é essencial para o atendimento ideal do paciente.
Uma possível limitação que ameaça as conclusões e a validade dos resultados desta revisão é sua natureza não sistemática. Sem uma metodologia transparente e rigorosa para pesquisar, selecionar e avaliar a literatura, há um risco de viés nas informações apresentadas, o que poderia influenciar a compreensão e as recomendações de gerenciamento para a mielopatia cervical degenerativa.
Referência
21 DOS TESTES ORTOPÉDICOS MAIS ÚTEIS NA PRÁTICA CLÍNICA
Criamos um E-Book 100% gratuito com 21 dos testes ortopédicos mais úteis por região do corpo, que o ajudarão a chegar a um diagnóstico adequado hoje mesmo!

