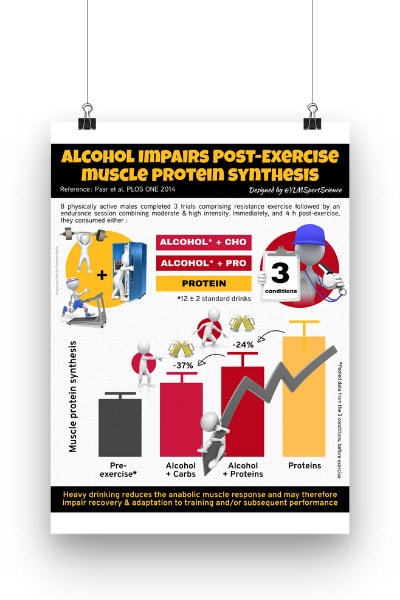
Treinamento de força junto com exercícios aeróbicos para melhorar os resultados da doença arterial periférica

Introdução
A doença arterial periférica é uma condição que afeta um número significativo de pessoas que vivem nos países ocidentais. Isso leva a uma cascata de redução da tolerância à caminhada e descondicionamento, acompanhada de perda muscular e aumento da massa gorda, contribuindo ainda mais negativamente para a doença. Na revisão de pesquisa anterior, tivemos como objetivo melhorar o reconhecimento clínico da doença arterial periférica dos membros inferiores e destacar os procedimentos de triagem vasculares que podem ser subutilizados na Fisioterapia. Hoje, destacaremos as possíveis intervenções que um fisioterapeuta pode incorporar.
Programas de exercícios aeróbicos, como caminhada (supervisionada) (em esteira), foram propostos para combater os efeitos negativos associados à condição. Outros propuseram o treinamento de força. Até o momento, nenhuma das duas opções foi examinada quando integradas. A adição do treinamento de força pode ser uma perspectiva interessante para o programa de exercícios conduzido pela fisioterapia, especialmente porque a sarcopenia é comum em indivíduos afetados pela doença arterial periférica. Portanto, os autores examinaram se uma combinação de treinamento de força com exercícios aeróbicos ajuda a melhorar os resultados da doença arterial periférica.
Métodos
Este foi um estudo piloto envolvendo participantes do sexo masculino com doença arterial periférica, resultando em claudicação. Os candidatos elegíveis tinham um Índice Tornozelo-Braquial (ABI) em repouso de 0,90 ou menos e relataram claudicação que limitava sua distância máxima de caminhada a menos de 500 m.
Os participantes foram designados (de forma não randomizada) para o programa de exercícios supervisionados (SUP) de 6 meses, no qual foi realizada uma combinação de caminhada progressiva em esteira e exercícios de treinamento de resistência, ou para o tratamento usual (UC).
Programa de exercícios supervisionados (SUP):
Durante 6 meses, os participantes treinaram 3 vezes por semana. As sessões de caminhada na esteira começaram com 20 minutos e progrediram para 40 minutos. Eles foram solicitados a repousar (em uma cadeira) quando surgisse dor de claudicação leve a moderada e poderiam continuar a caminhada quando a dor diminuísse. O ciclo de trabalho e repouso foi repetido até que o tempo total de caminhada fosse alcançado ou quando a sessão total (incluindo os períodos de repouso) atingisse 50 minutos. A intensidade foi aumentada gradualmente com o aumento da velocidade e da inclinação, com base no nível de dor da claudicação. Após a parte da caminhada, os indivíduos realizaram exercícios de treinamento de força, que foram progressão de 1 série de 10 repetições para 3 séries de 15 repetições. A ênfase foi colocada na qualidade do movimento e na amplitude de movimento completa do exercício.
Cuidados habituais
O grupo de cuidados habituais foi aconselhado a caminhar por pelo menos 40 minutos, 3 vezes por semana. Eles também receberam orientação sobre como ajustar a intensidade da caminhada (velocidade, duração, rotas com graus variados), com base em sua intensidade de claudicação nos momentos de acompanhamento.
Os participantes de ambos os grupos receberam a orientação de adotar um estilo de vida mais ativo e gerenciar os fatores de risco conhecidos da doença arterial periférica.
Resultados
Todos os participantes foram solicitados a comparecer ao teste em jejum pela manhã, e todas as medidas foram obtidas após o consumo de uma refeição leve (bolachas e água). O resultado primário foi a capacidade de caminhar do participante. Isso foi quantificado por meio do teste de caminhada de seis minutos (TC6). Usando o TC6, foram obtidas as seguintes variáveis:
- Distância de início da claudicação (COD): A distância total percorrida até o momento em que a claudicação foi relatada
- Distância absoluta de claudicação (ACD): A distância na qual o participante para de andar devido à dor da claudicação
- Distância máxima de caminhada (MWD): A distância máxima percorrida durante o TC6
A diferença mínima clinicamente importante (MCID) do TC6 varia entre 54 m e 80 m.
Resultados secundários incluídos:
- Derivado do TC6:
- Tempo de início da claudicação (COT): O tempo até que a claudicação seja relatada
- Tempo absoluto de claudicação (TCA): O tempo total gasto andando com claudicação
- Tempo máximo de caminhada (MWT): O tempo efetivo de caminhada, sem pausas
- Duração da pausa
- Velocidade média de caminhada
- Velocidade de caminhada sem claudicação
- Velocidade de caminhada com claudicação
- Aptidão física:
- Força de preensão manual: medida com um dinamômetro de mão, com o valor mais alto de três tentativas
- Força da parte inferior do corpo: avaliada com o teste de 30 segundos em pé na cadeira
- Flexibilidade da parte inferior do corpo e das costas: avaliada por meio do teste de sentar e alcançar na cadeira
- A composição corporal foi analisada com uma balança de bioimpedância, medindo o peso corporal, a massa gorda, a massa livre de gordura e a água corporal total
- Resultados vasculares periféricos:
- Índice Tornozelo-Braquial: foi obtido após um período de repouso de 15 minutos em posição supinada. Três medidas consecutivas de hipertensão arterial sistólica foram tomadas na A. Brachialis, na A. Dorsalis Pedis e na A. Tibial Posterior, bilateralmente.
- O fluxo sanguíneo periférico por ultrassom registrou a velocidade média no tempo, o volume de fluxo e o calibre da artéria do músculo A. Brachialis e dos músculos A. Dorsalis Pedis e A. Tibial Posterior, bilateralmente.
Todos os resultados foram obtidos na linha de base (M0), 3 meses (M3) e 6 meses (M6).
Resultados
Vinte e três participantes do sexo masculino foram incluídos no estudo. Os grupos eram comparáveis na linha de base.
Os resultados referentes ao resultado primário, a capacidade de caminhar, revelaram um efeito de interação tempo x grupo na distância máxima percorrida para caminhar (MWD). O grupo de exercícios supervisionados (SUP) conseguiu caminhar 73 m a mais em 6 meses, em comparação com a linha de base, enquanto a distância percorrida diminuiu de 376 m para 364 m no grupo de cuidados habituais (UC). Essa diferença excedeu a diferença mínima clinicamente importante.
Curiosamente, a distância de início da claudicação (COD) não demonstrou nenhum efeito significativo de tempo ou de interação tempo x grupo. Com relação ao resultado distância absoluta de claudicação (DCA), o grupo SUP aumentou sua distância em aproximadamente 90 m, de 389 m (+/- 114 m) para 479 m (+/- 65 m), enquanto o grupo UC teve um declínio de mais de 30 m, de 309 m (+/- 168 m) para 274 m (+/- 182). Apesar da aparente diferença média entre os grupos, a interação tempo x grupo não apresentou efeito significativo.
Perguntas e reflexões
Como é possível que os participantes do grupo SUP tenham conseguido andar mais do que os do grupo UC, apesar de não terem sido observadas mudanças na distância de início da claudicação ou na distância absoluta de claudicação?
A falta de uma mudança significativa na DQO e na VASCULARES entre os grupos sugere que a patologia vasculares subjacente (a distância na qual a restrição do fluxo sanguíneo causa dor) não mudou significativamente. Os participantes que se envolveram em treinamento aeróbico e de força progressivo supervisionado não demonstraram uma diferença estatisticamente significativa na distância em que relataram o início dos sintomas de claudicação e na distância em que foram obrigados a repousar, quando comparados aos participantes do tratamento usual (UC). No entanto, eles conseguiram percorrer uma distância geral significativamente maior em comparação com o grupo de CU e com suas próprias medições de linha de base.
Os autores explicaram que essas observações estão relacionadas a uma melhor tolerância à dor ou a uma melhor compreensão da dor. Como todos receberam orientação específica sobre o manejo da dor durante as sessões de exercícios, os participantes foram orientados sobre quando parar e quando retomar a caminhada. Provavelmente, sentiram menos medo ou tiveram uma maior compreensão da natureza de seus sintomas. Ou pode ser que soubessem que não estavam piorando as coisas, pois agora podiam tolerar melhor certos níveis de dor. Seu limiar para parar ficou mais alto.
Os resultados secundários demonstraram que o grupo SUP apresentou melhorias significativas no ACT e no MWT no M6, enquanto o desempenho do grupo UC piorou. É interessante notar que a capacidade do grupo SUP de cobrir uma distância maior é fortemente apoiada pela melhora no TC6 e pela eliminação de pausas durante o teste de caminhada de 6 minutos (TC6). O grupo SUP conseguiu caminhar durante todos os 6 minutos sem parar. Em contraste, o grupo de Cuidados Usuais (CU) precisava parar para aliviar a dor, resultando em uma duração média de pausa de mais de 1 minuto aos 6 meses. Esse aumento no tempo de repouso reduziu diretamente a MWD. Não foi observada diferença entre os grupos na velocidade de caminhada.
Foi observada uma interação significativa entre tempo e grupo no teste de sentar e alcançar, a favor do grupo SUP. Os resultados da composição corporal demonstraram interações significativas de tempo x grupo para a massa de gordura, massa livre de gordura e água corporal total, em favor do grupo SUP. Isso significa que os parâmetros corporais do grupo SUP mudaram no sentido de se tornarem mais musculosos, enquanto o grupo UC apresentou um aumento na massa gorda ao longo dos 6 meses.
Portanto, parece que a combinação de exercícios aeróbicos e treinamento de resistência é benéfica para melhorar os resultados da doença arterial periférica.melhorar os resultados da doença arterial periférica.
Fale comigo sobre nerdices
A principal limitação do estudo é a falta de randomizaçãojá que se trata de um estudo piloto. Além disso, havia a possibilidade de viés de seleção uma vez que a criação de grupos baseou-se naqueles que puderam comparecer ao hospital três vezes por semana para o treinamento supervisionado, enquanto que àqueles que não puderam foi prescrito o tratamento usual. Sem um processo de atribuição randomizada, é impossível ter certeza de que as características dos participantes dos grupos eram comparáveis na linha de base. Essa alocação não randomizada significa que diferenças sistemáticas entre os grupos, além da própria intervenção, podem ser responsáveis pelos resultados observados, dificultando o estabelecimento de uma relação clara de causa e efeito. Os pesquisadores devem reconhecer que fatores de confusão não medidos, como gravidade da doença de base, perfis de comorbidade ou fatores socioeconômicos, podem ter influenciado desproporcionalmente um grupo em relação ao outro, distorcendo assim os resultados.
Uma outra preocupação metodológica é a ausência de uma correção para comparações múltiplas. Quando vários testes estatísticos são realizados no mesmo conjunto de dados, a probabilidade de obter um resultado estatisticamente significativo por mero acaso aumenta. A não aplicação de uma correção adequada, como a correção de Bonferroni, significa que alguns dos resultados significativos relatados podem ser espúrios. Isso compromete a robustez e a confiabilidade das inferências estatísticas extraídas dos dados.
Apesar dessas limitações, um achado positivo notável foi a altas taxas de adesão em ambos os grupos. Isso sugere que as intervenções foram viáveis, bem toleradas e aceitáveis para a população participante. A alta adesão é um fator crítico para a validade interna de um estudo de intervenção, pois garante que os participantes realmente recebam a dose e a duração pretendidas da intervenção, maximizando assim o potencial de observação de um efeito verdadeiro. Os altos resultados de adesão e as taxas de conclusão no grupo SUP (ambos superiores a 80%), apesar de um programa de treinamento muito intenso de 3 sessões por semana durante um período significativo de 6 meses, mostraram que os esforços não atrapalharam os participantes. Eles demonstraram que a combinação de treinamento aeróbico e de resistência sob orientação levou à melhora dos resultados da doença arterial periférica. As taxas de adesão observadas sugerem que as estratégias avaliadas são promissoras em um cenário do mundo real, desde que estudos futuros e metodologicamente sólidos possam confirmar sua eficácia.
Mensagens para levar para casa
A combinação de exercícios aeróbicos e treinamento de resistência é benéfica para melhorar os resultados da doença arterial periférica.melhora os resultados da doença arterial periférica. Um aumento significativo na distância máxima percorrida durante o teste de caminhada de 6 minutos, apesar de nenhuma alteração na distância de início da claudicação ou na distância absoluta de claudicação, significa que os participantes conseguiram tolerar e gerenciar seus sintomas de forma mais eficaz.
Juntamente com a melhoria dos principais parâmetros de composição corporal, favorecer a preservação ou o ganho de massa muscular é um efeito crucial que a caminhada isolada provavelmente não conseguiria alcançar. Este trabalho é um estudo de pesquisa preliminar, mas que mostra resultados promissores que podem ser investigados mais a fundo. É necessário um apelo importante para o envolvimento em mais exercícios de treinamento de resistência, uma vez que menos de um quarto dos adultos cumprem as diretrizes para exercícios de fortalecimento muscular. Este estudo demonstrou que é possível melhorar os resultados da doença arterial periférica ao combinar o treinamento aeróbico regular com exercícios de treinamento de resistência.
Referência
PACOTE DE PÔSTERES 100% GRATUITO
Receba 6 pôsteres de alta resolução que resumem tópicos importantes sobre recuperação esportiva para exibir em sua clínica/ginásio.